Желчный пузырь сокращается под влиянием гастрина
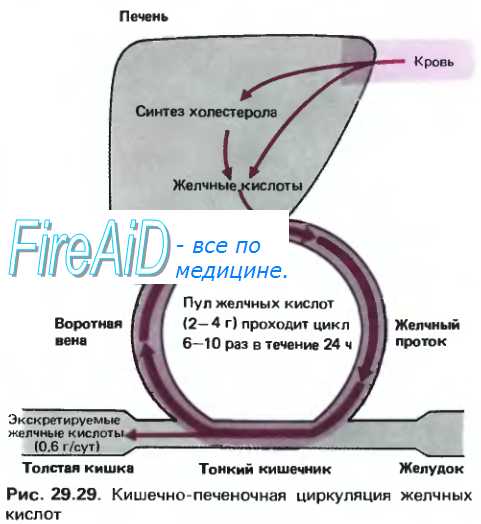
Оглавление темы «Сокращение желудка. Пищеварительные функции поджелудочной железы. Функции печени.»: Регуляция желчеобразования. Регуляция желчевыведения.Желчеобразование в печени происходит непрерывно. Под влиянием условных и безусловных раздражителей во время приема пищи образование желчи усиливается. Продолжительность латентного периода секретного рефлекса варьирует от 3 до 12 мин. После приема пищи темпы желчеобразования возрастают и достигают максимума при переваривании углеводистой пищи через 2—3 ч, белковой — через 3 ч, жирной — через 5—7 ч. Это зависит от продолжительности пребывания пищевых веществ в желудке, кислотности порций желудочного содержимого, поступающего в двенадцатиперстную кишку, образования эндокринными клетками слизистой оболочки желудка и кишки гастроинтестинальных гормонов (гастрина, секретина, холецистокинина-панкреозимина, глюкагона), которые стимулируют желчеобразование. Рефлекторные стимулирующие влияния на желчеобразование реализуются через блуждающий нерв в ответ на раздражение рецепторов всех отделов пищеварительного тракта, а тормозные — через симпатические нервы.
При отсутствии процесса пищеварения (натощак) желчь поступает в желчный пузырь, потому что сфинктеры Мирицци (препятствующий поступлению желчи из общего желчного протока в проток желчного пузыря) и Люткинса (в шейке желчного пузыря) находятся в расслабленном состоянии, а сфинктер Одди — в сокращенном. Емкость желчного пузыря у взрослого человека равна 50—60 мл, но за счет сгущения желчи резервируется ее объем, выделенный печенью за 12—14 ч. Начинается желчевыведение в ответ на комплекс условных и безусловных раздражителей, связанных с приемом пищи. Реализуется этот рефлекс через эфферентные волокна блуждающего нерва, возбуждение которых стимулирует моторику желчного пузыря и общего желчного протока, но расслабляет сфинктер Одди. Продолжается желчевыведение от 3 до 6 ч. Оно обусловлено не только раздражением рецепторов желудка и двенадцатиперстной кишки химусом, но и влиянием на мускулатуру желчевыводящего аппарата гастроинтестинальных гормонов (гастрина, секретина, холецистокинина-панкреозимина, бомбезина), вырабатываемых эндокринными клетками желудка и двенадцатиперстной кишки под влиянием химуса. Наибольший сокогонный эффект наблюдается после приема молока, яичных желтков, жиров и мяса. Раздражение симпатических нервов вызывает расслабление мышц желчного пузыря, общего желчного протока и сокращение сфинктера Одди, что приводит к уменьшению и прекращению выделения желчи в двенадцатиперстную кишку. Торможение желчевыведения наблюдается также под влиянием ВИП, глюкагона и кальцитонина. — Также рекомендуем «Непищеварительные функции печени. Функции печени.» |
Начальное тестирование. Выберите 1 правильный ответ
1. Желчный пузырь в норме расположен:
а) в точке пересечения срединно-ключичной линии и рёберной дуги;
б) в точке пересечения наружного края прямой мышцы живота и правой рёберной дуги;
в) на 5 см. ниже вышеуказанной линии;
г) справа от пупка;
д) в точке пересечения передне-аксиллярной линии справа и рёберной дуги.
2. Желчный пузырь сокращается под влиянием:
а) гастрина;
б) панкреатического сока;
в) холецистокинина;
г) секретина;
д) холестерина.
3. При заболеваниях желчного пузыря характерна иррадиация боли:
а) в правое плечо;
б) в правую лопатку;
в) в межлопаточное пространство;
г) в область сердца;
д) во все перечисленные области.
4.Болевой синдром при холециститах вызывается:
а) спазмом мускулатуры желчного пузыря;
б) растяжением стенки желчного пузыря или протока;
в) повышением давления в желчевыводящей системе;
г) правильные ответы а) и в);
д) всем перечисленным.
5. Основными патогенетическими звеньями образования камней в желчевыводящей системе являются:
а) нарушение метаболизма билирубина и холестерина;
б) изменение рН-желчи;
в) холестаз;
г) продукция печёночной клеткой литогенной желчи;
д) всё перечисленное.
6.При желчнокаменной болезни имеет место;
а) снижение соотношения желчных кислот к холестерину;
б) снижение уровня билирубина в моче;
в) повышение уровня желчных кислот;
г) повышение уровня лецитина;
д) снижение уровня белков желчи.
7.При подозрении на хронический калькулёзный холецистит с целью уточнения диагноза необходимо провести:
а) дуоденальное зондирование;
б) внутривенную холангиографию;
в) обзорную рентгенографию органов брюшной полости;
г) эхогепатографию (УЗИ);
д) эзофагогастродуоденоскопию.
8.Для локализации камней в общем желчном протоке характерны:
а) желтуха;
б) озноб;
в) лихорадка;
г) обесцвеченный кал;
д) всё перечисленное.
9.Приступ желчной колики сопровождается:
а) острой болью;
б) рвотой;
в) лихорадкой;
г) всем перечисленным;
д) правильные ответы а) и б).
10.Наиболее информативными методами в диагностике патологии поджелудочной железы являются:
а) рентгенологический метод;
б) ультразвуковой метод;
в) компьютерная томография;
г) правильные ответы а) и б);
д) правильные ответы б) и в).
11 .Значительное увеличение сывороточной амилазы может указывать:
а) на кишечную непроходимость;
б) па острый панкреатит;
в) на пневмонию;
г) на рак поджелудочной железы;
д) на сахарный диабет.
Конечное тестирование. Выберите 1 правильный ответ
12.Выберите наиболее простой метод для первичного обследования больного с подозрением на патологию поджелудочной железы:
а) лапароскопия;
б) эндоскопическая ретроградная холангиопанкреатография;
в) ультразвуковой метод исследования;
г) компьютерная томография;
д) биопсия поджелудочной железы.
13.При пенетрации язвы в поджелудочную железу часто повышается:
а) амилаза;
б) липаза;
в) глюкоза;
г) щелочная фосфатаза;
д) ни одна из них.
14.Для клиники хронического панкреатита характерно:
а) развитие сахарного диабета;
б) недостаточность функции внешней секреции;
в) желтуха;
г) повышение аминотрансфераз;
д) гепатомегалия.
15.Механизм болей при панкреатите обусловлен всеми перечисленными факторами, кроме:
а) воспаления поджелудочной железы;
б) периневрального воспаления и раздражения рецепторов;
в) тромбоза сосудов;
г) обструкции панкреатического протока.
16.При хроническом панкреатите поражаются следующие отделы железы:
а) головка железы;
б) тело;
в) хвост;
г) протоки железы;
д) все отделы поджелудочной железы.
17.Боли при панкреатите чаще локализуются:
а) в верхней половине живота;
б) в левом подреберье;
в) опоясывающие боли, усиливающиеся в положении на спине;
г) в правом подреберье;
д) правильные ответы б) и в)
18.Наиболее частыми последствиями хронического панкреатита являются:
а) экзокринная недостаточность поджелудочной железы;
б) перитонит;
в) псевдокисты;
г) асцит;
д) всё перечисленное.
19.Боли, аналогичные болям при панкреатите могут возникать:
а) при грудной жабе;
б) при солярите;
в) при холецистопанкреатите;
г) при инфаркте миокарда;
д) при всём перечисленном.
20.Основными лабораторными данными при хроническом панкреатите (длительное течение) в стадии ремиссии являются:
а) креаторея;
б) стеаторея;
в) амилорея;
г) все перечисленное;
д) ничего из перечисленного;
21.Предраспологающими факторами к обострению хронического панкреатита являются:
а) употребление жирной и острой пищи;
б) аллергические реакции;
в) оперативные вмешательства на органах брюшной полости;
г) употребление алкогольных напитков;
д) всё перечисленное.
22.Метод эндоскопической ретроградной холангиопанкреатографии имеет возможность:
а) выявить камни в желчевыводящих путях или в протоках поджелудочной железы;
б) диагностировать цирроз печени;
в) расшифровать патологию дуоденального сосочка;
г) правильные ответы а) и б);
д) правильные ответы а) и в).
Эталоны ответов
1 – б 12 – в
2 – в 13 – а
3 – д 14 – б
4 – д 15 – в
5 – д 16 – д
6 – а 17 – д
7 – г 18 – а
8 – д 19 – д
9 – г 20 – г
10 – д 21 – д
11 – б 22 – д
Приложение 2. Ситуационные задачи
Задача 1.
Больного беспокоят постоянные боли в левом подреберье с иррадиацией в спину, возникшие после обильного приёма жирной пищи и алкоголя. При пальпации болезненность в зонах Шоффара и Мейо-Робсона, понос без примеси крови, слабость, умеренный нейтрофильный лейкоцитоз без существенного сдвига формулы влево, непродолжительная амилазоурия. О чем следует подумать? Какие исследования следует провести?
Задача 2.
Больному 52 года. На протяжении 8 лет у него периодически (после алкоголя ) отмечаются боли в верхней половине живота с иррадиацией в спину, тошнота, рвота, отсутствие аппетита, поносы. Лечился у терапевта по поводу « колита». В период обострения отмечается снижение веса, бледность кожных покровов, болезненность в левом подреберье, тошнота, рвота. Печень и селезёнка не увеличены. Анализ крови без отклонений от нормы. При копрологическом исследовании обнаружены креаторея, в большом количестве нейтральный жир, полифекалия. Каков наиболее вероятный диагноз? Что необходимо провести для подтверждения диагноза?
Задача 3.
Больной 65 лет длительно страдает хроническим панкреатитом. В течении последних 6-8 мес. изменился характер болей, ухудшился аппетит, периодически стала беспокоить рвота, появилась желтуха, обесцвеченный кал, стала нарастать общая слабость, снизилась работоспособность. В стационаре отмечались выраженная желтушность кожных покровов, бледность видимых слизистых, значительное снижение веса. Печень и селезёнка не увеличены. Температура нормальная. Гемоглобин-96г/л; лейкоциты—9,5 . 10-9/л; СОЭ—60мм/ч.; билирубин—74,2 мкмоль/л (прямой-10,0).Амилаза крови и мочи в пределах нормы, уровень сахара в крови не повышен. Что из диагностических методов следует использовать? С чем следует провести дифференциальный диагноз?
Задача 4.
В отделение доставлена женщина 60 лет, пенсионерка (в прошлом бухгалтер).
Жалобы на сильные нестерпимые боли в правом подреберье и эпигастрии с иррадиацией в правое плечо и лопатку, тошноту, рвоту, не приносящую облегчения, повышение температуры тела до 37,7 С. Анамнез: приступ нестерпимых болей развился у больной впервые в жизни 4-5 часов назад. Для купирования боли применяла грелку, приняла 4 таблетки но-шпы—без эффекта. Вскоре появилась рвота, поднялась температура тела до 37,7 С. С 22-летнего возраста работала бухгалтером, работа преимущественно « сидячая». Питание полноценное, но нерегулярное. Часто употребляет жирную пищу, мучное.. Объективно: состояние средней тяжести, повышенного питания. Больная при осмотре беспокойна, не может найти себе места. Отмечается лёгкая субиктеричность склер. Температура тела — 37,1C, АД — 140/85 мм.рт.ст., пульс 57 в мин. Органы пищеварения: Язык слегка обложен белым налётом, влажный. Живот увеличен в размерах за счёт подкожно-жировой клетчатки, участвует в акте дыхания. Симптом Щёткина-Блюмберга-отрицательный. Над всеми участками живота определяется тимпанический звук. Печёночная тупость сохранена. Отмечается болезненность в правом подреберье, особенно в точке желчного пузыря. Там же небольшое напряжение брюшных мышц. Положительные симптомы Кера, Ортнера. Френикус-симптом сомнительный. Кишечник и желудок пропальпировать не удаётся из-за выраженного ожирения. Печень на 1 см. ниже края рёберной дуги ( перкуторно), болезненна при пальпации. Желчный пузырь и селезёнка не пальпируются. Выслушивается перистальтика кишечника. Лабораторные данные: лейкоциты крови—6,8. 10/л, билирубин—11,6 мкмоль/л (непрямая фракция ). Ваш диагноз?
Задача 5.
В приёмное отделение доставлена больная 47 лет, с жалобами на сильные боли в правом подреберье с иррадиацией в правую руку и лопатку, рвоту, не приносящую облегчение, тошноту, повышение температуры тела до 38 С. Анамнез: Считает себя больной в течении 4 лет, когда стала отмечать тупые ноющие боли в правом подреберье, возникающие и усиливающиеся после употребления в пищу жирных или острых продуктов. Отмечала горечь во рту, запоры, изредка сменявшиеся поносами, метеоризм. К врачам не обращалась. 12 часов назад после нарушения диеты ( жирная ветчина, приём алкоголя) появились интенсивные боли в правом подреберье с иррадиацией в правую руку, рвота, температура тела повысилась до 38 С. Применение грелки не помогло, состояние ухудшилось. Работает поваром в столовой. Объективно: Состояние тяжёлое, несколько заторможена. Резко повышенного питания. Кожа чистая, обычного цвета. Температура тела 38 t С. АД-150/90мм.рт.ст. Пульс 60 в мин., ритмичный, удовлетворительного наполнения и напряжения. Язык сухой, обложен жёлтым налётом. Живот увеличен в размерах за счёт подкожно-жировой клетчатки и почти не участвует в дыхании. Отмечается метеоризм. Перкуторно—тимпанический звук. Отмечается выраженная болезненность и напряжение мышц живота во всех отделах, но больше в правом подреберье. Там же резко положительный симптом Щёткина-Блюмберга. Симптомы Ортнера, Лепене, Кера—резко положительны. Френикус-симптом положительный. Пропальпировать кишечник, желудок, печень и желчный пузырь не удаётся из-за боли и напряжения мышц живота. Перистальтика кишечника не слышна. Лабораторные данные: лейкоциты крови—18,2. 10/л, билирубин крови—14мкмоль/л (реакция непрямая). Ваш диагноз?
Эталоны ответов к задачам
1.Обострение хронического панкреатита. При подозрении на хронический панкреатит первоочередными исследованиями являются УЗИ поджелудочной железы и печени, биохимическое исследование крови.
2. Хронический панкреатит, УЗИ-исследование, исследование панкреатических ферментов в дуоденальном содержимом, диастаза мочи.
3. Ультразвуковой метод, оральную холецистографию. Дифференциальный диагноз следует провести с раком поджелудочной железы, с раком фатерова соска, с псевдоопухолевой формой хронического панкреатита.
4. Печеночная колика вследствие желчно-каменной болезни.
5. Обострение хронического холецистита, осложненного перитонитом.
Тема и ее актуальность.
Симптоматология хронических гепатитов и циррозов печени.
Рекомендуемые страницы:
Воспользуйтесь поиском по сайту:
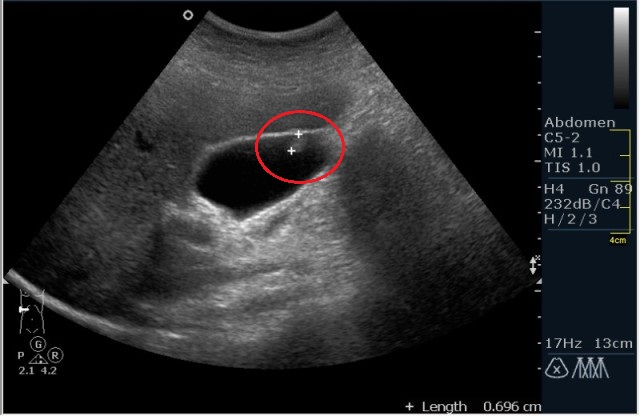
После ультразвукового обследования брюшной области врач может диагностировать дискинезию желчного пузыря (ДЖП). У взрослых патология чаще развивается на фоне гастроэнтерологических заболеваний. У детей дискинезию гипермоторного типа провоцируют проблемы с нервной регуляцией, снижение функций желез внутренней секреции, врожденные аномалии. Заболевание протекает волнообразно с чередованием периодов ремиссий и обострений. После адекватной консервативной терапии функции органа восстанавливаются.
Желчный пузырь сокращен – результаты УЗИ
При расшифровке результатов врачи ориентируются на стандартные показатели. Длина органа не должна превышать 8 см, ширина – 3 см. В нормальном состоянии диаметры печеночных протоков не шире 5 мм, желчного пузыря – 6 мм.
Отклонением от нормы принято считать:
- сокращение в размерах органа, уплотнение стенок и образование изгибов на них, свидетельствующих о хроническом холецистите;
- размытость контуров, как при остром воспалении, скопление экссудата;
- присутствие холестерина в подслизистом слое стенки в виде полипов (холестороз);
- аномалии эпителия.
Если желчный пузырь несколько сокращен, врач выявляет изменения в соседних органах. При плохом оттоке биологической жидкости диагностируют дискинезию желчевыводящих путей, при непроходимости пузырного протока — водянку. Ее качество и состав меняются в случае появления сгустков, песчинок, камней.
Что это значит
ДЖП приводит к нарушению функции гладкой мускулатуры стенок, сфинктера Одди – кольцевых мышц, регулирующих интенсивность сокращения. Органических изменений при этом не происходит. Речь идет о нарушении движении желчи, что приводит:
- к затруднению или быстрому оттоку;
- проблеме расщепления трудноусваиваемых жиров в тонком кишечнике;
- воспалению протоков;
- желчекаменной болезни.
Гипермоторная дискинезия
Выделяют 2 вида заболевания, связанные с доминированием парасимпатического или симпатического типа вегетативной нервной системы. Первый провоцирует повышенный тонус мускулатуры и вызывает гиперкинетическую форму. Второй из-за недостаточного сокращения стенок желчного пузыря, вызванного слабой моторной активностью, формирует гипотоническую.
При гипермоторной дискинезии стенки органа сокращаются слишком активно, из-за чего клапаны Одди не успевают полностью открыться. Желчь поступает в кишечник в разбавленном виде. Больные страдают от приступообразных иррадиирущих болей в правом подреберье после еды. Состояние сопровождается тошнотой, воздушной отрыжкой, вздутием живота, частичной потерей аппетита. Из-за нарушения деятельности вегетативной нервной системы появляются бессонница и раздражительность.
При гипотонической форме биологическая жидкость своевременно не попадает в тонкий кишечник и застаивается, провоцируя холестатический синдром. Он приводит к желтушности склер, кожи, потемнению мочи, боли в эпигастральной области.
Причины диагноза
К первичным факторам заболевания относят врожденные аномалии органа и протоков. Такое случается при перегибах, слабости стенок, наличии внутренних перегородок, анатомически неправильном расположении и подвижном пузыре. Вторичные дисфункции развиваются вследствие других заболеваний. К ним относят:
- вирусные гепатиты;
- патологии ЖКТ – холецистит, дуоденит;
- воспаления в брюшной полости;
- хронические инфекции;
- нейроциркуляторную дисфункцию.
Проблему провоцирует дефицит нейропептидных гормонов типа холецистокинина, белковых – гастрина, ферментов поджелудочной железы. У женщин обострения появляются часто в период климакса из-за снижения эстрогена, при сальпингите, аднексите. Риск возникновения заболевания повышают кишечные протозоозные инфекции, любые паразитарные инвазии.
Диагностика
Для определения первопричины врач назначает обследования. Больные проходят инструментальную дифференцированную диагностику органа и протоков, системы пищеварения, лабораторные тесты. Стандартный протокол включает:
- УЗИ;
- анализы крови, кала (корограмму), мочи;
- холангиографию для визуализации желчных протоков;
- холецистографию – рентген желчного пузыря с контрастным веществом;
- исследование биологической жидкости под микроскопом;
- дуоденальное зондирование для забора желчи, ферментов, сока 12-перстной кишки.
Полную клиническую картину воспроизводит МРТ.
Лечение
Терапия носит консервативный характер, длится несколько недель. Если проблема возникла как следствие основного заболевания, усилия направлены на его лечение. Параллельно проводят симптоматическую терапию для устранения диспепсических явлений.
Прием желчегонных препаратов назначают в зависимости от типа дискинезии. Холеретики прописывают для лечения плохо сокращающегося желчного пузыря. Они ускоряют синтез биологический жидкости клетками печени, увеличивают концентрацию желчных кислот. Холекинетики быстро расслабляют желчные пути. При гипермоторной дискинезии в основном используют миотропные холеспазмолитики для снижения тонуса гладкой мускулатуры. В приоритете:
- Спазмонет;
- Папаверин;
- Но-шпа;
- раствор Галидола;
- Дроверин в инъекциях;
- Уролесан.
Для лечения гипотонической формы подходят Одестон, Танацехол, Травахол с растительными формулами. Для купирования секрета – Оксафенамид. Из гепатопротекторов, обладающих аналогичным эффектом, прописывают Сибектан, Урсодез, Хофетол, Эскхол, Гепабене.
При необходимости назначают ферменты, лекарства для рассасывания камней с антибактериальными формулами. В комплексном лечении используют физиотерапию.
Высокий тонус желчного пузыря снимает лекарственный электрофорез с Платифиллином и Папаверином. Низкую сократительную способность повышает Пилокарпин.
Операция
Если консервативная терапия не дала результатов, проводят холецистэктомию – удаление органа. Необходимость в хирургическом вмешательстве вызвана тем, что после каждого обострения на стенках формируются спайки, соединительная ткань в пузырном протоке замещается рубцовой. Она деформирует желчный пузырь, влияет на сократительную способность стенок.
Профилактика
Больным рекомендуют лечебный стол № 5 с употреблением минеральной воды «Ессентуки» №2 и №4. Для предотвращения развития ДЖП врачи советуют убрать из рациона жирные, жареные и острые блюда.
Важно питаться дробно, до 6 раз в сутки, отдавая предпочтение кашам на воде, обезжиренным молочным продуктам, отварному мясу и птице. Крепкий чай, черный кофе, какао из меню убирают.
Своевременно поставленный диагноз, адекватная терапия, соблюдение диеты позволят в будущем избежать рецидивов, появления камней, операции. Людям из группы риска важно изменить пищевые привычки и периодически обследоваться.