Удаление лимфоузлов при раке желудка последствия
Рак — злокачественное образование в организме человека. Одним из «излюбленных» мест локализации опухоли считается желудок. Согласно мировой статистике рак желудка занимает второе место после образований в лёгких. Существенной проблемой, которая беспокоит онкологов, является поздняя диагностика заболевания. Более чем в 75% случаев диагноз рак желудка больные узнают на 3-4 стадии, когда болезнь активно распространяется по всему организму при помощи метастазов.
Отрываясь от первичной опухоли, раковые клетки перемещаются по организму и образовывают вторичные очаги. Их называют метастазами.

Поражение лимфатических узлов при раке желудка
В зависимости от вида пути метастазов к своему новому месту локализации выделяют следующие типы метастазирования:
- Лимфогенный. Характеризуется движением атипичных клеток вместе с лимфой по лимфатическим сосудам. Лимфоузлы для них становятся преградой, мешая продолжить свой путь в другие органы, тем самым принимая удар на себя, сами подвергаются поражению вторичной опухолью.
- Гематогенный (клетки движутся по кровеносным сосудам).
- Имплантационный. При увеличении первичной опухоли и выхода её за пределы поражённого органа, она начинает прорастать в соседние ткани.
Каждое образование имеет свой тип и путь метастазирования. Лимфогенный путь метастазирования наиболее характерный при раке желудка, но встречаются и комбинации перечисленных путей.
Метастазы злокачественной опухоли считаются самым опасным осложнением рака. Они намного опаснее, чем само первичное новообразование. Ранняя диагностика и своевременное специализированное лечение является основным методом борьбы с раком желудка и отвечает за продолжительность жизни таких пациентов.
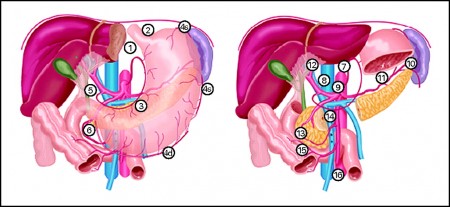
Лимфатическая система желудка
Лимфатическая система желудка представлена капиллярами и сосудами, пронизывающими все слои его стенки.
Топографически выделяют четыре бассейна, по которым происходит диссеминация опухоли:
- первый лимфатический бассейн – отток лимфы из пилорического отдела, который захватывает большую кривизну, примыкающие к ней передние и задние стенки органа. Подвергаются поражению желудочно-ободочная связка, ретропилорические узлы, начальная часть тонкой кишки, парааортальные ЛУ;
- второй бассейн переносит лимфу из малой кривизны и прилегающих стенок. Подвергаются опасности заражения ворота печени и сама печень, а также правая желудочная артерия;
- третий бассейн – отток лимфы из тела желудка, кардиального отдела и медиальной части свода желудка. Лимфа течет в забрюшинные лимфатические узлы, малый сальник, желудочно-поджелудочную связку, средостение;
- четвёртый отдел собирает лимфу из свода желудка, вертикальной части большой кривизны желудка и примыкающих к ней стенок. При данном пути метастазирования подвергается поражению селезёнка, желудочно-ободочная связка. Исходя из этих особенностей можно установить путь диссеминации рака из того или иного отдела желудка.
Интересный факт! Отдалённые вторичные очаги могут возникать, как по току лимфы (ортоградный путь), так и против неё (ретроградный).
Как и куда метастазирует рак желудка?
Процесс метастазирования по лимфатической системе может начаться уже на первой стадии рака желудка.
Как правило, распространение происходит по такой схеме:
- раковые клетки заражают ближайшие сосуды;
- затем происходит распространение на лимфатические узлы, вдоль которых проходят крупные артерии желудка;
- в конце метастазы проникают в забрюшинные ЛУ и органы, которые находятся в брюшной полости (печень, селезенка, брюшина, тонкая кишка).
Интересно знать! Карциноматоз брюшины практически всегда возникает на поздних стадиях рака желудка. Метастазы поражают брюшину, усеивая её новыми злокачественными узлами разного размера. Проникают атипичные клетки на брюшину лимфогенным и имплантационным путём. Частым спутником вторичных очагов становится канкрозный перитонит.
Существуют также специфические формы метастазирования:
- «Вирховские узлы». Так называют поражённые узлы надключичной области с левой стороны;
- метастаз сестры Марии Джозеф (атакует пупок, образовывая в нем вторичную опухоль);
- метастазы Шницлера — в параректальные лимфатические узлы;
- метастазы Айриша (характеризуются вторичными образованиями в подмышечных лимфоузлах);
- метастазы Крукенберга (поражают яичники).
Диагностирование у пациента хотя бы одного из этих узлов, свидетельствует о поздней стадии заболевания.
Факторы, влияющие на возникновение метастаз
Возникновение метастаз характерно для поздней стадии рака. Но часто отмечаются случаи и более раннего их прогрессирования.
Всё зависит от таких факторов:
- формы опухоли желудка. Экзофитные новообразования считаются менее злокачественными, они не так подвержены возникновению вторичных очагов болезни, как эндофитные. Инфильтративная форма опухоли отличается быстрым и ранним распространением раковых клеток по организму;
- ее размера. Частота поражения лимфоузлов при раке желудка напрямую зависит от размера первичного новообразования. Например, если опухоль имеет размер до двух сантиметров, метастазы выявляют у 11% больных, а при габаритах больше чем в четыре сантиметра – у 33% пациентов;
- локализации онкоочага. Немаловажным фактором для возникновения вторичных злокачественных образований в лимфатических узлах становится локализация первичного очага. Если раковыми клетками поражена нижняя часть желудка, метастазы в лимфоузлах наблюдаются у 12% больных. У 31% больных наблюдается метастазирование такого типа при опухолях в верхней или средней доли желудка. Больше всего вероятность наличия вторичных очагов в лимфатических узлах возникает при тотальном раке желудка (половина от всех заболевших).
Важно! В некоторых случаях метастазы появляются непосредственно сразу же после возникновения основного очага. Другие же могут не давать о себе знать несколько лет до распространения заболевания, их называют «дремлющими».
Диагностика метастаз в лимфоузлах
Вероятность наличия метастазов у пациентов с карциномой желудка очень велика. Задачей онколога является провести качественную диагностику, чтобы установить степень распространенности процесса. От этого зависит тактика дальнейшего лечения.
Во время диагностики обнаружить метастазы в лимфоузлах при раке желудка помогают:
- Жалобы пациента. Поражение нескольких лимфатических узлов может никак не выражать себя, кроме увеличения их размера. А вот при проникновении в печень развивается печеночная недостаточность, при метастазах в кишечнике – кишечная непроходимость и свищи. Общими симптомами, которые говорят о далеко зашедшем раке, являются анемия, потеря аппетита, желудочный дискомфорт, беспричинное похудение, слабость и потеря работоспособности. Возможно повышение температуры тела, покраснение кожи, головная боль. Симптомами метастазов в забрюшинных лимфоузлах является боль в спине.
- Пальпация живота (лимфатические узлы увеличиваются в размерах).
- Лабораторное исследование крови. Обычно у больных с диссеминированными новообразованиями наблюдается выраженный лейкоцитоз, диспротеинемия.
- Компьютерная томография. Этот метод широко применяется на ранней стадии предоперационной диагностики рака желудка. КТ является доступной и неинвазивной. Она подходит для общей оценки метастазирования рака желудка в печени и отдаленный ЛУ, а также для установления асцита. Однако КТ не всегда дает правильные результаты, касающиеся мелких лимфатических узлов < 0.8 см. К тому же есть вероятность ложноположительных результатов, отнесенных к воспалительной лимфаденопатии. Все это говорит о необходимости использования дополнительных методов.
- Ультразвуковое исследование. УЗИ брюшной полости не дает хороших результатов в диагностике метастазов в лимфоузлах при раке желудка, но недавно появилась эндоскопическая ультрасонография, которая сочетает эндоскопию и УЗИ. С помощью такой методики проводят сканирование желудка и тканей вокруг него в радиусе 12 см. При этом достигается очень высокая частота снимков, за счет чего удается обследовать лимфатическую систему.
- Лимфография. Это рентгенологическая методика, при которой в лимфатический сосуд вводят контрастное вещество, а затем делают снимки. Таким образом, получается, проследить ток лимфы, увидеть контуры сосудов и узлов, обнаружить отклонения.
- Лапароскопия. При лапароскопии обследование брюшной полости проводится через небольшие отверстия до 1.5 см. В них вводят лапароскоп, на котором установлена камера, передающая изображение на компьютер, при этом его можно увеличить до 40 раз. Это наиболее ценный метод диагностики, так как с его помощью можно оценить состояние брюшной полости визуально и взять сразу же биопсийный материал.
После обнаружения метастазов необходимо взять образец для микроскопического исследования, чтобы подтвердить их принадлежность к первичной опухоли желудка. Делают это с помощью пункционной или открытой биопсии. Первая проводится с помощью иглы, а вторая представляет собой мини хирургическую операцию, во время которой вырезают часть лимфоузла.
Лечение метастаз в лимфоузлах
Метастазы в лимфоузлах при раке желудка необходимо удалять хирургическим путем. Объем лимфаденэктомии устанавливают на основании типа хирургической операции. При стандартных резекциях подвергают удалению лимфатические узлы первого порядка N1 (смотрите таблицу ниже).
Радикальная операция при раке желудка подразумевает удаление части органа или его целиком, а также лимфоузлов первого и второго порядка (N1 и N2). Расширенная гастрэктомия включает резекцию ЛУ первого, второго и третьего порядка (N1, N2, N3), причем поражение последней группы считается отдаленными метастазами.
Лимфоузлы первого порядка:
- паракардиальные (правые и левые);
- малой и большой кривизны;
- надпривратниковые;
- подпривратниковые.
ЛУ второго порядка:
- вдоль левой желудочной артерии;
- вдоль общей печеночной артерии;
- вокруг чревного ствола;
- ворот селезенки;
- вдоль селезеночной артерии.
ЛУ третьего порядка:
- печеночно-двенадцатиперстной связки;
- ретропанкреатические;
- узлы корня брыжейки;
- вокруг средней ободочной артерии;
- парааортальные;
- нижние параэзофагеальн;
- диафрагмальные.
Такая классификация отражает последовательность поражения лимфоузлов, но опыт показывает, что метастазирование не всегда идет по одинаковой схеме, поэтому многие врачи для пациентов с инфильтративными формами рака считают оправданной расширенную лимфаденэктомию (лимфодиссекцию), в особенности при поражении тела желудка или кардиального отдела.
Лимфодиссекция подразумевает резекцию лимфатического аппарата в пределах фасциального футляра. Такой подход позволяет увеличить 5-летнюю выживаемость больных на 15-25% и значительно уменьшить вероятность локорегиональных рецидивов.
Полезно знать! Локальное удаление опухоли без резекции желудка и лифоузлов может проводиться только при дифференцированных, экзофитных формах менее 2 см, которые находятся в слизистой оболочке. Во всех других случаях показана гастрэктомия с лимфоденэктомией, так как существует большая вероятность метастазирования.
Другими методами лечения метастазов являются лучевая и химиотерапия. Они угнетают рост опухоли и микроскопических метастазов, которые невозможно обнаружить и удалить. Химию и лучевую терапию могут применять в комбинации с операцией (до и после нее). Схему выбирает врач по индивидуальным показаниям и возможностям.
Химиотерапия при раке желудка назначается с целью остановить рост метастазов и облегчить последующую хирургию, или с паллиативной целью для неоперабельных больных. Чаще всего используют препараты 5-фторурацил и Фторафур. При метастазах в печени применяют внутриартериальную химиотерапию.
Дооперационная лучевая терапия при раке желудка подразумевает облучение опухоли, включая минимум 5 см окружающей ткани и зоны возможного метастазирования. Такой подход позволяет остановить процесс диссеминации и на 10-20% увеличить резектабельность новообразований.
Перспективным методом считается интраоперационная лучевая терапия, при которой производят однократное облучение ложа удаленной опухоли в дозе 15-20 Гр. После операции обычно используют контактные методики: внутривенное или внутрибрюшинное введение радиоактивных веществ.
Комбинирование хирургического вмешательства с облучениями и химиотерапией повышает выживаемость на 15-25%.
Лучевая терапия может быть использована в качестве самостоятельного метода лечения в случае невозможности проведения операции. Для таких пациентов назначают облучения на высоко-энергетических установках с суммарной дозой 35-45 Гр. Паллиативную ЛТ комбинируют с химиотерапией и иммунотерапией.
Противопоказания к лучевой терапии:
- распад опухоли;
- стеноз выходного отдела желудка;
- сопутствующие патологии.
Иммунотерапия – это лечение с помощью препаратов, стимулирующих иммунитет. Например: Левамизон, Интерлейкин-2, Интерферон и др.
Альтернативой хирургии является радиохирургия Гамма-нож и Кибер-нож. Она действует по принципу лучевой терапии, только мощность излучения намного выше. При этом аппараты оснащены датчиками, которые направляют луч на само новообразование, не задевая здоровые ткани. После 1-3 сеансов происходит гибель онкоклеток и опухоль постепенно разрушается.
Прогноз жизни при поражении лимфоузлов метастазами
Прогноз выживаемости, при существовании метастаз в регионарных лимфатических узлах по данным разных авторов составляет 64-81%. Эти цифры зависят от количества пораженных лимфатических узлов. При вовлечении от 1 до 6 ЛУ — 5-летняя выживаемость составляет 45%, от 7 до 15 – 30%, при поражении более 15 штук – всего 10%.
Информативное видео:
Будьте здоровы!

Основным методом лечения злокачественных новообразований желудка является хирургическая операция. Если у пациента диагностирован рак желудка I─III стадии, то радикальное удаление всех пораженных органов и тканей ─ единственный реальный шанс на выздоровление.
Методы хирургического лечения
Выбор тактики и объема оперативного вмешательства зависит от локализации опухоли и степени распространенности онкологического процесса. Во время операции орган может быть удален полностью или частично.
В некоторых ситуациях требуется удаление соседних структур, пораженных опухолью (селезенки, части поджелудочной железы, пищевода и печени, петлей кишечника).
Целью хирургического лечения является полное иссечение опухоли в здоровых тканях со всем связочным аппаратом и близлежащими лимфоузлами, которые в первую очередь поражаются метастазами.
От того какое количество лимфоузлов будет удалено, во многом зависит успех операции и прогноз выживаемости. Согласно современным международным рекомендациям, диссекции (удалению) подлежат не менее 15 регионарных лимфатических узлов.
Основные методы хирургического лечения:
- тотальная гастрэктомия;
- субтотальная (частичная) резекция, которая подразделяется на дистальную и проксимальную.
Тотальная гастрэктомия – полное удаление органа, обоих сальников, клетчатки и регионарных лимфатических узлов. Операция показана при опухоли, расположенной в средней трети желудка, раке макроскопической формы роста, синдроме наследственного диффузного рака и недифференцированных формах патологии.
В результате вмешательства формируется пищеводно-кишечный анастомоз: пищевод напрямую соединяется с тонким кишечником.
Проксимальная субтотальная резекция проводится при экзофитной опухоли дна и верхней трети желудка, которая не распространяется на розетку кардии. По окончании операции накладывается анастомоз между желудком и пищеводом.
Дистальная резекция показана при экзофитном опухолевом процессе в антральном отделе (рак нижней трети) или небольшой опухоли в средней трети желудка.
Операция может быть выполнена двумя способами:
- по Бильрот 1─ удаляется 1/3 желудка, формируется гастродуоденальный анастомоз по типу «конец в конец»;
- по Бильрот 2 – удаляется 2/3 желудка, накладывается анастомоз «бок в бок» между культей желудка и тощей кишкой, с частичным выключением двенадцатиперстной кишки из процесса пищеварения.
Оперативный доступ выбирается с учетом локализации опухоли и общего состояния пациента. Разрез делается по грудной клетке в области ребер (чрезплевральный доступ) или по передней брюшной стенке (чрезбрюшинный доступ). Послеоперационный рубец может располагаться как на грудной клетке, так и в средних отделах брюшной полости.
Подготовка к операции
Перед хирургическим вмешательством, с целью уточнения стадии заболевания и выработки плана лечения, проводится ряд диагностических мероприятий:
- Сбор анамнеза и физикальный осмотр
- Развернутый анализ крови (общий и биохимический)
- Клинический анализ мочи
- Анализ кала на скрытую кровь
- ЭКГ
- Рентгенологическое обследование грудной клетки в двух проекциях
- УЗИ органов брюшной полости
- КТ, МРТ пораженной области
- Гастроскопия с гистологией биоптата
- Анализ на онкомаркеры СА 72-4, РЭА, Са 19.9
- Колоноскопия
- Предоперационная диагностическая лапароскопия показана пациентам с тотальным и субтотальным поражением желудка. Данное исследование проводится с целью исключения канцероматоза брюшины и определения метастазов в органах брюшной полости, которые не были обнаружены неинвазивными методами.
- При наличии показаний назначается дополнительные клинические обследования и консультации врачей-специалистов.
- При повышенном риске инфекционных осложнений показан прием антибактериальных препаратов.
- За несколько недель до оперативного вмешательства пациенту необходимо начать придерживаться специальной диеты с отказом от агрессивной пищи. Продукты употребляются преимущественно в измельченном виде, малыми порциями.
- За 7─10 дней до проведения операции отменяется прием антикоагулянтов и нестероидных противовоспалительных препаратов.
- Немаловажное значение имеет психологический настрой больного и вера в скорейшую победу над недугом. Поддержка родственников и друзей помогает настроиться на положительный результат лечения.
Противопоказания
Операция на желудке при раке не всегда целесообразна:
- Отдаленные метастазы в органах и лимфатических узлах. В такой ситуации оперативное вмешательство проводится исключительно при наличии жизненных показаний, при развитии грозных осложнений: кровотечение, перфорация, опухолевый стеноз. Лимфодиссекция в этих случаях не производится.
- Серьезная декомпенсированная патология органов и систем.
- Нарушение свертывающей системы крови.
- Крайнее истощение.
- Перитонит.
Возраст не является препятствием к проведению оперативного лечения.
Последствия операции по удалению желудка при раке
Удаление желудка – технически сложная и рискованная операция, которая может привести к ряду осложнений:
- кровотечение;
- расхождение внутренних и наружных швов;
- послеоперационная пневмония;
- тромбоэмболия.
Практически после каждой операции на желудке развиваются разного рода функциональные и органические расстройства, связанные с перестройкой процесса пищеварения:
- демпинг-синдром;
- анастомозит;
- синдром приводящей петли;
- рефлюкс желчи;
- гипогликемический синдром;
- анемия;
- синдром малого желудка, ранняя насыщаемость;
- диспепсические расстройства: тошнота, отрыжка, рвота;
- пищевая аллергия.
Что касается летальности, то при гастрэктомии она составляет около 10%.
Послеоперационный период
Адекватное ведение послеоперационного периода помогает избежать осложнений и способствует быстрой реабилитации.
Непосредственно после операции больному должен быть обеспечен оптимальный уход в отделении интенсивной терапии, круглосуточное наблюдение за жизненными функциями и достаточное обезболивание. Обычно пациент находится в реанимации от 1 до 3 дней.
В первые дни назначается строгий постельный режим.
Для профилактики застойной пневмонии, начиная с раннего послеоперационного периода, проводится дыхательная гимнастика.
После тотального удаления желудка первые дни обеспечивается парентеральное питание (внутривенные капельницы), затем больного переводят на энтеральное питание через зонд или еюно- или гастростому.
Энтеральное питание обеспечивает максимальное щажение пораженных органов и скорейшее заживление операционной раны. В сутки должно вводиться не менее 2─3 литров питательных растворов.
Необходимо постоянно контролировать уровень электролитов и кислотно-щелочное равновесие и при необходимости незамедлительно коррегировать их.
Сердечно-сосудистые и антибактериальные средства назначаются по показаниям.
Химиотерапия после удаления желудка при раке
Из-за высокой вероятности скрытых опухолевых процессов, для удаления микрометастазов, которые остались после радикального удаления опухоли, применяется адъювантная химиотерапия. Оптимально начинать цитостатическую терапию в ближайшие дни после операции.
Существуют различные схемы химиотерапевтического лечения. В качестве стандарта при распространенном раке, применяются комбинации химиопрепаратов, которые в отличие от монотерапии, значительно увеличивают процент выживаемости.
Препараты подбираются индивидуально в зависимости от стадии заболевания, гистологической картины, состояния пациента и сопутствующей патологии.
Основные препараты для химиотерапии рака желудка:
- Фторафур
- Адриамицин
- 5-фторурацил
- Мимомицин С
- УФТ, S1
- Полихимиотерапия: FAM, EAP, FAP и др.
Рекомендовано проведение 6─8 курсов химиотерапии, с последующим наблюдением динамики. Длительность химиотерапевтического лечения обусловлена циклическим делением клеток, в результате чего не все раковые клетки одномоментно могут быть подвержены воздействию цитостатических препаратов, что приведет к рецидиву заболевания.
Диспансерное наблюдение
Удаление желудка не является стопроцентной гарантией излечения, поэтому с целью предупреждения рецидивирования, пациентов ставят на диспансерный учет и проводят периодический контроль состояния.
В первые 2 года после операции профилактический осмотр проводится каждые 3─6 месяцев, через 3 года ─ 1 раз в полгода, через 5 лет после операции показаны ежегодные осмотры или внеплановые обследования при наличии жалоб.
Если риск рецидива повышен, то интервал между профилактическими осмотрами сокращается. Объем профилактического обследования определяется индивидуально по клиническим показаниям.
Рецидив рака
Рецидивирование рака желудка после радикального лечения наблюдается в 20─50% случаев. Повторный онкологический процесс может развиться через несколько месяцев или через несколько лет после проведенной операции.
Если рецидив ранний, то вторичная опухоль чаще всего определяется в области анастомоза, если поздний – в области малой кривизны, кардии или стенки культи.
Резидуальный рак возникает в трехлетний срок с момента проведения операции – ранний рецидив. Повторный рак развивается после трех лет с момента удаления первичного новообразования.
Основной причиной рецидива являются раковые клетки, не удаленные в момент операции. Вероятность возобновления опухолевого процесса зависит от стадии заболевания и составляет 20 % при I и II стадии, 45% при III стадии. Наиболее подвержены рецидивированию низкодифференцированные формы рака.
Прогноз при рецидиве серьезный. Средние показатели выживаемости не превышают 25 %.
Реабилитация после операции
Длительность восстановления отличается в каждом конкретном случае. Минимальный срок реабилитации составляет не менее 3х месяцев. При соблюдении рекомендаций можно жить вполне полноценной жизнью, без серьезных ограничений.
В период формирования рубца рекомендовано ношение абдоминального бандажа. Это значительно ускорит заживление послеоперационной раны, снизит риск возникновения грыж, зафиксирует органы в правильном положении и уменьшит болевой синдром.
В первые 6 месяцев после хирургического вмешательства запрещаются тяжелые физические нагрузки и поднятие тяжестей с целью профилактики образования грыж.
По этой же причине:
Следует избегать запоров, сильного кашля, чихания. Физические упражнения проводятся без вовлечения мышц брюшного пресса.
После операции развивается дефицит витаминов, который восполняется с помощью лекарственных препаратов. При тотальной гастрэктомии назначаются инъекции витамина В12.
Крайне важно сохранять двигательную активность: легкая гимнастика, пешие прогулки на свежем воздухе, посильная работа по дому – все это способствует скорейшей реабилитации.
Строгое соблюдение назначенной диеты и режима питания – основная составляющая успешного восстановления. Необходимо полностью исключить из рациона запрещенные продукты.
Большое значение имеет психологический аспект. Человек не должен выключаться из общественной жизни. Занятие любимым делом, общение с друзьями и положительные эмоции благотворно влияют на процесс реабилитации.
Прогноз выживаемости — сколько живут после операции
Прогноз срока жизни зависит от стадии, на которой было обнаружено заболевание, формы роста опухоли, наличия скрытых метастазов, общего состояния и возраста больного. В среднем, пятилетняя выживаемость после оперативного вмешательства составляет около 40%.
Рак желудка – серьезная, часто рецидивирующая патология с агрессивным течением, но при комплексном подходе к лечению и позитивном психологическом настрое пациента, вполне возможно добиться длительной ремиссии, а на начальных стадиях даже полностью излечить недуг.

