Полип в желчном пузыре из за паразитов

Известны около 1400 возбудителей болезней у человека, из них более 300 составляют паразиты. Каждый четвертый человек на земле является носителем или болеет паразитарным заболеванием. Причем паразиты могут быть крупными (глисты) или относиться к классу простейших. Паразитарные заболевания выявить трудно, так как они чаще протекают в хронической форме и не всегда имеют выраженные симптомы.
Есть данные, что гельминты могут жить в организме хозяина 20 лет и достигать в длину 1–10 метров. Простейших паразитов можно выявить только при микроскопическом исследовании. В зависимости от места их расположения в организме, у больного бывают жалобы и симптомы, похожие на заболевания разных органов. Например, лямблии в желчном пузыре вызывают картину хронического холецистита или дискинезии.
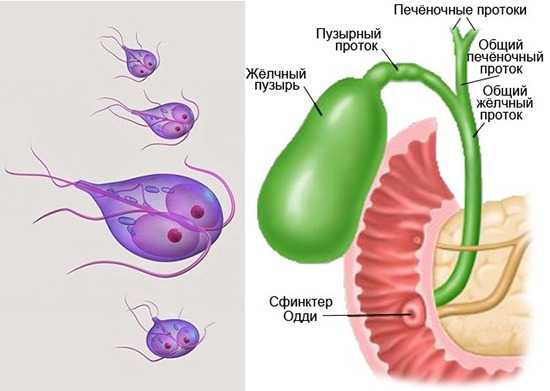
Какие паразиты живут в печени и желчном пузыре
Желчный пузырь и печень являются излюбленным местом обитания не только для лямблий. В них можно обнаружить и других паразитов:
Заражение лямблиями называется лямблиозом – это вторая по частоте паразитарная болезнь после описторхоза, которое вызвано трематодами.
Жизненный цикл лямблий
Лямблии относятся к простейшим, состоят из одной клетки, которая по форме напоминает грушу. Ее размеры 7–10 мкм на 12–15 мкм. В благоприятных условиях (активная, вегетативная форма) они передвигаются при помощи жгутиков (4 пары). Если условия неблагоприятны, то лямблии превращаются в цисты. Они покрыты плотной оболочкой и имеют овальную форму.
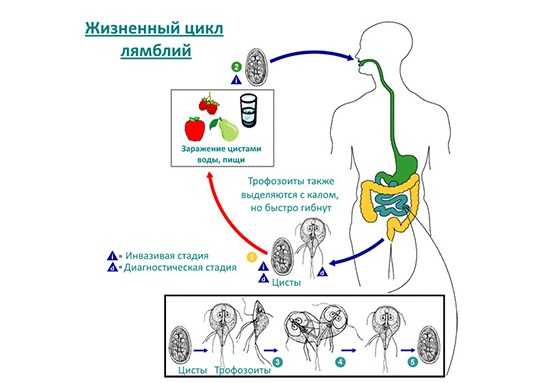
Заражение происходит при попадании цисты через рот в двенадцатиперстную кишку. Там защитная оболочка цисты разрушается, и две активные формы прикрепляются к клеткам слизистой.
При болезнях печени уменьшаются бактерицидные свойства желчи, это позволяет лямблиям проникать в протоки и в желчный пузырь через фатеров сосочек. Они не разрушают клетки, но поглощают из них питательные вещества и нарушают процесс пищеварения, вызывают аллергические реакции, а продукты их жизнедеятельности токсичны для организма.
Пути передачи
Чаще лямблиоз возникает у детей, это связано с нарушением правил гигиены. Вспышки болезни могут быть в жаркую погоду при купании в открытых водоемах. Важную роль в распространении инфекции играют домашние животные, а также тараканы и мухи. Пути передачи лямблиоза следующие:
-
 водный. Нельзя пить неочищенную воду из открытых источников, водоемов. Воду необходимо обеззараживать или кипятить, так как паразит при этом погибает;
водный. Нельзя пить неочищенную воду из открытых источников, водоемов. Воду необходимо обеззараживать или кипятить, так как паразит при этом погибает; - через продукты питания. Плохо вымытые или термически необработанные продукты могут стать причиной заражения;
- контактно-бытовой. Несоблюдение правил личной гигиены, чаще у детей. Необходимо хорошо мыть руки и предметы общего пользования.
Симптомы
Иногда наблюдается бессимптомное носительство лямблиоза, и возбудителя случайно обнаруживают при исследовании кала. Без жалоб протекает и латентный период после заражения (2–3 недели). Затем симптомы становятся более выраженными и зависят от места инвазии.
При поражении кишечника могут возникать боли в области пупка и диспепсические явления (тошнота, отрыжка, рвота, урчание и вздутие живота, нарушения стула).  При инвазии желчного пузыря и его протоков, больные жалуются на боли в правом подреберье, которые могут отдавать в спину. Бывает тошнота и горечь во рту (симптомы дискинезии желчного пузыря). При пальпации печени выявляется ее увеличение, уплотнение.
При инвазии желчного пузыря и его протоков, больные жалуются на боли в правом подреберье, которые могут отдавать в спину. Бывает тошнота и горечь во рту (симптомы дискинезии желчного пузыря). При пальпации печени выявляется ее увеличение, уплотнение.
Есть ряд жалоб общего характера, которые позволяют заподозрить лямблиоз. У больных бывают головные боли, слабость, плохое настроение, они быстро устают, плохо спят. Кожа сухая, встречается неравномерная окраска кожи на шее и в подмышечных впадинах, образуются заеды на губах, нарушен обмен веществ – это основные симптомы при авитаминозе.
У больных лямблиозом встречаются аллергические реакции в виде сыпи, бронхоспазма, экземы. Длительная инвазия вызывает интоксикацию и может замедлить физическое и психическое развитие ребенка.
Диагностика
Для выявления лямблий проводят протозоологическое исследование мазков кала и дуоденального содержимого под микроскопом.  Поскольку вегетативные формы требуют особых условий, то в окрашенном мазке обычно обнаруживают цисты. Не всегда первое исследование может дать положительный результат. Поэтому его нужно повторять с периодичностью 1–2 дня в течение 2 недель. Если результат снова отрицательный, но есть подозрения на лямблиоз, исследования проводят 1 раз в неделю в течение месяца.
Поскольку вегетативные формы требуют особых условий, то в окрашенном мазке обычно обнаруживают цисты. Не всегда первое исследование может дать положительный результат. Поэтому его нужно повторять с периодичностью 1–2 дня в течение 2 недель. Если результат снова отрицательный, но есть подозрения на лямблиоз, исследования проводят 1 раз в неделю в течение месяца.
Можно использовать метод определения антигена возбудителя в сыворотке крови и в фекалиях. Это иммунологический высокоэффективный метод, он позволяет обнаружить антитела уже через 10–14 дней после заражения.
При поражении желчного пузыря, во время биохимического анализа крови выявляется повышение уровня печеночных трансаминаз. Общий анализ крови может выявить симптомы анемии, эозинофиллию. Анемия связана с тем, что лямблии быстро поглощают железо и витамины. Эозинофиллия указывает на аллергический ответ организма на инвазию. Ее могут вызвать и глисты.
Лечение
Лечение лямблиоза должно быть комплексным и в некоторых случаях длительным. Оно не требует госпитализации, чаще проводится на дому. Но лечение детей нередко проводят в стационаре, так как требуется часто проводить дополнительные анализы.
Медикаментозное лечение
Лечение лямблиоза включает:
- Противопаразитарные препараты (метронидазол, трихопол, фуразолидон).
- Лечебная диета (стол№4).
- Энтеросорбенты (активированный уголь, лактофильтрум, смекта). Следует применять в течение всего курса терапии.
-
 Иммуномодулирующие вещества.
Иммуномодулирующие вещества. - Желчегонные. Назначаются индивидуально, так как лямблии могут вызвать как спазм желчевыводящих протоков, так и дискинезию, в зависимости от того какие симптомы преобладают, назначают холекинетики или спазмолитики. Возможно применение методов народной медицины.
- Антигистаминные. Снижают токсико-аллергические реакции, применяются на протяжении всего курса лечения.
- Витаминотерапия. Назначается на последнем этапе лечения после проведения антипаразитарной терапии.
Начинать лечение с противопаразитарных препаратов нельзя, так как это может вызвать серьезную токсико-аллергическую реакцию. Сначала нужно повысить иммунитет и наладить ферментативную функцию кишечника, это занимает 2–4 недели. Затем проводят противопаразитарную терапию. И только после этого назначают витамины.
Противопаразитарную терапию при лямблиозе должен назначить врач. Она проводится под его наблюдением и сопровождается повторными анализами на обнаружение возбудителя после окончания лечения и через месяц.
Диета должна содержать меньше углеводов и жиров, ограничивается употребление сахара и соли, пища не должна быть слишком горячей и острой. Продукты готовятся на пару, их можно варить, лучше протирать или делать пюре (каши, отруби, овощные пюре, растительное масло). Чтобы улучшить баланс бактерий в кишечнике, полезны кисломолочные нежирные продукты. Запрещаются макаронные изделия, копчености, молочные продукты. Также нужно увеличить потребление воды, если нет противопоказаний со стороны других органов.
Народные средства
 Из народных средств для лечения лямблиоза используют настои лекарственных трав (березовые листья, майскую полынь, чистотел, корни одуванчиков). Есть много разнообразных травяных сборов, улучшающих пищеварение, имеющих желчегонный эффект.
Из народных средств для лечения лямблиоза используют настои лекарственных трав (березовые листья, майскую полынь, чистотел, корни одуванчиков). Есть много разнообразных травяных сборов, улучшающих пищеварение, имеющих желчегонный эффект.
Хороший эффект оказывает использование природных антибиотиков, которые содержатся в луке, чесноке, хрене и многих лекарственных травах. Рекомендуют также принимать настой из кожуры или перегородок грецких орехов, и тыквенные семечки с медом.
Поскольку лямблиям не нравится кислая среда, полезны натуральные соки брусники, калины, лимона. Они кислые на вкус и содержат много витаминов.
Очистка печени
Так как в печени паразитируют не только лямблии, глисты, но и другие гельминты, используются методы очищения печени. К ним относятся тюбаж и народные способы очистки.
Тюбаж делают на голодный желудок. Выпивают подогретую минеральную воду (Ессентуки, Арзни, Джермук) без газа, и ложатся на правый бок на теплую грелку. Процедура длится 1–1,5 часа.
 Очистка при помощи растительного масла (оливковое, подсолнечное, горчичное). Перед нею нужно провести дополнительную подготовку. В течение трех дней принимают расслабляющие теплые ванны с кратковременным охлаждающим душем в конце, делают очистительные клизмы и выпивают стакан свекольно-яблочного сока (его готовят в соотношении 1 к 3). Желательно в эти дни употреблять только растительную пищу. Перед процедурой повторно ставят очистительную клизму, пьют сок. Нужно легко позавтракать и в течение нескольких часов прогревать область печени грелкой. Берут 2 стакана, маслом и лимонным соком (их необходимо предварительно подогреть до 30 градусов). Выпивают 2–3 глотка масла, затем столько же лимонного сока. Через 15 минут процедуру повторяют.
Очистка при помощи растительного масла (оливковое, подсолнечное, горчичное). Перед нею нужно провести дополнительную подготовку. В течение трех дней принимают расслабляющие теплые ванны с кратковременным охлаждающим душем в конце, делают очистительные клизмы и выпивают стакан свекольно-яблочного сока (его готовят в соотношении 1 к 3). Желательно в эти дни употреблять только растительную пищу. Перед процедурой повторно ставят очистительную клизму, пьют сок. Нужно легко позавтракать и в течение нескольких часов прогревать область печени грелкой. Берут 2 стакана, маслом и лимонным соком (их необходимо предварительно подогреть до 30 градусов). Выпивают 2–3 глотка масла, затем столько же лимонного сока. Через 15 минут процедуру повторяют.
Очищение печени можно проводить при помощи сборов лекарственных трав (полынь, зверобой, пижма, бессмертник ромашка и другие), настойки чеснока. Нужно понимать, что глисты и лямблии не исчезают после данных процедур, требуется медикаментозное лечение. Но народные средства помогают в профилактике заболевания и улучшают функционирование поврежденных органов.
Профилактика
Методы профилактики включают соблюдение правил личной гигиены и правильного питания:
-
 Нужно чаще мыть руки.
Нужно чаще мыть руки. - Нельзя использовать воду из природных источников и открытых водоемов, предварительно ее нужно прокипятить.
- Продукты питания нужно подвергнуть термической обработке или тщательно вымыть.
- Вести борьбу с разносчиками паразитов – мухами и тараканами.
- Вовремя выявлять симптомы и лечить лямблиоз у членов семьи, чтобы избежать заражения.
Выявить в желчном пузыре лямблий и других паразитов трудно, так как симптомы и жалобы больных предполагают наличие холецистита или гепатита. Лечение лямблиоза длительное и требует соблюдения рекомендаций врача. Обязательно нужно пройти повторное обследование, сдать анализы на копроскопию. Особое значение приобретает восстановление иммунитета организма.
Практически каждый день я делаю УЗИ своим пациентам, просматривая их внутренние органы на предмет патологии. И, как оказалось, довольно частая находка – полип желчного пузыря. Наличие полипа в желчном пузыре, естественно, никого не радует, поэтому я решил написать об этом явлении в своем блоге, чтобы люди понимали ЧТО представляет из себя полип желчного пузыря (ЖП), КАКИЕ симптомы может вызывать и СТОИТ ЛИ его бояться?
Полип – что это такое, как полипы ЖП выглядят на УЗИ?
Желчный пузырь и желчные протоки составляют желчевыводящую систему организма. Желчь участвует в процессе пищеварения, обладает бактериостатическими свойствами, способствует всасываю жиров, улучшает работу поджелудочной железы и кишечника.
Желчный пузырь – имеет форму мешочка. Условно его разделяют на дно, тело и шейку. Состоит данный орган из мышечного слоя и эндотелия.
Вот так выглядит ЖП на УЗИ
Изображение из книги: «Ультразвуковая диагностика опухолей абдоминальных органов» Р.Я Абдулаев
Полип – самое распространенное доброкачественное образование, которое обнаруживается в желчном пузыре.
Полип располагается пристеночно и имеет конкретную связь со стенкой ЖП. К ней он крепится с помощью ножки, от камней ЖП полипы отличаются тем, что они не дают акустической тени.
Полип желчного пузыря малых размеров
Изображение из книги «Ультразвуковая диагностика опухолей абдоминальных органов» Р.Я Абдуллаев
Какие полипы ЖП бывают?
Современная классификация выделяет два типа полипов ЖП:
- Холестериновый полип – образуется за счет «прилипания» холестерина к стенке желчного пузыря.
- Паренхиматозный полип – непосредственное разрастание стенки желчного пузыря.
Также полипы могут быть одиночными и множественными.
Пример полипоза желчного пузыря: визуализируется сразу три полипа
Изображение из книги «Ультразвуковая диагностика опухолей абдоминальных органов» Р.Я Абдуллаев
Почему полипы вырастают в желчном пузыре?
Однозначного мнения по поводу этого вопроса не существует. Основная теория «Воспалительная». Суть в том, что после перенесённого холецистита (воспаление желчного пузыря), его стенки компенсаторно утолщаются. Параллель можно провести с царапиной на коже, где потом образуется «горбик».
Другие причины образование полипов в желчном: гормональные сбои, нарушение моторики желчных путей, сбой обмена холестерина.
Какие симптомы могут вызывать полипы желчного пузыря?
Зачастую полипы ЖП – безобидные жители нашего организма. Их находка – это результат тщательно проведенного УЗИ-обследования.
Симптомы, которые могут провоцировать полипы желчного пузыря возникают только в том случае, если они располагаются в шейке ЖП и мешают оттоку желчи.
Возможные проявления полипа ЖП:
- Боли в правом подреберье
- Приступы тошноты
- Ощущение горечи во рту
- Симптомы диспепсии (тошнота, рвотные позывы) проявляются после приема пищи
Что с ними делать: удалять или сохранять?
Итак, обнаружен полип в желчном пузыре, что теперь делать? Да, в принципе, НИЧЕГО. За ним просто нужно наблюдать. Если у полипа размер меньше 5 мм, то и какого-то контроля он не заслуживает. Если же размер полипа больше 5 мм, то план следующий:
- Контроль через 1.5 мес
- Контроль через 3 мес
- Контроль 1 раз в год
Зачем это нужно? Чтобы не перепутать полип с раком.
Крупный полип желчного пузыря
Изображение из книги «Ультразвуковая диагностика опухолей абдоминальных органов» Р.Я Аблулаев
Бить тревогу нужно в следующих случаях:
- Полип быстро растет
- У полипа широкое основание и растет его размер больше 10 мм
- Есть несколько полипов
- Наличие полипа сочетается с полипозом кишечника
О каких результатах УЗИ-исследований вы хотели бы поговорить? Пишите в комментариях и я с радостью освечу эту тему.
P.S Не забывайте ставить лайки и подписываться на канал!
 Полипы в желчном пузыре – распространённое заболевание, при отсутствии лечения которого существует риск развития раковых опухолей.
Полипы в желчном пузыре – распространённое заболевание, при отсутствии лечения которого существует риск развития раковых опухолей.
Для борьбы с недугом можно использовать медикаменты и народные средства, но они эффективны лишь на ранних стадиях развития патологического процесса. Чаще всего используется именно хирургическое вмешательство.
Остановимся подробнее на том, что это такое – полип в желчном пузыре и как его лечить.
Что это такое?
Эти образования являются следствием разрастания поверхностного эпителия или накопления вредных масс. Возможно формирование мелких или крупных структур с диаметром порядка нескольких сантиметров. Ещё один вариант – масштабное сетчатое образование. По своей природе полипы являются доброкачественными, но отсутствие лечения чревато развитием онкологического процесса.
Выделяют четыре формы новообразований:
- Холестериновые – основной элемент опухоли представляет собой комбинацию кальцинированных включений и непосредственно холестерина. Изначально процесс развивается в подслизистой области, затем ткани разрастаются, приобретая выпуклую форму.
- Воспалительные – возникают, если в организм попадает бактериальная инфекция. Местом локализации гранулематозной структуры становится внутренняя оболочка жёлчного.
- Папилломы. Их особенность – небольшой размер, наличие сосочковидных разрастаний.
- Аденоматозные. Такие полипы – это доброкачественные опухоли, сформированные из железистой ткани. Они часто перерождаются в онкоструктуры и требуют постоянного контроля.
Причины развития
Существуют факторы, способствующие возникновению недуга:
- Наследственность. Высокий риск развития недуга возникает у людей, чьи родственники перенесли это заболевание.
- Холецистит в хронической форме. Застой желчи приводит к увеличению тканей внутреннего органа.
- Калорийная еда. Повышенное содержание холестерина в пище провоцирует развитие заболевания.
- Гормон эстроген. Увеличение выработки этого гормона влечет за собой рост эпителия в ЖП (сокращено желчный пузырь). Из-за этого женщины чаще мужчин страдают этим недугом.
- Воспалительный процесс. Во время воспаления, организм включает защитные процессы в тканях и органах, и это способствует началу патологии.
- Нарушенный обмен веществ. Неправильное питание или наследственность приводит к нарушению оттока желчи, вследствие чего начинает разрастаться ткань внутреннего органа.
- Дискинезия. Неправильное функционирование желчных путей непосредственно влияет на развитие патологии.
- Гепатит и вирус папилломы. Обе эти болезни могут вызвать появление новообразований.
Инфекции и стрессы, гиподинамия – отражаются на работе внутренних органов и пищеварения. Врожденная аномалия строения ЖП может влиять на процесс пищеварения, и стать причиной патологии.

Симптомы
Симптоматическая картина полипоза желчной локализации обуславливается конкретным расположением выроста в органе.
Самым опасным с клинической точки зрения является расположение полипа в шейке либо протоке пузыря. В подобной ситуации полип будет препятствовать нормальному желчеоттоку, что приведет к развитию желтухи механического характера. При расположении полипозного образования в другой части пузыря клиническая картина патологии приобретает стертый и невыраженный характер.
Чаще всего на наличие желчнопузырного полипа указывают такие проявления:
- Желтуха. Кожные покровы приобретают желтушный оттенок, как и склеры, что указывает на запредельное содержание в крови билирубина. Подобная картина наблюдается, когда в пузыре происходит желчезастой, приводящий к просачиванию желчи в кровоток. Дополняет желтизну кожи симптоматика вроде потемнения мочи, миалгий и артралгий, гипертермии, тошнотно-рвотного синдрома и кожного зуда.
- Болезненность. Болезненные проявления при желчнопузырных полипах возникают вследствие перерастяжения стенок органа. Подобное случается, когда желчь застаивается в пузыре. Кроме того, боли могут возникать и на фоне частых сокращений пузыря. Локализуются такие боли в области правого подреберья и имеют тупой характер. Они возникают схваткообразно, обостряются после жирной пищи либо переедания, спиртных напитков, стрессов и пр.
- Диспепсия. Характеризуется возникновением тошнотного синдрома, чаще в утренние часы, после обильной пищи возникает рвота, а во рту присутствует привкус горечи. Подобные признаки также обуславливаются желчезастоем, провоцирующим нарушение процессов переваривания. Горечь во рту объясняется забросом желчи в желудок вследствие двигательной желчнопузырной гиперактивности.
- Колика в печени. Проявляется внезапной схваткообразной и острой болезненностью в области подреберья справа. Подобный признак обычно возникает достаточно редко, преимущественно при полипах, имеющих длинную ножку. Боль при колике настолько сильная, что пациент не способен находиться на одном месте, поэтому он мечется, напрасно ища более безболезненное положение тела.
Довольно часто полипы вызывают патологические процессы в соседних органах – поджелудочной и печени. Поскольку полипоз может выступать в качестве инфекционного источника, вызывающего развитие воспалительного процесса, то на фоне желчнопузырных полипов нередко развиваются желчевыводящие спазмы, холецистит, панкреатит и пр.
В целом среди сопутствующих полипозу патологий можно выделить спазмы желчнопузырных протоков либо дискинезию, разнообразные формы панкреатита и холецистита или желчекаменную болезнь.
Опасно ли это: возможные последствия
Опасно ли иметь полипы в желчном пузыре? Заболевание не такое безобидное, как принято считать. Во многих внутренних органах появляются полипы, которые редко когда нарушают функциональность. Но полипозные выросты в желчном — исключение. Они нарушают сократительную способность пузыря, вызывают воспалительные процессы (холецистит), нередко сочетаются с образованием конкрементов. Нередко причины полипов в желчном пузыре схожи с желчнокаменной болезнью, поэтому специалисты отмечают связь между образованием камней и полипозом.
С точки зрения рисков для здоровья наиболее опасны три вида полипов: аденоматозные, холестериновые (они встречаются в 50% случаев при полипозах) и злокачественные. Но последнюю форму не стоит рассматривать в теме о полипах, поскольку она уже относится к раку желчного пузыря.
Диагностика
Для исследования при подозрении на опухоль или папиллому жёлчного врачи планируют комплекс анализов и процедур:
- УЗИ. Цель манипуляции – определение количества полипов, их локализация.
- Ультрасонография – изучение структуры жёлчного и двенадцатипёрстной кишки посредством введения в ЖКТ гибкого эндоскопа с ультразвуковым датчиком. Помимо осмотра, в рамках процедуры берут образец тканей для гистологии.
- Магнитно-резонансная холангиография. С помощью обследования удаётся визуализировать полип жёлчного пузыря и получить информацию о его размерах, наличии сопутствующих структур. Если таковые возникли как следствие развития рака.
- Многосрезовая компьютерная томография. Её назначают, когда требуется оценить количество контрастного вещества.
Помимо диагностики непосредственно жёлчного пузыря, в список мероприятий включаются также следующие тесты:
- Биохимия крови. Полипоз подтверждает повышенный уровень билирубина, щелочной фосфатазы, холестерина.
- Общий анализ мочи. Диагноз ставят, когда обнаруживается пониженное содержание уробилиногена.
- Копрограмма для определения уровня стеркобилина. При патологическом состоянии он отсутствует или выявляется в минимальном объёме.
А также проводится тщательная дифференциальная диагностика из-за схожести симптомов болезни с другими патологиями ЖКТ.
Как лечить полипы в желчном пузыре?
Методы лечения полипов в желчном пузыре напрямую зависят от размера и вида образований.
Консервативному медикаментозному лечению поддаются только холестериновые новообразования, диаметр которых не превышает 1см (псевдообразования). Образования холестеринового характера могут самостоятельно рассосаться при корректировке рациона и приеме определенных лекарственных препаратов. В случаях с другими видами полипов медикаментозное лечение применяют только для снятия симптомов в желчном пузыре и лечения сопутствующих заболеваний.
Полипы диаметром не больше сантиметра, которые не проявляют склонность к росту, наблюдаются с помощью ультразвукового исследования, КТ или МРТ, без дополнительного вмешательства. Во всех других случаях обоснованным является удаление полипов желчного пузыря.
Лечение полипов в желчном пузыре без операции
В первую очередь необходимо обратиться к врачу-гастроэнтерологу и провести все необходимые диагностические обследования, с целью определения типа полипов, их размера и риска малигнизации.
Холестериновые полипы – наиболее распространенный тип новообразований в желчном пузыре, при своевременном лечении не представляют большой опасности. Они встречаются в виде сетки мелких включений по 1-2мм, распространенные диффузно по внутренней стенке органа, либо могут иметь размер до 4 мм и на ультрасонографии выглядят как выросты с ровными контурами и широким основанием. Полипы крупнее 4 мм уже имеют тонкую ножку.
Чаще всего рекомендуют пропить одно из следующих лекарственных препаратов:
- Урсофальк, который способствует разрушению отложений, состоящий из холестерина.
- Симвастатин, способствует понижению в крови уровня липопротеидов и холестерина.
- Гепабене и Но-шпа, используются как вспомогательные препараты, помогающие расслабить гладкую мускулатуру желчного пузыря. С органа снимается спазм, желчь имеет возможность нормально проходить по протокам и принимать участие в процессе переваривания пищи.
- Холивер повышает способность желчного пузыря секретировать желчь и устраняет застойные явления.
- Урсосан позволяет устранить холестериновые камни, при не потерявшем способность к функционированию желчном пузыре.
Множественный холестериновый полипоз может на самом деле представлять собой не разрастания, а рыхлые холестериновые камни, которые впоследствии вызывают болевые ощущения у пациента. Распространенные жалобы при этом – ощущения изжоги, тошноты и боли в правом подреберье, симптомы холецистита, вызванные холестериновыми камнями.
Лечение холестериновых полипов можно проводить консервативным путем в случае, если высота разрастания – не больше 10 мм.

Народные способы лечения
При лечении полипоза желчного пузыря можно использовать народные методы. Но положительный результат возможен при условии, что размеры новообразований незначительные.
Эффективны такие методы.
- Взять по 20 г травы чистотела и цветков ромашки, залить 200 мл кипятка. Настаивать 6 часов, отфильтровать, а дальше принимать по 20 мл 3 раза в сутки. Курс терапии составит 30 дней, затем сделать перерыв на месяц и снова продолжить терапию.
- Взять пижму, репейник, календулу, бархатцы, корни девясила и траву полыни в следующей пропорции: 2:5:3:2:2:1. Залить 20 г полученной смеси 500 мл кипятка. Отфильтрованный настой подогреть и принимать по 60 мл 3 раза в сутки.
- Залить 40 г шиповника, 25 г дикой земляники, 25 г спорыша, 25 г мать-и-мачехи, 20 г зверобоя, 20 г пастушьей сумки, 20 г подорожника, 20 г сизой ежевики, 20 г бессмертника, 20 г столбиков кукурузы, 15 г семян укропа, 15 г череды. Полученную смесь измельчить при помощи блендера. Взять ее в количестве 40 г и залить 500 мл кипятка. Настаивать полчаса, отфильтровать и вести прием по 10 мл 3 раза в сутки.
- Залить 100 г грибка чага 400 мл спирта. Настаивать 14 дней, добавлять настойку в количестве 20 мл в вышеописанный рецепт и вести прием по такой же схеме.
- При лечении полипов в желчном пузыре активно используется чистотел. Но лекарство на его основе нужно принимать осторожно, так как растение ядовитое. Длится такая терапия не должна более 3-4 месяцев. Отвар принимать можно только через год после завершения первого курса.
- Если причина воспаления – инфекционные заболевания системы желчевыводящей системы, то помочь сможет полынь. Она оказывает антимикробное и кровоостанавливающее действие, а еще предотвращает перерождение полипозных образований в раковую опухоль. Но за счет горечи применять растение нельзя детям. Чтобы избавиться от полипов, необходимо собрать цветки полыни, обкатать в шарик из хлеба и употребить.
Питание и диета
Независимо от способа лечения – консервативного или операционного, при полипах желчного пузыря необходимо придерживаться дробного режима питания, при котором больной принимает пищу небольшими порциями с периодичностью в 3 часа.
При этом также необходимо учитывать следующие моменты:
- пища должна иметь сильно измельченный вид или тщательно пережевываться;
- продукты следует варить или запекать;
- пища должна быть теплой, но не горячей;
- нельзя переедать;
- в ближайшие 1.5 часа после приема пищи нельзя заниматься физическими нагрузками.
Запрещенные продукты к употреблению: жирные молочная продукция, спиртосодержащие напитки, газировка, шоколад, сдоба, кислые овощи (щавель, помидоры), жирная рыба и мясо, копчености.
Рекомендуются к потреблению продукты, содержащие полезные ненасыщенные жиры:
- масла – оливковое, рапсовое, льняное, кукурузное;
- орехи – лесные, грецкие, миндаль;
- авокадо;
- фисташки;
- семечки тыквы, кунжут.
Продукты, содержащие достаточное количество пищевых волокон:
- сочные фрукты (яблоки, бананы, груши, киви) и ягоды (малина и ежевика);
- крупы – овсяная, гречневая, перловая, цельнозерновая пшеничная крупа (булгур);
- бобовые – фасоль, горох, нут, чечевица, соя;
- овощи – капуста белокочанная, капуста брокколи, морковь, свекла, зеленый горошек;
- орехи – кешью, арахис.
Консервативная терапия, средства народной медицины и диета не всегда дают при использовании положительные результаты. Тогда лечащий врач настойчиво предлагает провести операцию по удалению полипов. Не стоит затягивать с принятием решения или отказываться от хирургического лечения, так как вероятно перерождение образований в злокачественные, что влечет за собой необратимые последствия.

Показания для проведения операции
Оперативное лечение полипа в желчном проводят при следующих показаниях:
- размер полипа превышает 10 мм;
- болезнь сочетается с образованием конкрементов, развитием калькулезного или гнойного холецистита;
- в желчном пузыре находится более 2-х полипов;
- 1-2 полипа размером 5-9 мм на широком основании при средней эхогенности;
- ножка полипа шире 3 мм, независимо от эхогенности;
- быстрый рост образования;
- сочетание с наследственным полипозом толстого кишечника;
- возраст больного старше 60 лет;
- частые острые боли в области живота и правого подреберья, которые снижают качество жизни больного.
Оперативное удаление полипов в желчном пузыре проводят чаще вместе с органом. Холецистэктомия переносится хорошо, так как она проводится через лапароскопический доступ — небольшие проколы в передней брюшной стенке.
Оперативное лечение
Виды операций на желчном пузыре:
- Видеолапароскопическая холецистэктомия (ЛХЭ) – считается наиболее щадящей для пациента, использует современные технологии эндоскопии.
- Лапароскопическая холецистэктомия – удаление желчного пузыря без разреза, как при традиционной холецистэктомии с применением инструментов для эндоскопических операций. Считается «золотым стандартом» современной хирургии, но в пяти процентах случаев операцию довести до конца не удается и проводится традиционная холецистэктомия.
- Традиционная холецистэктомия (ТХЭ) – путем открытой операции, доступ осуществляется через верхний срединный разрез или разрез по Кохеру в правом подреберье. Недостатком этого метода, в сравнении с лапароскопической холецистэктомией является его травматичность – разрез рассекает кожу, жировую клетчатку, белую линию живота и брюшину.
- Эндоскопическая полипэктомия – применяется для удаления полипов желчного пузыря с сохранением органа. Данный тип операции проводится с использованием диатермической петли, которую накидывают на ножку полипа и обрезают его. Образования без ножки удаляют путем фрагментации. Через петлю пропускается электрический заряд с целью коагулировать сосуды, что помогает избежать кровотечения. Этот метод применяется для удаления полипов в кишечнике, но его редко используют при лечении полипоза желчного пузыря, поэтому последствия могут быть непредсказуемыми.
Перед проведением операции пациент должен пройти комплексное диагностическое обследование, чтобы избежать возможных осложнений и выбрать оптимальный метод холецистэктомии.
Прогноз
При небольших полипозных образованиях, не обладающих тенденцией увеличиваться и распространяться, прогноз можно считать благоприятным: состояние пациента можно корректировать при помощи периодических медикаментозных лечебных курсов. Тем не менее, нужно учесть, что такая патология далеко не всегда сопровождается какими-либо симптомами: часто признаки неполадок возникают лишь тогда, когда полип достигает больших размеров, либо даже перерождается в злокачественную опухоль.
Чтобы прогноз оставался благоприятным, необходимо при первых подозрительных симптомах обращаться к врачам и проходить диагностику, чем раньше доктор обнаружит полип, тем положительнее будет исход заболевания.
Профилактика
Профилактические меры должны быть направлены на устранение факторов, способствующих образованию полипов. К примеру, необходимо поддерживать нормальный обмен веществ в организме, предупреждать появление желчного застоя и воспалительных патологий желчной системы и печени.
Если человек имеет наследственную предрасположенность к появлению полипов желчного пузыря, то ему рекомендуется регулярно проходить диагностику, контролируя состояние внутренних органов. Предпочтительно ежегодно проводить абдоминальное УЗИ-сканирование, либо МРТ.
Любые воспалительные процессы в пищеварительной системе должны лечиться своевременно и в полной мере. Самолечение, а также отсутствие адекватного лечения может привести к появлению различных неблагоприятных последствий – и в том числе, к развитию полипоза.
Кроме этого, в целях профилактики необходимо соблюдать такие правила:
- питаться полноценно, регулярно, без перееданий и голодовок;
- вести здоровый образ жизни;
- избегать стрессов и депрессий;
- употреблять достаточное количество растительной пищи, контролировать поступление в организм жиров и простых углеводов.
Благодаря здоровому образу жизни, можно предупредить развитие многих патологий, и в том числе, полипов в желчном пузыре.



