Памятка для пациентов с заболеваниями желчного пузыря
Специалистам / Практика / Практика (статья)
Статья |
14-03-2015, 17:54
|
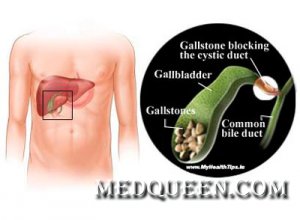
 Желчнокаменная болезньЖелчнокаменная болезнь (ЖКБ) — заболевание, при котором образуются конкременты в желчном пузыре (холецистолитиаз) или общем желчном протоке (холедохолитиаз), может проявляться приступами боли в правом подреберье (печеночная колика) в результате закупорки камнем протока желчного пузыря или холедоха.
Желчнокаменная болезньЖелчнокаменная болезнь (ЖКБ) — заболевание, при котором образуются конкременты в желчном пузыре (холецистолитиаз) или общем желчном протоке (холедохолитиаз), может проявляться приступами боли в правом подреберье (печеночная колика) в результате закупорки камнем протока желчного пузыря или холедоха.
В развитых странах желчнокаменная болезнь относится к числу наиболее часто встречающихся заболеваний, желчные камни выявляют у 10-20% населения. У женщин заболевание встречается в 2-3 раза чаще, чем у мужчин, а у лиц в возрасте 60-70 лет ЖКБ диагностируют в 30-40% случаев.
Развитию желчнокаменной болезни способствуют наследственная предрасположенность, сопутствующие хронические заболевания (хронический холецистит, холангит), дисфункция желчного пузыря и желчевыводящих путей, нарушения метаболизма, нерегулярное питание, малоподвижный образ жизни, избыточная масса тела, застой желчи, беременность и др. Немаловажное значение имеют нарушения метаболизма билирубина и холестерола, повышение концентрации которых в желчи создает условия для образования желчных камней. Нарушение обмена холестерола и повышенное его содержание в крови наблюдают при ожирении, сахарном диабете, атеросклерозе, гиперлипопротеинемии, подагре, приеме некоторых препаратов (например, пероральных контрацептивов). К повышению уровня билирубина в желчи и образованию пигментных камней приводят нарушения функции печени при ее хронических заболеваниях, гемолитическая анемия, гельминтозы и др.
Большое значение в развитии желчнокаменной болезни имеет нерациональное питание — избыточное употребление богатой жирами пищи, содержащей холестерол и рафинированные углеводы, мучных блюд, которые обусловливают сдвиг реакции желчи в кислую сторону и уменьшают растворимость холестерола. К образованию камней в желчном пузыре приводят также голодание, большие перерывы между приемами пищи или отказ от завтрака, низкокалорийная, с низким содержанием жира диета (до 600 ккал и менее 3 г жира в день).
Угрозой развития желчнокаменной болезни оборачивается даже небольшое превышение нормальной массы тела, причем это особенно касается женщин среднего возраста с генетической предрасположенностью. Чем больше масса тела, тем выше риск ЖКБ. Женщины с избыточной массой тела в 6 раз чаще страдают ЖКБ, даже лишние 10 кг удваивают риск ее развития. Гиподинамия повышает риск образования желчных камней. По результатам исследований установлено, что у женщин, которые регулярно, по 2-3 ч в неделю выполняют физические упражнения, риск удаления желчного пузыря снижен на 20%.
В большинстве случаев желчнокаменная болезнь протекает бессимптомно. Появление тех или иных симптомов болезни зависит от количества камней в желчном пузыре, их величины и расположения. Основным клиническим проявлением ЖКБ является внезапный приступ боли в правом подреберье (печеночная колика), который, как правило, развивается после приема жирной или жареной пищи, физического напряжения, после работы в наклоненном положении или тряской езды в транспорте. Боль различной интенсивности возникает в правом подреберье, иррадиирует в правую руку, лопатку или правую половину шеи, область сердца и может сопровождаться тошнотой, рвотой, вздутием живота, ощущением горечи и сухости во рту. В ряде случаев боль проходит после приема спазмолитиков.
При появлении подобных симптомов необходимо немедленно обратиться к врачу для уточнения диагноза и назначения адекватного лечения.
Желчнокаменная болезнь может осложниться развитием острого холецистита, закупоркой желчевыводящих путей с возникновением желтухи, прободением желчного пузыря и развитием перитонита, проникновением крупных желчных камней в кишечник с развитием кишечной непроходимости.
Если приступ боли длится более 5 ч и при этом температура тела повысилась до 38°С и выше, а также появилась желтушная окраска кожи и глаз, темный цвет мочи, светлый стул, это свидетельствует о развитии осложнений ЖКБ и Вам необходимо в экстренном порядке обратиться за медицинской помощью (вызвать скорую помощь).
Частые обострения желчнокаменной болезни могут приводить к воспалению внутрипеченочных желчных путей — к холангиту, а также воспалительному процессу поджелудочной железы — панкреатиту, нарушению микрофлоры кишечника и запорам.
Помните! Своевременная диагностика и систематическое лечение позволят предупредить прогрессирование заболевания и развитие опасных для жизни осложнений.
При наличии диагноза желчнокаменная болезнь обязательно следует проконсультироваться у хирурга для определения дальнейшей тактики лечения. Четко придерживайтесь соответствующего образа жизни, диеты, выполняйте рекомендации по приему назначенных препаратов.
С целью профилактики желчнокаменной болезни и замедления ее прогрессирования полезны такие рекомендации:
- Питайтесь 4-5 раз в день небольшими порциями. Интервал между приемами пищи менее 8 ч снижает риск камнеобразования. Принимайте пищу в одно и то же время. Это способствует лучшему оттоку желчи.
- Не употребляйте блюда, температура которых ниже 15°С и выше 62°С — это может вызвать спазм желчевыводящих путей и спровоцировать приступ боли.
- Употребляйте блюда, приготовленные из свежих продуктов натурального происхождения, в отварном, запеченном, изредка — тушеном виде. Не используйте в пищу жареные, соленые, перченые, копченые блюда. Это предотвратит обострение заболевания.
- Соблюдайте режим труда и отдыха, не переутомляйтесь, не нервничайте, не допускайте негативных эмоций. Больше двигайтесь, ведите активный образ жизни.
- Если у Вас избыточная масса тела, целесообразно снизить энергоценность диеты до 2000-2200 ккал, уменьшив долю всех жиров до 30% (не более 1/3 жиры животного происхождения, 2/3 — растительного) и легкоусвояемых углеводов. Полностью исключите сахар. Увеличьте в диете количество пищевых волокон, особенно за счет овощей и фруктов. Следите за своей массой тела, но не голодайте.
- Ограничьте поступление холестерола с пищей путем исключения продуктов, которые им богаты (яичный желток, мозги, печень, жирные сорта мяса, рыбы, бараний и говяжий жир, сало). Выведению из организма излишков холестерола способствуют продукты, богатые солями магния, а также гречневая и овсяная каши.
- При наличии камней в желчном пузыре откажитесь от сильного стимулятора сократимости желчного пузыря — кофе, отваров желчегонных трав и ограничьте в рационе продукты, стимулирующие сокращения желчного пузыря (растительные масла натощак, наваристые мясные, рыбные, грибные бульоны, свежее сало, яйца «всмятку», лимоны).
- Поможет предотвратить образование и рост холестероловых камней в желчном пузыре употребление рыбьего жира или рыбы (содержит омега-3 жирные кислоты, препятствующие выпадению в осадок холестерола).
- Полезно пить витаминные напитки, чай из плодов шиповника и ягод рябины. Противовоспалительным, спазмолитическим, легким послабляющим и уменьшающим процессы брожения в кишечнике эффектами обладает чай из плодов тмина. Пить его можно по полстакана 3 раза в день или по стакану в день вместо обычного чая.
- Если Вы принимаете препараты, назначенные другими специалистами по поводу сопутствующих заболеваний, необходимо обязательно поставить в известность об этом Вашего врача, так как некоторые из них могут снижать моторику желчного пузыря, вызывать застой желчи и камнеобразование (например, нитраты, антагонисты кальция, пероральные контрацептивы, антидепрессанты, препараты белладонны, дротаверин). В этом случае Ваш врач проведет медикаментозную коррекцию для оптимизации лечебного эффекта.
- Уделяйте серьезное внимание лечению хронических очагов инфекции, воспалительных заболеваний органов брюшной полости, глистной инвазии. Исключите из рациона продукты, оказывающие аллер- гизирующие действие.
- Регулярно посещайте врача (не реже одного раза в полгода), проходите необходимые исследования. Это будет способствовать правильному подбору препаратов, эффективному лечению и предупреждению осложнений.
Категория продуктов | Рекомендуемые продукты | Продукты, которые необходимо ограничить | Нерекомендуемые продукты |
Жиры | Легко эмульгирующиеся масла — растительное (оливковое, подсолнечное, кукурузное) и сливочное до 20 г в день | Рафинированные растительные жиры | Тугоплавкое сало, шпиг, смалец, маргарин, майонез |
Супы | Вегетарианские с овощами, крупами, лапшой, молочные, фруктовые | Супы, сваренные на мясном, рыбном, грибном бульоне, кислые и жирные щи, борщи | |
Мясо | Нежирные сорта (говядина, телятина, кролик, курица) в виде паровых котлет, фрикаделек, кнелей, суфле | Жирные сорта говядины и свинины, баранина, гусь, утка, субпродукты (почки, печень, мозги), жирные колбасы, свиные сардельки, сосиски. Мясные консервы | |
Рыба | Нежирная (судак, треска, лещ, окунь, навага, серебристый хек) в вареном или паровом виде (кнели, фрикадельки, суфле) | Жирные виды рыбы (осетр, сом, пангасиус), а также рыба в жареном и копченом виде | |
Молочные продукты | Творог свежий, нежирный, домашнего приготовления. Кефир, простокваша, ацидофильное молоко. Йогурты обезжиренные | Молоко 6% жирности, ряженка, сметана, жирный творог, жирный и соленый сыр | Сливки. Жирные соусы. Острые сыры |
Яйца | Преимущественно для приготовления блюд (не больше одного в день). Белковый омлет | Яйца «всмятку» | Яйца жареные, сырые и сваренные «вкрутую». Яичница «глазунья» |
Овощи и зелень | Свежие в сыром (морковь, капуста, огурцы, помидоры) или отварном виде (картофельное пюре, протертая свекла, зеленый горошек, цветная капуста, кабачки). Лук только отварной | Квашеные и соленые маринады, бобы, грибы, горох, фасоль. Щавель, шпинат. Чеснок, редька, редис (богатые эфирными маслами) | |
Фрукты | Различные фрукты и ягоды (кроме кислых) в сыром виде и в блюдах, варенье из спелых и сладких ягод и фруктов, сухофрукты, компоты, кисели, желе, муссы | Черная и красная смородина | Кислые, неспелые фрукты. Орехи, миндаль |
Сладости | Не содержащие шоколад конфеты, джем, варенье из сладких спелых фруктов, мед, пастила, мармелад | Шоколад, торты, пирожные, кремы, мороженое | |
Закуски | Салаты, винегреты, заливная рыба на желатине, вымоченная сельдь (изредка) | Острые приправы (перец, горчица, уксус, хрен, майонез). Копчености. Грибы | |
Крупы | Любые блюда из разных круп, особенно из гречневой и овсяной; плов с сухофруктами и морковью | Перловая крупа | |
Хлеб и мучные изделия | Хлеб пшеничный из муки первого, второго сортов, ржаной и из обдирной муки (вчерашней выпечки); выпеченные несдобные изделия с вареным мясом, творогом, яблоками; сухое печенье, сухари | Хлеб пшеничный из муки высшего сорта | Очень свежий хлеб, слоеное и сдобное тесто, жареные пирожки, чебуреки |
Напитки | Чай некрепкий, кофе с молоком, фруктовые, ягодные и овощные соки | Крепкий чай | Черный кофе, какао, холодные, газированные напитки |
Специи | Зелень петрушки и укропа; в небольшом количестве красный молотый сладкий перец, лавровый лист, корица, гвоздика, ванилин | Горчица, перец, хрен |
Правильное питание, соблюдение режима, диетических и медикаментозных рекомендаций способствуют профилактике желчнокаменной болезни.
Не пытайтесь лечиться самостоятельно либо по совету родственников или знакомых.
Берегите свое здоровье!
Медицина / Патология / Патология (статья)
Статья |
8-01-2014, 18:14
|
 cholecystitisХронический холецистит — это хроническое воспалительное заболевание желчного пузыря преимущественно бактериального происхождения, которое сопровождается нарушением его функции (дисфункцией), а также изменениями физико-химических свойств и биохимической структуры желчи (дисхолией).
cholecystitisХронический холецистит — это хроническое воспалительное заболевание желчного пузыря преимущественно бактериального происхождения, которое сопровождается нарушением его функции (дисфункцией), а также изменениями физико-химических свойств и биохимической структуры желчи (дисхолией).
Принято выделять два вида хронического холецистита: калькулезный (с наличием камней) и некалькулезный (бескаменный).
Наиболее частой причиной хронического холецистита является инфекция (кишечная палочка, стрептококк, стафилококк, реже — протей, клебсиелла, энтерококк), которая проникает восходящим путем (из кишечника), лимфогенно или по кровеносным сосудам из очагов хронической инфекции (тонзиллит, синусит, пародонтоз, аднексит и т. д.). Развитие холецистита обусловливают кишечные инфекции с затяжным течением, нарушение иммунитета, а также факторы, которые нарушают моторику желчного пузыря с его несвоевременным опорожнением и застоем желчи: нерегулярный прием пищи, несбалансированное питание, длительные перерывы в приеме пищи, малоподвижный образ жизни, паразитарные заболевания (лямблиоз, аскаридоз, описторхоз), ожирение.
Нарушение моторики желчного пузыря и тонуса сфинктерного аппарата чаще возникают в результате эмоциональных перегрузок, стрессов, невротических реакций, в период беременности, при приеме гормональных контрацептивов, а также при наличии сопутствующих заболеваний (хронический гастрит, дуоденит, панкреатит, язвенная болезнь желудка и двенадцатиперстной кишки, цирроз печени, сахарный диабет и ряд других заболеваний).
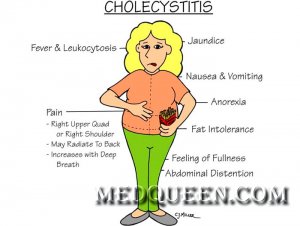
Основным проявлением при обострении хронического бескаменного холецистита является боль, которая чаще локализуется в правом подреберье, возникает через 30-60 мин после приема жирных, жареных блюд, яиц, холодных и газированных напитков, вина, острых закусок и может продолжаться до 3 ч. Боль может сопровождаться тошнотой, горечью во рту, снижением аппетита, отрыжкой воздухом, общей слабостью, повышением температуры тела.
У пациентов с хроническим бескаменным холециститом и сниженной моторикой желчного пузыря (гипокинетический тип дисфункции желчного пузыря) отмечаются тупая боль в правом подреберье, ощущение давления и распирания, усиливающиеся при наклоне туловища. Частыми сопутствующими симптомами являются тошнота, горечь во рту, вздутие живота и запор.
Хронический бескаменный холецистит с усиленной моторикой желчного пузыря (гиперкинетический тип дисфункции желчного пузыря) сопровождается коликоподобной болью в правом подреберье с иррадиацией в спину, под правую лопатку, в правое плечо, реже в эпигастральную область, сердце, усиливающейся при глубоком вдохе. Боль носит кратковременный характер и возникает обычно после нарушения диеты, употребления холодных напитков, выполнения физических нагрузок, при стрессовых ситуациях, иногда ночью.
Если у Вас есть вышеперечисленные симптомы, которые сохраняются на протяжении 3 мес за последние полгода, Вам срочно следует обратиться к врачу для уточнения диагноза и проведения своевременного лечения.
Хронический холецистит развивается постепенно, воспалительный процесс в желчном пузыре создает условия для сгущения желчи, отложения кристаллов холестерола в стенках желчного пузыря (холестероз) и образования камней (желчнокаменной болезни). Частые обострения хронического холецистита могут приводить к воспалению внутрипеченочных желчных путей (холангиту), а также к воспалительному процессу поджелудочной железы (панкреатиту), нарушению микрофлоры кишечника и возникновению запоров.
Своевременная диагностика и систематическое лечение позволят предупредить прогрессирование заболевания и развитие опасных для жизни осложнений.
Лечение хронического холецистита — процесс длительный и проводится под постоянным наблюдением врача.
Если Вам установили диагноз хронического холецистита, Вы должны четко выполнять рекомендации врача по приему назначенных препаратов, придерживаться соответствующего образа жизни и соблюдать диету.
Категория продуктов | Рекомендованные продукты | Продукты, которые необходимо ограничить | Нерекомендованные продукты |
Жиры | Легкоэмульгирующиеся масла — сливочное, растительное (оливковое, подсолнечное, кукурузное) | Рафинированные растительные жиры | Тугоплавкое сало, смалец, маргарин |
Супы | Вегетарианские с овощами, крупами, лапшой, молочные, фруктовые | Сваренные на мясном, рыбном и грибном бульоне, кислые и жирные щи, борщи | |
Мясо | Нежирных сортов (говядина, телятина, крольчатина) в виде паровых котлет, фрикаделек, кнелей, суфле. Нежирные вареные колбасы | Жирные сорта говядины и свинины, баранина, гусятина, утятина, почки, печенка, жирные колбасы, свиные сардельки, сосиски. Мясные консервы | |
Рыба | Нежирных сортов (судак, треска, лещ, окунь, навага, серебристый хек) в вареном или паровом виде (кнели, фрикадельки, суфле) | Жирных сортов (осетр, сом, пангасиус) в жареном и копченом виде | |
Молочные продукты | Творог свежий, лучше обезжиренный, домашнего приготовления. Кефир, простокваша, ацидофильное молоко | Сливки, молоко 6% жирности, ряженка, сметана, жирный творог, жирный и соленый сыр | Сливки. Жирные подливы. Острые сыры |
Яйца | Преимущественно для приготовления блюд. Белковый омлет | Яйца, сваренные всмятку | Сваренные вкрутую, жареные («глазунья») и сырые |
Овощи и зелень | Свежие в сыром виде (морковь, капуста, огурцы, помидоры). В отварном виде (картофельное пюре, протертая свекла, зеленый горошек, цветная капуста, кабачки). Лук — только отварной | Квашеные, соленые и маринованные продукты. Бобы, горох, фасоль, чечевица. Щавель. Богатые эфирными маслами чеснок, редька, редис | |
Фрукты | Различные фрукты и ягоды (кроме кислых) в сыром виде и в блюдах, варенье из спелых и сладких ягод и фруктов, сухофрукты, компоты, кисели, желе, муссы | Черная и красная смородина | Кислые, неспелые фрукты. Орехи, миндаль |
Сладости | Не содержащие шоколад конфеты, джем, варенье из сладких спелых фруктов, мед, пастила, мармелад | Шоколад, торты, пирожные, кремы, мороженое | |
Закуски | Салаты, винегреты, заливная рыба с желатином, вымоченная сельдь (изредка) | Острые приправы (перец, горчица, уксус, хрен, майонез). Копчености. Грибы | |
Крупы | Любые блюда из разных круп, особенно из гречневой и овсяной; плов с сухофруктами и морковью | Перловая крупа | |
Хлеб и мучные изделия | Хлеб пшеничный из муки первого, второго сортов, ржаной и обдирной муки (вчерашней выпечки); выпеченные несдобные изделия с вареным мясом, творогом, яблоками; сухое печенье, сухари | Хлеб пшеничный из муки высшего сорта | Очень свежий хлеб, слоеное и сдобное тесто, жареные пирожки |
Напитки | Чай некрепкий, кофе с молоком, фруктовые, ягодные и овощные соки | Крепкий чай | Черный кофе, какао, холодные, газированные напитки, алкоголь |
Специи | Зелень петрушки и укропа; в небольшом количестве красный молотый сладкий перец, лавровый лист, корица, гвоздика, ванилин | Горчица, перец, хрен |
Соблюдение диеты и полноценное питание способствуют нормализации функций печени и желчных путей, улучшению желчеотделения.
1. Питайтесь 4-5 раз в день, небольшими порциями. Принимайте пищу в одни и те же часы. Это способствует лучшему оттоку желчи.
2. Употребляйте блюда из свежих продуктов натурального происхождения в отварном, запеченном, изредка — тушеном виде. Это позволит избежать обострения заболевания.
3. Не употребляйте блюда в холодном виде, не пейте холодные напитки, которые могут вызвать спазм желчевыводящих путей и приступ боли. Температура холодных блюд должна быть не ниже 15°С, горячих — не выше 62°С.
4. Соблюдайте режим труда и отдыха, не переутомляйтесь, не нервничайте, избегайте негативных эмоций. Больше двигайтесь, ведите активный образ жизни. Если у Вас в течение длительного времени плохое настроение, раздражительность и нарушение сна, обратитесь к врачу.
5. Если у Вас избыточная масса тела и снижена моторика желчного пузыря, уменьшите энергетическую ценность рациона за счет углеводов, количество жиров должно быть на нижней границе физиологической нормы (80-90 г в сутки). Употребление большей части жиров перенесите на первый завтрак. Учитывая, что утром желчь даже у здоровых людей перенасыщена холестеролом, что повышает склонность к образованию камней, принимайте на завтрак фито-чаи, улучшающие проход желчи. Очень полезны гречневая и овсяная каши, так как углеводы, содержащиеся в них, богаты клетчаткой и витаминами.
Сахар исключите полностью. Добавляйте в пищу натуральные пищевые волокна, которые в большом количестве содержатся в пшеничных отрубях, в меньшей степени — в овсяной каше, орехах, овощах, фруктах. Употребление пшеничных отрубей является средством профилактики и лечения запоров, заболеваний желчного пузыря, ожирения и сахарного диабета. Кроме того, пшеничные отруби богаты витаминами группы В и обладают способностью обезвреживать и адсорбировать токсические вещества, образующиеся в процессе пищеварения.
Проводите один раз в неделю разгрузочные дни. Например, рисово-компотный разгрузочный день: в течение дня 5-6 раз выпить по стакану компота (всего 1,5-2 л в день) из сухих или свежих сладких фруктов. Кроме компота, 2-3 раза в день ешьте рисовую кашу, сваренную на воде без сахара. Дневная норма риса — 50 г.
6. Если у Вас нормальная масса тела и снижена моторика желчного пузыря, также не следует увлекаться сладкими блюдами. Рекомендовано не более 50-70 г сахара в день (включая сахар, содержащийся в конфетах, фруктах и кондитерских изделиях). Для пожилых людей эта норма составляет 30-50 г. Лучше часть сахара заменить ксилитом или сорбитом. Большое содержание в диете легкоусвояемых углеводов (сахара, меда, варенья, конфет) ухудшает состав желчи и приводит к ее застою. Нормализации моторики желчного пузыря способствуют салаты, винегреты, заправленные растительным маслом. Яйца (желтки) обладают желчегонными свойствами, усиливающими двигательную функцию желчного пузыря, поэтому их можно включать в диету при хроническом бескаменном холецистите с учетом индивидуальной переносимости. Если потребление яиц вызывает боль, горечь во рту и другие болезненные явления, используйте только яичные белки.
7. Полезны витаминные напитки, чай из плодов шиповника и ягод рябины. Противовоспалительным, спазмолитическим, легким послабляющим и уменьшающим процессы брожения в кишечнике эффектами обладает чай из плодов тмина. Пить его можно по полстакана 3 раза в день или по стакану в день вместо обычного чая.
8. Если у Вас хронический бескаменный холецистит и повышена моторика желчного пузыря (гиперкинетический тип дисфункции), ограничьте в рационе продукты, стимулирующие сокращения желчного пузыря (животные жиры, растительные масла, наваристые мясные, рыбные и грибные бульоны, свежее сало, яйца, сваренные «всмятку», лимоны).
9. В период ремиссии пациентам с хроническим холециститом и сопутствующей дискинезией желчного пузыря показаны гидрокарбонатно-натриевые минеральные воды малой минерализации, содержащие сульфатный и магниевый ион (боржоми, ессентуки № 4, № 17, нафтуся, свалява, березовская, славяновская). Для усиления антиспастического эффекта принимайте негазированную воду в горячем виде (40-50°С). Обязательно необходимо учитывать секреторную функцию желудка. При сниженной секреторной функции желудка воду необходимо пить за 30 мин до еды, при повышенной — за 60-90 мин до еды, а при неизмененной — за 45 мин до еды по 100-200 мл трижды в день в течение 3-4 нед.
10. Уменьшению выраженности застойных и воспалительных явлений в желчном пузыре при хроническом бескаменном холецистите способствует проведение один раз в неделю беззондового зондирования («тюбажа»), Для этого необходимо подогреть один стакан одной из вышеперечисленных минеральных вод до 40-50°С без газа, растворить в нем 1-3 столовые ложки сорбита или ксилита и выпить утром натощак. Критерием эффективности проведенной процедуры является послабление стула, после чего рекомендовано принять одну столовую ложку сорбента (энтеросгель).
11. Если Вам назначены препараты по поводу сопутствующих заболеваний, обязательно скажите об этом Вашему врачу, так как некоторые из них могут обусловливать снижение моторики желчного пузыря и застой желчи (нитраты, антагонисты кальция, пероральные контрацептивы,антидепрессанты, препараты белладонны, но-шпа). В этом случае Ваш врач проведет медикаментозную коррекцию для оптимизации лечебного эффекта.
12. Своевременно уделяйте серьезное внимание лечению хронических очагов инфекции, воспалительных заболеваний органов брюшной полости, устранению глистной инвазии и исключайте из рациона продукты, оказывающие аллергическое действие.
13. Если на фоне проводимого лечения, назначенного врачом, у Вас появились симптомы в виде кожных высыпаний, рвоты, тошноты и головной боли, обязательно сообщите об этом врачу для выявления возможных побочных эффектов лекарственных средств.
14. Регулярно посещайте врача (не реже одного раза в 6 мес) и проходите необходимые исследования. Это будет способствовать правильному подбору препаратов, эффективному лечению и предупреждению осложнений.
15. Правильное питание, соблюдение режима, выполнение диетических и медикаментозных рекомендаций, антигомотосическая терапия способствуют профилактике обострений хронического бескаменного холецистита, дисфункции желчного пузыря и сфинктерного аппарата.
Не пытайтесь лечиться самостоятельно или по совету родственников или знакомых.
Берегите свое здоровье!
