Народные средства от водянки желчного пузыря
При нарушениях работы органов и систем организма жидкость может скапливаться в тех местах, где её в норме быть не должно – под кожей, в тканях, полостях либо собираться в накапливающем её органе, при ухудшении или отсутствии естественного оттока. Водянка жёлчного пузыря является следствием нарушения оттока желчи, при скоплении значительного количества содержимого эта патология может представлять серьёзную угрозу здоровью.
Содержание:
Причины водянки желчного пузыря
У здорового человека вырабатываемая в печени желчь по протокам следует в жёлчный пузырь, откуда уже попадает в кишечник через устье в двенадцатиперстной кишке. Когда возникают какие-либо затруднения для пассажа (прохода) желчи по билиарному тракту, она начинает скапливаться в полости жёлчного и, не находя выхода, всасываться.
Эпителий реагирует на это активным выделением прозрачной жидкости и слизи. Стенки его истончаются, а слизистая оболочка разрыхляется, развивается муцинозная гиперплазия жёлчного пузыря. Главная причина водянки – камнеобразование в этом органе.
Важно! Экспериментальное перевязывание протоков и последующая их непроходимость в клинических условиях приводили к атрофии жёлчного пузыря. Это подтверждает тот факт, что механическая обтурация – важный фактор при развитии водянки, но не единственный.
Выделяют и такие провоцирующие факторы:
- холецистит;
- стриктура общего протока, рубцовой или воспалительной этиологии;
- сдавливание протоков опухолевой тканью;
- загиб (перегиб) пузыря.
Обтурирующие камни в большинстве случаев вентильные, т. е. обтурация частичная. Но увеличение размера конкрементов и продвижение их по тракту может привести к полной непроходимости. Поскольку просвет протока не более 3 мм, для его закупорки достаточно и небольших камней, образовавшихся при желчнокаменной болезни.
Симптомы заболевания
Невоспалительная этиология данного заболевания и медленное накопление слизи и транссудата, продуцируемого эпителиальными клетками, приводит к тому, что водянка (другое название – мукоцеле, код по МКБ 10 – K82.1) жёлчного пузыря длительное время протекает бессимптомно или со слабо выраженной симптоматикой.
Так как это заболевание вторично, клинические проявления на первых порах не отличаются от таковых при хроническом холецистите:
- привкус горечи во рту;
- тупая разлитая боль под ребрами справа;
- напряжение брюшной стенки над печенью.
Боль носит умеренный характер, её усиление вызывает жирная тяжёлая пища с животными жирами, жареные блюда. Характерный признак жёлчного мукоцеле – иррадиация болей в правую сторону спины (плечо, лопатка).
Клиника водянки жёлчного пузыря дополняется печёночной симптоматикой: колики, тошнота, рвота. Если присоединяется инфекция либо происходит разрыв переполненного жёлчного, об этом говорит резкое усиление боли, повышение температуры. Развитие перитонита можно определить по напряжению брюшной стенки, кинжальной боли и остальным симптомам острого живота.
Диагностика
На начальной стадии водянки диагностика крайне затруднена, поскольку не только отсутствуют жалобы на здоровье, но и не обнаруживается никаких изменений в биохимии крови и общем анализе. У таких пациентов мукоцеле обнаруживается случайно при проведении диагностических инструментальных процедур, поскольку при физикальном обследовании увеличенный жёлчный пузырь пальпируется тогда, когда в нём скопилось достаточное количество жидкости и слизи. Значительно же растянутый пузырь обнаруживается даже при визуальном осмотре, он слегка выпячивает переднюю брюшную стенку.
Чтобы понять, что это такое, исключить другие заболевания, необходимо полное обследование у гастроэнтеролога. Наиболее информативными являются эндоскопические методы (холедоскопия и др.) исследования жёлчного пузыря и протоков, которые позволяют увидеть состояние гепатобилиарной системы, количество желчи или иной жидкости в органе, наличие конкрементов или взвеси, их характер и положение.
Используют методы, при которых вводится контрастное вещество (холецистографию, холангиопанкреатографию), а также ультразвуковое и магнитно-резонансное исследование и рентгенографию. На УЗИ можно рассмотреть причины закупорки протоков, томография позволяет оценить состояние тканей пузыря и желчевыводящих путей.
Самым точным диагностическим методом считается лапароскопия. Это малоинвазивное обследование брюшной полости не только определяет наличие водянки, но и даёт прогноз лечения и часто используется для определения целесообразности хирургического вмешательства.
Лечение
Терапия определяется на основе диагноза. На начальной стадии заболевания, когда жёлчный пузырь не растянут, рекомендовано консервативное лечение, направленное на устранение первичной патологии. Назначаются желчегонные (Аллохол, Урсофальк, Холензим), спазмолитические (Но-шпа, Папаверин), нестероидные противовоспалительные препараты и анальгетики (Ибупрофен, Парацетамол, Баралгин). Обязательна антибиотикотерапия с применением лекарств, сохраняющих высокую концентрацию при проникновении в желчь (Линкомицин, Доксициклин).
Обязательно соблюдение строгой диеты, из которой исключаются жареные блюда, жирное мясо, острые, консервированные продукты, копчёности. Рекомендуют пить больше чистой негазированной воды.
Лечение народными средствами
Лечение народными средствами применяется только после консультации с врачом. Оно проводится в комплексе с другими методами. Используются фитопрепараты в виде настоек и отваров, фиточаи с желчегонным действием.
Огурцы
Сок свежих летних огурцов с открытой грядки (не тепличных) помогает разжижить желчь. Нужно выпивать каждое утро полстакана свежевыжатого огуречного напитка.
Календула и спорыш
Сухой сбор из цветков календулы, спорыша и корня одуванчика залить кипятком (2 стакана воды на 1 ст. л. фитосредства), настаивать до остывания и пить по 100 мл перед едой. Средство оказывает не только желчегонное, но и спазмолитическое действие, поэтому его пьют и при коликах.
Мёд и мята
Свежие или высушенные листья мяты завариваются как чай в той же пропорции, вместо сахара добавляется мёд. Пить как чай в течение дня. Также калиновый сок, смешанный с мёдом, принимают по утрам перед едой (1 ч. л. мёда на стакан сока). Косточки ягод желательно не раздавливать, они сильно горчат.
Консервативное лечение сопровождается регулярными осмотрами и обследованиями, они необходимы для того, чтобы можно было оценить динамику состояния и эффективность комплексных терапевтических мер. При отсутствии прогресса или ухудшении состояния, увеличении размера пузыря и угрозе перфорации показано хирургическое вмешательство.
Операция
Хирургическое лечение водянки жёлчного пузыря заключается в удалении органа с его содержимым. Ранее эта полостная операция проводилась только открытым методом, но в настоящее время в подавляющем большинстве случаев больных оперируют с применением лапароскопии. Ее преимущества – снижение риска послеоперационного инфицирования, меньшая кровопотеря и незначительное нарушение целостности тканей. Открытая операция (лапаротомия) с ревизией брюшной полости проводится в том случае, если произошёл разрыв жёлчного пузыря с излитием содержимого в брюшину.
Важно! После холецистэктомии пузырь отправляется на гистологическое исследование.
Послеоперационный период
В послеоперационном периоде пациент выписывается после лапароскопической холецистэктомии в течение 1–2 дней при отсутствии осложнений. Далее наблюдается у своего гастроэнтеролога. Ему предписано диетическое питание (стол №5), ограничение физической активности (избегать напряжения брюшной стенки), приём препаратов.
После лапаротомии больной находится в стационаре до полного выздоровления под контролем врачей. Первую неделю показан постельный режим и покой. Из рациона исключаются все продукты, стимулирующие выделение желчи, а также вызывающие повышенное образование кишечных газов.
Наиболее частыми осложнениями после операции по удалению пузыря являются кровотечения и подтекание желчи, так называемый жёлчный асцит. Небольшое количество жидкости под печенью обнаруживается у каждого четвёртого прооперированного. Выделение в брюшную полость стерильной желчи приводит к реактивному продуцированию жидкости. При значительном ее скоплении проводится пункция брюшной стенки и откачивание через маленькое отверстие.
Профилактика
Чтобы избежать водянки жёлчного пузыря при диагностированном холецистите или других проблемах гепатобилиарной системы, нужно придерживаться всех врачебных рекомендаций, регулярно проходить осмотр, соблюдать диету. В случае ухудшения состояния следует незамедлительно обращаться за врачебной помощью, не заниматься самолечением.
Мукоцеле желчного пузыря – это то же, что и водянка, только на языке врачей. Такое состояние вызвано избытком жидкости в органе. Причиной тому может стать камень (конкремент) в протоке, нарушивший нормальное выведение желчи. Многие больные обращаются уже тогда, когда в связи с прогрессирующей водянкой требуется хирургическое удаление органа – холецистэктомия.

Что такое водянка желчного пузыря
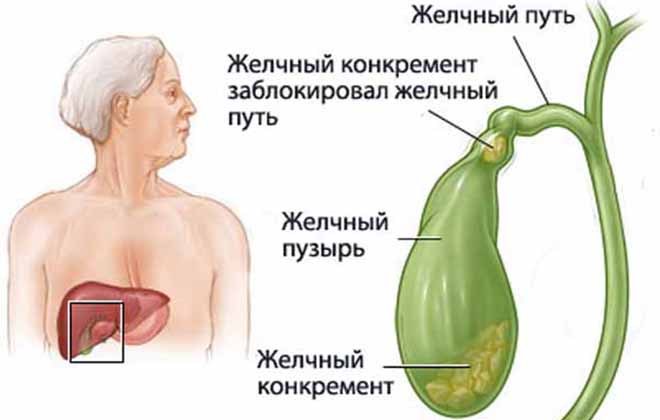
Водянка развивается длительное время, орган поражается постепенно. Скорость процесса зависит от степени закупорки желчных протоков – частичная либо полная.
В норме биологическая жидкость с горьким вкусом должна курсировать в организме. При болезни печень выделяет желчь, но она не в полной мере перерабатывается и выбрасывается в 12-перстную кишку, как это происходит при естественном процессе пищеварения, а потихоньку накапливается в пузыре.
В изображении уз-исследования
желчный пузырь характеризуется увеличенными размерами, при этом заметно
следствие водянки – орган переполнен содержимым. На запущенной стадии
патология способна спровоцировать опасные состояния, в числе которых:
- отек и закупорка 12-перстной кишки;
- прободение пузыря и кровотечение;
- развитие перитонита.
Кроме водянки,
к разрыву пузырной стенки может
привести эмпиема, развивающаяся после острого холецистита (примерно у
10-15% пациентов). При этом в полость брюшины попадает инфицированная жидкость,
что чревато сепсисом – заражением крови. Если водянка желчного пузыря зачастую носит не воспалительный
характер, то эмпиема является результатом бактериальной инфекции и накопления
гноя.
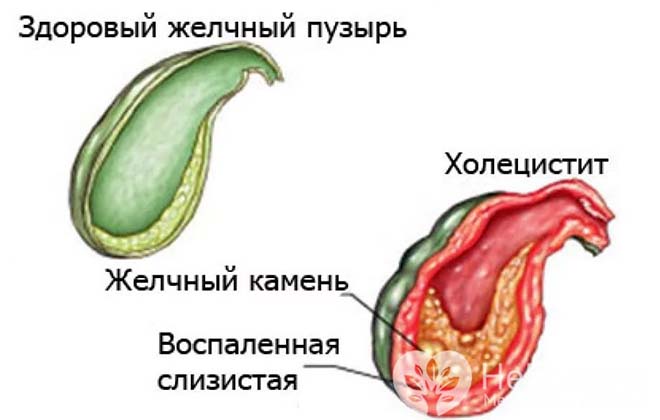
Причины заболевания
Основные причины образования водянки и эмпиемы желчного пузыря связаны с имеющимися в анамнезе заболеваниями самого органа и его протоков. Так, риск повышает перенесенный ранее острый холецистит. Особенно в том случае, если пациент не уделял должного внимания лечебным мерам.
Провоцирующими факторами также могут выступать:
- аномальное строение пузыря, его перегиб;
- желчнокаменная болезнь, перемещение камня в проток;
- сдавливание наростом, злокачественной опухолью;
- рубцы на стенках пузыря после травмы или операции;
- патологии печени и желудка.
У женщин
формирование водянки бывает связано с вынашиваем ребенка, особенно в период его
интенсивного внутриутробного роста. Происходит сдавливание внутренних органов,
пережимание протоков и сосудов. Могут появиться дискомфортные ощущения под
правым ребром.
Симптоматические проявления
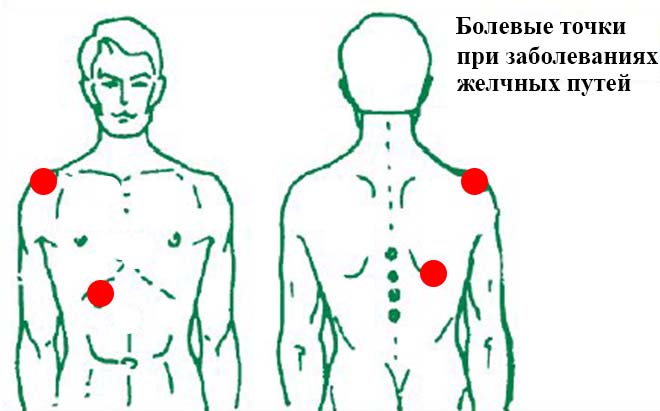
На начальном этапе водянка никак не проявляется. Когда пузырь переполняется настолько, чтобы вызывать дискомфорт, беспокоят тупые, ноющие боли в области правого подреберья. Зачастую они иррадиируют в плечо или лопатку.
Кроме этого могут присутствовать такие симптомы:
- распирающая тяжесть, напряжение в животе;
- тошнота и рвота, иногда с желчью;
- повышенная температура тела;
- кишечная колика, вздутие;
- сильная слабость.
Приступы появляются спонтанно, и так же могут отступать. Самочувствие ухудшается после жирных и жареных блюд, при физических нагрузках. Медленно нарастают проявления водянки, а вот эмпиема желчного пузыря со скоплением гноя отличается острым состоянием.
Симптоматика обеих патологий во многом схожа с холециститом и желчнокаменной болезнью, потому заподозрить конкретную проблему только по жалобам больного сложно. Даже при наличии некоторых признаков необходимо срочно пройти обследование.
Диагностирование водянки желчного органа
Первичный осмотр больного зачастую проводит терапевт. Пальпируя брюшную полость, он должен определить увеличение размеров органа. Может дать направление на общий анализ мочи и крови. Но результаты лабораторных исследований водянку не показывают. Он отправляет пациента с неуточненным диагнозом к гастроэнтерологу, который в ходе дифференциальной диагностики выделяет симптомы водянки и эмпиемы желчного пузыря.
Необходимую информацию, кроме УЗИ брюшной полости и желчного пузыря, дают такие инструментальные
методы исследования:
- компьютерная томография;
- магнитно-резонансная терапия;
- обзорная рентгенография;
- холецистография;
- лапароскопия.
Самый точный
способ диагностики – это введение лапароскопа через мини-разрез, сделанный в
области средней линии ниже пупка. Подобная хирургическая манипуляция способна
одновременно служить лечебной.
Лечение
Не стоит даже думать, что делать при водянке желчного пузыря в домашних условиях. Самолечение опасно и может привести к развитию тяжелейших состояний, о которых было сказано выше. Обращение в больницу обязательно, и откладывать не стоит. При небольшом размере водянки врач назначает препараты. Если состояние не поддается медикаментозному лечению, потребуется оперативное вмешательство.
Консервативная терапия
При консервативном методе врач подбирает схему индивидуально. Как правило, она состоит из лекарств, которые призваны:
- восстановить проходимость желчи – холекинетики, холеспазмолитики (Дротаверин, Папаверин, Дюспаталин);
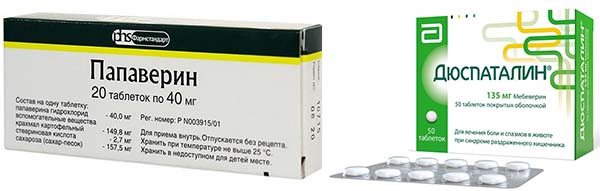
- облегчить процесс пищеварения – ферменты (Мезим, Панкреатин, Креон, Холензим);

- подавить бактериальную флору – антибиотики (Цефотаксим, Цефтриаксон, Тиенам);

- защитить микрофлору кишечника при приеме антибиотиков – пробиотики (Хилак Форте, Линекс).

Дополнением к медикаментам является лечебная диета без соли.
Важно постоянно контролировать, чтобы водянка не прогрессировала. Часто складываются ситуации, при которых нужны хирургические манипуляции.
Хирургическое лечение
Во многих случаях врачи рекомендуют при диагнозах водянка и эмпиема удаление желчного пузыря. Вообще, есть 3 вида хирургических вмешательств. Подходящий вариант выбирают с учетом степени запущенности заболевания, индивидуальных особенностей пациента и имеющегося в лечебном учреждении оборудования.
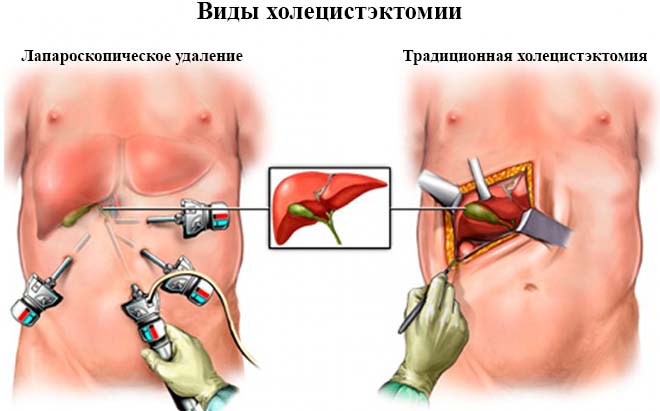
- Традиционная холецистэктомия – полная операция по удалению пузыря с разрезанием передней брюшной стенки. В современной хирургии используется все меньше.
- Лапароскопическое удаление – малотравматичная методика, при которой больной быстрее восстанавливается. Резекция пузыря проводится через проколы, в которые вводится лапароскоп.
- Дренирование желчного пузыря – делается, если пациенту нельзя проводить холецистэктомию, например, при развитии водянки в пожилом возрасте.
Лечение народными средствами
Бесконтрольное лечение при водянке желчного пузыря недопустимо, об этом сказано выше, так что любые народные методы обязательно согласовывают с гастроэнтерологом. Некоторые средства могут служить дополнительной терапией на начальной стадии. Например, при отсутствии противопоказаний в сочетании используют настой луковый и из плодов можжевельника.
- 12 средних луковиц очищают от шелухи и мелко рубят ножом, заливают 300 г кваса. Сюда же добавляют 4 ст. л. натурального меда и 0,5 ч. л. соли. Массу слегка подогревают. Принимают по 1 ст. л. 5 раз в день.

- 2 ч. л. плодов можжевельника измельчают в ступе, заливают стаканом горячей воды и дают прокипеть 2-3 минуты. Отвар настаивают в течение часа, затем процеживают. Пьют до еды по 2 ст. л. 3 раза в день.

Принимать
желчегонные средства без разрешения врача нельзя. При атипичном строении пузырь
только продолжит наполняться и увеличиваться.
Прогноз и профилактика
Учитывая, что водянка формируется постепенно, своевременное обследование желчного пузыря сокращает риск нежелательных последствий. Не следует пренебрегать регулярными медосмотрами и диспансеризацией. Врачи рекомендуют отказаться от вредных привычек, вести здоровый образ жизни и правильно питаться. Еще один совет заключается в том, что крайне важно сразу лечить любые патологии ЖКТ, чтобы они не перешли в хроническую форму.
Угроза для
жизни связана с возможными осложнениями водянки, например, при разрыве желчного пузыря.
Поэтому важная задача – не допустить запущенного состояния и при первых
признаках недомогания срочно обратиться к терапевту или сразу к узкопрофильному
специалисту, гастроэнтерологу. Если холецистэктомия была проведена вовремя, при
соблюдении всех рекомендаций лечащего врача прогноз благоприятный.

Я пишу статьи по различным направлениям, которые в той или иной степени затрагивают такое заболевание как отек.
Желчный пузырь – это небольшой орган, располагающийся в нижней доли печени. Его главная функция – выделение в кишечник желчи, которая помогает переваривать пищу. Под влиянием различных неблагоприятных факторов в органе развиваются воспалительные процессы. Это нарушает его функционирование, вызывает болевой синдром, ряд негативных симптомов и серьезных осложнений. Для лечения холецистита, дискинезии желчевыводящих путей и воспаления желчного пузыря применяется лечебная диета, медикаментозные препараты и методы народной медицины.
Причины воспаления желчного пузыря
Спровоцировать развитие патологического состояния могут различные факторы. Чаще всего это неправильное питание, злоупотребление жирной, копченой и жаренной пищей, алкоголем и фаст-фудом. Это увеличивает нагрузку на печень и желчный пузырь, что и вызывает негативные симптомы.
Стать причиной болезни может желчнокаменная болезнь, которая вызывает закупорку желчных протоков. К механическим причинам относится нарушение оттока желчи из-за развития новообразования или протекания спаечного процесса.
Реже провоцирующим фактором выступает прием лекарственных препаратов, поражение желчного пузыря патогенными микроорганизмами (стрептококком, стафилококком или кишечной палочкой), пассивный образ жизни, глистные инвазии (аскаридоз) и др. Достаточно часто воспаление органа наблюдается у женщин в период беременности или у людей, склонных к аллергической реакции.
Симптомы воспаления желчного пузыря
Острая форма заболевания характеризуется яркой клинической картиной, которая проявляется тошнотой, рвотой, ростом температуры тела, неприятной отрыжкой, изжогой и повышенным метеоризмом. Часто наблюдается нарушение стула (диарея или запор), снижение или полное отсутствие аппетита, что приводит к истощению организма. Главный симптом патологии – сильная боль в области правого подреберья, которая возникает резко и не проходит даже в случае применения обезболивающих препаратов. Болевой синдром может иррадировать в плечо, спину или грудь.
Хроническая форма характеризуется чередованием периодов ремиссии и обострения. Для заболевания характерно постоянное чувство тяжести в животе (обусловлено нарушением пищеварения), неприятная отрыжка, болевой синдром и чувство распирания с правой стороны, которое обостряется при нарушении диеты.
Лечение воспаления желчного пузыря народными средствами
Для точной диагностики воспаления желчного пузыря требуется консультация гастроэнтеролога и прохождение полного медицинского исследования. После постановки диагноза врач назначает медикаментозное лечение и прописывает здоровое питание (стол №5). Дополнительно для облегчения состояния и ускорения выздоровления (купирования острого приступа) применяются методы народной медицины. Однако, такое лечение должно быть согласовано с лечащим врачом, чтобы оно не обострило ситуацию и не вызвало побочные действия. Порой народная медицина оказывается более эффективной, нежели медикаментозные препараты, поэтому врачи, как правило, допускают ее применение.
Для нормализации оттока желчи при воспалении желчного пузыря рекомендуется применение желчегонных трав и средств, способствующих снижению болевого синдрома:
- Улучшить движение желчи и предотвратить образование застоев поможет настой из желчегонных трав. Соедините в равных пропорциях календулу, спорыш, тысячелистник и одуванчик. Возьмите столовую ложку сбора и залейте полулитром кипятка. Оставьте средство настаиваться 40 минут, а затем процедите. Принимайте лекарство 4 раза в день по ½ стакана перед едой.
- Снять воспаление и облегчить болевой синдром поможет огуречный сок. Принимайте данное средство раз в сутки по 100 мл. Напиток следует готовить непосредственно перед употреблением.
- Возьмите в равном соотношении мяту и пижму. К смеси добавьте мед, чтобы получилась консистенция, похожая на пластилин. Слепите горошины и принимайте по одной штуке три раза в сутки (перед едой или отходом ко сну). Хранить готовые «пилюли» следует в холодильнике в закрытой емкости.
- Соедините в равных долях полынь и полевой хвощ. Чайную ложку смеси залейте кипятком и заварите. Полученный напиток пейте вместо чая утром натощак и за два часа до отхода ко сну.
- Убрать застойные явления и боль поможет курага, которую следует добавлять в ежедневный рацион в небольшом количестве.
- Для купирования острого приступа показано применение настоя шалфея. Возьмите две чайные ложки сухих листьев растения и измельчите. Залейте сырье 0,5 л кипятка и дайте настояться полчаса. Процеженный настой принимайте каждые два часа по 1 ст. л. Продолжительность терапии составляет семь дней.
- Вымойте и очистите черную редьку. Натрите корнеплод на терке и отожмите сок. Настаивайте средство несколько часов в темном прохладном месте. Принимайте сок порциями, разделив ¼ стакана на равные дозы и выпивая в течения дня. Курс лечения – 5 суток, затем следует сделать перерыв (3 дня) и продолжить терапию.
- Соберите корни шиповника в конце осени. Высушите и измельчите их. Возьмите две столовые ложки сырья, залейте 250 мл кипятка и проварите на медленном огне в течение получаса. Полученный напиток разделите на три приема и выпейте в течение дня маленькими глотками.
- Ежедневно натощак выпивайте 1-2 яичных желтка.
Воспаление желчного пузыря приносит боль и дискомфорт, негативно сказывается на процессе пищеварения и вызывает другие негативные симптомы. Справиться с патологическим состоянием помогут средства народной медицины, оказывающие противовоспалительное и желчегонное действие. Однако, применять их следует только после консультации с врачом и под его контролем.

