Инструментальные методы исследования желчного пузыря
Методы исследования дуоденального содержимого (нормы).
Лабораторные
методы исследования
Дуоденальное
зондирование
В основе метода
лежит рефлекторная и гормональная
стимуляция желчевыделения при введении
в 12-перстную кишку холецистокинетических
средств (раствор сернокислой магнезии
25%-50мл, или растительное масло 30мл, или
раствор глюкозы 10-20%-40мл ). При этом ЖП
сокращается и синхронно расслабляется
сфинктер Одди, что обеспечивает переход
желчи из желчеводящих путей в
двенадцатиперстную кишку. Дуоденальное
зондирование проводят как с диагностической,
так и с лечебной целью.
Выделяют три
порции. Порция А — содержимое
двенадцатиперстной кишки. Объем ее
20-30 мл, имеет золотисто-желтую окраску.
Обнаружение в содержимом порции А слизи,
хлопьев в известной мере свидетельствует
о воспалительном процессе в
двенадцатиперстной кишке. Порция В-
пузырная желчь, объем ее в среднем
составляет около 25-60 мл и зависит от
объема желчного пузыря. В застойном ЖП
содержится значительно больше желчи,
при спастических дискинезиях объем
пузыря уменьшается, а при атонических
дискинезиях увеличивается. Отсутствие
порции В заставляет предполагать
закупорку пузырного протока камнем,
сдавлением его опухолью. О воспалительном
поражении ЖП судят по обнаружению в
желчи В воспалительных элементов (
хлопья, обилие лейкоцитов и слизи и
др.). Порция С — печеночная желчь, прозрачная
золотисто-желтого цвета. Наличие
воспалительных элементов в этой порции
характеризует воспалительный процесс
в желчных ходах. Отсутствие желчи порций
С свидетельствует о нарушении проходимости
желчных ходов, отсутствие порций В и С
— о закупорке общего желчного протока.
Многофракционное
дуоденальное зондирование (мфдз)
Проводится с целью
изучения состава желчи и оценки состояния
двигательной функции ЖП и тонуса
сфинкторного аппарата ( Одди, Люткенса,
Мирицци).
Желчь собирается
отдельными5-минутными порциями. При
фракционном дуоденальном зондировании
можно выделить несколько фаз.
Клиническая
оценка результатов
МФДЗ.
Количество
желчи, выделившейся в I фазу, дает
представление о динамике ее базальной
секреции (вне пищеварения) и частично
— о функциональном состоянии сфинктера
Одди.
В норме
выделяется 15-20 мл желчи в течение 10-15
мин.
После окончания
выделения желчи в 12-перстную кишку через
дуоденальный зонд медленно, в течение
5-7 минут вводят холецистокинетическое
средство. В ответ на введение раздражителя
сфинктер Одди рефлекторно закрывается
и находится закрытым в течение всей
второй фазы зондировая.
II фаза- закрытого
сфинктера Одди отражает время от
введения холецистокинетического
раствора до появления окрашенного
желчью секрета. В это время желчь не
выделяется. Эта фаза характеризует
холестатическое давление в билиарном
тракте, готовность желчного пузыря к
опрожнению и его тонус. В
норме фаза закрытого сфинктера Одди
продолжается 3-6 минут.
Увеличение времени закрытого сфинктера
Одди больше 6 мин свидетельствует о
повышении его тонуса и, возможно, о
понижении холестатического давления
в билиарном тракте.
III
фаза -фаза пузырного протока (А желчи)-
начинается с раскрытия сфинктера Одди
и появления светлой желчи А до начала
выделения темной концентрированной
желчи желчного пузыря.
В норме этот
период продолжается 3-6 минут, в течение
которого выделяется 3-5 светлой желчи
из пузырного и общего желчного протоков.
Данная фаза отражает состояние этих
протоков. Увеличение времени III
фазы более 7 минут указывает на повышение
тонуса сфинктера Люткенса или на
гипотонию ЖП.
Желчь I
, II,
III
фаз составляет классическую порцию А
обычного (нефракционного) дуоденального
зондирования.
IVфаза
— желчного пузыря (В желчи) — характеризует
расслабление сфинктера Люткинса и
опорожнение желчного пузыря. Выделение
пузырной желчи вначале идет весьма
интенсивно. В
норме время опорожнения желчного пузыря
составляет 20-30 минут, в течение этого
времени выделяется в среднем 30-60мл
темно-оливковой пузырной желчи.
Удлинение времени
выделения пузырной желчи более 27-30 мин
в сочетании с уменьшением количества
выделяемой желчи за 5-минутные интервалы
менее 8 мл/5 мин указывает на гипотонию
ЖП. Напротив, укорочение времени
сокращения ЖП менее 13-15 мин при
одновременном увеличении объема
выделяемой пузырной желчи за 5-минутные
интервалы более 20мл/5мин говорит о
гипертонической дискинезии ЖП.
V
фаза — фаза печеночной желчи -С — наступает
после окончания выделения В желчи. Эта
фаза характеризует внешнесекреторную
функцию печени.
В V
фазе значительное выделение печеночной
желчи особенно в первые 5-10 мин более
7,5 мл/5мин, cвидетельствует об активности
сфинктера Мирицци, расположенного в
дистальной части печеночного протока,
назначение которого — воспрепятствовать
ретроградному (восходящему) движению
желчи при сокращении ЖП (в это время
печеночная желчь накапливается в
печеночном протоке выше сфинктера
Мирицци). У больных хроническим
холециститом активность сфинктера
Мирицци регистрируется в 3,5 раза реже,
чем у здоровых людей
Инструментальные
методы диагностики
Используется
для выявления камней ЖП, а также для
оценки его двигательных функций. Этим
методом диагностируют аномалии развития
ЖП и протоков, приводящие к нарушению
пассажа желчи в кишечник.
Ультразвуковое
исследование желчного пузыря (УЗИ)
УЗИ является
в настоящее время ведущим методом
диагностики заболеваний желчевыделительной
системы, являясь наиболее экономичным,
легко выполнимым методом. В 80% дает
информацию об анатомо-топографическом
состоянии ЖП, в 45% — о состоянии желчных
протоков.
Рентгенологические
исследование желчного пузыря
Рентгенологические
методы исследования ЖП (обзорная
ренгенография, пероральная холецистография,
внутривенная холецистохолангиография)
применяются преимущественно для
диагностики камней в желчевыводящих
путях и нарушений моторной функции ЖП.
Роль
в диагностике
хронического некалькулезного холецистита
невилика.
Трансдуоденальная
эндоскопическая ретроградна
холецистография
(холангиопанкреатография)
позволяет провести осмотр большого
дуоденального (фатерова) сосочка.
Компьютерная
томография
используется в основном при подозрении
на рак ЖП, ожирении
3-4 степени, непереносимости йодсодержащих
контрастных веществ, высокой
гипербилирубинемии.
Рентгенологическое
исследование. Для
диагностики проводят исследование с
использованием контрастного вещества.
Существует
несколько различных методик в зависимости
от цели исследования. Контрастное
вещество вводится внутривенно (при
внутривенной холегра-фии). Метод позволяет
визуализировать желчный пузырь и желчные
протоки. Из этого понятно, что при
патологических изменениях в этих
анатомических образованиях метод
диагностически очень важен. Определяются
камни, их размер, количество, локализация,
полипы, стриктуры.
Другой
способ поступления контрастного вещества
– пероральный. Принцип основан на
концентрационной возможности желчного
пузыря. Если эта функция осуществляется,
то в желчном пузыре накапливается
контраст, что позволяет определить
наличие камней в желчном пузыре.
Ретроградная
холангиопанкреатография. Еще
один вариант исследования осуществляется
во время операционного вмешательства.
Во время оперативного вмешательства
для оценки качества проведенной операции
в общий желчный проток под контролем
эндоскопической техники вводят контраст.
Это позволяет выявить в нем наличие
камней, стриктур.
Биопсия
печени. Для
исследования морфологических изменений
в печени и верификации диагноза проводят
пункционную биопсию печени. Этот метод
позволяет диагностировать гепатиты,
цирроз, первичную опухоль печени и
метастатические очаги. Место пункции
находится в области IX межреберья по
передней подмышечной линии.
Ультразвуковое
исследование широко используется для
диагностики. Оно позволяет исследовать
печень и желчные пути. Принцип основан
на разности отражения эхосигнала от
образований различной плотности.
При
проведении УЗИ желчный пузырь определяется
как грушевидное образование.
Толщина
его стенок, наличие камней, их размер,
наличие замазкообразной желчи в желчном
протоке, расширение желчного пузыря
при его водянке, толщина стенок желчного
пузыря свидетельствуют о его вос-палении.
Расширение общего желчного протока в
сочетании с вязкой желчью в нем – признак
воспаления общего желчного протока. На
фоне однородной печеночной ткани
определяются опухолевые образования,
абсцессы, паразитарные (эхинококковые)
кисты. Изменения структуры печени
отмечаются при циррозе печени, жировом
гепатозе, воспалении печеночной ткани.
Лапароскопия. Это
метод исследования органов брюшной
полости, основанный на прямом осмотре
с помощью эндоскопической техники.
Он
позволяет осмотреть поверхность печени
и желчного пузыря, определить наличие
кист, опухолей, абсцессов, провести
прицельную биопсию печени при подозрении
на онкологический процесс.
53. Лабораторные методы исследования функций печени
Печень
участвует во всех видах обмена: белковом,
углеводном, жировом, пигментном. С этим
связаны столь многообразные изменения
в организме, возникающие при развитии
печеночной недостаточности.
Основные
лабораторно-биохимические синдромы –
воспаления, цитолиза, недостаточности
гепатоцитов, холестаза.
Синдром
воспаления регистрируется при
воспалительных изменениях в гепатоцитах,
что в большей степени характерно для
гепатитов.
При
воспалении клетки печени начинают
вырабатывать некоторые белки в большем,
отличном от нормы количестве. Это
фибриноген, белки глобулиновой фракции.
Как
правило, такие состояния сопровождаются
диспротеинемией, а такое изменение
регистрируется с помощью белковых
(тимоловой, сулемовой) осадочных проб.
При
системных заболеваниях соединительной
ткани и некоторых других воспалительных
заболеваниях гепатоциты начинают
синтезировать белок острого воспаления
(С-реактивный белок).
Синдром
холестаза. То
есть застой желчи (внутрипе-ченочный и
внепеченочный). Это вызывает поступление
в кровь компонентов желчи: билирубина,
желчных кислот, щелочной фосфататазы.
Повышение
уровня этих показателей в биохимическом
анализе крови и позволяет регистрировать
синдром холестаза. Поступление желчных
кислот в кровь приводит к появлению
сильного кожного зуда, гипотонии и
брадикардии, поскольку желчные кислоты
стимулируют блуждающий нерв.
Клинико-лабораторный
синдром. При повреждении печеночных
клеток они становятся неспособными
осуществлять свои основные функции.
Это
проявляется как накоплением в крови
различных веществ в результате нарушения
всех видов обмена, так и разнообразными
клиническими проявлениями.
Клинико-лабораторный синдром, возникающий
в этом случае, называется синдромом
недостаточности гепатоцитов.
Он
проявляется снижением содержания в
крови общего белка (гипопротеинемией).
Это связано со снижением уровня альбуминов
и глобулинов b и a, дис-протеинемией за
счет увеличения g-глобулинов, уменьшением
содержания протромбина, холестерина.
Нарушение
способности гепатоцитов перерабатывать
аммиак приводит к повышению содержания
в крови остаточного азота, аммиака,
креатинина, аминокислот.
Синдром
цитолиза –
повреждение мембраны печеночных клеток
– приводит к накоплению в крови ферментов,
содержащихся в гепатоцитах. К ним
относятся печеночные трансаминазы –
аланиновая и аспарагиновая, причем АЛТ
преобладает над АСТ при вирусных
гепатитах, а уровень АСТ превышает АЛТ
при алкогольном поражении печени. Эти
ферменты не являются специфическими,
и повышение их уровня может встречаться
при других заболеваниях.
Другие
ферменты являются более специфичными
для заболеваний печени: в крови появляются
альдо-лаза, лактатдегидрогеназа (5 и 6
фракции), щелочная фосфатаза (умеренно).
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
При
дискинезиях желчевыводящих путей,
холецистите (вне обострения), желчнокаменной
болезни в межприступный период общее
состояние больного чаще всего сохраняется
удовлетворительным. При остром
холецистите, обострении хронического
холецистита, длительном приступе
печеночной колики при желчнокаменной
болезни состояние пациента может быть
средней тяжести или тяжелым.
Положение
больного при ДЖВП и холецистите вне
обострения, как правило, активное.
Вынужденное положение больного
наблюдается при приступе печеночной
колики (желчнокаменная болезнь,
калькулезный холецистит). Больные
беспокойны, мечутся в постели, пытаясь
(безрезультатно) принять положение, при
котором боли менее ощутимы.
Внешний
вид больного в большинстве случаев не
изменен. Астеническая конституция и
связанная с ней дисплазия соединительной
ткани часто является причиной наличия
у данных пациентов деформаций желчного
пузыря по типу «песочных часов»,
наличия в желчном пузыре перетяжек,
мембран, перегибов, дивертикулов, что
ведет к формированию дискинезии
желчевыводящих путей, а в дальнейшем и
к органической патологии — холецистит,
желчнокаменная болезнь; гиперстеническая
конституция часто наблюдается у лиц
страдающих желчнокаменной болезнью,
преимущественно женщин, а также у лиц
с дискинезией желчевыводящих путей по
гипокинетическому типу.[1]
Кожные
покровы имеют обычную окраску при ДЖВП
и хроническом холецистите вне обострения,
а также при желчнокаменной болезни в
межприступный период. В период приступа
печеночной колики у больных может
появиться субиктеричность склер, а при
развитии механической желтухи кожные
покровы приобретают зелено-желтый цвет.
Отложение холестерина при нарушении
холестеринового обмена у больных
желчнокаменной болезнью, калькулезном
холецистите сопровождается появлением
ксантом и ксантелазм на коже.
При
проведении перкуссии живота необходимо
обратить внимание на размеры печени по
Курлову, которые у больных ДЖВП,
желчнокаменной болезнью, холециститом
вне обострения, не изменены (по правой
срединно-ключичной линии — 9 см, по
передней срединной линии — 8 см, по левой
реберной дуге — 7 см). Увеличение размеров
печени может быть после печеночной
колики у больного желчнокаменной
болезнью, в период обострения холецистита.
С помощью очень тихой перкуссии можно
определить размеры желчного пузыря при
его значительном увеличении (дистензия
желчного пузыря при его гипокинезии,
желчнокаменной болезни).
При
обострении холецистита могут быть
выявлены характерные симптомы:
—
симптом Захарьина — резкая боль при
поколачивании пальцем или надавливании
в области проекции желчного пузыря;
—
симптом Василенко — резкая боль при
поколачивании пальцем в области желчного
пузыря на высоте вдоха;
—
симптом Образцова-Мерфи — резкая боль
при введении кисти руки в область правого
подреберья на высоте вдоха;
—
симптом Ортнера — боль при поколачивании
ребром кисти по правой реберной дуге.
Поверхностная
пальпация живота выявляет:
—
сильную локальную болезненность в зоне
проекции желчного пузыря при остром
холецистите, желчной колике;
—
легкую, умеренную болезненность в точке
желчного пузыря при хроническом
холецистите, желчнокаменной болезни в
период ремиссии, при ДЖВП.
Пальпаторно
желчный пузырь бывает обычно доступен
при его увеличении (ДЖВП по гипокинетическому
типу с дистензией желчного пузыря,
желчнокаменная болезнь).[2]
Для
обследования больных с заболеваниями
билиарного тракта применяются следующие
лабораторные и инструментальные методы
исследования:
—
клинический анализ крови;
—
биохимическое исследование крови;
—
фракционное хроматическое дуоденальное
зондирование;
—
микроскопическое исследование желчи;
—
биохимическое исследование желчи;
—
рентгенологические и радиологические
исследования;
—
ультразвуковое исследование
гепатопанкреатодуоденальной зоны;
—
эндоскопическое исследование и др.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
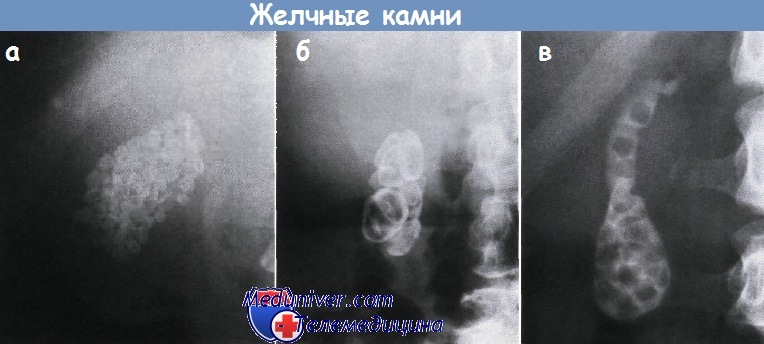
Исследование желчного пузыря. Холецистография и холангиографияДля диагностики заболеваний желчного пузыря и желчных протоков наряду с биохимическими исследованиями функции печени и исследованием дуоденального содержимого, подробно описанными в курсе внутренних болезней, широко используются рентгенологические исследования. К ним относятся: обзорная рентгенография, холецистографня, холеграфия и холангиография. При обзорной рентгенографии в желчном пузыре могут быть найдены теин рентгеноконтрастиых конкрементов, обызвествление его стенок, встречающееся, правда, нечасто. Одновременно могут быть выявлены и заболевания смежных органов, протекающие под видом холецистита (камни почек к мочеточников, калькулезный панкреатит, деформирующий спондилоартроз и др.). Методы холе цистографии и холеграфии основаны на способности клеток печени выделять с желчью йодсодержащие вещества, которые, попадая в желчные пуги, позволяют получить их изображение на рентгенограммах. Холецистография осуществляется после приема внутрь 3—3,5 г билитраста или 4—6 г понаносвой кислоты (холевид). Всасываясь в кншечинке, контрастное вещество с током крови попадает в печень, где почти 70% его постепенно выделяется с желчью. Накапливаясь в желчном пузыре, оно концентрируется, достигая максимума спустя 14—16 ч. При этом па рентгенограмме становится видным желчный пузырь. Конкременты в нем определяются в виде округлых или овальных дефектов на фоне тени пузыря (рис. 125). После желчегонного завтрака (2 желтка) изучают двигательную функцию желчного пузыря. В норме через 30— 40 мин он опорожняется наполовину. Если желчный пузырь сокращается на 2/3 и более, это свидетельствует о его гиперкинетическом состоянии. Сокращение на 7з и менее говорит о нарушении его моторной функции. Отсутствие контрастирования желчного пузыря может наблюдаться при закупорке пузырного протока камнем («исключенный» желчный пузырь) или слабой конценграцнонной способности его слизистой оболочки. Отрицательный результат исследования может быть обусловлен также нарушением всасывания контраста слизистой оболочкой кишечника либо отсутствием поглощения его клетками печени (гепатит, желтуха, цирроз), в результате чего контраст полностью выводится почками. При холеграфии контрастное вещество (билигност, билиграфии) вводят внутривенно. Почти 90% его поглощается печенью и выводится с желчью, быстро создавая высокую концентрацию препарата в желчных протоках. При этом они становятся хорошо видны на рентгенограммах в отличие от холецнетографни, при которой протоки контурируются слабо. Холеграфию чаще используют при «отключенном» желчном пузыре, а также у больных, перенесших холецнстэкто-мню. Преимуществом данного метода является также независимость от состояния кишечника и функции желчного пузыря. Отрицательные результаты наблюдаются лишь при диффузном поражении паренхимы в печени, когда нарушается выделительная функция гепатоцитов, в частности при концентрации билирубина в крови выше 17 мкмоль/л (1 мг%). Для лучшего изображения желчных протоков в последнее время широко применяют инфузионную холеграфию. при которой контрастное вещество вводят внутривенно капелмю (40—50 капель в минуту) в 200 мл 5% раствора глюкозы. В отдельных случаях ее сочетают с пероральной холецистографией. При холангиографии рентгеноконтрастное вещество вводят непосредственно в желчные протоки. Это может быть достигнуто путем чрескожиой пункции внутрипеченочных протоков, введения контрастного вещества через существующий наружный желчный свищ либо во время оперативного вмешательства. Чрескожная чреспеченочная холангиография применяется обычно у больных обтурационной желтухой для выявления вызнавшей се причины (опухоль протоков, конкремент, опухоль головки поджелудочной железы), а также уровня окклюзии. Успешная пункция внутрипеченочных желчных протоков может быть осуществлена только при значительном расширении их, возникшем вследствие высокой желчной гипертензии на почве обтурации желчных протоков. В связи с опасностью подтекания желчи и крови из пункционного отверстия в свободную брюшную полость и возникновения перитонита исследование выполняют непосредственно перед оперативным вмешательством. Менее опасна и более целесообразна в этих случаях лапароскопическая холангиография, при которой пункцию производят под контролем глаза и, кроме того, осуществляют герметизацию пункционного отверстия путем пломбировки канала клеем. В случае обнаружения неоперабельной опухоли данный метод позволяет избежать ненужного оперативного вмешательства.
Фистулохолангиографию выполняют путем введения контрастного вещества (кардиотраст, трийотраст) через наружный желчный свищ или через дренаж, оставленный в гепатикохоледохе после oпeрации на желчных путях. Это исследование позволяет определить состояние желчных протоков, установить наличие в них конкрементов, рубцовых стриктур и других изменений. Операционная холангиография осуществляется во время хирургического вмешательства. Контрастное вещество с помощью специальных игл, металлических или полиэтиленовых канюль в зависимости от условий вводят в желчный пузырь, пузырный проток или его культю, непосредственно в гепатикохоледох или внутрнпеченочные протоки. Снимки делают с помощью передвижного рентгеновского аппарата. Для этого под больного предварительно подкладывают специальный ящик-туннель, позволяющий быстро менять кассеты с пленкой. Являясь ценным диагностическим методом исследования состояния желчных путей, операционная холангиография в настоящее время должна выполняться при всех операциях, предпринимаемых по поводу патологии последних. Более усовершенствованным методом контрастного исследования желчных путей во время операции является рентгенотелевизионная холангиоскопия с помощью электронно-оптического усилители или преобразователя (ЭОП). Основным преимуществом его является возможность наблюдения на экране телевизора всех фаз прохождения контрастного вещества по желчным протокам, что позволяет более точно определить патологические изменения, например мелкие конкременты, которые по мере поступления контрастного вещества заливаются им и становятся невидимыми на обычных рентгенограммах. Кроме того, при этом методе можно исследовать функциональное состояние желчных протоков, в частности сфинктера Одди, что очень важно при решении вопросов хирургической тактики. Доза рентгеновского облучения больного и персонала, находящегося в операционной, при использовании ЭОП значительно ниже. Во время операции на желчных путях хирургу нередко приходится сталкиваться с целым рядом вопросов, для решения которых приходится прибегать и к другим исследованиям желчных протоков. Зондирование пластмассовыми зондами разного диаметра (2—5 мм) используют для определения стриктуры фатерова сосочка. В норме сосочек легко пропускает зонд диаметром 3 мм. Применение металлических зондов опасно из-за возможности повреждения стенок протока и двенадцатиперстной кишки. Для диагностики конкрементов применяют просвечивание протоков холодным светом — метод трансиллюминации. При этом конкременты определяются в виде разной величины темных точек на красном фоне, иногда перемещающихся. Для этой же цели служат специальные металлические зонды, соединенные с аппаратом «Фон-1». При соприкосновении конца зонда с камнем раздастся звуковой сигнал. С помощью эластического зонда с надувной манжеткой на конце (типа зонда Фогарти) производят не только ревизию протоков с целью установления конкрементов, но и их извлечение. Холедохоскопию — осмотр желчных протоков из их просвета — осуществляют с помощью специальных эндоскопических аппаратов — холедохоскопов и фиброхоледохоскопов. Это исследование позволяет оценить состояние слизистой оболочки, увидеть и удалить под контролем зрения самые мелкие конкременты и «замазку», оценить состояние устья большого дуоденального сосочка. Однако сложность данного метода, необходимость в дорогостоящей аппаратуре и специальном опыте ограничивают его применение. Холангиоманометрия и дебитеметрия (измерение давления в желчных протоках и количества жидкости, протекающей в них в единицу времени под постоянным давлением) дают возможность судить о проходимости желчевыводящего тракта и функциональной способности желчных протоков. К сожалению, на показатели этих методов существенное влияние оказывает операционная травма. особенно манипуляции в области фатерова сосочка, а также различные медикаменты, применяемые для подготовки к операции и во время проведения наркоза (морфин, фснтаннл и др.). Кроме того, эти исследования занимают значительное время. В связи с этим в последние годы их почти не применяют. — Также рекомендуем «Лечение холецистита. Операции при холецистите» Оглавление темы «Болезни печени и желчного пузыря»: |


