Болезнь у новорожденного желчного пузыря

Когда малыш плохо спит, много плачет и часто срыгивает, возможно, виной всему колики у грудничка; как помочь и облегчить пищеварение?
Почему ребенок плачет после еды
В 90% случаев причина беспокойства ребенка после кормления – колики. Это когда в животике из-за спазмов появляется колотье, метеоризм, боли. От такого взрослый будет стонать и охать, что уж тут говорить о младенце.
Остальные 10% случаев приходятся на нервозную обстановку в семье, недостаточный уход за малышом, заболевания.
Причины младенческих колик
Причины разные, выяснять их нужно с педиатром. Но чаще всего первопричинами колик являются:
- Неправильное питание кормящей мамы;
- Плохо подобранная молочная смесь;
- Неполноценная ферментная система или незрелость кишечника;
- Нарушенный отток желчи или общая неподготовленность желчной системы к самостоятельному перевариванию пищи.
Плохая работа желчевыводящей системы
Если виновата незрелость билиарной системы, которая обуславливает колики у грудничка, как помочь желчному пузырю и протокам заработать в нужном режиме?
Сразу уточним, это не болезнь, которую требуется лечить, а дисфункция, которую нужно корректировать, стимулируя выработку и отток желчи.
«Запустить» работу печени и желчного можно, сочетая следующие способы:
- Смена режима питания
Кормили «по требованию» – перейдите на кормление по часам, и наоборот. Пронаблюдайте, какой режим лучше влияет на пищеварение ребенка, того и придерживайтесь. Как правило, строгий режим предпочтительнее – со временем печень ребенка приспосабливается выделять желчь именно тогда, когда она нужна.
- Массажи
Круговые движения по животику во время купания, перед сном, после еды стимулируют желчный и всю перистальтику в целом.
- Перевороты на живот
Все мамы переворачивают чад на живот, чтобы они физически развивались, а при дисфункции билиарной системы стоит делать это почаще.
- Больше жидкости
Запустить процесс пищеварения можно еще до кормления. Для этого дайте ребенку немножко воды (или укропного отвара) и через 5-10 минут приложите к груди/дайте бутылочку со смесью.
- Желчегонное
Если вышеперечисленные способы не устраняют колики у грудничка, как помочь в этом случае?
Можно прибегнуть к специальным детским лекарствам, которые снимут спазмы желчного пузыря, протоков и сфинктера Одди, улучшат пищеварение и избавят от колик. Проверенным временем средством от коликов у новорожденных являются гранулы Фламин для детей.
Они изготовлены на основе бессмертника песчаного – травы с комплексом полезных для билиарной системы свойств.
Колики у грудничка – как помочь Фламином
За 30 минут до еды 3 раза в день нужно давать малышу суспензию из гранул. Детям до года хватает пакетика на 3 приема.
Гранулы Фламин:
- Стимулируют образование желчи;
- Ускоряют ее продвижение по желчным путям;
- Улучшают пищеварение.
 При курсовом приеме:
При курсовом приеме:
- Нормализуют моторику билиарной системы;
- Устраняют младенческие запоры.
Хорошая работа желчевыводящей системы – залог качественного пищеварения, отсутствия коликов и обильных срыгиваний, высокой усвояемости полезных веществ.
Также Вам может быть интересно:
Сколько ест новорожденный?
Желчегонные травы при застое желчи
Лекарство от желтушки у новорожденных
Грудничок не ходит в туалет по-большому
Увеличен желчный пузырь у ребенка: что делать?
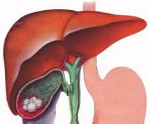
Желчнокаменная болезнь у детей – заболевание, характеризующееся образованием камней в желчном пузыре и желчевыводящих протоках. Проявляется абдоминальным болевым синдромом и диспепсическими расстройствами, связанными с нарушениями диеты, стрессами и воспалительными заболеваниями ЖКТ. Диагностируется анамнестически и на основании клинических симптомов, подтверждается УЗИ-исследованием. Проводится комплексная терапия, включающая немедикаментозные методы и препараты, нормализующие образование и выделение желчи. В крайних случаях выполняется лапароскопическая холецистэктомия.
Общие сведения
Желчнокаменная болезнь у детей (холелитиаз) составляет около 1% всех патологий пищеварительной системы. Девочки болеют примерно в 2 раза чаще мальчиков за исключением случаев желчнокаменной болезни у детей дошкольного возраста, в этой группе чаще заболевают пациенты мужского пола. В последние годы заболеваемость неуклонно растет, одновременно снижается средний возраст пациентов, с этим связана высокая актуальность данной патологии в педиатрии. Еще одной актуальной проблемой являются диагностические затруднения. Диагностика холелитиаза в начальной стадии затруднена из-за полного отсутствия клинических проявлений, при этом поздняя постановка диагноза может привести к оперативному вмешательству, неизбежно оказывающему негативное влияние на качество дальнейшей жизни пациентов.
Желчнокаменная болезнь у детей
Причины
Желчнокаменная болезнь у детей является мультифакторным заболеванием, возникает при сочетании целого ряда причин и условий. При этом истинные причины предпосылок заболевания остаются не до конца изученными. Обнаружены наследуемые мутации некоторых генов, детерминирующих фосфолипидный обмен. Таким образом, в развитии желчнокаменной болезни у детей определенную играет роль наследственный фактор, несколько чаще мутации передаются по материнской линии. Доказано провоцирующее влияние аномалий расположения желчного пузыря и желчных протоков, в частности – наличие перегибов и перетяжек в желчном пузыре. Заболевание может провоцироваться длительным дисбактериозом с изменением стула, нарушениями в диете, избыточным весом ребенка и гиподинамией. Воспалительные заболевания билиарной системы также приводят к развитию желчнокаменной болезни у детей.
Патогенез
В патогенезе заболевания ключевую роль играют изменение состава желчи и дискинезия желчных путей. И тот, и другой фактор может быть первичным. Если в преморбиде диагностируется аномалия развития билиарной системы, первичным является застой желчи и, как следствие, ее сгущение с последующим образованием камней. Состав желчи изменяется не только под влиянием ее задержки в желчном пузыре, но и вследствие воспалительных изменений в соседних органах (печень, поджелудочная железа) в сочетании с дисбактериозом. Результатом последнего является недостаточное выведение холестерина с калом, а, значит – его избыточное всасывание и гиперхолестеринемия. Именно повышение концентрации холестерина в желчи провоцирует холелитиаз.
Одновременно с этим неизбежно возникает воспалительная реакция в стенках желчного пузыря, клетки которого, разрушаясь, приводят к повышению концентрации белка в желчи. Белок становится ядром образующихся желчных камней. Таким образом, очевидно образование порочного круга, поскольку изменяющийся состав желчи нарушает кинетику билиарной системы, а изначально диагностированная дискинезия всегда влияет на концентрацию желчи, способствуя ее сгущению. Отдельная роль в патогенезе желчнокаменной болезни у детей принадлежит стрессам, а точнее – личностным особенностям реагирования ребенка на стрессовые ситуации и общую обстановку в семье.
Классификация
Современная квалификация патологии предложена в 2002 году Российским институтом Гастроэнтерологии и является общей для детей и взрослых. Выделяют несколько стадий заболевания.
I стадия – начальная (предкаменная).
Характеризуется изменением свойств желчи и ее сгущением с образованием так называемого билиарного сладжа. Сладж представляет собой сгустки желчи либо микролиты и предшествует собственно холелитиазу. На начальной стадии желчнокаменная болезнь у детей клинически никак не проявляется.
II стадия – стадия формирования желчных камней.
Формируются единичные либо множественные конкременты с различной локализацией. Камни обнаруживаются в желчном пузыре, общем желчном протоке или в печеночных протоках. Различаются по составу, который можно определить при помощи рентгенографии, УЗИ или при инвазивных методов исследования. Встречаются холестериновые, пигментные (билирубиновые) и смешанные камни. Вторая стадия желчнокаменной болезни у детей может не проявляться клинически (латентная форма) либо протекать с типичной симптоматикой.
III стадия – хронический рецидивирующий калькулезный холецистит.
На данной стадии имеются выраженные анатомо-физиологические изменения в билиарной системе, что приводит к хроническому воспалению и частому образованию конкрементов. Эффективность консервативной терапии снижается.
IV стадия – стадий осложнений.
Желчнокаменная болезнь у детей может осложниться острым холангитом, панкреатитом и обтурацией желчного протока конкрементами. Как правило, осложнения требуют экстренного хирургического вмешательства.
Симптомы у детей
Основные клинические проявления заболевания – боль и диспепсические расстройства. Характеристика болевого синдрома при желчнокаменной болезни у детей может отличаться от таковой у взрослого человека. Обычно болевые ощущения локализуются в области правого подреберья, боль может быть схваткообразной либо ноющей. Однако дети часто жалуются на боль в области пупка или в эпигастральной области. Болевой синдром провоцируется нарушениями в диете (жареная и жирная пища в рационе, недостаток клетчатки, большие перерывы между приемами пищи и др.), иногда физическими нагрузками и эмоциональным напряжением.
Желчнокаменная болезнь у детей проявляется диспепсическими расстройствами, такими как изжога, отрыжка, горечь во рту, а также нарушения стула (диарея или запоры) и метеоризм. В отдельных случаях присоединяется вегетативная симптоматика в виде повышенного потоотделения и беспокойства. Заболевание всегда проявляется приступообразно, в любое время суток.
Диагностика
Желчнокаменная болезнь у детей диагностируется клинически. При осмотре можно выявить только болевой синдром, но на момент осмотра он присутствует далеко не всегда, поэтому основное значение приобретает тщательный сбор анамнеза, в том числе семейного. Как правило, у родственников также имеются заболевания желудочно-кишечного тракта. Родителям или самому ребенку необходимо как можно более подробно описать педиатру характеристики боли в животе: обстоятельства, предшествующие ее возникновению, интенсивность боли, ее длительность и т. д. Сопутствующие диспепсические расстройства диагностируются анамнестически.
Холелитиаз у детей подтверждается при помощи УЗИ-диагностики. Исследование позволяет выявить аномалии развития билиарной системы и утолщение стенок желчного пузыря, что свидетельствует о воспалительном процессе. Для более точного определения типа конкрементов можно использовать рентгенографию. Так, холестериновые камни являются рентгенонегативными, то есть на снимке их не будет видно. Биохимический анализ крови обнаруживает гиперхолестеринемию, также возможно повышенное содержание билирубина. В клиническом анализе крови выявляются общие признаки воспаления (лейкоцитоз, увеличение СОЭ и др.). Анализ кала (копрограмма) позволяет достаточно точно определить патологию печени и желчевыводящих путей, поджелудочной железы и кишечника.
Лечение желчнокаменной болезни у детей
При развитии желчнокаменной болезни у детей требуется комплексная терапия. К немедикаментозным методам относится диета с исключением жирной и жареной пищи. Ребенку необходимо употреблять достаточное количество клетчатки и соблюдать питьевой режим. Имеет значение не только качество пищи, но и количество ее приемов за день, их должно быть не меньше пяти. Поскольку одним из факторов, способствующих развитию заболевания, является гиподинамия, показаны прогулки и активные игры на свежем воздухе. Желательно избегать длительных стрессовых ситуаций.
Медикаментозная терапия желчнокаменной болезни у детей направлена на нормализацию состава желчи и моторики желчного пузыря и желчевыводящих путей, назначается только гастроэнтерологом. С этой целью применяются антихолестатики, литолитики и холеретики. Лечение дополняется гепатопротекторами и антиоксидантами. Важно устранить гиперхолестеринемию и в целом нормализовать липидный спектр крови, поэтому целесообразно назначение статинов. Проводится коррекция биоценоза кишечника, используются методы физиотерапии (электрофорез магния, парафинотерапия и др.) В случае поздней диагностики и наличия осложнений показана лапароскопическая холецистэктомия.
Прогноз и профилактика
При своевременной диагностике и терапии прогноз заболевания благоприятный. Однако зачастую заболевание выявляется уже на II-III стадии, когда повышается риск развития хронического воспалительного процесса и возникновения ургентных осложнений. Профилактика желчнокаменной болезни у детей проводится всем пациентам из группы риска: при установленном диагнозе дискинезии желчных путей, холецистита и в целом патологии желудочно-кишечного тракта. Высокая степень настороженности должна быть в отношении детей, проживающих в неблагополучной семейной обстановке, а также при наличии у ребенка аномалий развития билиарной системы, выявленных еще на первом году жизни.
Вторичная профилактика желчнокаменной болезни у детей направлена на улучшение моторики желчного пузыря, улучшение реологических свойств желчи и коррекцию кишечного дисбиоза. Ребенок наблюдается у гастроэнтеролога, физиотерапевта, психолога.
Деформация желчного пузыря у новорожденных

Деформация жёлчного пузыря у ребёнка – отклонение, встречающееся у четверти несовершеннолетних. Чаще всего изменения в строении органа связаны с быстрым ростом детей.
К моменту взросления жёлчный выправляется. Но встречаются и другие причины. В частности, орган может искривиться при поднятии ребёнком тяжестей.
Как проводятся диагностика патологии и её терапия? Каковы последствия деформации жёлчного пузыря?
Причины деформации жёлчного у детей
Жёлчный пузырь состоит из тела, шейки и дна. Орган может деформироваться. Составные части пузыря изменяют своё расположение относительно друг друга.
Врачи выделяют несколько причин, по которым происходит развитие деформации жёлчного пузыря:
- У новорождённого к подобным изменениям часто приводят пагубные факторы, влияющие на организм матери в период вынашивания малыша. Пищеварительная система закладывается в первые две недели беременности. Именно тогда велик риск возникновения деформации жёлчного пузыря плода. К пагубным факторам врачи относят инфекционные заболевания, употребление алкогольных напитков, курение как в активном, так и в пассивном видах. Также к патологии нередко приводит приём беременной некоторых медикаментозных препаратов.
- К деформации жёлчного пузыря приводят и приобретённые факторы. Чаще всего патология становится следствием перенесённых воспалений самого органа или его протоков. Инфекции желудочно-кишечного тракта тоже приводят к деформациям.
Воспалительные процессы и инфекции препятствуют оттоку жёлчи. Переполняя пузырь, она «заставляет» его видоизменяться.
Список приобретённых причин деформации не ограничивается воспалительными процессами. Сюда включается и ослабление диафрагмы, и чрезмерные физические нагрузки, и новообразования доброкачественного и злокачественного характеров. Кроме этого, к аномалии приводит переедание.
Почему причины, перечисленные выше, приводят к деформации жёлчного пузыря ребёнка – вопрос не до конца изученный. Нередки случаи, когда ни один из указанных факторов не оказывает влияния на орган.
Виды деформации жёлчного пузыря у детей
Аномалия жёлчного пузыря ребёнка ─ распространённое явление, встречается у 25% детей и подростков.
Для лучшего диагностирования и лечения специалисты разработали классификацию заболевания.
Деформация жёлчного пузыря у детей подразделяется на несколько типов:
- перегиб между телом и дном органа;
- при воспалении жёлчного пузыря деформируются его стенки;
- деформация шейки органа вплоть до полного перекручивания вокруг своей оси;
- s-образная деформация, обычно является врождённой и не имеет выраженной симптоматики;
- тело жёлчного пузыря деформировано у 15% населения.
Деформация тела жёлчного тоже не угрожает здоровью ребёнка. К неопасным аномалиям относят и лабильную. Она характеризуется своеобразным перетеканием, просматривается то в одной то в другой частях пузыря.
Лабильная деформация зачастую является следствием чрезмерных физических нагрузок. После отдыха орган возвращает свою форму, если её изменения были незначительными.
Признаки деформации жёлчного у ребёнка
У каждой патологии имеется своя симптоматика. Зная признаки можно вовремя вмешаться и избежать серьёзных последствий для здоровья. Это важно и когда речь идёт о жёлчном пузыре, который деформирован. Обязательно выявляют эхопризнаки деформации у ребёнка. К ним относятся выявленные на ультразвуковом исследовании.
При диагностировании аномалии большую роль играет ультразвуковое исследование. Обследование считается наиболее информативным и безопасным для пациента. При проведении УЗИ врач определяет месторасположение органов, их размер и форму.
Очертания пузыря должны быть чёткими, округлыми или грушеобразными. При этом дно органа в нормальном состоянии немного выступает за край печени, «выглядывая» из-под правого подреберья.
Отклонения от описанной нормы считаются патологическими.
К прочим симптомам патологии относятся:
- Боли в области правого подреберья. Ощущения носят сильный приступообразный характер при гипертонически-гиперкинетическом течении болезни. Если она носит гипотоническо-гипокинетический характер, дискомфорт слабо выражен.
- Тошнота и рвота. Второй симптом проявляется редко.
- Слабость во всем теле.
- Чувство ломоты в мышцах и суставах.
- При серьёзных изменениях наблюдается повышение температуры тела.
- Ощущения тяжести в желудке.
- Привкус горечи в ротовой полости.
Также к признакам деформации жёлчного пузыря врачи относят повышение уровня билирубина в крови пациента.
Примерно в 30% случаев никаких симптомов не наблюдается. Так, если изменения формы органа произошли из-за чрезмерных физических нагрузок, признаков болезни ребёнок не ощущает. Жёлчный пузырь со временем сам принимает нормальную «конфигурацию».
Последствия деформации жёлчного у ребёнка
У взрослых и у малышей жёлчный пузырь играет важную роль в системе пищеварения.
Деформированный орган у ребёнка часто влияет на состояние его здоровья:
- малыша мучают тошнота, рвота, диарея и боли в области живота и правого подреберья;
- из-за перегиба в ряде случаев происходит нарушение кровоснабжения органа, что ведёт к отмиранию стенок жёлчного с последующими его разрывом и воспаление брюшной полости;
- деформация может приводить к развитию жёлчнокаменной болезни, поскольку перекрученные ткани перекрывают просвет протоков и жёлчь застаивается, сгущается в пузыре.
При появлении у ребёнка характерных симптомов необходимо обратиться к врачу для проведения обследования.
В ряде случаев изменение, кроме дискомфорта, не приносят неприятностей для здоровья. Но если патология серьёзная и нарушает движение жёлчи или кровоснабжение органа, последствия осложнят дальнейшую жизнь маленького пациента.
Лечение деформации жёлчного у детей
Главные цели врачей – нормализация течения жёлчи и снятие болевых симптомов.
Достичь положительных результатов, в большинстве случаев, можно применяя медикаментозные средства:
- Лечебная методика подразумевает приём спазмолитиков. Они нужны, поскольку деформация жёлчного пузыря у ребёнка часто доставляет ему боль. Лечение спазмолитиками снимает её. Выбор средства должен осуществлять врач. Не все препараты спазмолитики безопасны для маленьких пациентов.
- Жёлчегонные фармакологические средства. Помогают выводить излишки печёночного секрета из пузыря. Как и спазмолитики, жёлчегонные имеют противопоказания.
- Для нормализации работы желудочно-кишечного тракта назначаются пробиотики. Это бактериальные препараты.
- В обязательном порядке прописывается комплекс витаминов. Также назначаются иммуностимулирующие препараты.
- Если аномалия сопровождается или вызвана инфекционными заболеваниями, пациенту прописывают противовирусные средства. При тяжёлом состоянии назначаются антибиотики.
В серьёзных ситуациях необходима помощь хирургов. Впрочем, оперируют детей с деформацией жёлчного пузыря лишь в 3% случаев.
Для исправления ситуации, кроме медикаментозных препаратов, применяют лечебную гимнастику и строгую диету. В первом случае рекомендуется выполнять комплекс упражнений. Все действия должны быть плавными, нельзя допускать усиленных физических нагрузок.
Важно соблюдать диету, которая поможет избежать проблем с работой желудочно-кишечного тракта и не допустит избыточной нагрузки на печень, жёлчный пузырь.
Пациенту рекомендуют:
- отказаться от жирной, копчёной, солёной и острой пищи;
- есть меньше картофеля, ведь овощ насыщен вредным при деформации жёлчного азотом;
- обогатить рацион фруктами и овощами;
- пить побольше соков, только свежевыжатых;
- отдавать предпочтение тушёным или отварным блюдам, желательно только из овощей;
- мясные продукты берут нежирные, готовить на пару или варят;
- от мучных продуктов следует отказаться, оставив в меню немного хлеба из ржаной муки или из цельных злаков.
Питаться необходимо порционно. За сутки приём пищи осуществляется 5─6 раз в небольшом количестве. Запивать еду чаем или кофе нельзя. Также рекомендуется употреблять как можно меньше сладкого.
Диета и приём медикаментозных препаратов помогают справиться с деформацией жёлчного пузыря у детей в большинстве случаев.
Для повышения иммунитета и уменьшения симптомов применяются и народные рецепты. Но в этом случае необходимо быть осторожными. Любое средство используется только после согласования с лечащим врачом. Только в этом случае положительный результат не заставит себя ждать.
Рекомендуем прочитать:
Источник: https://worldwantedperfume.com/deformacija-zhelchnogo-puzyrja-u-novorozhdennyh/
У новорожденного нет желчного пузыря

Механизм развития перегиба желчного пузыря у детей
Все ДВЖП связаны с нарушением деятельности вегетативной нервной системы (ВНС), которая имеет два отдела: симпатический и парасимпатический (СНС и ПСНС). В зависимости от того, воздействие какой ветви преобладает, различают следующие типы ДЖВП:
- если преобладает воздействие СНС, развивается гипокинетический тип ДЖВП, желчный пузырь теряет свой тонус, растягивается, в нем появляется застой желчи, что способствует развитию воспалительных процессов и образованию камней; этот тип дискинезий чаще встречается в подростковом возрасте и проявляется постоянными ноющими болями в подреберной области;
- если преобладает воздействие ПСНС, развивается гиперкинетический тип ДЖВП, который проявляется в виде спазмов гладкой мускулатуры желчного пузыря и сопровождается кратковременными приступами сильных спастических болей; этот тип дискинезий чаще встречается у дошкольников.
При любом виде ДЖВП может развиваться перегиб желчного пузыря у ребенка. Чаще всего это функциональные перегибы, связанные с резким движением, поднятием тяжести, сильным испугом и так далее. При обследовании ребенка на УЗИ выявить перегиб удается далеко не всегда, так как он носит лабильный (переменчивый) характер.
В дальнейшем ДЖВП и перегибы желчного пузыря могут привести к развитию воспалительного процесса в желчном пузыре и желчевыводящих путях (холециститам и холангитам), а также к заболеваниям органов желудочно-кишечного тракта из-за постоянных нарушений пищеварения, связанных с нарушением выделения желчи в кишечник.
Но бывает и так, что перегиб желчного пузыря у детей развивается уже на фоне имеющегося холецистита. Это способствует еще большему застою желчи и поддерживает воспалительный процесс.
Симптомы перегиба желчного пузыря у детей
У маленьких детей перегиб желчного пузыря проявляется обычно в виде резких приступообразных болей в правом подреберье, отдающих в правую лопатку и ключицу.
Появление болей обычно связано с погрешностями в диете, стрессом, резким движением или подъемом тяжести. Часто вместе с болями появляются тошнота и однократная рвота.
Приступ обычно быстро проходит, но при аналогичных обстоятельствах может появляться вновь.
У детей старшего возраста тоже могут быть такие приступы, но для них более характерны постоянные ноющие боли в правом подреберье, которые усиливаются при стрессах, погрешностях в питании и тяжелых физических нагрузках. Периодически могут появляться тошнота, рвота, иногда – поносы.
Как поступить, если у ребенка появились боли в животе
Следует обратиться к врачу и провести обследование. Чем раньше будет выявлена ДЖВП и перегиб желчного пузыря, тем легче будет помочь ребенку.
Перегиб желчного пузыря у ребенка – это не такое уж редкое явление. Главное – это его своевременное выявление и лечение.
АГЕНЕЗИЯ, АПЛАЗИЯ И ГИПОПЛАЗИЯ ЖЕЛЧНОГО ПУЗЫРЯ И ЖЕЛЧНЫХ ПРОТОКОВ — это пороки эмбрионального развития, проявляющиеся в полном отсутствии или недоразвитии желчного пузыря и желчных протоков.
Actionteaser.ru – тизерная реклама
Этиология и патогенез
Агенезия и аплазия желчного пузыря — крайне редкая аномалия развития (встречается 1 раз на 500 000 родов), является несовместимой с жизнью патологией (хотя в литературе описан случай формирования желчного пузыря у новорожденного ребенка в случае нормального развития желчных протоков).
Значительно чаще встречается гипоплазия желчного пузыря с полным или частичным отсутствием желчных ходов — атрезией или их аплазией. Развитие этого порока обусловлено особенностями эмбрионального развития. Нарушение слияния и процесса реканализации протоков приводит к развитию аплазии и атрезии желчевыделительной системы.
Определенное значение могут иметь внутриутробные патологические процессы в печени (врожденный гепатит и т. д.).
Проявления гипоплазии желчного пузыря и атрезии желчных ходов типичны. Ребенок рождается с желтухой, или она развивается в первые 2—3 дня после рождения. Характерно постепенное нарастание желтухи. Стул обесцвечен с момента рождения. Моча имеет цвет темного пива.
Через 2—3 недели от рождения отмечается сначала увеличение печени, а потом и селезенки. Обращают на себя внимание увеличение размеров живота, расширение сети подкожных вен брюшной стенки, в дальнейшем присоединяются геморрагические проявления, развивается асцит.
дети умирают от билиарного цирроза печени через 6—9 месяцев после рождения.
Диагностика врожденных аномалий желчевыводящей системы представляет значительные трудности, обусловленные идентичностью клинических проявлений ряда заболеваний, сопровождающихся длительной желтухой.
Дифференциальный диагноз проводят с длительной физиологической желтухой новорожденного, конфликтными гемолитическими желтухами, генерализованной цитомегалией, токсоплазмозом. сифилисом. закупоркой желчных ходов слизистыми пробками, врожденным гигантоклеточным гепатитом.
При затяжной физиологической желтухе новорожденного обычно стул избыточно окрашен, моча темная, желтуха склонна к уменьшению, в крови преобладает свободная фракция билирубина (при атрезии желтуха нарастает, преобладает связанная прямая фракция билирубина).
При конфликтных гемолитических желтухах, как и при физиологической желтухе, преобладает свободный билирубин, как правило, имеется резус-конфликт или конфликт по АВО-системе.
Диагноз врожденного сифилиса, токсоплазмоза и цитомегалии отвергается или подтверждается с помощью серологических реакций, специальных проб. При подозрении на закупорку желчных ходов назначают спазмолитики, под их воздействием происходит расширение желчных протоков, пробки выходят, желтуха быстро проходит, и ребенок выздоравливает.
Дифференциальная диагностика с врожденным гигантоклеточным гепатитом возможна только путем применения специальных методов исследования — лапароскопии и пункционной биопсии печени.
Важную роль для постановки правильного диагноза имеют: биохимическое исследование крови (определяется общий прямой, непрямой билирубин) и ультразвуковое исследование.
Показана операция, направленная на восстановление проходимости желчных ходов. При тотальной атрезии и гипоплазии желчного пузыря с целью частичного отведения желчи в кишечник и продления жизни ребенка производят пересадку грудного лимфатического протока в пищевод.
Результаты операции находятся в прямой зависимости от формы и степени аномалии развития и сроков вмешательства. Наилучшие результаты удается получить в первые 2 месяца жизни ребенка.
Симптомы и лечение загиба желчного у детей
Загиб желчного пузыря у ребенка часто может представлять угрозу для здоровья. Желчный пузырь #8211; орган, который занимает особое положение в нижней области печени. Форма его может быть грушевидной или конической. Нередко у новорожденного может развиться загиб поджелудочной железы.
Функции желчного пузыря
функция желчного пузыря у детей #8211; накопление и концентрация желчи, которая будет использоваться самим организмом, чтобы переваривать пищу, в частности, жир. На следующем этапе желчь начинает транспортироваться в двенадцатиперстную кишку и желчный проток.
Кроме описанных свойств желчный пузырь может оказывать сократительное действие и ферментативное. С каждым годом загиб желчного пузыря у ребенка становится все более распространенным заболеванием. Патология начинает прогрессировать в случае неправильного поворота пузыря, в результате чего начинается нарушенный отток желчи. Подобное явление в науке называется дискензия.
Некоторые случаи характеризуются отсутствием симптоматики, но в большинстве случаев загиб имеет ярко-выраженный болевой синдром. Посещение врача в этом случае откладывать не рекомендуется. Врач должен диагностировать текущую клиническую картину и установить соответствующую схему лечения.
Симптоматика и лечение
Сильные боли в области живота, сниженный аппетит, частые рвотные позывы, повышение температуры тела могут свидетельствовать о загибе. Врожденный загиб вызывает постоянный сброс желчи, провоцирующий рвоту.
В некоторых случаях проявляется раздражительность, снижение активности и беспокойство, иногда #8211; нарушение сна.
Лечить загиб желчного пузыря следует оперативно, а доверять лечение #8211; только специалистам.
Детским врачом устанавливается диета при загибе желчного пузыря. Из детского рациона должны быть исключены все жирные, копченые, сладкие блюда. Кроме того, не пойдут на пользу газированные напитки и блюда, изготовленные на основе жирного мяса и рыбы.
Лучшее лекарство #8211; диета, основанная на самостоятельно приготовленной пище. В ее состав не входят вредные консерванты, красители и разного рода пищевые добавки, вредные для детского организма. Питание должно включать свежие фрукты и овощи. В рацион должны войти продукты растительного происхождения, содержащие большое количество естественной клетчатки.
В оказании правильной терапии желчного пузыря у ребенка лечение должно строиться на многоразовом питании. Блюда, приготовленные на пару, или легкая овсяная каша станут хорошей альтернативой жареным блюдам. Каши могут впитывать лишнюю желчь. Из сладкого можно употреблять: зефир, суфле, пастилу и крекеры (не сдобные).
В случае обнаружения перегиба желчного пузыря можно дополнить рацион творогом. Если ребенок не переносит кислый вкус, творог можно перемешать с фруктами.
Рекомендуется обильное питье. Жидкость позволит улучшить желчный отток. Для улучшения клинического эффекта можно использовать травяные отвары из мяты, ромашки, шиповника и др.
Перед началом использования необходимо проконсультироваться с лечащим врачом, так как травы могут вызывать аллергические реакции.
Желчегонные препараты можно использовать только после проведения УЗИ, которое установило отсутствие камней и песка. У некоторых детей загиб исчезал по мере роста других органов.
Если загиб не исчез, то паниковать не стоит. Это заболевание #8211; не приговор, с ним можно вести полноценную жизнь. Главное условие #8211; правильная диета без жареных и острых продуктов. Режим дня следует дополнить активными физическими нагрузками. Курсы желчегонных препаратов могут назначаться только врачами.
Самостоятельное назначение препаратов и самодиагностика могут навредить здоровью ребенка. Первые симптомы загиба #8211; повод немедленно обратиться за помощью к врачу.
Источники: https://www.womenhealthnet.ru/children-diseases/8423.html, https://vivmed.ru/content/ageneziya-aplaziya-i-gipoplaziya-zhelchnogo-puzyrya-i-zhelchnyh-protokov.html, https://rebenokzabolel.ru/gastroenterologiya/zagib-zhelchnogo-puzyrya-u-rebenka.html
Комментариев пока нет!
Source: www.dolgojiteli.ru
Источник: https://gepasoft.su/u-novorozhdennogo-net-zhelchnogo-puzyrja/


