Боль в области желчного пузыря у детей
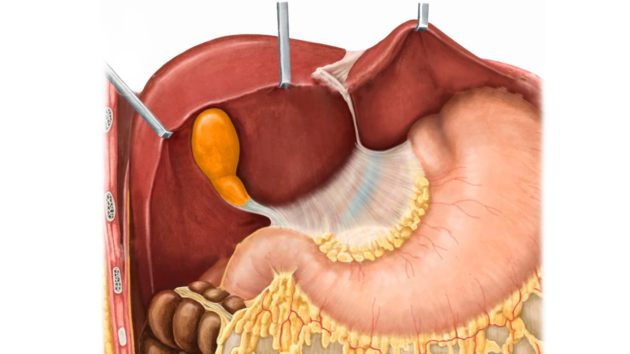
Почти каждая мама сталкивалась с проблемами работы желудочно-кишечного тракта у своего ребенка. Нарушения в пищеварении проявляются запорами, поносом, тошнотой, рвотой, вздутием живота и болями. Такие симптомы могут быть вызваны нарушениями в работе желчного пузыря у детей. Точный диагноз должен поставить гастроэнтеролог на основе клинических, лабораторных и инструментальных обследований.

Желчный пузырь у детей является органом пищеварения, в котором часто происходят дисфункции. Рассмотрим основные заболевания желчного пузыря в детском возрасте, их диагностику и лечение.
Функции желчного пузыря
В норме желчный пузырь у детей выполняет ряд функций: выработка, хранение желчи, а также ее выброс в просвет тонкого кишечника. При поступлении пищи в желудок мозг получает сигнал о том, что началось пищеварение. Происходит опустошение желчного пузыря, а тонкий кишечник благодаря желчи начинает активнее переваривать пищу.
Желчь у детей запускает и поддерживает несколько ферментативных процессов: нейтрализует пепсин, содержащийся в соке желудка, участвует в синтезе мицелл, увеличивает производство гормонов в кишечнике, предупреждает слипание белковых молекул и бактерий, эмульгирует жиры. Также она увеличивает образование слизи, усиливает моторику органов пищеварения и участвует в переваривании белков.
Кроме пищеварительной функции, желчный пузырь выполняет защитную: его ферменты нейтрализуют яды и токсины, поступающие в организм с пищей. Некоторые метаболические процессы проходят с участием этого органа.
Какие могут быть заболевания желчного пузыря у детей?
Заболевания желчного пузыря у детей подразделяются на несколько групп, в основе классификации лежат провоцирующие их причины:
- Функциональные – сбои в работе желчного пузыря и его сфинктеров из-за неправильного сокращения (слишком сильного или слабого, несогласованного и т. д.). К этой группе относятся различные дискинезии: гипер- и гипокинетические, гипер- и гипотонические.
- Воспалительные – заболевания, протекающие с острым, хроническим, рецидивирующим или латентным воспалительным, а иногда и инфекционным процессом. К воспалениям желчного пузыря у ребенка относится холецистит, холангит, холецистохолангит.
- Обменные – заболевания, вызванные нарушением метаболизма билирубина, желчных кислот и холестерина, приводящие к образованию камней в протоках. К этой группе относится желчнокаменная болезнь.
- Аномалии в развитии – врожденные структурные и функциональные изменения, приводящие к нарушению вывода желчи, развитию патологических процессов. При диагностике выявляются случаи с отсутствием желчного пузыря, его гипоплазией, внутрипеченочное или блуждающее расположение, наличие добавочного желчного пузыря и внутрипузырных перегородок, дивертикул органа, атрезия и кистозное расширение его протоков.
- Паразитарные – вызываются заселением желчного пузыря плоскими червями или лямблиями. К таким заболеваниям относятся описторхоз (сибирская двуустка), фасциолез (печеночная двуустка), клонорхоз (китайская двуустка), дикроцелиоз (ланцетовидная двуустка), лямблиоз (лямблии).
- Опухоли – новообразования в желчном пузыре. Встречаются редко.
Болезни желчного пузыря и желчных путей у детей возникают по различным причинам. Но немаловажную роль в появлении многих из них играет гиподинамия и нарушения в питании.
Особенности проявления заболеваний в детском возрасте
Симптомы болезни желчного пузыря у детей могут варьироваться, но в целом они схожи:
- ребенок жалуется на боль в подреберье, которая становится сильнее после еды;
- ребенка тошнит желчью, появляется метеоризм, запоры или понос;
- появляются жалобы на горечь во рту;
- язык становится малиновым, а моча ярко-желтой, коричневатой;
- кал становится светлее обычного;
- кожа и глазные склеры приобретают желтушность.
При обнаружении нескольких симптомов из списка, особенно если ребенка тошнит желчью, необходимо обратиться к врачу-гастроэнтерологу. Важно своевременно провести диагностику и лечение, чтобы избежать последствий заболевания желчного пузыря у детей.
Диагностика
После первичного осмотра и опроса врач принимает решение о проведении тех или иных диагностических процедур.
В зависимости от клинической картины, могут потребоваться данные следующих обследований:
- биохимического анализа крови;
- УЗИ печени и желчного пузыря;
- дуоденального зондирования;
- пальпации области желчного пузыря;
- холицестографии.
Ультразвуковое исследование придется выполнить не один раз: контрольные процедуры необходимы в ходе лечения и в период восстановления. Для назначения медикаментов могут потребоваться данные специальных тестов.
Лечение
Лечение желчного пузыря у детей обязательно должно сопровождаться соблюдением диеты. Ограничения в питании помогают быстро облегчить состояние еще до того, как начнут действовать медикаменты. Из ежедневного рациона необходимо исключить жирные, жареные, копченые, острые, соленые продукты и блюда.
Также нужно отказаться от газированных напитков и кондитерских изделий с жирным кремом.
Некоторые заболевания, например, застои в желчном пузыре у детей, требуют выполнения физических упражнений и ежедневной умеренной физической активности. Важно, чтобы нагрузка была динамической, а не статической. Подойдут различные скручивания, приседания, наклоны, подъемы ног и туловища.
Медикаментозное лечение подбирается врачом индивидуально. Прием лекарств помогает быстро устранить боль, особенно острую, восстанавливает отток желчи. При функциональных заболеваниях могут быть назначены спазмолитики и препараты, оказывающие влияние на вегетативный отдел нервной системы. При холецистите и холангите – противовоспалительные и желчегонные средства, антибиотики. Паразитарные заболевания требуют приема нитрофуранов, бензимидазолы, нитромидазолы и других средств аналогичного действия. В некоторых случаях назначается прием энтеросорбентов.
Тяжелые формы отдельных патологий, например, опухоль или киста общего желчного протока у детей, могут потребовать хирургического вмешательства. Но чем раньше выявлено заболевание, тем больше шансов, что устранить его можно будет консервативными методами.
Последствия
Своевременно начатое лечение заболеваний желчного пузыря позволяет избежать многих последствий. Поэтому, если обнаружены какие-то симптомы нарушений – ребенка вырвало желчью или он жалуется на боли в боку – не стоит оставлять это без внимания. Некоторые болезни проявляют себя не постоянно, а периодически, или вообще протекают скрыто. Если симптомы отступили, это еще не значит, что «само прошло».
Когда лечение начато с опозданием или проводится неправильно, возможен переход заболевания в хроническую форму. Она характеризуется вялым течением и трудно поддается лечению. Хроническое воспаление желчного пузыря у ребенка может распространиться на органы, расположенные рядом. Если вовлечен желудок, появляется изжога, тошнота, понос или запор. Вскоре все это начинает отражаться на работе нервной системы: ребенок становится раздражительным, плаксивым, нарушается сон.
Профилактика
Профилактические мероприятия направлены на восстановление функций желчного пузыря, а в случае его удаления – на налаживание выработки желчи печенью.
Они включают в себя:
- соблюдение правил питания, которые могут представлять собой некоторые ограничения или строгую диету, в зависимости от стадии болезни;
- умеренные физические нагрузки: ежедневная утренняя зарядка и пешие прогулки, несколько раз в неделю – посещение уроков физкультуры, спортивные игры;
- употребление минеральных вод (Нарзан, Ессентуки, Карловы Вары и др.);
- употребление специальных травяных чаев (душица, полынь, зверобой, мята – после консультации с врачом);
- курортное лечение.
Чем сильнее выражено заболевание, тем больше необходим контроль врача даже при проведении профилактических мероприятий. В некоторых случаях требуется периодическое УЗИ для отслеживания изменений в желчном пузыре, например, если у ребенка он имеет изогнутую форму.
Если ребенок жалуется на боли в боку, у него появились нарушения пищеварения, желтушность кожи, то необходимо обратиться к гастроэнтерологу. Эти симптомы сигнализируют о нарушении в работе желчного пузыря или печени. Чем раньше будет начато лечение, тем больше вероятность, что оно пройдет успешно и без хирургического вмешательства.
Автор: Ольга Ханова, врач,
специально для Zhkt.ru
Полезное видео о заболеваниях желчного пузыря у детей
Изменить город
Клиники Москвы

Он Клиник
Многопрофильный медицинский центр
Первичная стоимость приёма — низкая

МедЦентрСервис
медицинская клиника
Первичная стоимость приёма — высокая
Холецистит. или воспаление желчного пузыря, встречается не только у взрослых. но и у детей. Родителей всегда беспокоит, когда болит живот у ребенка. Поэтому всегда важно знать какие могут быть причины боли в животе, стоит ли тут же вызывать доктора, или можно вылечиться от боли в животе в домашних условиях. Холецистит – одно из заболеваний которое, проявляется как раз интенсивными болями в животе, особенно у ребенка.
У детей холецистит может быть как острым, так и хроническим. Многолетняя медицинская статистика говорит о том, что до 7-8 лет он чаще встречается у мальчиков. С 8 до 14 лет возможность заболеть, равна у обоих полов. После 14 лет холециститы в 3-4 раза чаще отмечаются у девочек.
Развивается холецистит у детей по разным причинам:
- -инфекции ЖКТ (кишечные инфекции, гепатит, лямблиоз, шигеллез и др.);
- -дискинезия желчных путей – нарушение двигательной функции желчного пузыря и протоков, приводящие к нарушению выведения желчи;
- -неправильная диета (пища с обилием жиров) и нарушение режима питания;
- -нарушения моторики ЖКТ (метеоризм, запоры);
- -аномалии развития желчевыводящих путей (деформации желчных протоков, шейки желчного пузыря;
- -психоэмоциональные причины;
- -наследственная предрасположенность.
Таким образом, различные причины приводят к нарушению функций желчного пузыря и желчевыводящих путей, их моторики приводит к застою желчи, замедлению ее оттока, сгущению, изменению физико-химических свойств. Это в свою очередь благоприятно сказывается на размножении патогенной микрофлоры в пузыре и желчных путях и возникновению воспалительного процесса.
Острый холецистит у детей встречается довольно редко, чаще всего бывает хронический холецистит в катаральной форме. Также редко наблюдается и калькулезный холецистит (с образованием камней в пузыре).
Симптомы – как проявляется холецистит у детей
Холецистит у детей проявляется некоторыми специфическими симптомами и общими симптомами воспаления в организме. У самых маленьких детей наблюдаются признаки общей интоксикации организма.
Первые симптомы могут заметить уже родители. Поэтому стоит внимательно следить за состоянием ребенка. Начальным сигналом воспаления желчного пузыря могут стать:
- -чередующиеся поносы и запоры;
- -желтый налет на языке;
- -у ребенка периодически пропадает аппетит;
- -чувство тяжести или боль в правом подреберье.
Такие проявления недуга, как правило, характерны для хронического холецистита.
Острый же холецистит может начаться внезапно, без продромальных (предшествующих) симптомов проявлениями:
- -приступообразная боль и тяжесть в правом подреберье (может отдавать под лопатку);
- -отрыжка, тошнота, иногда рвота, в основном после приема жирной пищи;
- -вздутие живота;
- -повышение температуры до 39 С и выше, озноб, бледность кожи;
- -сухость во рту и неприятный запах.
Эти проявления «острого живота» характерны не только для холецистита, но также и для панкреатита, аппендицита, инвагинации (завороте) кишки, перитонита. Поэтому в этом случае необходимо немедленно вызвать врача для проведения дифференциальной диагностики и решения о госпитализации.
При осмотре ребенка врач может обнаружить следующие специфические для холецистита симптомы:
- -напряженность и вздутие брюшной стенки при пальпации;
- -урчание в животе;
- -болезненность при надавливании в точке проекции желчного пузыря;
- -увеличение и болезненность печени;
- -желчный пузырь. Как правило пальпируется редко из-за напряжения брюшной стенки;
- -болезненность при постукивании по реберной дуге справа;
- — болезненность при нажатии справа к VIII-X грудному позвонку.
Стоит знать, что в случае «острого живота» при подозрении на холецистит или аппендицит, родителям ни в коем случае не следует давать ребенку никаких обезболивающих средств. Иначе могут смазаться клинические симптомы и врачу станет затруднительно поставить правильный диагноз.
Клинические и инструментальные методы исследований при холецистите
Для подтверждения диагноза холецистита у ребенка проводят следующие исследования:
- — УЗИ желчного пузыря;
- -анализы крови – общий и биохимический;
- -анализ мочи ;
- -анализ кала на яйцеглист;
- -дуоденальное зондирования для исследования фракций желчи.
Так в общем анализе крови при холецистите отмечается увеличение количества лейкоцитов (лейкоцитоз и полинуклеоз со сдвигом влево), ускоряется скорость оседания эритроцитов (СОЭ). В анализе мочи обнаруживается белок и повышение уровня уробилиногена.
При ультразвуковом исследовании могут обнаруживаться уплотнение и утолщение стенок желчного пузыря, увеличение его в размерах, наличие осадка в желчном пузыре (сладж-синдром), жидкость вокруг желчного пузыря.
Как вылечить холецистит у ребенка
Лечить холецистит в большинстве случаев приходится в домашних условиях. Госпитализация показана редко, в основном при остром холецистите в калькулезной или редких флегмонозной или гангренозной формах, требующих немедленного оперативного лечения.
Так хирургическое лечение при остром холецистите показано только при случаях, когда в стенке желчного пузыря быстро нарастают воспалительно-деструктивные изменения. Если все же к операции прибегают, то в незапущенных случаях стараются купировать патологический процесс, сохранив при этом пузырь (холецистостомия, микрохолецистостомия).
Если стенка желчного пузыря разрушается – применяется удаление желчного пузыря (холецистэктомия) без вмешательства на желчных протоках.
Консервативное же лечение холецистита является комплексным и основывается на антибактериальной терапии для ликвидации инфекции в желчном пузыре, снятии воспалительных проявлений, нормализации двигательной функции пузыря и его протоков.
Лечение включает в себя:
- — соблюдение режима (постельный режим при остром холецистите);
- -диета № 5 в остром периоде и щадящая диета в течение полугода;
- -лекарственная терапия;
- -фитотерапия.
Постельный режим показан только при очень высокой температуре, так как не стоит ограничивать движения ребенка, чтобы предотвратить застой желчи. Но при этом противопоказаны большие физические нагрузки.
Для того чтобы побороть инфекцию применяются антибиотики широкого спектра действия или сульфаниламидные препараты в комбинации с метронидазолом, который активен против простейших (лямблии). При этом также назначаются десенсибилизирующие препараты, для предупреждения возникновения аллергических реакций (Тавегил, Кларитин).
Для снятия спазма используются спазмолитические препараты (НО-ШПА, Дротаверин), для улучшения оттока желчи применяют желчегонные средства (Аллохол, Одестон), а также лекарственных травы и их сборы (ромашка, кукурузные рыльца, семена укропа, календула, шиповник, плоды можжевельника, листья березы, сушеница лесная и др.).
Если у ребенка нарушается пищеварение – применяют заместительные препараты в виде ферментов, коэнзимов, сухой желчи.
Важнейшим фактором в лечении холецистита является соблюдение диеты. Из рациона исключаются продукты, способствующие усилению выработки желчи – жирные мясные (свинина, говядина, баранина) копченые и жареные блюда, острые приправы, шоколад, свежая выпечка.
Рекомендуется употреблять мясо птицы (курица, индейка). Блюда из них нужно готовить на пару. Полезным продуктом для восстановления клеток печени является творог, так как он содержит метионин. Рекомендуются различные нежирные каши. Овсянка, например, помогает вырабатывать слизь и восстанавливать слизистую желчного пузыря. Показано также обильное питье в виде теплой минеральной воды без газа или отваром целебных трав для разжижения желчи.
Хлеб можно есть только вчерашний. Салаты из свежих овощей нужно заправлять только растительным маслом (оливковое, горчичное. Следует ограничить употребление капусты, редиса, подсолнечного масла. Полезно есть свежие фрукты.
Более подробно о лечебной диете № 5. показанной при заболеваниях желчного пузыря и печени можно прочитать в отдельной статье .
Важно и в дальнейшем после выздоровления приучить ребенка правильно питаться и исключать из диеты вредные жирные и жареные продукты, чтобы не допустить рецидивов заболевания. Не стоит перекармливать ребенка, тем более допускать развития ожирения.
Также для профилактики холецистита необходимо периодически (несколько раз в год) исследовать ребенка на наличие глистов или лямблий, вовремя лечить инфекционные заболевания.
Сотни поставщиков везут лекарства от гепатита С из Индии в Россию, но только M-PHARMA поможет вам купить софосбувир и даклатасвир и при этом профессиональные консультанты будут отвечать на любые ваши вопросы на протяжении всей терапии.
Загиб желчного пузыря у детей: что делать в случае такого диагноза
Сейчас часто встречается такая ситуация, когда вы идете с ребенком делать плановое УЗИ брюшной полости и получаете такое заключение: Загиб желчного пузыря. Как шутят медики: Здоровых людей нет, есть недообследованные. Можно ли считать загиб желчного пузыря у детей вариантом нормы, или это заболевание?
Немного об анатомии и функциях желчного пузыря
Желчный пузырь это такой мешочек, который спрятан в ямке под печенью, делится он условно на дно, тело и шейку. Этот орган накапливает и секретирует желчь, необходимую для переваривания пищевых жиров и обеззараживания кишечника. Основная порция желчи выходит из пузыря при приеме жирной пищи, но он опорожняется время от времени и самостоятельно. Кроме этого, желчный пузырь вырабатывает и другие важные для пищеварения (а значит, и для правильного усваивания веществ) химические соединения.
Это вариант развития органа, его деформация, которая не является болезнью. Возникает загиб чаще всего между дном и телом. Может быть двойной загиб, вследствие которого желчный пузырь приобретает причудливую форму. У ребенка загиб желчного пузыря может быть в результате наследственного фактора (есть такая же аномалия у родителей или старших родственников). У детей постарше такое может случиться в результате поднятия тяжестей или занятия определенным спортом, особенно когда сам пузырь до этого был овоидной формы.
Почему важно обратить внимание на загиб желчного пузыря у детей, если это не болезнь?
Это действительно не заболевание, но такая форма органа предрасполагает к возникновению в пузыре застойных явлений. А это уже чревато изменениями состава желчи, из-за чего при такой аномалии развития чаще встречаются воспаления стенок органа (холецистит) или образование в нем камней.
Чаще всего аномалия развития обнаруживается на плановом УЗИ. Но могут быть и такие симптомы:
— тяжесть в правом подреберье;
— желтый налет на языке;
— реже боль справа под ребром, которая отдает в правую ключицу, лопатку, позвоночник.
Как лечить загиб желчного пузыря?
Если обнаружен загиб желчного пузыря у ребенка, лечение должно проводиться после определения его сократительной функции и сократительной функции нижележащих желчевыводящих протоков (установление формы дискинезии). Для этого делается УЗИ на голодный желудок, после чего дается желчегонный завтрак и снова проводится УЗИ.
Сам желчный пузырь не распрямится, но лечение будет направлено на уменьшение осложнений, которые могут возникнуть при нарушении его сократительной функции. Обычно применяются желчегонные препараты и травы, назначается проведение слепых зондирований (натощак принимается желчегонный раствор, затем ребенок ложится на правый бок и ему подкладывают под ребра справа теплую грелку).
Диета и образ жизни
Если препараты принимаются курсами, время от времени, то с таким аномальным желчным пузырем необходимо всю жизнь придерживаться диеты, в которой исключается жирная, копченая и жареная пища, газированные напитки. Родителям важно приучить ребенка не только правильно питаться, но и избегать гиподинамии, длительного сидячего положения. Спорт рекомендован тот, в котором нет больших силовых нагрузок или положения сидя: штанга и велоспорт являются нежелательными.
Добавить комментарий
Симптомы и лечение дискинезии желчевыводящих путей у детей
По специфике опорожнения желчного пузыря различают следующие виды ДЖВП:
- дискинезия с ускоренным выделением желчи;
- дискинезия с замедленным выделением желчи;
- спазм выходного сфинктера желчного пузыря, приводящий к невозможности его опорожнения;
- расслабление выходного сфинктера, приводящее к постоянному отделению желчи небольшими порциями.
Причины развития ДЖВП в детском возрасте
У детей различают первичную (примерно 10% случаев) и вторичную дискинезии. К ДЖВП первого типа приводят врожденные физиологические отклонения в строении органов желчевыводящей системы. Более распространена вторичная ДЖВП, когда функция сокращения желчевыводящих путей нарушена при нормальном строении органов. Дискинезия считается не самостоятельным заболеванием, а следствием другого заболевания. Факторы, способствующие развитию ДЖВП:
- генетическая предрасположенность;
- нездоровое питание (употребление в больших количествах жареного и жирного);
- воспаления органов пищеварительной системы;
- гельминтозы;
- лямблиоз;
- вирусный гепатит;
- гормональные сбои;
- расстройства нервной системы;
- психологическое и физическое перенапряжение.
В детском возрасте вторичная ДЖВП чаще всего является временным явлением и возникает в период активного роста органов опорно-двигательного аппарата. В это время нередко случается, что внутренние органы у ребенка не успевают расти так быстро, как мышцы и кости. Особенно характерно такое явление для подростков.
Симптомы ДЖВП у детей
Симптомы ДЖВП отличаются в зависимости от вида заболевания.
Гипермоторная (гиперкинетическая) дискинезия – следствие чрезмерного спазматического напряжения желчного пузыря. Дискинезия этого типа проявляется эпизодами острой быстропроходящей боли в правом боку. Болезненные ощущения провоцируются сильными психологическими и физическими нагрузками, особенно интенсивным бегом и ходьбой, а также неправильным питанием. У детей такие приступы часто случаются на уроках физкультуры. Дети с дискинезией этого типа плохо переносят жирную, жареную пищу и яичные желтки.
Гипомоторная (гипокинетическая) дискинезия отличается пониженным тонусом желчного пузыря. Дети с ДЖВП этого типа жалуются на дискомфорт, неострые боли в правом боку и затруднение опорожнения кишечника. Болезненные ощущения усиливаются при неправильном питании и психологических нагрузках.
Дискинезия смешанного типа. Проявляет себя симптомами и гиперкинетической или гипокинетической ДЖВП.
Кроме болезненных ощущений, среди симптомов ДЖВП любого типа распространены:
- плохая переносимость пищи с высоким содержанием жиров;
- потеря аппетита;
- чувство тошноты;
- рвота при чрезмерном употреблении жирного и сладкого;
- нестабильный стул;
- чувство горечи во рту;
- проявления расстройства нервной системы.
Лечение заболевания у детей
В основе лечения дискинезии любого типа лежит соблюдение диетического питания. Таким больным рекомендована диета №5 по Певзнеру. Диета при дискинезии желчевыводящих путей предполагает полный отказ от таких агрессивных напитков как Кола, от фастфуда, чипсов, кетчупа и майонеза. Есть специфические рекомендации по лечебному питанию для случаев с гипертонусом и гипотонусом желчного пузыря.
Лечение ДЖВП гиперкинетического типа
Особенности диеты
Рекомендованы продукты, снижающие тонус желчного пузыря: продукты с высоким содержанием магния (гречка, пшено, хлеб, овощи и зелень). Противопоказаны продукты, повышающие напряжение желчного пузыря: охлажденная пища и напитки, пища с высоким содержанием грубых растительных волокон, продукты, стимулирующие газообразование (капуста, бобовые), желток яиц и жирная пища.
Лекарственные препараты
При ДЖВП гиперкинетического типа назначаются следующие виды лекарственных средств:
- снижающие тонус гладкой мускулатуры (Но-шпа, Папаверин, лекарственные средства на основе красавки и т.п.);
- успокоительные (трава и таблетки валерианы, настой пустырника, бромсодержащие средства);
- магнийсодержащие лекарственные средства (Магний В6, Донат-магний и т.п.).
Выбор лекарственных средств при ДЖВП происходит в каждом случае индивидуально, с учетом особенностей диагноза. Не рекомендуется делать его самостоятельно, без консультации со специалистом. Кроме диетического питания и приема медикаментов, при гипертонусе желчного пузыря используют терапию минеральной водой (в периоды между обострениями) и физиотерапию (лечебную физкультуру и электрофорез).
Лечение ДЖВП гипокинетического типа
Общие рекомендации
Нередко проявлением ДЖВП у детей являются расстройства нервной системы. В этом случае ребенка следует оградить от излишних психологических нагрузок и обеспечить ему здоровый баланс между периодами бодрствования и сна. Чрезмерные физические нагрузки детям с ДЖВП этого типа противопоказаны, а нормальная физическая активность не только полезна, но и необходима, так как гиподинамия приводит к застою желчи.
Особенности диеты
Будут полезны желчегонные продукты, а также пища с высоким содержанием клетчатки. Рекомендовано употреблять в день не более 150 г продуктов с высоким содержанием жира. Относительная доля животных жиров должна составлять около 40% (сливки, сливочное масло, сметана и яйца).
Лекарственные препараты
При ДЖВП гипокинетического типа назначаются следующие виды лекарственных средств:
- гомеопатические средства (Галстена, Хепель);
- желчегонные препараты – синтетические (Магнезия, Ксилит, Сорбит, Панкреозимин) и натуральные (цветы бессмертника, препараты на основе артишока и пр.);
- витамины группы B;
- тонизирующие лекарства (с китайским лимонником, женьшенем и элеутерококком).
Тюбажи
Принцип действия тюбажа заключается в разжижении желчи, стимуляции ее оттока и активации сокращений желчного пузыря. В результате применения тюбажа исчезает застой желчи, проходят запоры. Порядок выполнения процедуры: больному дают выпить треть стакана горячей негазированной минеральной воды с высоким содержанием солей или настой желчегонной травы. Кладут его на правый бок на ровную поверхность с подогнутыми ногами на 45 − 50 минут. Под область печени подкладывают теплую грелку. Если все сделано правильно, через некоторое время ребенок ощущает во рту привкус горечи. Курсы тюбажа рекомендуется проводить до двух раз в неделю, утром, на голодный желудок, в течение 4 − 7 недель. Эффективнее всего такое лечение в весенний период. При дискинезии гипомоторного типа лечение минеральной водой также эффективно.
При отсутствии своевременного медицинского вмешательства возможно развитие осложнений в виде воспаления поджелудочной железы, развития хронического холецистита или роста желчных камней.
Болезни желчного пузыря у детей
Находится в нижней части печени. Желчевыводящие протоки выводятся в двенадцатиперстную кишку.
Всего существует несколько видов заболеваний желчевыводящих путей и желчного пузыря:
- функциональные заболевания (дискинезия);
- нарушения, связанные с обменом веществ (диатез желчнокаменной болезни);
- воспалительные заболевания (холецистит, холангит, холестероз, холангиома и другие).
Болезни желчного пузыря у детей такие же, как и у взрослых. Из них можно выделить следующие:
Холецистит — характерен для желчнокаменной болезни. Развитие заболевания может проходить быстро и бурно или вяло и медленно. В первом случае будет наблюдаться острый холецистит, а во втором — хронический. Возбудитель болезни — микробная (кишечная) палочка, проникшая в желчный пузырь со стороны кишечника, по желчным протокам. Развитие заболевания проходит на фоне гастрита, дискинезии.
Острый холецистит — воспаление желчного пузыря. В большинстве случаев связан с развитием желчекаменной болезни. Продолжительность заболевания — больше полугода.
Хронический холецистит — воспаление, поражающее оболочку желчного пузыря. Характерен наличием камней. Длительность лечения может доходить до шести месяцев.
Холестероз — болезнь, связанная с обменом веществ. Проявляется отложением холестерина в слизистой части желчного пузыря. Нарушает способность к сокращению мускулатуры стенок протоков.
Холангит — воспаление протоков. Процесс идет преимущественно со стороны желчного пузыря, кишечника или связан с инфекционными заболеваниями. Характерен проявлениями повышенной температурой тела, болью в области печени, желтухой и другими.
Холецистохолангит — может быть острым и хроническим. Болезнь развивается не только в желчном пузыре, но и в желчных ходах.
Желчнокаменная болезнь — характерна наличием в желчном пузыре и его ходах камней, состоящих из известковых солей, пигментов, холестерина. Причинами болезни чаще других становятся: удержание желчи, нарушение холестеринового обмена, инфекционные заболевания желчных протоков. Характерные признаки болезни: приступы острой боли (колики) в области печени, тошнота, рвота, желтуха.
Развитию желчнокаменного заболевания способствует употребление:
- соленой, сладкой, жирной, жареной пищи;
- пребывание в жарких, душных помещения;
- злоупотребление спиртными напитками;
- психологическое напряжение, стрессы.
Эти факторы влияют на сгущение желчи, перенасыщение холестерином и внутренним застоям.
Характер протекания желчнокаменной болезни может быть:
- бессимптомным;
- с наличием печеночных колик;
- проявлением болезни острый или хронический калькулезный холецистит.
Основной мерой предупреждения болезни является своевременная коррекция состава диеты, рекомендованой врачом-диетологом.
Источники: https://www.syl.ru/article/82096/zagib-jelchnogo-puzyirya-u-detey-chto-delat-v-sluchae-takogo-diagnoza, https://mojkishechnik.ru/content/simptomy-i-lechenie-diskinezii-zhelchevyvodyashchih-putey-u-detey, https://hvatit-bolet.ru/bolezni-gelchnogo-puzirya-i-gelchnih-protokov/bolezni-zhelchnogo-puzyrja-u-detej.html
Комментариев пока нет!
Source: www.dolgojiteli.ru



