Желчный пузырь опухоль симптомы
Опухоль желчного пузыря — это разрастание атипичных клеток из тканевых структур органа. Основная задача врача и пациента — не допустить углубления и распространения процесса. Важно обращать внимание на все клинические признаки и проявлять онкологическую «настороженность».
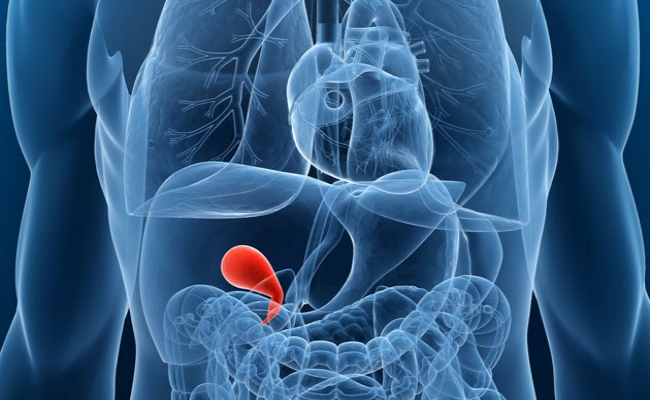
Не все возникающие в желчном пузыре новообразования проявляют себя сразу. Все зависит от локализации, гистологической структуры и злокачественности опухоли.
Строение и функциональные особенности желчного пузыря
Желчный пузырь — полый орган грушевидной формы, призванный накапливать и хранить в себе желчь, вырабатываемую клетками печени. Анатомически он состоит из дна, тела и шейки. Вывод желчи осуществляется через пузырный проток, который является продолжением шейки пузыря, затем — в общий желчный проток.
Топография органа
Желчный пузырь расположен непосредственно под печенью, точнее под правой долей. Ложе желчного пузыря составляют связки, которые прикрепляют его к нижнему краю печени и удерживают в фиксированном положении.
Относительно костных структур желчный пузырь находится в правом подреберье, на 2 см правее от среднеключичной линии.
Функции желчного пузыря и желчи:
- резервуар и «хранилище» — желчь скапливается для очередной порции еды;
- участие в переработке пищевых веществ, в частности, эмульгировании жиров;
- активация ферментов поджелудочной железы для ускорения расщепления углеводов, белков и липидов в ЖКТ;
- синхронизация работы поджелудочной железы — вместе с желчью в просвет двенадцатиперстной кишки выделяются панкреатические ферменты. Это способствует своевременному и полноценному пищеварению;
- регуляция моторики тонкой кишки. Химические рецепторы клеток кишечника реагируют на желчь — начинается продвижение пищи и всасывание питательных веществ.
Немного о статистике заболеваемости
Новообразования органов пищеварения в списке онкологических заболеваний занимают примерно 6–7 место. Но конкретно опухоли желчного пузыря, желчных протоков и печени встречаются нечасто, это не более 1–1,5% от всех онкопатологий.
Прирост заболеваемости за последние 5 лет составляет не более 0,4%. Возрастной ценз патологий: люди старше 60-ти лет. Хотя опухоли печени за прошедшее десятилетие «помолодели», это связано с повышением заболеваемости гепатитом C и переходом его в гепатоцеллюлярную карциному.
Современная медицина в своем арсенале имеет точные диагностические аппараты, высокотехнологичные методы хирургии желчных путей, таргетную (прицельную) терапию. Часто симптомы опухолей печени и желчного пузыря маскируются под другие, более распространенные заболевания: гепатит, холецистит, желчнокаменная болезнь, панкреатит, билиарный цирроз.
Поэтому рак желчевыводящей системы зачастую диагностируется на поздних стадиях, когда возможность вылечить болезнь очень мала. В этом случае приходится делать паллиативные (временно облегчающие состояние пациента) операции.
Классификация опухолей гепатобилиарной системы
Опухоли делятся на несколько групп, в зависимости от признака классификации.
I. Гистологическая классификация:
Доброкачественные опухоли и/или предраковые заболевания:
- Гемангиомы и аденомы печени, истинные кисты печени.
- Фиброма, аденома, миксома, лейомиома, фиброксантогранулема желчного пузыря, полип желчного пузыря, папилломы.
Злокачественные опухоли:
- Рак, происходящий из эпителия: аденокарцинома (встречается чаще всех), солидный и слизистый рак желчного пузыря с различной степенью дифференцировки; гепатоцеллюлярная карцинома (печеночно-клеточный рак). Чем более приближены по строению к нормальной ткани опухоли, тем легче они поддаются лечению.
- Растущие из соединительнотканной прослойки: скирр (фиброзный рак) желчного пузыря и саркомы печени.
- Растущие из паренхиматозных структур: гепатома (опухоль, образовавшаяся из печеночных клеток), холангиома (опухоль из внутрипеченочных желчных протоков), холангиогепатома;
- Анапластический рак — самая злокачественная опухоль желчного пузыря. Быстро растет и метастазирует, но и встречается редко.
II. Классификация по степени поражения атипичными клетками структур органа:
- поверхностный процесс — затрагивает только слизистую оболочку;
- глубокий процесс — опухоль распространяется в толщу стенки органа или «расползается», затрагивая больше анатомических структур желчного пузыря;
- опухоль выходит за пределы органа — раковыми клетками поражается печень, «местные» лимфоузлы, желудок или тонкая кишка;
- тотальное распространение опухоли — за пределы вышеуказанных локализаций — гематогенным и лимфогенным путем.
III. Буквенно-цифровая классификация по международной системе TNM, где T — распространенность (глубина) опухоли, N — наличие/отсутствие метастазов в регионарных лимфатических узлах, M — отдаленные метастазы.
Доброкачественные опухоли желчного пузыря встречаются редко. Обычно они являются случайной находкой на УЗИ органов брюшной полости или при рентгеноконтрастном исследовании желчевыводящих путей. Протекают они малосимптомно или бессимптомно. Самое большее, чем могут проявиться, — это симптомы дискинезии желчевыводящих путей. Человек с такой патологией находится под наблюдением гастроэнтеролога: если опухоль не растет и не прогрессируют симптомы, то ее даже не удаляют.
А вот злокачественные опухоли в желчном пузыре — более частое явление, чем доброкачественные. Они составляют 90% всех новообразований билиарного тракта.
Причины и факторы риска возникновения опухолей желчного пузыря
До сих пор причины онкозаболеваний неизвестны. Одни специалисты считают «виновными» в появлении атипичных клеток генетические мутации, другие — образ жизни человека. Опасной может оказаться любая комбинация из нескольких предрасполагающих факторов.
Факторы риска развития рака желчного пузыря:
- наследственность — если кто-либо из членов семьи имел в анамнезе рак, то есть вероятность возникновения его у следующих поколений;
- хронический холецистит с обострениями — воспаление провоцирует образование полипов, которые имеют тенденцию к озлокачествлению. Даже опухоль в виде маленького полипа желчного пузыря может дать непредсказуемые последствия;
- желчнокаменная болезнь — конкременты травмируют стенку пузыря и протоков. На месте поврежденных клеток могут образоваться атипичные;
- сочетание 2 и 3 состояний — длительно протекающая желчнокаменная болезнь, сопровождающаяся симптомами хронического бактериального холецистита. Это особо опасная комбинация с точки зрения канцерогенеза;
- застой желчи, вызванный дискинезией желчевыводящих путей по гипокинетическому типу — возникает при нарушении сократительной способности стенки протоков;
- неправильное питание и постоянные погрешности в диете — избыток жирной и углеводистой пищи нарушает динамику оттока желчи. А малое количество растительной пищи снижает моторику кишки и способствует дискинезии билиарного тракта;
- сопутствующая патология верхних отделов желудочно-кишечного тракта — хронический гастрит с рефлюксом, панкреатит, язва 12-перстной кишки;
- вредные химические вещества и тяжелые металлы — многолетние наблюдения подтверждают, что работники металлургии более подвержены возникновению новообразований в желчном пузыре.
Симптоматика новообразований желчного пузыря
Все симптомы опухолей желчного пузыря и протоков можно разделить на две группы: местные и общие.
- Местные (локальные) симптомы — признаки заболевания, проявляющиеся в системе органов, где локализована опухоль.
- Общие симптомы — признаки заболевания, которые влияют на работу организма в целом.
Первые симптомы новообразования билиарного тракта можно принять за дискинезию желчевыводящих путей, которая есть у 50% населения России. Часто тревожные «звоночки» от рака списывают на погрешности в диете, усталость, переутомление или гастрит, которым также страдает большая часть жителей страны.
По мере прогрессирования заболевания к клинической картине «подключаются» более серьезные проявления.
1 группа симптомов — местные:
- боли в правом подреберье и/или в эпигастрии, имеющие тенденцию распространяться по всему животу;
- горечь во рту, которая связана с препятствием оттоку желчи;
- рвота вследствие нарушения моторики желчных путей и кишки;
- вздутие живота, метеоризм по причине отсутствия адекватного переваривания жиров и нарушение моторики ЖКТ;
- осветление стула (вплоть до бледно-желтого оттенка). В норме за счет окисленных в процессе пищеварения желчных пигментов кал становится коричневым. Если желчь не попадает в кишку из-за обтурации опухолью, то стул не окрашивается в обычный цвет.
2 группа симптомов — общие:
- признаки интоксикации организма — потеря или извращение аппетита, тошнота, слабость;
- желтушность кожных покровов и слизистых — желчь постоянно накапливается, но не попадает в кишку из-за перекрытия просвета билиарных путей опухолью. Начинается «поиск» альтернативного вывода — всасывание в кровь;
- повышение температуры тела — иммунитет с помощью лихорадки пытается бороться с атипичными клетками.
Последствия и осложнения опухолей билиарной системы:
- обтурационная желтуха — опухоль закрывает просвет желчного протока и мешает оттоку желчи;
- билиарный панкреатит — общий желчный и панкреатический проток имеют одно выводное отверстие. Выход желчи и сока поджелудочной железы происходит синхронно. Если желчь из-за опухоли не поступает в просвет кишки, задерживается отток панкреатического сока с ферментами. Начинается самопереваривание поджелудочной железы;
- отеки — локальные и генерализованные. Наступают из-за «пережатия» вен печени разросшейся опухолью — увеличивается давление в системе воротной вены, нарушается венозный отток от периферии. Вследствие канцероматоза (множественных метастазов) брюшины может возникнуть асцит — много жидкости в животе.
Стадии рака желчного пузыря и пути метастазирования
Стадия 0 — карцинома находится в пределах слизистой желчного пузыря.
Стадия 1 — у опухоли наблюдается эндофитный рост, т. е. она проникает в мышечный и соединительнотканный слой стенки органа.
Стадия 2 — поражение раковыми клетками близлежащего органа пищеварения (печень, желудок, поджелудочная железа) и регионарных лимфоузлов.
Стадия 3 — метастазы попадают в другие системы органов через кровяное или лимфойдное русло.
Стадия 4 — множественные метастазы и раковая кахексия (истощение).
Основные и наиболее часто встречающиеся пути метастазирования рака желчного пузыря:
- брыжеечные, желудочные лимфоузлы, поясничный лимфатический ствол, забрюшинные лимфоузлы;
- поджелудочная железа;
- печень;
- желудок;
- селезенка;
- отдаленные метастазы — паховые лимфоузлы, вторичные злокачественные новообразования в легких.
К какому врачу обращаться
При онкопатологиях желчных путей в тандеме работают 4 специалиста: гастроэнтеролог, онколог, абдоминальный хирург и хирург-эндоскопист.
Гастроэнтеролог наблюдает пациента на протяжении всего периода заболевания и назначает консервативную терапию. Онколог и абдоминальный хирург планируют ход операции и выполняют ее. Эндокопист применяет современные методы инвазивной диагностики патологий желчевыводящих путей.
Диагностика рака желчного пузыря
Есть лабораторные и инструментальные методы исследования.
Лабораторная диагностика неспецифична. Она покажет наличие «непорядка» в гепатобилиарном тракте, но не идентифицирует причину.
Биохимический анализ крови при опухоли покажет, что повышен билирубин, печеночные трансаминазы, панкреатическая амилаза (если развился билиарный панкреатит), тимоловая проба; увеличена гамма-глобулиновая фракция белков на фоне снижения общего белка.
Копрограмма — в кале присутствуют непереваренные жиры и разные пищевые волокна.
Клинический анализ крови — присутствуют лейкоцитоз и анемия.
Обнаружение в венозной крови раковых антигенов — карциноэмбрионального и CA 19–9.
Инструментальные методы направлены на выявление конкретной патологии:
- ультразвуковое исследование органов брюшной полости — опухоли желчного пузыря на УЗИ видны хорошо;
- рентгеноконтрастное исследование желчных путей покажет точные места локализации опухолевых стенозов;
- МРТ брюшной полости показывает послойно четкую локализацию и особенности опухоли;
- сцинтиграфия — радиологическое исследование, с помощью которого оценивается структура ткани и быстрота выведения изотопа;
- лапароскопия — операция по введению зондов в брюшную полость через небольшие отверстия с визуализацией органов и тканей. Во время лапароскопии часто берут биопсию — отрезают кусочки ткани для гистологического исследования под микроскопом. Подтверждается диагноз рака и определяется его вид.
Лечение рака желчного пузыря
Лечение опухолей желчного пузыря делится на две большие подгруппы: консервативное и оперативное.
Оперативное лечение
Лечение бывает радикальное, когда хирургическим путем опухоль удаляется полностью и паллиативное, если опухоль невозможно удалить без повреждения важных структур организма, потому проводится операция, временно облегчающая состояние больного.
Радикальные операции:
- удаление желчного пузыря (холецистэктомия) — лапароскопическим методом или открытым доступом; подробнее о последствиях удаления желчного пузыря →
- холецистэктомия с частичной резекцией печени — делается в случае, если раковые клетки частично перешли на печень.
Паллиативные операции:
- стентирование и расширение желчных протоков с установкой сетчатого импланта;
- создание обходного анастомоза между желчным пузырем и 12-перстной кишкой;
- холецистостомия — выведение дренажной трубки из желчного пузыря наружу.
Консервативное лечение
В комплексе или различных комбинациях применяются несколько методов консервативной терапии:
- химиотерапия — стандартное введение химиопрепаратов перорально или внутривенным капельным путем. Имеет массу побочных эффектов, но при множественных метастазах незаменимо;
- лучевая терапия — происходит прицельное облучение в месте пораженного органа;
- таргетная терапия при опухоли желчного пузыря считается более эффективной и безопасной, чем 2 предыдущих метода. Заключается в прицельном воздействии лекарственного вещества именно на раковые клетки. Это способствует минимизации побочных эффектов и ускорению уничтожения опухоли;
- гепатопротекторы, спазмолитики, прокинетики — коррекция работы желчных путей и кишки.
Во время лечения необходимо придерживаться диеты: исключить жирное и жареное, легкоусвояемые углеводы; есть больше отварных и тушеных овощей.
Прогноз
Если опухоль выявлена своевременно, то при полном ее удалении исход благоприятен и 5-летняя выживаемость после операции обеспечена. Также прогноз заболевания определяется следующими факторами:
- распространенность процесса — на ранних стадиях радикально удалить новообразование гораздо легче, чем на поздних;
- гистологическая разновидность опухоли — если рак высокодифференцированный, шансы на избавление от него повышаются в разы;
- последствия, которые опухоль желчного пузыря дала для организма — длительная желтуха способствует сильной интоксикации, метастазирование раковых клеток — вынужденному применению токсичных химиопрепаратов;
- возможность радикального удаления опухоли желчного пузыря.
Правильно и своевременно поставленный диагноз — залог полного и успешного излечения. Современный метод лечения — таргетная терапия — при опухолях желчного пузыря повышает выживаемость пациентов.
Рак излечим. Но необходимо прислушиваться к своим ощущениям и хотя бы раз в два года посещать гастроэнтеролога.
Рак в желчном пузыре и желчных протоках может не проявляться с явными симптомами на начальном этапе.
Ведь желчный пузырь находится во внутренней части тела, и поэтому трудно обнаружить ранние опухоли во время периодических физических осмотров. Только когда опухоль растет, и начинает перемещаться из исходного положения, она начинает проявлять симптомы.
В зависимости от местоположения опухоли симптомы могут различаться, однако они обычно включают следующие проявления:
① Кожа и белки глаз желтеют из-за «желтухи».
Наиболее распространенным симптомом рака желчных протоков является желтуха. Хотя и она в большинстве случаев может быть не раковой — первым идентифицированным фактором у человека, имеющего рак желчных протоков и пузыря, является пожелтевшие глаза и кожа. Кроме того, для таких пациентов характерно «желтение» слизистых оболочек (полости рта, носа).
Желчь производится печенью, а затем она попадает в тонкую кишку для дальнейшего участия в функции пищеварения. Желтуха может возникать, когда опухоль в печени препятствует образованию желчи, и, следовательно, желчь не может проникать в кишечник.
Блокада желчного протока вызывается билирубином. Затем этот билирубин возвращается в кровоток, а далее в ткани и органы организма.
② Кожный зуд.
Зуд кожи является общим временным раздражением, которое затрагивает всех людей. В некоторых редких случаях это может привести к серьезным проблемам.
Люди, страдающие раком желчного пузыря, могут испытывать это чувство из-за присутствия в коже большого количества билирубина, который поступает из крови. Зуд обычно определяется у многих пациентов с этим заболеванием.
③ Светлый стул.
Коричневый — самый нормальный цвет стула, но у пациентов с раком желчного протока кал очень светлый. Из-за большого скопления билирубина в протоках, желчь не может дойти до кишечника.
У таких пациентов жирные продукты легко перевариваются, потому что опухоль препятствует протоку желчи и ферментов поджелудочной железы в тонкую кишку. Необычно бледный цветной стул происходит из-за присутствия в нем этих непереваренных жиров.
Концентрация билирубина меняет цвет стула от бледно-желтого до почти черного. Стул превращается в зеленый или желтый цвет из-за изменений, происходящих в химической структуре билирубина.
Если в печени вырабатывается меньшее количество билирубина или происходит разведение фекального вещества, то образовывается желтый стул. Вариации цвета стула так же происходят из-за наличия пищеварительных ферментов и бактерий в тонком кишечнике, действующих на билирубин.
④ Темная моча.
Когда уровень билирубина в крови повышается, он может также влиять на цвет мочи, которая в итоге приобретает темный цвет.
⑤ Утомляемость.
Пациенты с опухолями в желчной системе жалуются на общую слабость мышц и ощущение, что необходимы дополнительные усилия для перемещения ног, рук.
⑥ Боль в животе.
Общим симптомом рака желчных протоков и пузыря является боль в животе. Но это проявляется только на поздних этапах, а не на ранних стадиях. Обычно боль развивается с правой стороны живота, прямо под ребрами.
⑦ Опухший живот.
Расширение брюшной полости происходит из-за давления раковой опухоли на соседние органы.
⑧ Лихорадка.
У людей, страдающих желтухой, может развиться лихорадка из-за воспаления в желчном пузыре. При высоких температурах тела у пациента возникает озноб и чувство дрожи.
⑨ Необъяснимая потеря веса.
У пациентов с опухолью желчного пузыря, обычно, притупляется голод. Без поддержания правильного питания они могут легко потерять вес.
⑩ Тошнота и рвота.
Аномалия в функции печени или рост билирубина может вызвать тошноту. Это может так же произойти наряду с лихорадкой из-за инфекции, вызванной прободением желчного пузыря.
Когда эти симптомы начинают проявляться, следует немедленно проконсультироваться с врачом и подтвердить, присутствует ли рак или какое-то другое заболевание.
___________________________
Спасибо, что читаете нас — не забываем, про оценку и подписываться на наш канал.



