Желчный пузырь может болеть на нервной почве

Дискинезия, холецистит, образование конкрементов — это лишь малый список заболеваний, поражающих желчный пузырь. Провоцирующих факторов, приводящих к развитию данных недугов, очень много. Однако не всегда причиной заболевания являются патогенные микроорганизмы. В некоторых случаях важную роль играет психологический аспект.
Желчный пузырь: краткое описание
Это вспомогательный орган, который является полым. Располагается в правом подреберье. Желчный пузырь — это своеобразный резервуар для продуцируемого печенью секрета. Его форма может быть грушевидной, шарообразной или конической. Цвет органа — темно-зеленый. Вместительность желчного пузыря — около 60 мл у взрослых и примерно 25 мл у детей. Он не прощупывается при пальпации и может легко растягиваться.
Функции органа:
- накопление желчи, вырабатываемой печенью;
- участие в процессе образования внутрисуставной жидкости;
- расщепление липидов;
- активизация липазы (пищеварительного фермента);
- очищение организма от вредных соединений;
- регулирование водно-солевого баланса;
- нейтрализация негативного воздействия соляной кислоты;
- предотвращение возникновения гнилостного брожения;
- помощь во всасывании витаминов и микроэлементов.
Несмотря на внушительный список того, что выполняет желчный пузырь, он не является необходимым. Это означает то, что после его резекции человек может полноценно жить.
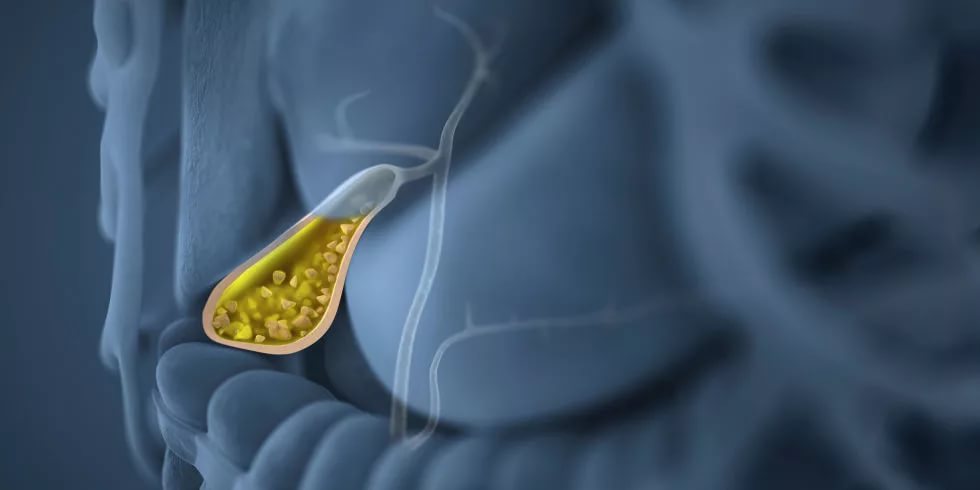
Тревожные признаки
Даже при слабо выраженных симптомах лечение воспаления желчного пузыря откладывать недопустимо. Это объясняется тем, что игнорирование проблемы приводит к развитию серьезных осложнений, которые могут представлять угрозу не только для здоровья, но и для жизни пациента. Кроме того, на фоне имеющихся заболеваний, особенно сопровождающихся выраженной симптоматикой, у большинства пациентов отмечается психоэмоциональная нестабильность, что также ухудшает течение недуга.
Существуют следующие патологии желчного пузыря:
- Холелитиаз (наличие конкрементов в органе).
- Дискинезия желчевыводящих путей.
- Холецистит.
- Новообразования злокачественного характера.
- Холангит.
При наличии каждого из данных заболеваний клинические проявления и их выраженность различны. Но при возникновении любых тревожных симптомов необходимо обращаться в медицинское учреждение.
Относительно того, какой врач лечит желчный пузырь: первоначально необходимо обратиться к участковому терапевту. Специалист проведет диагностику и направит на консультацию к хирургу, гастроэнтерологу или гепатологу.
Врачу важно предоставить информацию о том, как болит желчный пузырь и где преимущественная локализация неприятных ощущений. Это поможет поставить предварительный диагноз и определиться с объемом лечебных мероприятий.
При желчнокаменной болезни боль возникает на фоне неправильного питания. Она носит острый характер и локализуется в правом подреберье. При холецистите боль ноющая. Она также возникает при несоблюдении диеты. При дискинезии болезненные ощущения носят либо ноющий, либо острый приступообразный характер. Это зависит от показателя давления желчи. Холангит характеризуется острой болью такой интенсивности, что на фоне очередного приступа человек может потерять сознание. При новообразованиях ощущается небольшой дискомфорт. По мере прогрессирования болезни появляется ноющая боль.
Кроме того, поводом для обращения к врачу служат следующие состояния:
- Чувство тяжести в области правого подреберья.
- Зуд кожных покровов (отсутствует только при онкологии и дискинезии).
- Отрыжка.
- Тошнота, нередко переходящая в рвоту.
- Диарея или, напротив, запор.
- Вздутие живота.
- Бессонница.
- Повышенная температура тела. Нередко она достигает критических отметок.
- Озноб.
- Избыточное потоотделение.
Таким образом, признаки заболеваний желчного пузыря иногда можно принять за банальную простуду или интоксикационный процесс. Именно из-за отсутствия специфических симптомов рекомендуется первоначально обращаться к терапевту.
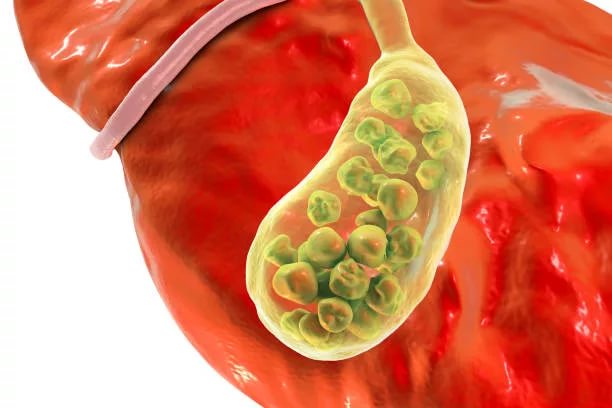
Причины болезней согласно традиционной медицине
Для развития заболеваний желчного пузыря необходимо наличие одного или нескольких пусковых факторов. К провоцирующим относятся следующие состояния и патологические процессы:
- Проникновение в орган инфекционных агентов. Наиболее часто желчный пузырь поражают стафило- или стрептококки, а также синегнойная палочка. Патогенные микроорганизмы провоцируют развитие воспалительного процесса, на фоне которого происходит поражение слизистой оболочки.
- Изменения в химическом составе желчи. Сгущение секрета приводит к увеличению минералов, кислот и холестерина. На фоне этого начинают образовываться конкременты.
- Нарушение оттока секрета. Желчь начинает застаиваться, вследствие чего происходит сбой в процессах пищеварения.
- Глистные инвазии.
- Аномалии развития органа или же приобретенные изменения, например, перегибы.
- Нарушение функционирования печени и поджелудочной железы.
Кроме того, немаловажное значение имеет генетическая предрасположенность.
Причины болезней согласно психосоматике
Во все времена знахари, врачи, алхимики, шаманы пр. рассмативали состояние здоровья человека исключительно с метафизической стороны. Они считали, что невозможно вылечить тело человека, не «починив» душу. Так и появилось понятие «психосоматика».
Согласно данному направлению, каждый человек имеет энергетическую оболочку. Если его мысли полны негатива, организм тут же начинает на них реагировать. Это проявляется следующим образом: тело защищает своего хозяина, создавая так называемый разрыв между духовным и физическим аспектами жизни. Именно эта разобщенность и является болезнью.
Согласно психосоматике, в желчном пузыре наиболее часто образуются конкременты у злых, алчных и конфликтных людей. Для таких личностей споры — это прекрасная возможность доказать собственную правоту любым способом. Ни суть, ни причины конфликтов им не важны.
Согласно психосоматике, камни в желчном пузыре образуются у крайне обидчивых людей. Несмотря на частые ссоры с окружающими, они тяжело переносят конфликты. Такие люди очень долго помнят каждое обидное слово, адресованное им. Они вновь мысленно прокручивают сцены ссоры, лишний раз пытаясь себя убедить, что они абсолютно правы.
Есть и другой портрет людей, у которых нередко возникают проблемы с желчным пузырем. Психосоматика болезней у них следующая: они готовы жертвовать всем ради окружающих. Такие личности не живут для себя, у них полностью отсутствует честолюбие. Их смысл существования — удовлетворять желания и потребности окружающих людей. Причем делают они это замечательно, а за каждую ошибку очень долго себя корят.
Если у таких лиц болит желчный пузырь, в психосоматике принято говорить о том, что эти люди подавили в себе все негативные эмоции, то есть направили их непосредственно в себя. На фоне данного состояния возникают клинические проявления болезни. Кроме того, подобные личности нередко страдают от панических атак, повышенного чувства тревожности, а также от депрессий.
Дискинезия желчевыводящих протоков чаще всего является патологией, причины развития которой носят психосоматический характер. Именно поэтому данный недуг диагностируется очень часто. Согласно психосоматике, желчный пузырь поражается, как правило, у склонных к перепадам настроения людей. Кроме того, они тревожны, страдают от бессонницы, а также имеют проблемы с аппетитом. Основная эмоция у них — негативное отношение ко всему окружающему. Заболевание обостряется в периоды панических атак. В это время человек ощущает онемение в конечностях, его сердце как будто останавливается.
Воспалительные процессы в организме запускаются чаще всего на нервной почве. Боли в желчном пузыре на фоне стресса — крайне распространенное явление. В современном мире практически у каждого человека регулярно отмечается психоэмоциональная нестабильность. При этом могут возникнуть на нервной почве и спазмы желчного пузыря, и воспаления, и конкременты. Чаще всего патологии развиваются у людей, которые подавляют в себе негативные эмоции и не выплескивают их наружу.

Методы диагностики
Независимо от выраженности симптомов воспаления желчного пузыря, лечение откладывать нельзя. Любое промедление грозит развитием серьезных осложнений не только в физическом, но и эмоциональном плане.
В настоящее время наиболее часто назначаются следующие методы обследования желчного пузыря:
- УЗИ. В процессе его проведения можно обнаружить увеличение органа в размерах, а также выявить причину данного патологического состояния.
- Анализ дуоденального содержимого. Забор биоматериала осуществляется зондом, который вводится на глубину не более 60 см. В норме болезнетворных микроорганизмов в желчи быть не должно. При наличии каких-либо патологий в секрете может обнаружиться гной, микробы или атипичные клетки.
- Рентгенологическое исследование. Оно может проводиться как с использованием контрастного вещества, так и без него.
- Пероральная холецистохолангиография. Данный метод подразумевает прием контрастного вещества внутрь. Через 12 часов после этого делается серия рентген-снимков. Данный метод позволяет выявить морфологические изменения органа.
- Внутривенная холеграфия. В этом случае контрастное вещество в количестве 30-40 мл вводится в любой кровеносный сосуд.
- Инфузионная холеграфия. Подразумевает капельное введение контрастного вещества внутривенно, после чего делаются рентген-снимки.
- Лапароскопическая холецистохолангиография. Другими словами, это пункция ткани желчного пузыря. Забор клеток может осуществляться через печень или непосредственно из самого исследуемого органа.
- Релаксационная дуоденография. Подразумевает введение внутрь гипотензивных веществ и взвеси бариума. После этого делается серия рентген-снимков.
- Эзофагогастродуоденоскопия.
Целесообразность назначения того или иного метода определяется врачом на основании результатов осмотра и данных анамнеза.

Традиционные способы лечения
Объем терапевтических мероприятий напрямую зависит от того, какая патология обнаружена в процессе диагностики. Схема лечения может включать прием антибиотиков, противопаразитарных и дезинтоксикационных средств, спазмолитиков, анальгетиков, иммуномодуляторов. Кроме того, врач может назначить противорвотные препараты и медикаменты, предназначенные для нормализации работы нервной системы.
При неэффективности консервативных методов лечения проводится хирургическое вмешательство. Операции осуществляются как открытыми, так и лапароскопическими способами. Выбор методики также осуществляется врачом на основании результатов диагностики.
Лечение согласно психосоматике
Желчный пузырь — орган, который поражается при обилии у человека негативных мыслей. Реже — при обостренном чувстве самопожертвования. И дискинезия, и холецистит, и новообразования, и камни — все эти болезни носят психологический характер. Существует множество консервативных и хирургических методов лечения патологий, но навсегда забыть о недугах возможно лишь после радикального изменения собственного поведения.
Согласно психосоматике, желчный пузырь будет функционировать нормально, если соблюдать следующие рекомендации:
- Прощать другим людям обиды и оскорбления. Необходимо разбираться в том, по какой причине они злословили или совершили какое-либо действие в отношении человека. Важно именно отпустить все обиды, не держа их в себе и не вспоминая постоянно.
- Контролировать степень гнева и раздражительности. Рекомендуется немного помедитировать и постараться расслабиться, в крайнем случае посчитать до 10 или более. После этого нужно высказать накопившееся недовольство, но и не опускаться до оскорблений.
- Не считать себя правым во всем.
- Избегать попадания в конфликтные и стрессовые ситуации.
- Периодически прикладывать все силы на осуществление собственных желаний, а не на удовлетворение потребностей окружающих.
Для оздоровления атмосферы рекомендуется концентрироваться на положительных эмоциях. Кроме того, сон должен быть полноценным. Качественный отдых, умеренные физические нагрузки, регулярные прогулки — залог здоровья и долголетия.
Народные методы лечения
Использование нетрадиционных способов терапии не избавляет от необходимости обращения за квалифицированной медицинской помощью. Их применение допустимо, но только после разрешения врача. Это обусловлено тем, что некоторые природные компоненты могут ослабить эффективность медикаментозного лечения желчного пузыря.
Самые эффективные народные средства:
- Ежедневно необходимо употреблять по 30 мл нерафинированного оливкового масла. Средство нужно принимать за 1 час до трапезы. Курс лечения — 3 дня. Рекомендуется запивать масло соком лимона или грейпфрута.
- Очистить 1 кг черной редьки. Перетереть овощ, выжать из него сок. После еды необходимо выпивать по 30 мл полученной жидкости. При отсутствии побочных эффектов в виде ухудшения общего самочувствия и обострения хронических патологий ЖКТ допускается увеличить дозировку до 50 мл.
- Взять мед, сливочное масло и очищенные тыквенные семечки (по 30 г каждого). Тщательно смешать компоненты, залить их водой. Поставить емкость на огонь и варить в течение 5 минут после закипания средства. Полученное лекарство употреблять по 10 г ежедневно, можно разделить дозировку на 2 приема. Курс терапии — 2 недели.
- Взять по 50 г барбариса и корня одуванчика. Смешать компоненты, залить их 1 л воды. Дать средству настояться несколько часов. Затем его необходимо употреблять по 100 мл ежедневно перед трапезой.
Это самые эффективные народные средства для лечения желчного пузыря. Регулярное употребление полученных настоев, смесей и отваров способствует устранению воспалительного процесса в органе. Кроме того, вырабатываемый печенью секрет перестает застаиваться.

Особенности питания
Информацию относительно того, что нельзя есть при желчном пузыре, страдающем от различных недугов, должен предоставлять врач. Специалист составляет диету, основываясь на результатах исследований и индивидуальных особенностях здоровья пациента.
Базовые положения питания при заболеваниях желчного пузыря:
- Из рациона необходимо исключить жирные, острые и жареные блюда, газированные и спиртосодержащие напитки.
- Кушать необходимо от 4 до 6 раз в день, при этом размер одной порции не должен превышать 200 г.
- Пища должна быть теплой. Холодные и слишком горячие блюда усугубляют течение болезни.
- В меню должны присутствовать: овощные супы, нежирные сорта мяса, рыба, курятина, индюшатина, кисломолочная продукция, каши из манной, рисовой и овсяной круп, растительные масла.
- Продукты необходимо варить или готовить на пару.
- Из напитков следует отдавать предпочтение травяному чаю, компоту и нектарам.
Ни одна схема лечения не приведет к выздоровлению, если пациент не будет придерживаться принципов лечебной диеты.

В заключение
Желчный пузырь — это орган, который является не только резервуаром для секрета, вырабатываемого печенью, но и выполняет множество важнейших функций. Если происходит его поражение, нужно не только обращаться к врачу, но и выяснить психосоматику заболевания. Камни в желчном пузыре, дискинезия, новообразования, холецистит — эти недуги развиваются у злых или, напротив, всем угождающих людей. Важно понимать, что медикаментозное лечение не принесет максимального эффекта, если не исцелить душу человека.
Сотни поставщиков везут лекарства от гепатита С из Индии в Россию, но только M-PHARMA поможет вам купить софосбувир и даклатасвир и при этом профессиональные консультанты будут отвечать на любые ваши вопросы на протяжении всей терапии.
С болью в правом подреберье сталкивается множество людей, перешагнувших 30-летний рубеж. При этом подобная симптоматика чаще возникает после застолий, на которых подается жареная, жирная еда, употребляется алкоголь. Ощущая такое недомогание, можно заподозрить холецистит. Однако зачастую патология диагностируется случайно, во время обследования. Замечено, что чаще всего наблюдаются симптомы холецистита у женщин. Этому способствует множество факторов.
Характеристика заболевания
Что же представляет собой данное заболевание? Это воспалительный процесс, протекающий в желчном пузыре. Данный орган локализуется в правом подреберье. Именно поэтому, когда у представительниц прекрасного пола возникает боль в данном районе, можно заподозрить, что это симптомы холецистита у женщин.
Желчный пузырь аккумулирует желчь, вырабатываемую печенью. Такой секрет по специальным протокам выводится в двенадцатиперстную кишку и принимает участие в переваривании пищи. Если сфинктеры и нервная парасимпатическая система функционируют нормально, то желчь двигается только в одном направлении.
Но если в результате определенных нарушений возникает асинхронная работа сфинктеров, то секрет не выходит в полном объеме из пузыря, провоцируя в нем боль и давление. При этом нередко наблюдается забрасывание содержимого из кишки назад в протоки. Зачастую именно в ней содержится инфекция, которая беспрепятственно проникает в желчный, приводя к его воспалению.
Механизм развития патологии понятен. Теперь рассмотрим, почему возникают симптомы холецистита у женщин, в чем источники развития патологии?
Причины недуга
Итак, основной фактор развития заболевания – это проникновение инфекции в пузырь.
Зачастую такое состояние продиктовано следующими причинами:
- Разнообразные воспаления в районе ЖКТ. Это могут быть патологии, протекающие в острой, хронической стадии. Как правило, к холециститу способны привести энтероколит, панкреатит, дисбактериоз, аппендицит.
- Недуги половой системы воспалительного характера. Нередко симптомы холецистита у женщин провоцирует такое заболевание, как аднексит.
- Поражение печени вирусами.
- Паразитарная инвазия в районе желчевыводящих путей. В основе недуга может лежать лямблиоз, аскаридоз.
Большую роль в развитии патологии играют дополнительные факторы:
- Дискинезия желчевыводящих протоков. При данном недуге наблюдается застой желчи, нарушается ее отток.
- Рефлюкс панкреатический. Это патология, при которой содержимое кишки вновь забрасывается в протоки. В результате стенки пузыря под действием ферментов и панкреатического сока повреждаются.
- Врожденные аномалии. Речь идет об индивидуальном строении пузыря. К патологии могут привести различные перегородки, перегибы данного органа.
- Нарушенное кровоснабжение пузыря. Такую клинику способны спровоцировать недуги: гипертония, сахарный диабет, атеросклероз. Протекание этих заболеваний характеризуется сужением просвета сосудов.
- Дисхолия. Недуг, при котором нарушается состав желчи и происходит повреждение стенок пузыря. Неприятную клинику чаще всего вызывает неправильное питание (чрезмерное пристрастие к жирам или однообразный рацион).
- Аллергия, иммунологические реакции.
- Нарушения эндокринного характера. Нередко возникают симптомы холецистита у женщины, принимающей оральные контрацептивы. Кроме того, причинами недуга могут стать нарушения менструального цикла, избыточный вес и беременность.
- Наследственный фактор.
Разновидности болезни
Патология в зависимости от протекания может быть:
- Острой. Недуг развивается на протяжении нескольких дней либо часов. Для него характерны ярко выраженные симптомы. Такая патология в случае своевременного обращения за медицинской помощью протекает вполне благоприятно.
- Хронической. Если острой форме заболевания не придали должного внимания или недуг неправильно лечили, то у пациента развивается именно эта стадия. Болезнь может протекать бессимптомно. Развивается она, как правило, постепенно. Особого внимания заслуживает хронический холецистит (симптомы и лечение). Диета в борьбе с патологией играет одну из важнейших ролей.
Хронический холецистит подразделяется:
- на вялотекущий (латентный);
- рецидивирующий;
- гнойно-язвенный.
По наличию конкрементов выделяют 2 формы:
- бескаменный (без холелитиаза);
- калькулезный.
Для хронического недуга характерны стадии:
- ремиссии;
- обострения.
Итак, рассмотрим особенности такой патологии, как хронический холецистит. Симптомы и лечение, диета и профилактика недуга представлены ниже.
Клинические проявления болезни
Очень ярко проявляется острый приступ холецистита. Симптомы, характерные для такой формы:
- резкая боль, значительно усиливающаяся после употребления пищи;
- рвота;
- может возникнуть диарея;
- металлический либо горьковатый привкус во рту;
- гипертермия.
Однако при острой форме недуга обнаруживается только воспаление слизистой пузыря. Несколько иная картина наблюдается, если у пациента диагностируется хронический холецистит. Симптомы заболевания при данной форме менее выражены. Однако на стенках желчного выявляют атрофические и склеротические изменения. Меняются также химические и физические показатели желчи.
Наблюдаются следующие симптомы холецистита у женщин (фото демонстрируют столь неприятное состояние):
- наличие постоянных болей в районе правого подреберья;
- дискомфорт значительно усиливается после употребления жирной пищи;
- горечь и сухость в ротовой полости в утренние часы;
- периодическое возникновение тошноты;
- вздутие живота;
- жидкий редкий стул.
Болевой синдром при хронической патологии не так ярко выражен, как при острой форме. Зачастую его характеризуют как дискомфорт, носящий ноющий, тупой характер. У некоторых больных наблюдается постоянная, изматывающая боль. Другие пациенты сталкиваются с острыми проявлениями недуга, возникающими, как правило, после обильного употребления неправильной пищи. В этом случае может даже появиться желчная колика.
Симптомы обострения недуга
При хроническом протекании патологии у пациента периодически возникает приступ холецистита. Симптомы в этой стадии очень напоминают острую форму недуга. Для данного состояния характерны общие признаки и местные проявления, сигнализирующие о воспалении пузыря.
На обострение хронического холецистита симптомы указывают следующие:
- ярко выраженное общее недомогание;
- гипертермия;
- частые запоры;
- головная боль;
- может возникнуть кожный зуд.
Наряду с такой клиникой появляются местные признаки. Они также характеризуют обострение хронического холецистита.
Симптомы наблюдаются такие:
- Боль. Она может носить умеренный характер либо достаточно резкий. Локализуется дискомфорт в верхнем отделе живота, как правило, в правом подреберье.
- Неприятный вкус во рту. Пациент может испытывать горечь или жаловаться на привкус металла. У него появляется отрыжка воздухом, возникает тошнота. Человека мучает метеоризм. Нередко наблюдается нарушенный процесс дефекации, как правило, чередуются понос, запор.
- Ощущение тяжести в районе правого подреберья.
- Возникновение бессонницы, чрезмерной раздражительности.
Интенсивность болевого синдрома зависит от наличия камней в пузыре. При калькулезном холецистите дискомфорт отличается резким, интенсивным характером. Для бескаменной патологии характерна ноющая, тупая боль, чрезмерно утомляющая больного. Дискомфорт способен проявляется не только в правом подреберье. Очень часто он отдает в правую руку, лопатку.
Хроническая патология протекает приступообразно. Во время обострения симптоматика ярко выражена. После приступа все признаки недуга затихают. Наступает стадия ремиссии. В это время больной считает, что излечился от недуга и неприятные симптомы больше не вернутся. Однако необдуманное нарушение диеты, чрезмерная нагрузка, переохлаждение, потребление алкоголя могут вновь привести к возникновению приступа.
Осложнения недуга
Не следует игнорировать признаки холецистита. Симптомы, доставляющие пациенту дискомфорт, — это сигнал организма о необходимости адекватного лечения.
Длительное бездействие способно привести к развитию достаточно неприятных осложнений:
- холангиту;
- образованию свища в желудок, печеночный изгиб, двенадцатиперстную кишку;
- реактивному гепатиту;
- «отключению» пузыря (желчный уже не выполняет свои функции в достаточном объеме);
- перихоледохеальному лимфадениту (в желчных протоках развивается воспаление);
- эмпиеме пузыря (гнойное воспаление);
- непроходимости кишечника;
- гангрене желчного с появлением перитонита;
- перфорации (разрыву пузыря).
Диагностика болезни
Очень важно, если наблюдаются симптомы хронического холецистита у женщин, обратиться к врачу.
Для постановки диагноза проводятся следующие мероприятия:
- сбор анамнеза;
- осмотр пациента;
- лабораторные обследования;
- инструментальные исследования.
Изначально врач подробно расспросит о том, с какими проявлениями сталкивается больной, как давно они возникли, в результате чего появляются. Доктор изучит наличие заболеваний пациента, таких как сахарный диабет, патологии ЖКТ, гепатиты. Он уточнит, были ли подобные патологии у кого-либо из родственников.
Во время осмотра внимание уделяется симптоматике, свидетельствующей о наличии болезни:
- Признак мышечной защиты. У больного напрягается брюшной пресс, чтобы защитить больной живот.
- Во время пальпации в правом подреберье усиливается боль.
- Простукивание правой реберной дуги сопровождается дискомфортом.
Больному назначают лабораторные методы:
- Анализ крови.
- Исследование на присутствие в организме вирусов гепатита.
- Биохимия крови. Данный анализ информативен только после перенесенного приступа колики.
- Исследование жирового липидного обмена.
- Копрограмма.
Для выявления холецистита рекомендуются такие инструментальные мероприятия:
- УЗИ брюшины.
- Эзофагогастродуоденоскопия. Анализ позволяет изучить состояние пищевода, двенадцатиперстной кишки, желудка. Во время исследования берется биопсия.
- Обзорная рентгенография брюшины. Позволяет выявить наличие камней в пузыре, но только тех, которые содержат кальций.
- КТ. Анализ позволяет более детально оценить состояние внутренних органов. При помощи данного исследования выявляют труднодиагностируемые опухоли, сдавливающие желчные протоки.
- Холецистоангиография. Это рентгеновская диагностика, при которой под контролем УЗИ-аппарата производится несколько снимков. Такой анализ происходит с применением рентгеноконтрастного вещества, заполняющего протоки.
- Ретроградная холангиопанкреатография. При помощи специального прибора – дуоденофиброскопа, который вводят пациенту через рот в двенадцатиперстную кишку, врач запускает в желчные пути рентгеноконтрастное вещество. Это позволяет обнаружить камни либо сужение протока. При выявлении такой преграды врач проводит эндоскопическую операцию, устраняющую препятствие.
- МРТ. Исследование, определяющее невидимые для рентгена и УЗИ изменения стенок пузыря и прилегающих органов.
- Гепатобилиарная сцинтиграфия. Обследование желчевыводящих путей и печени, характеризующее функционирование органов и двигательную активность протоков.
Лечение недуга в стадии обострения
Методы терапии полностью зависят от того, какие проявляются симптомы холецистита у женщин. Лечение хронической патологии в стадии ремиссии значительно отличается от борьбы с недугом во время обострения.
Если у пациента наблюдается приступ, то терапия направлена на устранение симптоматики и купирование патогенетических реакций недуга. В стадии ремиссии лечение подразумевает профилактику рецидивов.
Медикаментозная терапия хронического холецистита во время обострения базируется на следующих фармацевтических препаратах:
- Антибиотики: «Эритромицин», «Доксициклин», «Ципрофлоксацин», «Бисептол», «Фурозолидон», «Метранидазол», «Оксациллин».
- Спазмолитики: «Папаверин», «Питофенон», «Дротаверин», «Платифиллин».
- Желчегонные препараты: «Сорбит», «Никодин», «Аллохол», «Циквалон».
- НПВП: «Баралгин», «Спазган».
- Пропульсанты (лекарства, стимулирующие перистальтику), например «Домперидон».
- Противорвотные средства: «Церукал», «Дипразин».
- Полиферментные медикаменты: «Фестал», «Панкреатин».
- Седативные лекарства: настойка валерианы, пустырника.
Большой популярностью в борьбе с хроническим холециститом пользуется такое мероприятие, как беззондовый тюбаж. Его суть состоит в промывании протоков с последующим стимулированием процесса желчеотделения.
Терапия холецистита
Во время ремиссии лечение состоит:
- из диетотерапии;
- употребления желчегонных медикаментов: «Холензим», «Лиобил», «Аллохол», «Фламин», «Холосас», «Холагол», «Олиметин», «Розанол»;
- физиолечения (эффективны процедуры: бальнеотерапия, индуктотермия, электрофорез с «Новокаином»).
Кроме того, пациенту обязательно рекомендуется, если наблюдаются такой патологии, как хронический холецистит, симптомы, диета.
При выявление калькулезной патологии больному назначается плановая холецистэктомия. Это хирургическая операция, в ходе которой удаляется пузырь.
Диетическое питание
Независимо от формы протекания, это важное звено успешного лечения. Поэтому всем больным рекомендуется (она позволяет устранить столь мучительные, характерные для недуга под названием холецистит симптомы) диета.
При данном заболевании назначается стол № 5. Особого внимания заслуживает обострение холецистита.
Симптомы, изматывающие пациента, требуют не только медикаментозного лечения, но и корректировки рациона питания:
- Во время приступа необходимо создать условия, максимально щадящие пищеварительный тракт. Для этого на протяжении первых двух суток врачи разрешают больному только пить жидкость. Для этих целей подходит минеральная негазированная вода, некислые ягодные и фруктовые соки, разведенные пополам кипяченой водой. Полезен больному отвар шиповника.
- По мере стихания болевого дискомфорта пациенту разрешают перейти на употребление протертой пищи. Человеку рекомендованы слизистые каши, супы (рисовые, овсяные, манные), ягодные, фруктовые (обязательно сладкие) муссы, кисели, желе. Однако употреблять еду следует в небольших количествах, чтобы не спровоцировать перегрузку пищеварительной системы. Очень важным является режим питания. Пищу следует принимать только в определенное время.
- Затем в рацион больного включается нежирный творог, отварная рыба, паровое мясо. Рекомендованы к употреблению сухарики из белого хлеба.
- Спустя 5-10 дней после приступа пациента осторожно переводят на диетический стол № 5а.
Больным следует четко осознать, что холецистит — это очень тяжелый недуг. Соблюдение правильного питания позволяет значительно быстрее избавиться от него. Диета направлена на снижение кислотности и выделение желчи.
Специалисты, назначая пациентам правильное питание, рекомендуют следующее:
- Отказаться от жареной, чрезмерно жирной еды.
- Строить свой рацион на запеченных, отварных, тушеных продуктах.
- Не принимать слишком горячую либо холодную пищу.
- Снизить употребление сладких и мучных изделий.
- Кушать часто, но небольшими порциями.
- Строго соблюдать режим питания — употреблять еду в одно и то же время.
- Отдать предпочтение растительной и молочной пище. Клетчатка отлично нормализует процесс дефекации и стимулирует моторику. Молоко позволяет восстановить в организме кислотно-щелочной баланс.
- Крепкий чай, кофе не рекомендуется употреблять.
- Кушать яйца следует не больше 2-3 раз в неделю. Желток лучше вообще исключить.
Кроме того, больным необходимо употреблять много жидкости. Продукты, отличающиеся высоким содержанием жиров и холестерина, желательно полностью исключить из своего питания.
Source: fb.ru

