Желчный пузырь это пищеварительная железа
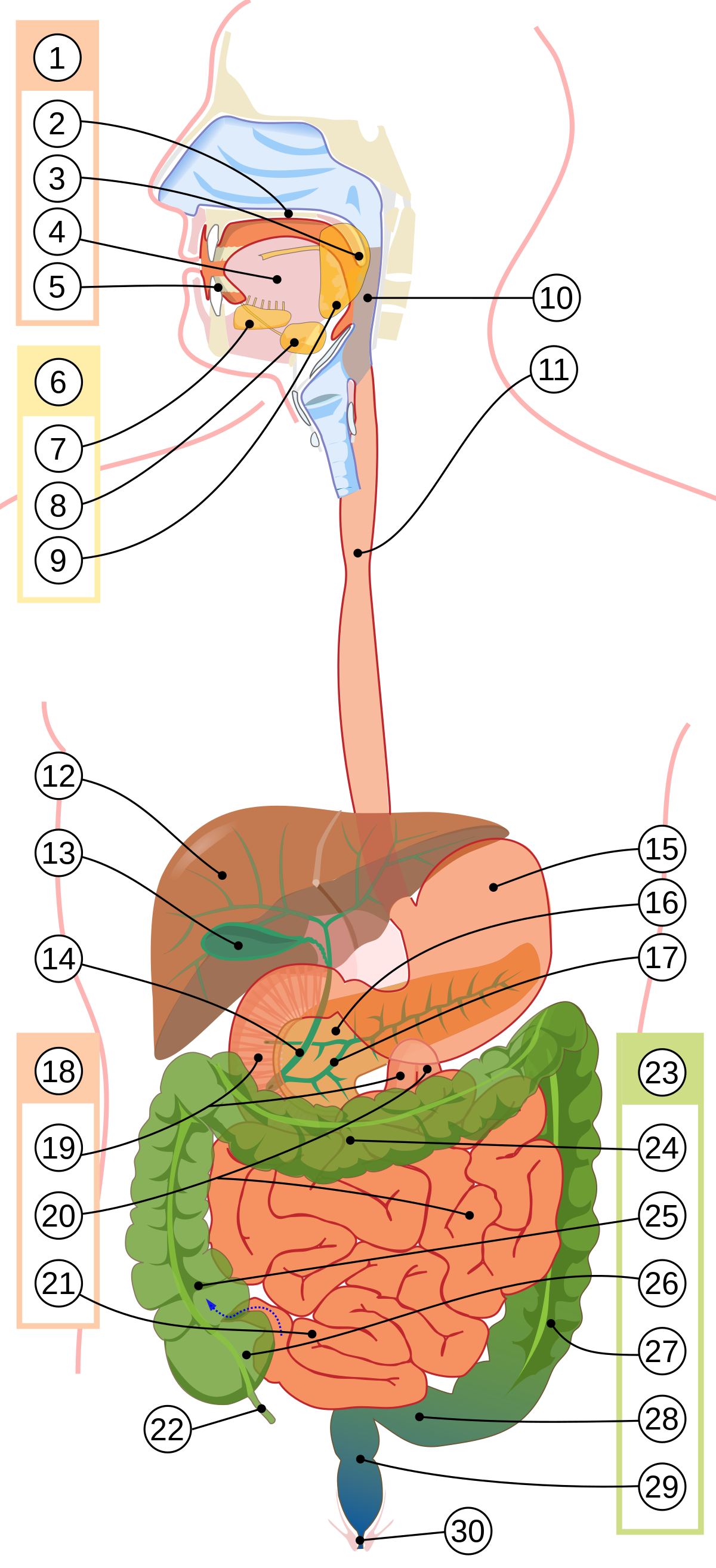
Пищеварительная система человека (лат. systema digestorium) осуществляет переваривание пищи (путём её физической и химической обработки), всасывание продуктов расщепления через слизистую оболочку в кровь и лимфу, выведение непереваренных остатков.
Строение[править | править код]
Пищеварительная система человека состоит из органов желудочно-кишечного тракта и вспомогательных органов (слюнные железы, печень, поджелудочная железа, желчный пузырь и др.)[1]. Условно выделяют три отдела пищеварительной системы. Передний отдел включает органы ротовой полости, глотку и пищевод. Здесь осуществляется,в основном, механическая переработка пищи. Средний отдел состоит из желудка, тонкой и толстой кишки, печени и поджелудочной железы, в этом отделе осуществляется преимущественно химическая обработка пищи, всасывание нутриентов и формирование каловых масс. Задний отдел представлен каудальной частью прямой кишки и обеспечивает выведение кала из организма.
Перемещение пищевой массы обеспечивают особые продвигающие движения пищеварительной трубки, которые называются перистальтикой (рис. 2.)
Желудочно-кишечный тракт[править | править код]
В среднем длина пищеварительного канала взрослого человека составляет 9—10 метров; в нём выделяются следующие отделы:
- Рот, или ротовая полость с зубами, языком и слюнными железами.
- Глотка.
- Пищевод.
- Желудок.
- Тонкая кишка.
- Толстая кишка.
Ротовая полость — телесное отверстие у животных и человека, через которое принимается пища и осуществляется дыхание. В ротовой полости расположены зубы и язык. Внешне рот может иметь различную форму. У человека он обрамлён губами. В ротовой полости происходит механическое измельчение и обработка пищи ферментами слюнных желез. Слюнные железы расщепляют белки находящиеся в пище, после чего еда попадает в желудок, где ферменты слюны теряют свои свойства, так как ферменты слюны могут действовать только в щелочной среде, а в желудке кислая среда.
Глотка — часть пищеварительной трубки и дыхательных путей, которая является соединительным звеном между полостью носа и рта, с одной стороны, и пищеводом и гортанью — с другой. Представляет собой воронкообразный канал длиной 11—12 см, обращённый кверху широким концом и сплющенный в переднезаднем направлении. В глотке перекрещиваются дыхательные и пищеварительные пути. Во время глотания вход в гортань закрывает надгортанник, поэтому пища попадает не в дыхательные пути, а в пищевод.
Пищевод — часть пищеварительного тракта. Представляет собой сплющенную в переднезаднем направлении полую мышечную трубку, по которой пища из глотки поступает в желудок. Моторная функция пищевода обеспечивает быстрое продвижение проглоченного пищевого комка в желудок без перемешивания и толчков. Пищевод взрослого человека имеет длину 25—30 см. Координируются функции пищевода произвольными и непроизвольными механизмами.
Желудок — полый мышечный орган, расположенный в левом подреберье и эпигастрии. Желудок является резервуаром для проглоченной пищи, а также осуществляет химическое переваривание этой пищи. Объём пустого желудка составляет около 500 мл. После принятия пищи он обычно растягивается до одного литра, но может увеличиться и до четырёх. Кроме того, осуществляет секрецию биологически активных веществ и выполняет функцию всасывания.
Тонкая кишка — отдел пищеварительного тракта человека, расположенный между желудком и толстой кишкой. В тонкой кишке в основном и происходит процесс пищеварения: в тонкой кишке вырабатываются ферменты, которые совместно с ферментами, вырабатываемыми поджелудочной железой и желчным пузырем, способствуют расщеплению пищи на отдельные компоненты. Тонкая кишка является самым длинным отделом пищеварительного тракта; её брыжеечный отдел занимает почти весь нижний этаж брюшной полости и частично полость малого таза. Диаметр тонкой кишки неравномерен: в проксимальном её отделе он равен 4—6 см, в дистальном — 2,5—3 см.
Толстая кишка — нижняя, конечная часть пищеварительного тракта, а именно нижняя часть кишечника, в которой происходит в основном всасывание воды и формирование из пищевой кашицы (химуса) оформленного кала. Толстая кишка располагается в брюшной полости и в полости малого таза, её длина колеблется от 1,5 до 2 метров. Внутренность толстой кишки выстлана слизистой оболочкой, облегчающей продвижение кала и предохраняющей стенки кишки от вредного воздействия пищеварительных ферментов и механических повреждений. Мышцы толстой кишки работают независимо от воли человека.
Вспомогательные органы[править | править код]
Переваривание пищи происходит под действием ряда веществ — ферментов, содержащихся в отделяемом в пищеварительный канал соке нескольких крупных желёз. В ротовую полость открываются протоки слюнных желёз, выделяемая ими слюна смачивает ротовую полость и пищу, способствует её перемешиванию и формированию пищевого комка. Также при участии ферментов слюны амилазы и мальтазы в ротовой полости начинается переваривание углеводов. В тонкий кишечник, а именно в двенадцатиперстную кишку, выделяются сок поджелудочной железы и печени — жёлчь. Сок поджелудочной железы содержит бикарбонаты и ряд ферментов, например, трипсин, химотрипсин, липазу, панкреатическую амилазу, а также нуклеазы. Желчь, прежде чем попасть в кишечник, накапливается в желчном пузыре. Ферменты желчи разделяют жиры на мелкие капли, что ускоряет расщепление их липазой.
Слюнные железы[править | править код]
Слю́нные же́лезы (лат. gladulae salivales) — железы в ротовой полости, выделяющие слюну. Различают:
- Малые слюнные железы (альвеолярно-трубчатые, слизисто-белковые, мерокриновые). Малые слюнные железы расположены в толще слизистой оболочки полости рта или в её подслизистой основе и классифицируются по их местоположению (губные, щёчные, молярные, язычные и нёбные) или по характеру выделяемого секрета (серозные, слизистые и смешанные). Размеры малых желез разнообразны, их диаметр составляет от 1 до 5 мм. Наиболее многочисленны среди малых слюнных желёз губные и нёбные.
- Большие слюнные железы (3 пары): околоушные, подчелюстные, подъязычные.
Печень[править | править код]
Пе́чень (лат. hepar, греч. jecor) — жизненно важный непарный внутренний орган, расположенный в брюшной полости под правым куполом диафрагмы (в большинстве случаев) и выполняющий множество различных физиологических функций. Клетки печени образуют так называемые печёночные балки, которые получают кровоснабжение из двух систем: артериальной (как все органы и системы организма), так и воротной вены (по которой оттекает кровь от желудка, кишечника и больших пищеварительных желез, приносящая необходимое сырьё для работы печени). Кровь из печёночных балок оттекает в систему нижней полой вены. Там же начинаются желчевыводящие пути, отводящие желчь из печёночных балок в желчный пузырь и двенадцатиперстную кишку. Желчь совместно с панкреатическими ферментами участвует в пищеварении.
Поджелудочная железа[править | править код]
Поджелу́дочная железа́ челове́ка (лат. páncreas) — орган пищеварительной системы; крупная железа, обладающая функциями внешней и внутренней секреции. Внешнесекреторная функция органа реализуется выделением панкреатического сока, содержащего пищеварительные ферменты для переваривания жиров, белков и углеводов — главным образом, трипсина и панкреатической липазы и амилазы. Основной панкреатический секрет протоковых клеток содержит и бикарбонат-анионы, участвующие в нейтрализации кислого желудочного химуса. Секрет поджелудочной железы накапливается в междольковых протоках, которые сливаются с главным выводным протоком, открывающимся в двенадцатиперстную кишку. Островковый аппарат поджелудочной железы является эндокринным органом, производя гормоны инсулин и глюкагон, участвующие в регуляции углеводного обмена, а также соматостатин, угнетающий секрецию многих желез, панкреатический полипептид, который подавляет секрецию поджелудочной железы и стимулирует секрецию желудочного сока и грелин, известный как «гормон голода» (возбуждает аппетит).
Желчный пузырь[править | править код]
- Желчный пузырь представляет собой мешкообразный резервуар для вырабатываемой в печени жёлчи; он имеет удлинённую форму с одним широким, другим узким концом, причем ширина пузыря от дна к шейке уменьшается постепенно. Длина жёлчного пузыря колеблется от 8 до 14 см, ширина — от 3 до 5 см, ёмкость его достигает 40—70 см³. Он имеет тёмно-зелёную окраску и относительно тонкую стенку. У человека находится в правой продольной борозде, на нижней поверхности печени. Пузырный жёлчный проток в воротах печени соединяется с печёночным протоком. Через слияние этих двух протоков образуется общий жёлчный проток, объединяющийся затем с главным протоком поджелудочной железы и, через сфинктер Одди, открывающийся в двенадцатиперстную кишку в фатеровом сосочке. Желчный пузырь (ЖП) играет роль своеобразного хранилища желчи, вырабатываемой печенью для обеспечения процессов пищеварения. Желчь скапливается в желчном органе, становится более концентрированной и выбрасывается в 12-перстную кишку в случае поступления частично переваренной пищи в кишечник, где продолжается переработка и расщепление еды на полезные микроэлементы, витамины и жиры, попадающие в кровь для дальнейшей подпитки организма человека.
Функции[править | править код]
- Моторно-механическая (измельчение, передвижение, выделение пищи)
- Секреторная (выработка ферментов, пищеварительных соков, слюны и жёлчи)
- Всасывающая (всасывание белков, жиров, углеводов, витаминов, минеральных веществ и воды)
- Выделительная (выведение непереваренных остатков пищи, избытка некоторых ионов, солей тяжёлых металлов)
Пищеварение[править | править код]
В ротовой полости при помощи зубов, языка и секрета слюнных желёз в процессе жевания происходит предварительная обработка пищи, заключающаяся в её измельчении, перемешивании и смачивании слюной.
После этого пища в процессе глотания в виде комка поступает по пищеводу в желудок, где продолжается дальнейшая её химическая и механическая обработка. В желудке пища накапливается, перемешивается с желудочным соком, содержащим кислоту, ферменты и расщепляющими белками.
Далее пища (уже в виде химуса) мелкими порциями поступает в тонкую кишку, где продолжается дальнейшая химическая обработка желчью, секретами поджелудочной и кишечных желёз. Здесь же происходит и основное всасывание в кровоток питательных веществ.
Невсосавшиеся пищевые частицы продвигаются дальше в толстый кишечник, где подвергаются дальнейшему расщеплению под действием бактерий. В толстой кишке происходит всасывание воды и формирование каловых масс из непереваренных и невсосавшихся пищевых остатков, которые удаляются из организма в процессе дефекации.
Развитие органов пищеварения[править | править код]
Закладка пищеварительной системы осуществляется на ранних стадиях эмбриогенеза. На 7—8 сутки в процессе развития оплодотворённой яйцеклетки из энтодермы в виде трубки начинает формироваться первичная кишка, которая на 12-й день дифференциируется на две части: внутризародышевую (будущий пищеварительный тракт) и внезародышевую — желточный мешок. На ранних стадиях формирования первичная кишка изолирована ротоглоточной и клоакальной мембранами, однако уже на 3-й неделе внутриутробного развития происходит расплавление ротоглоточной, а на 3-м месяце — клоакальной мембраны. Нарушение процесса расплавления мембран приводит к аномалиям развития. С 4-й недели эмбрионального развития формируются отделы пищеварительного тракта[2]:
- производные передней кишки — глотка, пищевод, желудок и часть двенадцатиперстной кишки с закладкой поджелудочной железы и печени;
- производные средней кишки — дистальная часть (расположена дальше от ротовой мембраны) двенадцатиперстной кишки, тощая кишка и подвздошная кишка;
- производные задней кишки — все отделы толстой кишки.
Поджелудочная железа закладывается из выростов передней кишки. Кроме железистой паренхимы, из эпителиальных тяжей формируются панкреатические островки. На 8-й неделе эмбрионального развития в альфа-клетках иммунохимически определяется глюкагон, а к 12-й неделе в бета-клетках — инсулин. Активность обеих видов клеток островков поджелудочной железы возрастает между 18-й и 20-й неделями гестации[2].
После рождения ребёнка продолжается рост и развитие желудочно-кишечного тракта. У детей до 4 лет восходящая ободочная кишка длиннее нисходящей[2].
Исторические изменения[править | править код]
Пищеварительная система современного человека сформировалась под влиянием приготовления пищи на огне, в результате чего пища стала намного более удобоваримой. Данные палеоантропологии свидетельствуют об уменьшении кишечника по изменениям в тазе и более низком расположении грудной клетки[3].
Методы исследования[править | править код]
- Зондирование
- Рентгенография
- Эндоскопия
- Ультразвуковая локация
- Сканирующая томография
- Радиоэлектронные методы
Заболевания пищеварительной системы[править | править код]
- Глистные (аскаридоз и др.)
- Инфекционные (дизентерия и др.)
- Пищевые отравления (ботулизм)
- Нарушение обмена веществ (истощение и др.)
Хронический холецистит[править | править код]
Хрони́ческий холецисти́т (от греч. χολή — жёлчь и κύστις — пузырь) — хроническое воспалительное заболевание желчного пузыря, которое проявляется тошнотой, тупой болью в правом подреберье и другими неприятными ощущениями, возникающими после еды. Хронический холецистит может быть бескаменным и калькулёзным, от латинского слова «calculus», что значит «камень». Калькулёзный холецистит является одним из результатов желчно-каменной болезни. Наиболее грозным осложнением калькулезного холецистита является печёночная ко́лика.
Дискинезия желчевыводящих путей[править | править код]
Дискинези́я желчевыводя́щих (в некоторых словарях: жёлчевыводя́щих[4]) путе́й (ДЖВП) — это нарушение их привычной моторики. Они могут быть функциональными или связанными с органическими причинами:
- вегетативная дисфункция (наиболее частая причина функциональных холепатий);
- патология жёлчного пузыря (дискинезия на фоне органических нарушений);
- патология других органов пищеварения (в связи с нарушениями нервной и/или гуморальной регуляции).
Проявляется дискинезия желчевыводящих путей болями в животе: в области правого подреберья и в эпигастральной области, тупые-острые, после еды-после нагрузки, типичная иррадиация — вверх, в правое плечо. Кроме того, возможны тошнота, рвота, горечь во рту, признаки холестаза, увеличение печени, болезненность при пальпации, пузырные симптомы, часто наблюдается неприятный запах из рта. При объективном обследовании часто наблюдается болезненность при пальпации в эпигастральной области и в зоне Шоффара-Риве (холедохопанкреатический треугольник, холедохопанкреатическая зона) — зона между серединной линией и правой верхней биссектрисой несколько выше пупка.
Хронический панкреатит[править | править код]
Хрони́ческий панкреати́т (лат. pancreatitis, от др.-греч. πάγκρεας — поджелудочная железа + -itis — воспаление) — воспалительно-дистрофическое заболевание железистой ткани поджелудочной железы с нарушением проходимости её протоков, финальной стадией которого является склероз паренхимы органа с утратой его экзокринной функции. Наиболее частыми причинами панкреатита являются желчекаменная болезнь и употребление алкоголя в сочетании с обильным приёмом пищи. Кроме того, причинами панкреатита могут быть отравления, травмы, вирусные заболевания, операции и эндоскопические манипуляции. Также очень частой причиной панкреатита являются различные психогенные воздействия: стрессы, различные психотравмы, нервное перенапряжение, которые вызывают спастическое состояние сосудов, а также мышц на выходе желчных и панкреатических протоков.
На сегодняшний день одним из наиболее важным фактором развития хронического панкреатита является курение. Установлено, что степень риска повышается на 75 % по сравнению с некурящими[5].
Жёлчнокаменная болезнь[править | править код]
Образование камней (конкрементов) в жёлчном пузыре, жёлчных протоках. Камни в жёлчном пузыре приводят к развитию холецистита. При неосложнённом течении заболевания применяются консервативные методы терапии. Если при помощи РХПГ с ЭПСТ не получается извлечь конкремент из жёлчного протока (холедоха), то показано оперативное лечение. Различают холестериновые, пигментные, известковые и смешанные камни. Конкременты, состоящие из одного компонента, относительно редки. Подавляющее число камней имеют смешанный состав с преобладанием холестерина. Жёлчные камни формируются из основных элементов жёлчи.
Чаще встречается у лиц пикнического телосложения, склонных к полноте. Избыточная масса тела наблюдается приблизительно у 2/3 больных. Способствуют развитию ЖКБ некоторые врождённые аномалии, затрудняющие отток жёлчи, например, стенозы и кисты гепатикохоледоха, парапапиллярные дивертикулы двенадцатиперстной кишки, а из приобретённых заболеваний — хронические гепатиты с исходом в цирроз печени. Определённое значение в формировании главным образом пигментных камней имеют заболевания, характеризующиеся повышенным распадом эритроцитов, например, гемолитическая анемия, хотя образующиеся у большинства больных мелкие пигментные камни, как правило, не сопровождаются типичными для холелитиаза клиническими проявлениями.
См. также[править | править код]
- Желудочно-кишечный тракт человека
Примечания[править | править код]
Литература[править | править код]
- Сапин М. Р., Билич Г. Л. Анатомия человека: учебник в 3 т. — М.: ГЭОТАР-Медиа, 2008. — Т.2. — 496 с. ISBN 978-5-9704-0602-1 (т. 2)
- Гистология: Учебник/Ю. И. Афанасьев, Н. А. Юрина, Е. Ф. Котовский и др.; Под ред. Ю. И. Афанасьева, Н. А. Юриной. — 5-е изд., перераб. и доп. — М.: Медицина, 2002. — 744 с.: ил. ISBN 5-225-04523-5
- Пищеварительные органы // Энциклопедический словарь Брокгауза и Ефрона : в 86 т. (82 т. и 4 доп.). — СПб., 1890—1907.
АНАТОМИЯ И
ФИЗИОЛОГИЯ ПИЩЕВАРИТЕЛЬНЫХ ЖЕЛЕЗ
СЛЮННЫЕ ЖЕЛЕЗЫ
В ротовой полости
имеются большие и малые слюнные железы.
Три больших
слюнных железы:
Околоушная
железа (glandula
parotidea)
Ее воспаление –
паротит (вирусная инфекция).
Самая крупная
слюнная железа. Масса 20-30 грам.
Расположена ниже
и спереди ушной раковины (на латеральной
поверхности ветви нижней челюсти и
заднем крае жевательной мышцы).
Выводной проток
этой железы открывается в преддверии
рта на уровне второго верхнего моляра.
Секрет этой железы белковый.
Поднижнечелюстная
железа (glandula
submandibularis)
Масса 13-16 граммов.
Находится в поднижнечелюстной ямке,
ниже челюстно – подъязычной мышцы. Ее
выводной проток открывается на подъязычном
сосочке. Секрет железы смешанный –
белково – слизистый.
Подъязычная
железа (glandula
sublingualis)
Масса 5 граммов,
располагается под языком, на поверхности
челюстно-подъязычной мышцы. Ее выводной
проток открывается на сосочке под языком
вместе с протоком поднижнечелюстной
железы. Секрет железы смешанный –
белково – слизистый с преобладанием
слизи.
Малые слюнные
железы
величиной 1 – 5 мм, располагаются по всей
полости рта: губные, щечные, молярные,
небные, язычные слюнные железы (больше
всего небных и губных).
Слюна
Смесь
секрета всех слюнных желез в полости
рта называют слюной.
Слюна – это
пищеварительный сок, вырабатывающийся
слюнными железами, работает в полости
рта. За сутки у человека выделяется от
600 до 1500 мл слюны. Реакция слюны
слабощелочная.
Состав слюны:
1. Вода — 95-98%.
2. Ферменты слюны:
—
амилаза
– расщепляет полисахариды — гликоген,
крахмал до декстрина и мальтозы
(дисахарид);
—
мальтаза
– расщепляет мальтозу до 2 молекул
глюкозы.
3.
Слизеподобный белок – муцин.
4.
Бактерицидное вещество – лизоцим
(фермент, разрушающий клеточную стенку
бактерий).
5. Минеральные
соли.
В ротовой полости
пища находится короткое время, и
расщепление углеводов не успевает
закончиться. Действие ферментов
слюны заканчивается в желудке, когда
пищевой комок пропитается желудочным
соком, при этом активность ферментов
слюны в кислой среде желудка усиливается.
ПЕЧЕНЬ
(hepar)
Печень
— самая крупная железа, красно – бурого
цвета, ее вес около 1500 г. Печень расположена
в брюшной полости, под
диафрагмой, в правом подреберье.
Функции
печени:
1) является
пищеварительной железой, образует
желчь;
2)
участвует в метаболизме — в ней
глюкоза превращается в резервный углевод
– гликоген;
3)
участвует в кроветворении — в ней
погибают клетки крови и синтезируются
белки плазмы – альбумины и протромбин;
4)
обезвреживает ядовитые продукты распада,
поступающие с кровью, и продукты гниения
толстой кишки;
5) является депо
крови.
В
печени выделяют:
1.
Доли:
крупная правая
(в неё входят квадратная и хвостатая
доли)
и меньшая левая;
2.
Поверхности:
диафрагмальная
и висцеральная.
На
висцеральной
поверхности располагаются желчныйпузырь
(резервуар
желчи) и ворота
печени.
Через ворота входят:
воротная
вена, печеночная артерия и нервы, а
выходят:
общий
печеночный проток, печеночная вена и
лимфатические сосуды.
В
отличие
от других органов в печень, кроме
артериальной крови притекает по воротной
вене венозная кровь от непарных органов
желудочно-кишечного
тракта.
Самая крупная – правая доля, отделена
от левой поддерживающей серповидной
связкой,
которая переходит с диафрагмы на печень.
Сзади серповидная связка соединяется
с венечной
связкой,
которая представляет собой дупликатуру
брюшины.
На
висцеральной поверхности печени
видны:
1.
Борозды
— две сагиттальных и одна поперечная.
Участок
между сагиттальными бороздами делится
поперечной бороздой на два
участка:
а)
передний – квадратная
доля;
б)
задний – хвостатая
доля.
В
передней части правой сагиттальной
борозды
лежит желчный пузырь. В задней ее части
нижняя полая вена. Левая сагиттальная
борозда содержит круглую
связку печени,
которая до рождения представляла
пупочную
вену.
Поперечную
борозду называют воротами
печени.
2.
Вдавления – почечное,
надпочечниковое, ободочно – кишечное
и 12-перстно — кишечное
Большая
часть печени покрыта брюшиной
(мезоперитониальное
расположение органа), кроме задней
поверхности, прилежащей к диафрагме.
Поверхность печени гладкая, покрыта
фиброзной оболочкой — глиссоновой
капсулой.
Прослойки соединительной
ткани внутри печени разделюет ее
паренхиму на дольки.
В
прослойках между дольками расположены
междольковые
ветви воротной вены, междольковые ветви
печенечной артерии, а также междольковые
желчные протоки.
Они образуют портальную зону
— печеночную триаду.
Сетки
печеночных капилляров образованы
эндотелиоцитальными
клетками,
между которыми лежат звездчатые
ретикулоциты, ониспособны
поглощать из крови, циркулирующие в ней
вещества, захватывать и переваривать
бактерии.
Кровеносные капилляры в центре дольки
впадают в центральную
вену.
Центральные вены сливаются и формируют
2
– 3 печеночных вены,
которые впадают в нижнюю
полую вену.
Кровь за 1 час несколько
раз проходит через капилляры печени.
Дольки
состоят из
печеночных клеток — гепатоцитов,
расположенных в виде балок. Гепатоциты
в печеночных балках располагаются
двумя рядами, причем каждый гепатоцит
одной своей стороной контактирует с
просветом
желчного капилляра, а другой — со стенкой
кровеносного капилляра. Поэтому
секреция гепатоцитов осуществляется
в двух направлениях.
От
правой и левой доли печени
желчь оттекает по правому
и левому печеночным протокам,
которые объединяются в общий
печеночный проток.
Он соединяется с протоком желчного
пузыря, образуя
общий желчный проток,
который проходит в малом сальнике и
вместе с протоком поджелудочной железы
открывается
на большом дуоденальном сосочке
12-перстной кишки.
Желчь
вырабатывается гепатоцитами непрерывно
и скапливается в желчном пузыре. Желчь
имеет щелочную реакцию, она состоит
из желчных кислот, желчных пигментов,
холестерина и других веществ. В сутки
у человека
образуется от 500 до 1200 мл желчи. Желчь
активирует
многие ферменты и особенно липазу
поджелудочного и кишечного
соков, эмульгирует жиры, т.е. увеличивает
поверхность
взаимодействия ферментов с жиром, также
она усиливает перистальтику
кишечника и обладает бактерицидным
действием.
Желчныйпузырь
(biliaris, vesica fellea)
Резервуар
для хранения желчи. Имеет грушевидную
форму. Вместимость 40-60 мл. В желчном
пузыре различают: тело,
дно и шейку.
Шейка продолжается в пузырный
проток,
который соединяется с общим печеночным
протоком и образует общий желчный
проток. Дно прилежит к передней брюшной
стенке, а тело – к нижней части желудка,
двенадцатиперстной и поперечной
ободочной кишкам.
Стенка
состоит из слизистой и мышечной оболочек
и покрыта брюшиной. Слизистая образует
в шейке и пузырном протоке спиральную
складку, мышечная оболочка состоит из
гладких мышечных волокон.
ПОДЖЕЛУДОЧНАЯ
ЖЕЛЕЗА (pancreas)
Воспаление
поджелудочной
железы —
панкреатит.
Поджелудочная
железа расположена позади желудка.
Масса 70— 80 гр., длина 12-16 см.
В ней
выделяют:
Поверхности:
переднюю, заднюю, нижнюю;Части:
головка, тело и хвост.
По
отношению к брюшине печень расположена
экстраперитонеально
(покрыта брюшиной с передней стороны и
частично с нижней)
Проецируется:
—
головка
—
I-III
поясничный позвонок;
— тело
—
I
поясничный;
— хвост
— XI-XII
грудной позвонок.
Позади
железы лежат: воротная вена и диафрагма;
по
верхнему
краю
—
селезеночные сосуды; головку
окружает
12-типерстная кишка.
Поджелудочная
железа является железой смешанной
секреции.
Как
экзокринная железа (железа внешней
секреции),
она вырабатывает поджелудочный сок,
который через выводной
проток
выделяется в двенадцатиперстную кишку.
Выводной проток формируется при слиянии
внутридольковых
и междольковых протоков. Выводной
проток сливается с общим желчным протоком
и открывается на большом дуоденальном
сосочке, в своем конечном отделе он
имеет сфинктер — сфинктер Оди. Через
головку железы проходит добавочный
проток,
который открывается на малом дуоденальном
сосочке.
Поджелудочный
(панкреатический) сок
имеет щелочную реакцию, в нем содержатся
ферменты, расщепляющие белки, жиры и
углеводы:
—
трипсин
и химотрипсин
расщепляет белки до аминокислот.
— липаза
расщепляет жиры до глицерина и жирных
кислот.
—
амилаза,
лактаза, мальтаза,
расщепляют крахмал, гликоген, сахарозу,
мальтозу и лактозу до глюкозы, галактозы
и фруктозы.
Поджелудочный
сок начинает выделяться через 2—3 минуты
после начала приема пищи и продолжается
от 6 до 14 часов в зависимости от состава
пищи.
Как
эндокринная железа (железа внутренней
секреции),
поджелудочная железа имеет островки
Лангерганса, клетки которых вырабатывает
гормоны — инсулин
и глюкагон.
Эти гормоны регулируют уровень глюкозы
в организме – глюкагон повышает, а
инсулин снижает содержание глюкозы в
крови. При гипофункции поджелудочной
железы развивается сахарный
диабет.
Соседние файлы в папке Лекции по анатомиии
- #
- #
- #
- #
- #
- #
- #

