Зажим люэра на желчный пузырь

(Методика проведения операции)
1. Вскрытие брюшной полости косым разрезом в правом подреберье.
2. Ревизия области желчного пузыря. Нередко при острых и хронических воспалительных процессах в желчном пузыре при операции обнаруживают сращения между пузырем и окружающими органами. Для их разделения требуются корнцанги с плотно сложенными марлевыми шариками (препаровочные тупферы), длинные изогнутые ножницы, кровоостанавливающие зажимы. После изоляции брюшной полости четырьмя большими тампонами хирург приступает к холецистэктомии.
 3. Пункция желчного пузыря. Для удобства манипуляции на дно желчного пузыря накладывают окончатый зажим Люэра. При напряженном пузыре предварительно производят его пункцию и эвакуируют жидкое содержимое. Для этого хирург накладывает на дно пузыря две держалки из шелка №2, берет их на зажимы, затем между ними толстой иглой или специально заостренным наконечником электроотсоса прокалывает стенку желчного пузыря, содержимое эвакуируют (смотрите рисунок). После извлечения наконечника или пункционной толстой иглы место пункции захватывают зажимом Люэра.
3. Пункция желчного пузыря. Для удобства манипуляции на дно желчного пузыря накладывают окончатый зажим Люэра. При напряженном пузыре предварительно производят его пункцию и эвакуируют жидкое содержимое. Для этого хирург накладывает на дно пузыря две держалки из шелка №2, берет их на зажимы, затем между ними толстой иглой или специально заостренным наконечником электроотсоса прокалывает стенку желчного пузыря, содержимое эвакуируют (смотрите рисунок). После извлечения наконечника или пункционной толстой иглы место пункции захватывают зажимом Люэра.
4. Выделение шейки пузыря. Операционная сестра подает хирургу шприц с раствором новокаина на длинной тонкой игле для инфильтрации области шейки. Затем ножницами или скальпелем хирург надсекает брюшину в этой области, захватывает края ее длинными зажимами и осторожно работая препаровочным тупфером и диссектором , обнажает пузырный проток и пузырную артерию.
5. Перевязка пузырной артерии и протока. Этот этап операции является наиболее ответственным. После перевязки и пересечения артерии культя ее уходит глубоко в клетчатку ворот печени, поэтому кровотечение, наступившее вследствие соскальзывания лигатуры или недостаточной ее крепости, остановить чрезвычайно трудно; оно может быть настолько интенсивным, что в ближайшие минуты может создать угрозу для жизни больного.
Для предупреждения такой катастрофы операционная сестра обязана для пережатия пузырной артерии подать надежные изогнутые длинные зажимы, а после рассечения этой артерии длинными ножницами — подать крепкую шелковую №4 лигатуру длиной 40-50 см для перевязки центрального ее конца. Для удобства работы в глубине раны необходимо иметь либо длинный анатомический пинцет, либо сосудистую вилку для опускания лигатур. Периферический конец сосуда перевязывают аналогичным способом. Пузырный проток также пережимают двумя зажимами, пересекают длинными ножницами и обрабатывают йодонатом. Культю его обрабатывают двояким способом. Если хирург решает наглухо перевязать проток, сестра подает длинную №4 шелковую лигатуру, которую накладывают под зажимом и завязывают. Некоторые хирурги на культю дополнительно накладывают еще одну шелковую лигатуру. Периферическую часть протока, идущую к шейке пузыря, не перевязывают, оставляя на ней зажим. Если же хирург решает воспользоваться культей пузырного протока для операционной холангиографии или дренирования холедоха, то на стенки культи накладывают две нити-держалки длиной 40-50 см из шелка №2 круглой кишечной иглой. Зажим с культи снимают, края протока берут двумя зажимами типа «Москит» и через просвет культи в общий желчный проток проводят полихлорвиниловый дренаж, который фиксируют в культе протока путем завязывания на ней нитей-держалок.
Перед тем как подавать хирургу полихлорвиниловый дренаж, сестра должна заполнить его раствором новокаина или изотоническим раствором хлорида натрия при помощи шприца. На этом этапе подготовка к холангиографии заканчивается.
 6. Выделение желчного пузыря из ложа. Для облегчения выделения желчного пузыря хирург вводит в область его ложа 20-30 мл раствора новокаина. Затем скальпелем надсекает с двух сторон брюшину, покрывающую желчный пузырь, и частично тупым (препаровочным тупфером), частично острым (ножницами) путем выделяет желчный пузырь (смотрите рисунок). На данном этапе хирургу может понадобиться второй зажим Люэра. К моменту выделения пузыря операционная сестра должна иметь наготове горячий физиологический раствор, чтобы по команде хирурга подать ему салфетки, смоченные этим раствором. После того как хирург выбросит в таз удаленный желчный пузырь, кровотечение из ложа пузыря останавливают прижатием салфеток, смоченных горячим раствором. Если эта мера оказывается недостаточной, могут потребоваться кровоостанавливающие зажимы и длинные кетгутовые лигатуры.
6. Выделение желчного пузыря из ложа. Для облегчения выделения желчного пузыря хирург вводит в область его ложа 20-30 мл раствора новокаина. Затем скальпелем надсекает с двух сторон брюшину, покрывающую желчный пузырь, и частично тупым (препаровочным тупфером), частично острым (ножницами) путем выделяет желчный пузырь (смотрите рисунок). На данном этапе хирургу может понадобиться второй зажим Люэра. К моменту выделения пузыря операционная сестра должна иметь наготове горячий физиологический раствор, чтобы по команде хирурга подать ему салфетки, смоченные этим раствором. После того как хирург выбросит в таз удаленный желчный пузырь, кровотечение из ложа пузыря останавливают прижатием салфеток, смоченных горячим раствором. Если эта мера оказывается недостаточной, могут потребоваться кровоостанавливающие зажимы и длинные кетгутовые лигатуры.
 7. Ушивание ложа желчного пузыря. Края брюшины, оставшиеся после удаления желчного пузыря, сшивают непрерывным кетгутовым швом, для чего сестра подает длинную (50-60 см) кетгутовую №6 нить на толстой круглой игле (смотрите рисунок).
7. Ушивание ложа желчного пузыря. Края брюшины, оставшиеся после удаления желчного пузыря, сшивают непрерывным кетгутовым швом, для чего сестра подает длинную (50-60 см) кетгутовую №6 нить на толстой круглой игле (смотрите рисунок).
8. Туалет и дренаж брюшной полости. Последним этапом операции является осушение брюшной полости от сгустков крови, удаление отграничивающих тампонов. При определенных показаниях к ложу пузыря подводят узкий марлевый тампон, который выводят в рану на передней брюшной стенке. Операцию заканчивают подведением к культе пузырного протока резинового дренажа. Обычно дренаж ставят по методу С. И. Спасокукоцкого. Суть его заключается в следующем. Операционная сестра готовит резиновую трубку длиной 35-40 см с дополнительным отверстием, отстоящим от конца трубки на 5-6 см. Она же подает хирургу на большой игле кетгутовую №8 нить длиной 80-90 см. Хирург прошивает задний листок брюшины у отверстия малого сальника, соединяет обе нити вместе, продевает их в ушко пуговчатого зонда и с помощью последнего протаскивает нити внутри просвета резиновой трубки.
Этот дренаж проводят через контрапертуру обычным способом, после чего обе кетгутовые нити связываются на марлевом шарике поверх трубки.
9. Ушивание раны передней брюшной стенки.
Оглавление темы «Лапароскопические операции на желчном пузыре и желчных путях»:
- Показания для лапароскопической холецистэктомии
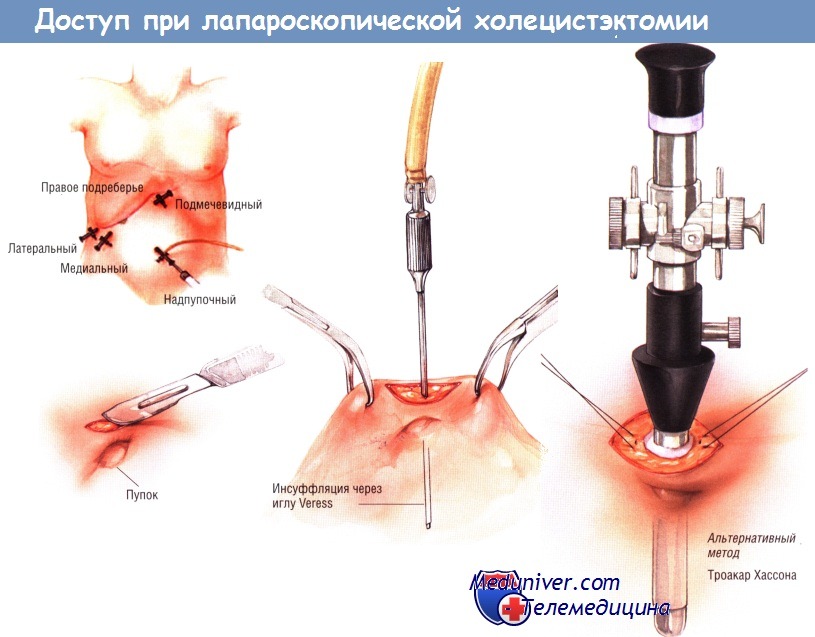
- Какой доступ при лапароскопической холецистэктомии? Методика
- Ход операции лапароскопического удаления желчного пузыря — холецистэктомии
- Ход операции ревизии желчных путей через чреспузырный лапароскопический доступ
- Ход операции ревизии желчных путей через холедох при лапароскопии
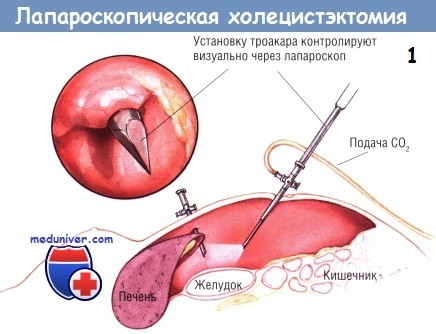
Ход операции лапароскопического удаления желчного пузыря — холецистэктомии
При минимальном воспалении желчного пузыря лучше использовать зажимы без зубчиков, поскольку они менее склонны перфорировать истончённую стенку этого органа. Однако при воспалении, приводящем к утолщению стенки желчного пузыря, для её захвата и ретракции удобнее зубчатые зажимы. Самый латеральный зажим обычно применяют для захватывания дна желчного пузыря. У некоторых больных возникают трудности при осмотре желчного пузыря.
В этих случаях через троакар под мечевидным отростком проводят диссектор, которым можно приподнять край печени и создать экспозицию дна желчного пузыря. После надёжного захватывания дна желчного пузыря его приподнимают кверху, в сторону правого плеча.
У многих больных встречают плащевидные спайки между сальником, двенадцатиперстной кишкой и поперечной ободочной кишкой, прикрепляющиеся к нижней границе желчного пузыря. Эти спайки отодвигают вниз тупым путём, используя либо диссектор, либо крючок диатермокоагулятора, либо ножницы. После обнажения всей брюшинной поверхности желчного пузыря второй зажим накладывают на тело желчного пузыря около шейки. Ретракцию этим инструментом направляют латерально, по направлению к брюшной стенке.
Такой манёвр обеспечивает экспозицию пузырного протока и позволяет оттянуть его от общего желчного протока. Однако следует избегать форсированных манипуляций, чтобы не порвать желчный пузырь и предупредить попадание желчи и конкрементов в брюшную полость. Если же разрыв возникнет, его можно закрыть зажимом либо клипсой, либо швом, завязываемым лапароскопическими инструментами.
Плёнчатые спайки над пузырным протоком лучше всего устранять тупым путём при помощи диссектора с небольшой кривизной, введённого через троакар под мечевидным отростком. Обычно эти спайки бывают бессосудистыми. Если кровотечение всё же возникнет, его можно остановить диатермокоагулятором, подключённым к зажиму. Диссекцию начинают около желчного пузыря и постепенно продвигаются к месту слияния пузырного и общего желчного протоков. Продолжают циркулярную препаровку пузырного протока, пока он не обнажится полностью.
Бранши диссектора раскрывают как параллельно, так и перпендикулярно пузырному протоку, очищая необходимое пространство. Обычно это удаётся сделать, вводя и выводя диссектор из этого пространства несколько раз для того, чтобы в последующем не возникли трудности при манипуляциях клипатором.
Показания к холангиографии во время лапароскопической холецистэктомии — те же, что и при открытой холецистэктомии. Некоторые хирурги считают, что рутинная холангиография необходима при выполнении лапароскопической холецистэктомии. Такое мнение возникло в связи с увеличением количества ранений желчных путей во время этих операций. Однако, по мнению авторов, показания к холангиографии во время лапароскопической холецистэктомии не отличаются от таковых при открытой операции и возникают при подозрении на холедохолитиаз или неясности анатомии протоков.
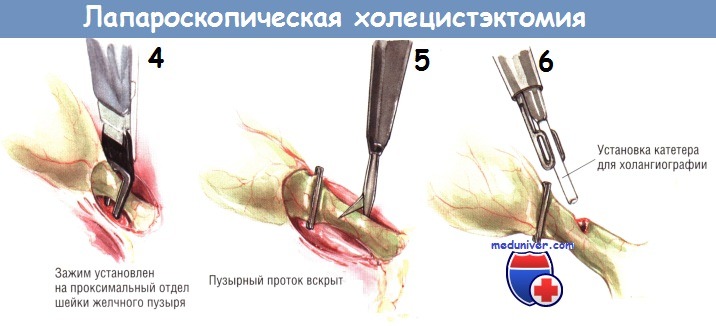
Чтобы выполнить интраоперационную холангиографию во время лапароскопической холецистэктомии, шейку желчного пузыря клипируют одиночной скобкой в области её перехода в пузырный проток. Эту клипсу накладывают для предупреждения подтекания желчи из пузыря при рассечении пузырного протока.
После наложения клипсы через троакар под мечевидным отростком проводят небольшие тонкие ножницы, ими делают маленькую насечку на передневерхней поверхности пузырного протока.
О попадании в просвет протока свидетельствует вытекание небольшого количества желчи из образовавшегося отверстия. В него вводят катетер для холангиографии, который в большинстве случаев легко удаётся провести по пузырному протоку до места его слияния с общим желчным протоком. После этого выполняют холангиографию. При лапароскопической холецистэктомии адекватное контрастирование возможно лишь под контролем флюороскопа, поскольку на одиночной рентгенограмме на тень желчных протоков могут наслаиваться тени от множества металлических инструментов. На хорошей холангиограмме должно быть видно не только заполнение дистальной части общего желчного протока и пассаж контраста в двенадцатиперстную кишку, но и тень проксимальных отделов желчного дерева.
Самая частая ошибка, приводящая к ранению общего желчного протока при лапароскопической холецистэктомии, — неверная идентификация общего желчного или общего печёночного протока как пузырного протока. В этом случае при холангиографии ошибочно наложенная клипса будет пережимать общий желчный или печёночный проток и потому контрастирования проксимальных отделов желчного дерева не произойдёт. Исходя из вышесказанного, можно считать, что отсутствие изображения проксимальных желчных путей при интраоперационной холангиографии может быть признаком их окклюзии клипсой.
Если при холангиографии видно неизменённое желчное дерево, холангиографический катетер извлекают. Дистальнее насечки на пузырном протоке накладывают две клипсы. Чтобы предупредить такое осложнение, как просачивание желчи из пузырного протока, очень важно правильно наложить клипсы. При наложении клипсы задняя бранша клипатора должна быть видна полностью, выступая из-за пузырного протока.
Только в этом случае можно быть уверенным, что клипса полностью пережмёт пузырный проток. Обе клипсы должны располагаться параллельно и никоим образом не зажимать друг друга, поскольку это может помешать герметичному закрытию пузырного протока.

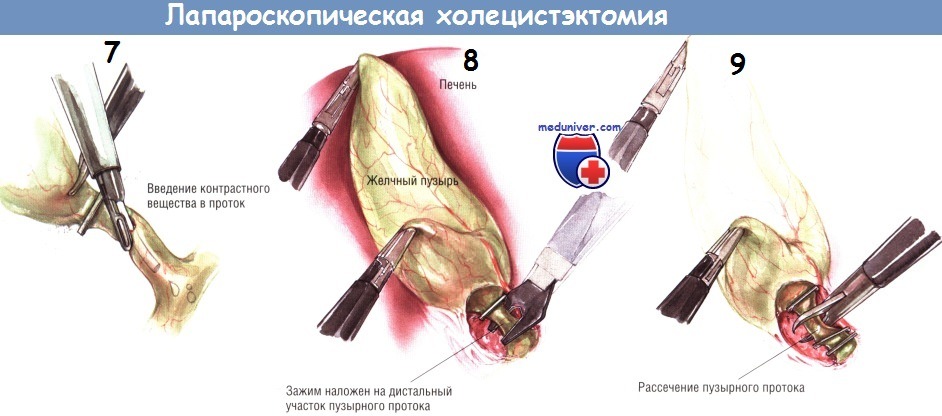
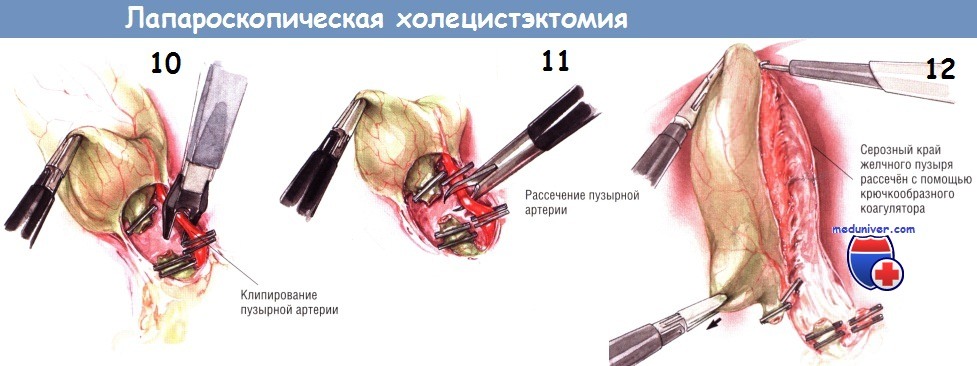
После успешного наложения двух дистальных клипс пузырный проток пересекают крючковидными ножницами. Заднюю неподвижную браншу ножниц заводят за пузырный проток. После захватывания протока крючком его следует слегка приподнять над остальными структурами, чтобы предотвратить повреждение нижележащих тканей ножницами. После пересечения пузырного протока продолжают тупую препаровку, пока не становится видна пузырная артерия. Обычно она хорошо видна как отдельное образование, расположенное в нескольких миллиметрах от пузырного протока, идущее параллельно ему. В некоторых случаях пузырная артерия может разделяться на переднюю и заднюю ветви на различном расстоянии от стенки желчного пузыря. Следует быть осторожным и убедиться в том, что артерия идёт непосредственно к желчному пузырю.
Если не сделать этого, можно пересечь извилистую правую печёночную артерию. Препарировать пузырную артерию нужно осторожно, поскольку она может порваться, тогда возникнет трудно останавливаемое кровотечение. При таком осложнении недопустимо накладывать клипсы на кровоточащую область «вслепую», поскольку это может привести к повреждению желчных путей. Если кровоточащая артерия видна, наложение на неё зажима для её отведения от структур в воротах печени обычно позволяет установить клипсу поперёк сосуда и обеспечить гемостаз.
После двойного клипирования пузырной артерии ткани разделяют крючковидными ножницами. Необходима осторожность, чтобы не поранить нижележащие структуры браншами ножниц. Пузырный проток и пузырную артерию следует осмотреть вновь, а зону манипуляций — промыть, чтобы удостовериться в отсутствии источников кровотечения или подтекания желчи. В этот момент нужно проверить клипсы, поскольку позднее (после мобилизации желчного пузыря из его ложа) осмотр этих структур может быть затруднён.
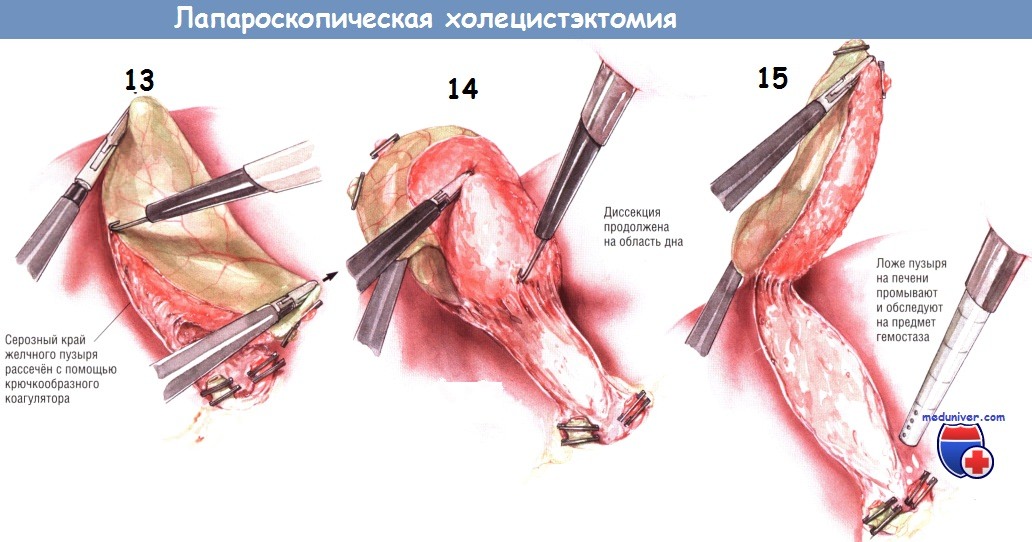
При диссекции желчного пузыря из ложа используют два латеральных зажима, совместным действием которых обеспечивают сначала экспозицию верхней, а потом нижней переходных складок между серозным покровом желчного пузыря и капсулой печени. Зажим на дне пузыря оттягивает его медиально, в то время как зажим, расположенный около пузырного протока, тянет в латеральную сторону. Так открывается верхняя переходная складка серозной оболочки между желчным пузырём и печенью, по которой брюшину рассекают по направлению от шейки к дну. Диссекцию можно выполнять как крючком, так и шпателем диатермокоагулятора.
Прижигание крючком безопаснее, поскольку им можно оттягивать брюшину от стенки желчного пузыря, тем самым предупреждая сквозную её перфорацию и желчеистечение. Брюшинную складку по краю желчного пузыря рассекают вверх, насколько это возможно. Затем два латеральных зажима перемещают таким образом, чтобы дно пузыря оттягивалось больше в латеральную и верхнюю стороны, а зажим на пузырном протоке толкал инфундибулярный отдел медиально. Так обнажают нижнюю переходную складку между желчным пузырём и печенью, по ходу которой брюшину также рассекают как можно дальше.
После рассечения брюшины по верхней и нижней сторонам желчного пузыря зажим с инфундибулярной части перекладывают на нижнюю поверхность пузырного протока. Это позволяет приподнять шейку пузыря над его ложем. Поскольку ткани в этой зоне обычно бессосудистые, тракция желчного пузыря позволяет легко разделить этот слой как крючком, так и лопаточкой электроножа. Когда эта диссекция достигнет дна пузыря, желчный пузырь будет прикреплён к печени лишь фундальной частью.
В это время вводят аспиратор/ирригатор для промывания ложа желчного пузыря и контроля гемостаза. Необходимо, чтобы проверка была выполнена именно в этот момент. Когда желчный пузырь будет полностью отсечён от печени, её край упадёт вниз, после чего отведение края печени и экспозиция ложа желчного пузыря станут затруднительными.
После того, как хирург убедится в качественности гемостаза, он пересекает коагулятором оставшиеся ткани между дном пузыря и печенью. Лапароскоп с камерой извлекают из супраумбиликального порта и заменяют на 5-миллиметровый лапароскоп, который вводят через порт под мечевидным отростком*. После этого в супраумбиликальный порт устанавливают зажим с большими «клешнями» и проводят его в правый верхний квадрант. Желчный пузырь захватывают в области шейки за клипсу на пузырном протоке или рядом с ней.
Желчный пузырь подтягивают к супраумбиликальному порту и извлекают через отверстие на фасции вместе с троакаром. Если желчь была аспирирована или вытекла, спавшийся пузырь обычно легко выходит через фасцию из брюшной полости. Однако если пузырь всё ещё заполнен конкрементами и желчью, извлечение его через небольшое отверстие в большинстве случаев невозможно. Троакар извлекают из брюшной полости, в то время как желчный пузырь остаётся плотно захваченным зажимом. Рекомендуют использовать зажим Келли, установленный на шейку пузыря. После этого начинают вытягивать зажим.
Разрез фасции по каналу от супраумбиликального троакара можно расширить, либо разводя зажим Келли, либо разрезая фасцию малым скальпелем между браншами зажима.
Этот процесс контролируют видеоскопом, находящимся в троакаре под мечевидным отростком. После извлечения желчного пузыря из брюшной полости пневмоперитонеум уже не удастся сохранить, поскольку отверстие в фасции будет открыто. Дефект в фасции закрывают простыми одиночными швами, проведёнными через его верхний и нижний края. После зашивания фасции брюшную полость вновь заполняют углекислым газом и проверяют качество закрытия раны над пупком. Также проверяют ложе желчного пузыря, орошают диафрагмальную поверхность печени и подпечёночное пространство раствором антибиотика. После завершения ирригации аспирируют как можно большее количество жидкости. Если брюшная полость была загрязнена желчью или камнями, ирригацию продолжают до тех пор, пока не исчезнут все следы желчи в промывной жидкости. Во многих случаях камни, попавшие в брюшную полость, удаётся удалить отсосом или зажимом.
P.S. *Перед удалением желчного пузыря считаем целесообразным через отверстие латерального порта ввести силиконовую дренажную трубку диаметром 6 мм, которую следует ориентировать к области ложа желчного пузыря и культи пузырного протока. В течение ближайших суток дренаж обеспечит отток воспалительного экссудата, крови и желчи. Дренаж следует фиксировать к коже швом.
После окончания промывания выпускают газ из брюшной полости, прекращают инсуффляцию и удаляют троакары. Дефекты в фасции, созданные троакарами, закрывать не обязательно. Кожные раны следует закрывать подкожными рассасывающимися швами и стерильной повязкой.
Видео техники и этапов лапароскопической холецистэктомии
Посетите раздел других видео уроков по хирургии.
— Также рекомендуем «Ход операции ревизии желчных путей через чреспузырный лапароскопический доступ»


