Врожденные дивертикулы желчного пузыря
Желчный пузырь располагается под печенью и выполняет важную функцию – накапливает, концентрирует специальный секрет. Потом через протоки жидкость поступает в 12-перстную кишку и участвует в процессе переваривания пищи. В здоровых органах процесс выработки, передачи и пр. происходит на уровне рефлексов, как только в ротовую полость попала еда. Желчный пузырь по своей форме напоминает грушу длиной до 8 сантиметров. Объём в течение дня меняется и способен вместить 40 куб. см до 60 куб. см жидкости.
Заболевания, поражающие полый орган, способны нанести существенный урон не только работе пузыря, но и здоровью человека в целом. Одна из таких болезней – деформация стенок и утолщение слоя мышц, окружающих грушевидный орган. Выпячивание может быть одно, а может возникать во множестве, провоцируя дивертикулёз. Дивертикул желчного пузыря – это редкое заболевание, способствующее образованию на внутренней стенке глубоких каналов. Мешковидный дивертикул размещается в основном на дне органа или ближе к кольцевому сегменту.
Нередко такой недуг провоцирует серьёзные нарушения и осложнения. В этом случае единственный способ спасти пациента – провести оперативное вмешательство по резекции поражённого участка организма.
Стоит отметить, что болезнь является причиной частых обращений пациентов за медицинской помощью. Процент заболевших составляет всего лишь единицу. При этом женщин обращается в три раза больше, чем мужчин. Группа риска – это люди пожилого возраста.
Дивертикулёз способен распространиться по всей поверхности желчного пузыря, а может локализоваться на дне. Проход образуется в области кольцевого сегмента стенок, тем самым закрыв его, препятствуя жидкости нормально выходить в протоки. Утолщение стенок пузыря в определённых участках достигает одного сантиметра. При этом мышечный слой превышает норму в несколько раз. В результате протекающих процессов внутри развивается воспаление, переходящее в хроническую стадию.
Симптомы
Образование в организме дивертикула не проявляется особой симптоматикой. Когда выпячивание начинает приобретать аномальный размер, то внутренне пространство пузыря резко уменьшается, желчь застаивается и провоцирует сильный болевой синдром. Однако в результате дальнейшего развития заболевания сильнее проявляются признаки иных болезней, связанных с функционированием помощника печени.
- Желтуха. Характерным симптомом данного недуга является изменение цвета кожных покровов, белков глаз и языка. Цвет становится жёлтым из-за увеличения в крови билирубина. Также появляется болевой синдром, характеризующийся приступами. Источник находится справа вверху живота.
- Колики. Боль возникает неожиданно, без видимых причин. Это может случиться на улице, дома, на работе, ночью или днём. Дискомфорт мучительный, схваткообразный. Попытка найти удобную позу для снижения синдрома не приводит к результатам.
- Происходит формирование в период возникновения желтухи, когда кожа меняет цвет, пациента мучают приступы сильной боли. Данный вид недуга можно назвать механическим заболеванием желчного пузыря. При этом температура тела растёт.
Потребление жирной пищи, острой или солёной помогает быстрому выведению из органа печёночного секрета. Однако дивертикулы продолжают держать внутри мешочков желчь, что в результате приводит к постепенному появлению воспалительного процесса. При этом важную роль играет размер выхода сформированного мешочка. Если канал узкий, желчь будет оставаться внутри и воспаляться.
Причины
Появление в организме дивертикула желчного пузыря происходит двумя путями:
- Врождённая аномалия. Такое редко встречается. Патология постепенно развивалась в период внутриутробного созревания плода.
- Приобретённое поражение. Данный тип аномального развития связан с естественным выполнением функций органа.
Врождённый, или истинный, дивертикул образуется внутри органа. Внешне это никак не проявляется, поскольку мышечный слой уплотнился. Отсутствуют симптомы, признаки. Главное место расположения проходов – дно или шейка.
Дивертикул желчного пузыря
Полученный в процессе жизнедеятельности недуг (приобретённый) локализуется в месте, где отмечается снижение тонуса эластичных волокон. При нормальном развитии желчного пузыря волокна обволакивают орган изнутри и создают надёжную защиту от негативных воздействий печёночного секрета.
Причиной возникновения дивертикул становится тонкая стенка. Видны следы прободения. Выпячивание наружу происходит из-за появления желчного камня внутри.
Из приобретённых дивертикулов различают синусы Рокитанского-Ашоффа. Этот вид болезни развивается на фоне хронического течения воспаления. Давление внутри органа постепенно растёт, выпячивания проявляются на наружном слое пузыря.
Диагностика
Диагностирование заболевания является главным при постановке диагноза, назначении лечения и проведении оперативного вмешательства. Диагностика проводится с помощью медицинского оборудования.
УЗИ
Это наиболее распространённый и точный метод диагностики дивертикулов желчного пузыря. Метод обследования представляет собой осматривание внутренних органов путём выдачи ультразвуковых волн. Выпускаются и принимаются указанные волны посредством медицинского оборудования УЗИ-сканера. Ультразвук проникает в тело на небольшую глубину. Здесь он отражается от внутренних органов. В результате на экране видно состояние обследуемых частей тела.
С помощью прибора видны чёткие очертания пузыря, а также находящиеся рядом посторонние образования. Определяется их форма, размер.
КТ
Компьютерная томография (КТ) также даёт хорошие результаты по обследованию пациентов, страдающих дивертикулом желчного пузыря.
С помощью аппарата исследуют внутренние структуры проверяемых органов. При этом сами органы остаются целыми. Если новообразование имеет минимальные размеры – томограф сможет это изучить.
МРТ
Магнитно-резонансная томография (МРТ) дополняет и подтверждаёт данные предыдущих исследований. Аппарат отправляет данные на компьютер. Специальное программное обеспечение расшифровывает полученную информацию и выдаёт на монитор в виде картинок. Согласно этим данным врач смотрит размер исследуемого пузыря, структурные изменения, конфигурацию. Также на снимках видно качество взаимодействия внутренних органов и систем организма.
Прочие методы диагностики
Определить существование в желчном пузыре образований, не являющихся нормой, помогает сонография и холецистография. Указанные методики позволяют рассмотреть внутренне строение органа и определить возможные дополнительные структуры, неотделимые от стенок и имеющие чёткие границы.
Перед началом обследования пациенту дают пищу, обладающую желчегонными свойствами. В период исследования видны сокращательные действия пузыря, но внутренние образования двигаются медленнее, чем орган, и потому хорошо видны.
Также для определения используют рентген с контрастом.
Обследуемый выпивает вещество. Жидкость проникает в тонкий кишечник, потом в печень, где смешивается с желчью, затем постепенно перетекает в пузырь. Обследование проводится спустя 12 часов после принятия контрастного вещества. Полученные снимки тщательно изучаются: строение органа, структурные изменения.
Лечение
Эффективная терапия заболеваний заключается в комплексном использовании всех методов. Это значит, что, кроме медикаментозного лечения, соблюдается диета. Использование хирургического вмешательства проводится только как крайняя мера, если предыдущие способы не помогли.
Дивертикул желчного пузыря может не беспокоить человека на протяжении всей жизни. Однако под воздействием внутренних и внешних факторов способен внезапно воспалиться. В зависимости от фактора, спровоцировавшего недуг, назначается лечение.
Питание
Из меню исключить жирные блюда, солёные и копчёные. Убрать фаст-фуд и газированные напитки. Больше пить воды, соков, компотов. Порции дробные, в сутки принимать 5-6 раз.
Медикаменты
Назначают антибиотики, чтобы снять воспалительные процессы. Для нормализации функционирования пузыря назначают ферментативные препараты и спазмолитики. Окончательное устранение симптоматики проводят противовоспалительными средствами. При необходимости прописывают анальгетики.
Хирургия
Для резекции органа используют лапароскопию. Метод позволяет избежать осложнений в послеоперационный период.

УЗИ сканер H60
Точность, легкость, быстрота!
Универсальная система — современный дизайн, высокая функциональность и простота в использовании.
Введение
Дивертикул желчного пузыря — редкая врожденная патология, которую относят к аномалиям развития пузыря, встречающаяся, по данным разных статистик, в 0,04-1,00% случаев [1, 3].
Аномалии желчного пузыря принято подразделять на 4 типа:
- 1-й тип — аномалии формы (перегибы, перегородки, желчный пузырь в виде бычьего рога, крючковидный, S-образный, ротообразный, в виде фригийского колпака);
- 2-й тип — аномалии положения (внутрипеченочное, внепеченочное, интерпозиция, инверсия, дистопия, ротация);
- 3-й тип — аномалии количества (агенезия, удвоение, дивертикулы);
- 4-й тип — аномалии размеров (гипогенезия, гигантский желчный пузырь).
Дивертикулы желчного пузыря относятся к 3-му типу и представляют собой мешковидное выпячивание стенки пузыря на ограниченном участке вследствие локального отсутствия эластического каркаса стенки.
Дивертикулы могут быть врожденными и приобретенными [7], причина первых кроется в нарушении внутриутробного развития. Так, дивертикулы тела и шейки могут исходить из сохраняющихся пузырно-печеночных протоков, которые в норме в эмбриональном периоде соединяют желчный пузырь с печенью. Дивертикулы дна образуются при неполном повторном формировании просвета в плотном эпителиальном зачатке желчного пузыря. При перетягивании неполной перегородкой области дна желчного пузыря образуется небольшая полость. Эти дивертикулы встречаются редко и не имеют клинического значения.
Приобретенные дивертикулы в полых органах развиваются при сочетанном воздействии двух главных факторов: наличии слабости или расхождения мышечной стенки и высокого давления внутри органа.
Как правило, приобретенные дивертикулы желчного пузыря образуются в проекции дефекта эластических волокон при наличии сопутствующего воспаления стенки.
По строению различают истинные и ложные дивертикулы [5, 6]. Истинный дивертикул представляет собой выпячивание участка всех слоев стенки органа, ложный — только слизистой оболочки. Истинные дивертикулы являются врожденными, в то время как ложные дивертикулы — приобретенными. По данным М. Sirakov и соавт., частота псевдодивертикулов желчного пузыря составляет 8,2% [6].
Образование приобретенных ложных дивертикулов — синусов Ашоффа-Рокитанского сопровождает аденомиоматоз — редкое доброкачественное пролиферативное заболевание, встречающееся у 6% больных с желчнокаменной болезнью, характеризующееся гиперпластическими изменениями слизистой и мышечной оболочек с утолщением стенки пузыря в несколько раз [2].
По мнению некоторых авторов, карман Гартмана также представляет собой небольшой луковицеобразный дивертикул, образующийся при наличии определенных анатомических особенностей — острого угла между воронкой и шейкой желчного пузыря, находящийся на нижней поверхности желчного пузыря [4]. При таком варианте нарушается отток желчи, что может способствовать застойным явлениям и формированию камней.
Диагностика дивертикулов возможна на основании данных эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ), магнитно-резонансной холангиопанкреатографии (МРХПГ). Однако эти методы диагностики обременительны для пациентов, сопряжены с лучевой нагрузкой (ЭРХПГ) и являются дорогостоящими. Использование МРХПГ затруднительно у пациентов с клаустрофобией.
В то же время общедоступный относительно простой ультразвуковой метод также позволяет установить диагноз, при этом удается визуализировать дополнительную структуру округлой или овальной формы с четкими контурами рядом с желчным пузырем. Данное дополнительное образование визуализируется в различных позициях. Содержимое дивертикула варьирует от анэхогенного до неоднородного при наличии конкрементов в полости желчного пузыря. Дифференциальную диагностику проводят с аномалиями желчного пузыря (перетяжки, двойной желчный пузырь), с перфоративным холециститом с наличием затека в ложе желчного пузыря, с кистами печени.
Для иллюстрации приводим клиническое наблюдение успешной ультразвуковой диагностики дивертикула желчного пузыря.
Клиническое наблюдение
Пациентка Е., 1972 года рождения, обратилась с жалобами на ощущения тяжести, дискомфорта, периодически возникающие ноющие боли в правом подреберье после приема пищи, чувство горечи во рту после еды.
При осмотре живот оставался мягким, чувствительным при пальпации в правом подреберье.
При обследовании в общем и в биохимическом анализах крови патологии выявлено не было.
При УЗИ: печень в размерах не увеличена: переднезадний размер правой доли 10,3 см, вертикальный размер правой доли 14,8 см, переднезадний размер левой доли 5,1 см. Диафрагмальный край ровный. Структура паренхимы однородная. Эхогенность несколько повышена. Внутри- и внепеченочные желчные протоки не расширены. Диаметр воротной вены 0,8 см.
Диаметр проксимальной части холедоха 0,3 см. Желчный пузырь типично расположен, размерами 7,5 х 2,2 см, с перегибами ближе к шейке и в теле (рис. 1). Контуры четкие, ровные. Стенка толщиной 0,2 см, эхогенность стенки повышена. Содержимое пузыря гомогенное.
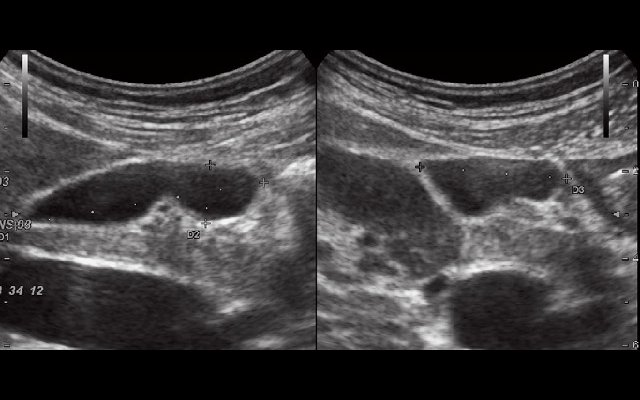
Рис. 1. Эхограмма желчного пузыря до пищевой нагрузки.
В ложе ближе к шейке желчного пузыря, нечетко дифференцируясь от задней стенки, определяется жидкостная структура с тонкими стенками и однородным содержимым размерами 0,9 х 0,6 х 1,1 см (рис. 2), аваскулярная (рис. 3, 5), не меняющая размеров и формы после пищевой нагрузки (рис. 4). Соустье между описываемой структурой и задней стенкой пузыря визуализируется нечетко.
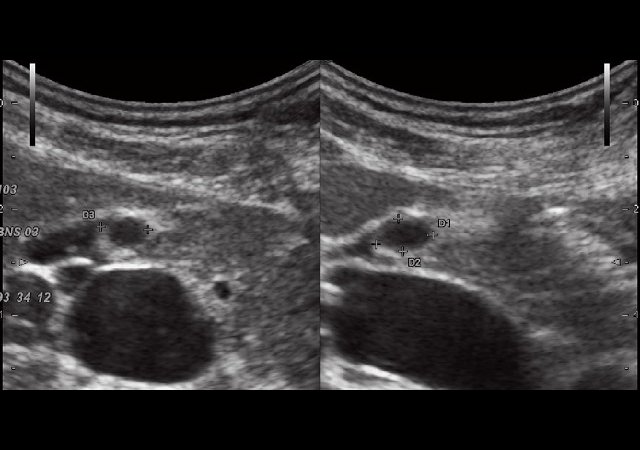
Рис. 2. Эхограмма дивертикула задней стенки желчного пузыря до пищевой нагрузки.
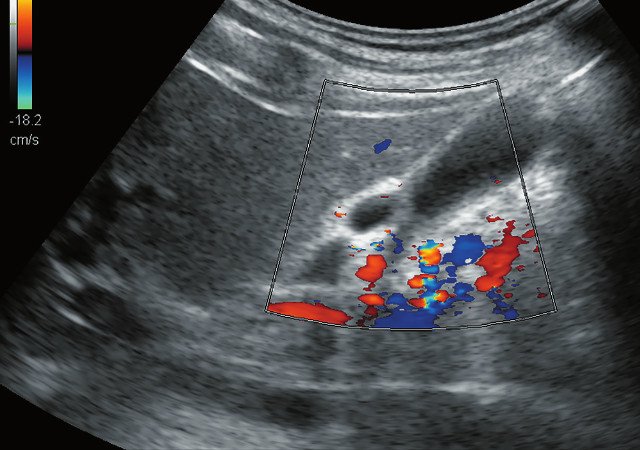
Рис. 3. Эхограмма желчного пузыря в режиме ЦДК до пищевой нагрузки.
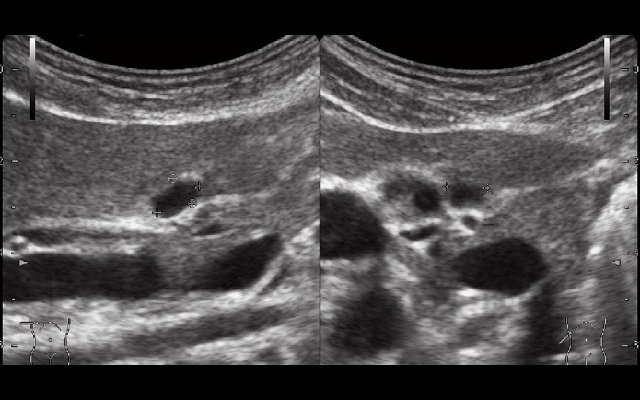
Рис. 4. Эхограмма дивертикула задней стенки желчного пузыря после пищевой нагрузки.
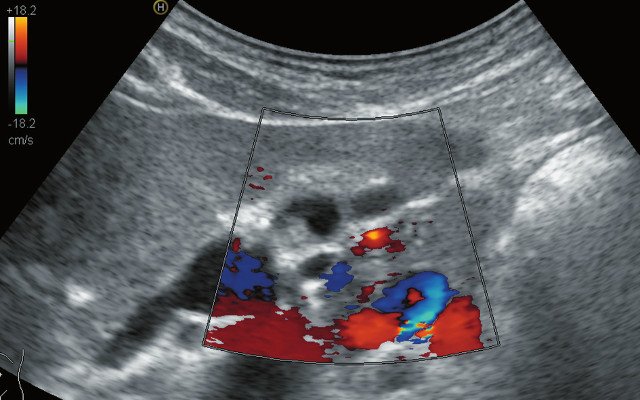
Рис. 5. Эхограмма желчного пузыря в режиме ЦДК после пищевой нагрузки.
Поджелудочная железа и селезенка: патологических изменений не выявлено.
Заключение: киста печени? дивертикул желчного пузыря? деформация желчного пузыря.
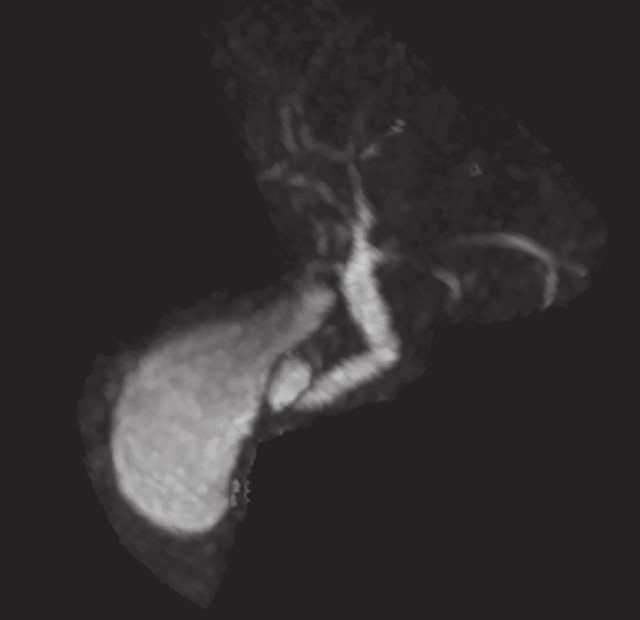
С учетом данных УЗИ проведены МРХПГ и магнитно-резонансная томография органов брюшной полости и забрюшинного пространства. На серии полученных МР-томограмм (на фоне артефактов от движения): печень в размерах не увеличена. Очаговых изменений в паренхиме печени достоверно не выявлено (исследование проводилось без внутривенного контрастного усиления). Желчный пузырь вертикально расположен, размерами 62 х 28 мм, вдоль медиальной стенки пузыря, ближе к шейке, визуализируется небольшое округлой формы жидкостное образование с тонкими стенками размерами 11 х 8 х 12 мм, МР-сигнал от образования идентичен МР-сигналу от содержимого пузыря, при МРХПГ отмечается тонкая шейка между пузырем и образованием диаметром до 1,7 мм; МР-сигнал от содержимого желчного пузыря не изменен, в просвете конкрементов не выявлено (рис. 6).

Рис. 6. МР-холангиопанкреатограмма органов брюшной полости и забрюшинного пространства.
Общий желчный проток несколько расширен до 7 мм, с четкими контурами; пузырный проток хорошо визуализируется диаметром до 3 мм, извит. Общий печеночный проток не расширен (6 мм), область бифуркации хорошо выражена, без особенностей. Долевые протоки не расширены, сегментарные протоки прослеживаются.
При исследовании поджелудочной железы, почек и надпочечников диагностически значимых изменений не выявлено.
Заключение: МР-признаки дивертикула желчного пузыря. Вертикально расположенный желчный пузырь.
Заключение
Представленное клиническое наблюдение иллюстрирует случай успешной ультразвуковой диагностики дивертикула желчного пузыря при рутинном исследовании гепатобилиарной зоны у пациентки с невыраженными симптомами дискинезии желчевыводящих путей.
Литература
- Вартанян В.Ф., Маркауцан П.В. Операции на желчном пузыре и желчевыводящих протоках: Учебно-методическое пособие. Минск: БГМУ, 2007. 16 с.
- Перфильев В.В., Янаков Р.В., Ковалева Л.С., Абубакаров Р.С., Перфильева З.А. Ультразвуковая диагностика аденомиоматоза желчного пузыря // Ультразвуковая и функциональная диагностика. 2004; 1: 18-23.
- Самохина А.В. Варианты строения желчного пузыря и желчевыводящих протоков при использовании современных методов инструментального исследования (обзор литературы) // Журнал Гродненского государственного медицинского университета. 2011; 3: 3-6.
- Khan L.F., Naushaba H., Begum J., Chowdhury Md. S., Ara J.G. Study of Hartmann’s Pouch of the Gallbladder // Delta Med Col J. 2014; 2 (2): 68-70.
- Rajguru J., Jain S., Khare S., Fulzele R.R., Ghai R. Embryological Basis and Clinical Correlation of the Rare Congenital Anomaly of the Human Gall Bladder: «The Diverticulum» — A Morphological Study // J Clin Diagn Res. 2013; 7 (10): 2107-2110.
- Sirakov M., Trichkov V., Megdanski Kh., Murmarov M., Trichkov Zh. Diverticula and Pseudodiverticula of the Gallbladder in Chronic Calculous Cholecystitis // Khirurgiia (Sofiia). 1996; 49 (5): 35-36.
- Дивертикулярная болезнь https://www.tiensmed.ru/news/diverticular-m6g.html.

УЗИ сканер H60
Точность, легкость, быстрота!
Универсальная система — современный дизайн, высокая функциональность и простота в использовании.
Классификация врождённых аномалий жёлчных путей
Аномалии выроста первичной передней кишки
- Отсутствие выроста
- Отсутствие жёлчных протоков
- Отсутствие жёлчного пузыря
- Дополнительные выросты или расщепление выроста
- Дополнительный жёлчный пузырь
- Двудольный жёлчный пузырь
- Дополнительные жёлчные протоки
- Миграция выроста влево (в норме вправо)
- Левостороннее расположение жёлчного пузыря
Аномалии формирования просвета из плотного жёлчного выроста
- Нарушение формирования просвета жёлчных протоков
- Врождённая облитерация жёлчных протоков
- Врождённая облитерация пузырного протока
- Киста холедоха
- Нарушение формирования просвета жёлчного пузыря
- Рудиментарный жёлчный пузырь
- Дивертикул дна пузыря
- Серозный тип «фригийского колпака»
- Жёлчный пузырь в форме песочных часов
Сохранение пузырно-печёночного протока
- Дивертикул тела или шейки жёлчного пузыря
Сохранение внутрипеченочно расположенного жёлчного пузыря
Аномалии закладки зачатка жёлчного пузыря
- Ретросерозный тип «фригийского колпака»
Дополнительные складки брюшины
- Врождённые спайки
- Блуждающий жёлчный пузырь
Аномалии печёночной и пузырной артерий
- Дополнительные артерии
- Аномальное расположение печёночной артерии относительно пузырного протока
Эти врождённые аномалии обычно не имеют клинического значения. Иногда аномалии жёлчных путей вызывают застой жёлчи, воспаление и образование жёлчных камней. Это имеет значение для рентгенологов и хирургов, оперирующих на жёлчных путях или выполняющих трансплантацию печени.
Аномалии жёлчных путей и печени могут сочетаться с другими врождёнными аномалиями, в том числе с пороками сердца, полидактилией и поликистозом почек. Развитие аномалий жёлчных путей может быть связано с вирусными инфекциями у матери, например с краснухой.
 [9], [10], [11], [12], [13]
[9], [10], [11], [12], [13]
Отсутствие жёлчного пузыря
Различают два типа этой редкой врождённой аномалии.
Аномалии типа I связаны с нарушением отхождения жёлчного пузыря и пузырного протока из печёночного дивертикула передней кишки. Эти аномалии часто сочетаются с другими аномалиями жёлчевыводящей системы.
Аномалии типа II связаны с нарушением формирования просвета в плотном зачатке жёлчного пузыря. Обычно они сочетаются с атрезией внепеченочных жёлчных протоков. Жёлчный пузырь имеется, только в рудиментарном состоянии. Эти аномалии выявляются у младенцев с признаками врождённой атрезии жёлчных путей.
В большинстве случаев у таких детей имеются и другие серьёзные врождённые аномалии. Взрослые обычно не имеют других аномалий. В некоторых случаях возможны боли в правом верхнем квадранте живота или желтуха. Невозможность выявить жёлчный пузырь при УЗИ иногда расценивают как заболевание жёлчного пузыря и направляют больного на операцию. Врачу следует помнить о возможности агенезии или эктопической локализации жёлчного пузыря. Важнейшее значение для установления диагноза имеет холангиография. Невыявление жёлчного пузыря во время операции не может служить доказательством его отсутствия. Жёлчный пузырь может располагаться внутри печени, скрываться выраженными спайками, атрофироваться вследствие холецистита.
Следует провести интраоперационную холангиографию.
Двойной жёлчный пузырь
Двойной жёлчный пузырь встречается очень редко. При эмбриональном развитии в печёночном или общем жёлчном протоке часто образуются мелкие карманы. Иногда они сохраняются и образуют второй жёлчный пузырь, имеющий собственный пузырный проток, который может проходить непосредственно через ткань печени. Если карман образуется из пузырного протока, два жёлчных пузыря имеют общий У-образный пузырный проток.
Двойной жёлчный пузырь можно выявить с помощью различных методов визуализации. В дополнительном органе часто развиваются патологические процессы.
Двудольный жёлчный пузырь — чрезвычайно редкая врождённая аномалия. В эмбриональном периоде происходит удвоение зачатка жёлчного пузыря, но исходное соединение сохраняется и образуются два отдельных самостоятельных пузыря с общим пузырным протоком.
Аномалия не имеет клинического значения.
 [14], [15], [16], [17], [18], [19], [20], [21], [22]
[14], [15], [16], [17], [18], [19], [20], [21], [22]
Дополнительные жёлчные протоки
Дополнительные жёлчные протоки встречаются редко. Дополнительный проток обычно относится к правым отделам печени и соединяется с общим печёночным протоком на отрезке между его началом и местом впадения пузырного протока. Однако он может соединяться с пузырным протоком, жёлчным пузырем или общим жёлчным протоком.
Пузырно-печёночные протоки образуются вследствие сохранения существующего у плода соединения жёлчного пузыря с паренхимой печени при нарушении реканализации просвета правого и левого печёночных протоков. Отток жёлчи обеспечивается пузырным протоком, впадающим непосредственно в сохранный печёночный или общий печёночный проток или в двенадцатиперстную кишку.
Наличие дополнительных протоков необходимо учитывать при операциях на жёлчных путях и трансплантации печени, поскольку при случайной их перевязке или пересечении могут развиться стриктуры или фистулы.
 [23], [24], [25]
[23], [24], [25]
Левостороннее расположение жёлчного пузыря
При этой редко встречающейся аномалии жёлчный пузырь располагается под левой долей печени слева от серповидной связки. Он образуется, когда в эмбриональном периоде зачаток от печёночного дивертикула мигрирует не вправо, а влево. В то же время возможно независимое образование второго жёлчного пузыря из левого печёночного протока при нарушении развития или регрессировании нормально расположенного жёлчного пузыря.
При транспозиции внутренних органов сохраняется нормальное взаиморасположение жёлчного пузыря и печени, находящихся в левой половине живота.
Левостороннее расположение жёлчного пузыря не имеет клинического значения.
Синусы Рокитанского-Ашоффа
Синусы Рокитанского-Ашоффа представляют собой грыжеподобные выпячивания слизистой оболочки жёлчного пузыря через мышечный слой (интрамуральный дивертикулёз), которые бывают особенно выражены при хроническом холецистите, когда давление в просвете пузыря повышается. При пероральной холецистографии синусы Рокитанского-Ашоффа напоминают венец вокруг жёлчного пузыря.
Складчатый жёлчный пузырь
Жёлчный пузырь в результате резкого перегиба в области дна деформируется таким образом, что напоминает так называемый фригийский колпак.
Фригийский колпак — это коническая шапочка или колпак с изогнутой или наклоненной кпереди верхушкой, которую носили древние фригийцы; его называют «колпаком свободы» (Оксфордский толковый словарь английского языка). Выделяют две разновидности аномалии.
- Изгиб между телом и дном — ретросерозный «фригийский колпак». Его причиной является образование аномальной складки жёлчного пузыря внутри эмбриональной ямки.
- Изгиб между телом и воронкой — серозный «фригийский колпак». Его причина — аномальной изгиб самой ямки на ранних этапах развития. Изгиб жёлчного пузыря фиксируется фетальными связками или остаточными септами, образующимися вследствие задержки формирования просвета в плотном эпителиальном зачатке жёлчного пузыря.
Опорожнение складчатого жёлчного пузыря не нарушено, поэтому аномалия не имеет клинического значения. О ней следует знать, чтобы правильно интерпретировать данные холецистографии.
Жёлчный пузырь в виде песочных часов. Вероятно, эта аномалия является разновидностью «фригийского колпака», предположительно серозного типа, только более выраженной. Постоянство положения дна во время сокращения и небольшие размеры сообщения между двумя частями жёлчного пузыря свидетельствуют о том, что это фиксированная врождённая аномалия.
 [26], [27], [28], [29], [30], [31]
[26], [27], [28], [29], [30], [31]
Дивертикулы жёлчного пузыря и протоков
Дивертикулы тела и шейки могут исходить из сохраняющихся пузырно-печёночных протоков, которые в норме в эмбриональном периоде соединяют жёлчный пузырь с печенью.
Дивертикулы дна образуются при неполном повторном формировании просвета в плотном эпителиальном зачатке жёлчного пузыря. При перетягивании неполной перегородкой области дна жёлчного пузыря образуется небольшая полость.
Эти дивертикулы встречаются редко и не имеют клинического значения. Врождённые дивертикулы следует отличать от псевдодивертикулов, развивающихся при заболеваниях жёлчного пузыря в результате его частичной перфорации. Псевдодивертикул в таком случае обычно содержит крупный жёлчный камень.
 [32], [33], [34], [35]
[32], [33], [34], [35]
Внутрипеченочное расположение жёлчного пузыря
Жёлчный пузырь в норме окружён тканью печени до 2-го месяца внутриутробного развития; в дальнейшем он занимает положение вне печени. В некоторых случаях внутрипеченочное расположение жёлчного пузыря может сохраняться. Жёлчный пузырь располагается выше, чем в норме, и в большей или меньшей степени окружён тканью печени, но не полностью. В нем часто развиваются патологические процессы, поскольку его сокращения затруднены, что способствует инфицированию и последующему образованию жёлчных камней.
Врождённые спайки жёлчного пузыря
Врождённые спайки жёлчного пузыря встречаются очень часто. Они представляют собой листки брюшины, которые формируются во время эмбрионального развития при растяжении передних отделов брыжейки, образующих малый сальник. Спайки могут проходить от общего жёлчного протока в латеральном направлении поверх желчного пузыря к двенадцатиперстной кишке, к печёночному изгибу толстой кишки и даже к правой доле печени, вероятно, закрывая сальниковое отверстие (винслово отверстие). При менее выраженных изменениях спайки распространяются от малого сальника через пузырный проток и спереди к жёлчному пузырю или образуют брыжейку жёлчного пузыря («блуждающий» жёлчный пузырь).
Эти спайки не имеют клинического значения. При оперативных вмешательствах их не следует принимать за воспалительные спайки.
 [36], [37], [38], [39], [40], [41], [42], [43]
[36], [37], [38], [39], [40], [41], [42], [43]
Блуждающий жёлчный пузырь и перекрут жёлчного пузыря
В 4-5% случаев у жёлчного пузыря имеется поддерживающая его мембрана. Брюшина охватывает жёлчный пузырь и сходится в виде двух листков, образуя складку или брыжейку, фиксирующую жёлчный пузырь к нижней поверхности печени. Эта складка может позволять жёлчному пузырю «висеть» на 2-3 см ниже поверхности печени.
Подвижный жёлчный пузырь может поворачиваться, что приводит к его перекруту. При этом кровоснабжение пузыря нарушается, вследствие может развиться инфаркт.
Перекрут жёлчного пузыря обычно происходит у худых пожилых женщин. По мере старения жировой слой сальника уменьшается, а снижение тонуса мышц брюшной полости и таза приводит к значительному смещению органов брюшной полости в каудальном направлении. Жёлчный пузырь, имеющий брыжейку, может перекручиваться. Это осложнение может развиться в любом, в том числе и в детском, возрасте.
Перекрут проявляется внезапными сильными болями постоянного характера в эпигастральной области и правом подреберье, иррадиирующими в спину и сопровождающимися рвотой и коллапсом. Пальпируется опухолевидное образование, напоминающее увеличенный жёлчный пузырь, которое может исчезнуть в течение нескольких часов. Показана холецистэктомия.
Рецидивы неполного перекрута сопровождаются острыми эпизодами описанных выше симптомов. При УЗИ или КТ жёлчный пузырь локализуется в нижней части живота и даже в полости таза, удерживаясь на длинном, изогнутом книзу пузырном протоке. Показана холецистэктомия на ранних сроках жизни.
Аномалии пузырного протока и пузырной артерии
В 20% случаев пузырный проток соединяется с общим печёночным протоком не сразу, располагаясь параллельно ему в одном соединительнотканном туннеле. Иногда он спирально обвивается вокруг общего печёночного протока.
Эта аномалия имеет очень большое значение для хирургов. Пока не будет тщательно отделён пузырный проток и выявлено место его соединения с общим печёночным протоком, сохраняется риск перевязки общего печёночного протока с катастрофическими последствиями.
Пузырная артерия может отходить не от правой печёночной артерии, как в норме, а от левой печёночной или даже от гастродуоденальной артерии. Дополнительные пузырные артерии обычно отходят от правой печёночной артерии. В этом случае хирург также должен быть внимателен, выделяя пузырную артерию.
 [44], [45], [46], [47], [48], [49]
[44], [45], [46], [47], [48], [49]
Доброкачественные стриктуры желчных протоков
Доброкачественные стриктуры жёлчных протоков встречаются редко, обычно после оперативных вмешательств, особенно после лапароскопической или «открытой» холецистэктомии. Кроме того, они могут развиваться после трансплантации печени, при первичном склерозирующем холангите, хроническом панкреатите и травмах живота.
Клиническими признаками стриктур жёлчных протоков являются холестаз, который может сопровождается сепсисом, и боли. Диагноз устанавливают с помощью холангиографии. В большинстве случаев причину заболевания удаётся установить на основании клинической картины.
 [50], [51], [52], [53], [54], [55], [56]
[50], [51], [52], [53], [54], [55], [56]

