Вирховская железа при раке желудка
Лимфогенное метастазирование[править|править
вики-текст]
Метастазы рака желудка обнаруживаются
в регионарных лимфатических узлах: по
ходу левой и правой желудочных артерий,
правой и левой желудочно-сальниковых,
селезеночной — регионарных узлах
первого этапа лимфооттока; чревных
узлах (второго этапа лимфооттока);
парааортальных, паракавальных и других.
Выделяют специфические формы лимфогенного
метастазирования:
Метастазы
Вирхова («Вирховские узлы») —
поражение лимфатических узлов левой
надключичной области, между
ножками грудино-ключично-сосцевидной
мышцы;Метастазы
Шницлера — в параректальныелимфоузлы;Метастазы
Айриша — в подмышечные лимфоузлы;Метастаз
сестры Марии Джозеф — в пупок по
ходу круглой связки печени;Метастазы
Крукенберга — в яичники.
Первые два вида можно выявить пальпаторно
и при УЗИ;
для подтверждения используется
пункционная биопсия. Рак Крукенберга
выявляется при УЗИ и лапароскопии, может
быть произведена лапароскопическая
УЗИ и пункция[10].
Указанные виды метастазов свидетельствуют
о поздней стадии рака, когда резектабельность
опухоли сомнительна.
7. Фгс, лапароскопия, лапароцентез
Лапароцентез—
прокол передней брюшной стенки с
целью обнаружения или исключения
наличия патологического содержимого:
крови, желчи, экссудата и других жидкостей,
а также газа в брюшной полости. Кроме
того, лапароцентез выполняют для
наложения пневмоперитонеума перед
лапароскопией и некоторыми
рентгенологическими исследованиями,
например, по поводу патологии диафрагмы.
Показания к лапароцентезу
—
Закрытая травма живота в случае
отсутствия достоверных клинических,
рентгенологических и лабораторных
признаков повреждения внутренних
органов.—
Сочетанные повреждения головы, туловища,
конечностей.—
Политравма, особенно осложненная
травматическим шоком и коматозным
состоянием.—
Закрытая травма живота и сочетанная
травма у лиц в состоянии алкогольного
опьянения и наркотического оглушения.—
Неопределенная клиническая картина
острого живота в результате введения
наркотического анальгетика на
догоспитальном этапе.—
Быстрое угасание жизненных функций
при сочетанной травме, необъяснимое
повреждениями головы, груди и
конечностей.—
Проникающее ранение груди с вероятным
ранением диафрагмы (ножевая рана
ниже 4 ребра) при отсутствии показаний
к экстренной торакотомии.—
Невозможность исключить травматический
дефект диафрагмы торакоскопией,
рентгеноконтрастным исследованием
раневого канала (вульнеографией) и
осмотром при первичной хирургической
обработке раны грудной стенки.—
Подозрение на перфорацию полого органа,
кисты; подозрение на внутрибрюшное
кровотечение и перитонит.
По виду и лабораторному исследованию
жидкости, полученной при лапароцентезе
(примесь желудочного, кишечного
содержимого, желчи, мочи, повышенное
содержание амилазы) можно предположить
повреждение или заболевание определенного
органа и выработать адекватную лечебную
программу.
Необоснованная диагностическая лапаротомияпо
поводу ложного острого живота отрицательно
отражается на состоянии
больного.Диагностическая
лапаротомияу пострадавшего с
политравмой может представлять опасность
для жизни, так как угнетает диафрагмальное
дыхание и увеличивает гипоксию. В
ургентной абдоминальной хирургии
наблюдаются послеоперационные
аспирационные пневмониты, делирий и
эвентрация кишечника, особенно в группе
лиц, находившихся в состоянии алкогольного
опьянения. Поэтому лапароцентез
предпочтительнее.
К решению вопроса о проведении
диагностического лапароцентеза следует
подходить индивидуально, учитывая
особенности клинической ситуации.
При наличии резерва времени лапароцентезу
предшествуют подробный сбор анамнеза,
тщательное объективное исследование
больного, лабораторная и лучевая
диагностика. В критических ситуациях,
при нестабильной гемодинамике резерв
времени для выполнения стандартного
диагностического алгоритма отсутствует.
Лапароцентез может быстро подтвердить
повреждение органов брюшной полости.
Быстрота, несложность, достаточно
высокая информативность лапароцентеза,
минимальный набор инструментов
являются его преимуществами в случае
массового поступления пострадавших.
Противопоказания к лапароцентезу
— выраженный метеоризм, спаечная
болезнь брюшной полости, послеоперационная
вентральная грыжа—
ввиду реальной опасности ранения стенки
кишки.
Методика лапароцентеза
В настоящее время методом выбора
лапароцентеза является троакарная
пункция, которая, как правило, выполняется
под местной инфильтрационной анестезией
по средней линии на 2 см ниже пупка.
Остроконечным скальпелем делают разрез
до 1 см кожи, подкожной клетчатки и
апоневроза. Двумя цапфами захватывают
пупочное кольцо и максимально поднимают
стенку живота для создания в брюшной
полости безопасного пространства
при введении троакара. Г.А. Орлов (1947)
исследовал на пироговских распилах
трупов топографию внутренних органов
брюшной полости при тяге за апоневроз
в зоне пупка во время лапароцентеза.
Петли тонкой кишки, восходящая и
нисходящая ободочная кишка смещаются
к средней линии. В брюшной полости
образуется пространство без внутренних
органов высотой от 8 до 14 см под точкой
приложения тяги. Высота полости между
брюшной стенкой и внутренностями
постепенно уменьшается по мере удаления
от этой точки.
Троакар умеренным усилием вращательными
движениями вводят в брюшную полости
под углом 45° по направлению к мечевидному
отростку. Стилет удаляют. К предполагаемому
месту скопления жидкости через гильзу
троакара продвигают силиконовую трубку
с боковыми отверстиями — «шарящий»
катетер и аспирируют содержимое брюшной
полости. С его помощью удается выявить
наличие жидкости объемом более 100 мл.
Если жидкость при лапароцентезе
отсутствует, в брюшную полость капельной
системой вводят от 500 до 1200 мл изотонического
раствора хлорида натрия. В аспирированном
растворе могут присутствовать кровь и
другие патологические примеси.
Некоторые отрицательно относятся к
перитонеальному лаважу, полагая, что
при травме кишки он ведет к распространенному
микробному обсеменению брюшной полости
при лапароцентезе.
О травматическом дефекте, перфоративной
язве желудка и двенадцатиперстной кишки
свидетельствует положительная йодная
проба (Неймарк, 1972). К 3 мл экссудата из
брюшной полости добавляют 5 капель 10%
раствора йода. Темное грязновато-синее
окрашивание экссудата свидетельствует
о наличии крахмала и патогномонично
для гастродуоденального содержимого.
При выраженной клинике острого живота
и отсутствии аспирата трубку после
лапароцентеза целесообразно оставить
в брюшной полости на 48 часов с целью
обнаружения возможного появления крови
и экссудата.
Эластичный «шарящий» катетер при встрече
с препятствием (плоскостной спайкой,
петлей кишки) может скрутиться и не
проникнуть в исследуемую область живота.
Этого недостатка лишен диагностический
набор для лапароцентеза, который включает
изогнутый троакар и спиралевидный
металлический «шарящий» зонд с кривизной,
приближающейся к кривизне боковых
каналов брюшной полости. Диагностический
металлический зонд с отверстиями
продвигают клювом вперед, скользя
по париетальной брюшине передне-боковой
стенки живота, затем по брюшине бокового
канала. При лапароцентеза исследуют
типичные места скопления жидкости:
подпеченочное и левое поддиафрагмальное
пространство, подвздошные ямки, малый
таз. Положение металлического зонда в
брюшной полости определяют пальпаторно
в момент давления изнутри на стенку
живота рабочим концом инструмента.
Достоверность и осложнения лапароцентеза
Лапароцентез неинформативен при
повреждениях поджелудочной железы,
внебрюшинных отделов двенадцатиперстной
и толстой кишок, особенно в первые
часы после травмы — ложноотрицательный
результат исследования. Спустя 5—6
и более часов после травмы поджелудочной
железы возрастает вероятность выявления
экссудата с высоким содержанием амилазы.
Скопление экссудата и крови в брюшных
карманах, отграниченных от свободной
полости стенками органов, связками и
сращениями, также не обнаруживается
лапароцентезом.
Обширные забрюшинные гематомы, например,
вследствие переломов костей таза,
сопровождаются пропотеванием через
брюшину кровянистого транссудата.
Возможно поступление крови в брюшную
полость из раневого канала стенки живота
при введении троакара через мышцы в
подвздошной области. Ошибочное заключение
лапароцентеза о внутрибрюшном кровотечении
следует рассматривать как
ложноположительный результат. Таким
образом, диагностические возможности
лапароцентеза с «шарящим» катетером
имеют определенный предел. В случаях
неубедительных данных, полученных при
диагностическом лапароцентезе у
пострадавших с сочетанными повреждениями,
и тревожной клинической картине острого
живота необходимо ставить вопрос о
проведении экстренной лапаротомии.
Диагнотический пневмоперитонеумпри
лапароцентезе используют для
дифференциальной диагностики релаксаций,
истинных грыж, опухолей и кист
диафрагмы, поддиафрагмальных образований,
в частности, опухолей, кист печени и
селезенки, перикардиальных кист и
брюшно-средостенных липом. Исследование
проводят натощак, толстую кишку очищают
клизмами. Обычно прокол передней стенки
живота выполняют стандартной тонкой
иглой с мандреном или иглой Вереша по
наружному краю левой прямой мышцы
на уровне пупка, а также в точках Калька.
Облегчает прокол произвольное напряжение
больным брюшного пресса. Слои стенки
живота преодолевают иглой постепенно,
толчковыми движениями. Проникновение
иглы через последнее препятствие —
поперечную фасцию и париетальную брюшину
— ощущается в виде провала. После
извлечения мандрена следует убедиться
в отсутствии поступления крови через
иглу. Целесообразно ввести в брюшную
полость 3—5 мл раствора новокаина.
Свободное поступление раствора в полость
и отсутствие обратного тока после
отсоединения шприца свидетельствует
о правильном положении иглы. С помощью
аппарата для внутриполостного
введения газов в брюшную полость вводят
300—500 см3, реже 800 см3 кислорода. Газ
перемещается в свободной брюшной полости
в зависимости от положения тела больного.
Рентгенологическое исследование
выполняют спустя час после наложения
пневмоперитонеума. В вертикальном
положении газ распространяется под
диафрагмой. На фоне прослойки газа
отчетливо видны особенности положения
диафрагмы и патологического образования,
их топографические отношения со
смежными органами брюшной полости.
Считают, что случайный прокол иглой
кишки при лапароцентезе, как правило,
не имеет фатальных последствий.
Результаты исследования в эксперименте
степени опасности чрескожной пункции
брюшной полости: прокол кишки диаметром
1 мм герметизировался через 1—2 минуты.
8. РН-метрия пищевода и желудка
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Многие злокачественные новообразования склонны к метастазированию. Метастаз Вирхова является результатом заселения злокачественных клеток из раковой опухоли желудочной локализации в левый надключичный лимфатический узел. Чаще встречается при раке верхних отделов желудочно-кишечного тракта. Такое метастазирование спорадически возникает и при злокачественных образованиях женских половых органов, опорно-двигательного аппарата, но бывает это редко. Механизм образования — лимфогенный.

Осложнение является плохим прогностическим признаком, поскольку свидетельствует о поздних стадиях и скором летальном исходе.
Что это за образование и каковы его причины?
Структура является скоплением метастазов злокачественных клеток, гематогенным или лимфогенные путем распространившихся из первичного очага. Вирховский метастаз возникает преимущественно у мужчин пожилого возраста. Это обусловлено изменениями гормонального фона и некоторыми генетическими особенностями. Гастральная опухоль является самой частой причиной вирховского метастазирования. Реже предиктором онкопроцесса становится новообразование, поразившее тонкий или толстый кишечник.
Вернуться к оглавлению
Развитие метастазирования
Метастаз Вирхова появляется не сразу. Он является вторичным образованием. Все начинается с первичного места локализации злокачественного новообразования, будь то эпителиальная оболочка слизистой кишечника или желудка. Злокачественные клетки отшнуровываются и попадают в кровеносное или лимфатическое русло. По большому и малому кругам кровообращения эти клеточные структуры разносятся по всему организму, в том числе и в лимфоузлы. Оседая в левом надключичном узелке, они прорастают в него и формируют метастатический очаг. Подобный механизм развития осложнения обусловлен тем, что лимфа отекает от желудочных участков через привратник, вдоль малой кривизны, двенадцатиперстной и сигмовидной кишки или по переднему краю печеночно-дуоденальной связки.
Вернуться к оглавлению
Симптоматика при патологии
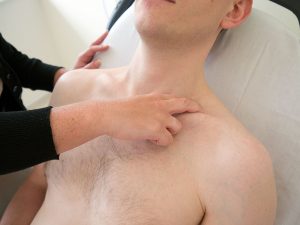 Развитие злокачественной опухоли сопровождается такими признаками, как прощупывание в надключичной области новообразования.
Развитие злокачественной опухоли сопровождается такими признаками, как прощупывание в надключичной области новообразования.
При этом осложнении первичного злокачественного новообразования проявляются такие клинические симптомы:
- Ощущение инородного тела в надключичной области. Часто визуально и пальпаторно в этом участке можно определить выпячивание разной величины и плотности.
- Изменение кожи над уплотненным лимфатическим узлом. Она может краснеть и даже изьязвляться.
- Стремительное похудение. Пациенты быстро теряют вес вследствие перераспределения питательных веществ на пользу злокачественного новообразования.
- Отвращение к мясной пище. Этот симптом является патогномоничным для опухолей и обусловлен общей интоксикацией организма.
- Повышение частоты заболеваемости инфекционными и вирусными патологиями.
- Наступление раковой интоксикации.
Вернуться к оглавлению
Как диагностируют это осложнение?
Метастаз Вирхова в организме можно выявить с помощью объективных, лабораторных и инструментальных методов обследования:
- Общий осмотр тела пациента. Больного просят раздеться до пояса и внимательно смотрят на надключичные области, сравнивая их симметричность.
- Пальпация. Прощупывая участки кожи над измененными регионами доктору удается пропальпировать плотный, малоподвижный узел слева. Доктору кажется, что он будто спаян с поверхностью кожи.
- Общий анализ крови. Он дает лейкоцитоз, лимфоцитопению, тромбоцитопению и увеличение скорости оседания эритроцитов.
- Анализ на онкомаркеры. Он будет положительным или резко положительным по поводу желудочного рака.
- Биопсия надключичного лимфатического узла. С ее помощью берут на исследование клеточный материал. Под микроскопом удается выявить дисплазию клеток и изменение их ядер.
- УЗИ, КТ и МРТ.
Вернуться к оглавлению
Лечение заболевания
 Борьба с метастазированием в лимфоузлах происходит оперативным методом, так как химия и облучение не дают результатов.
Борьба с метастазированием в лимфоузлах происходит оперативным методом, так как химия и облучение не дают результатов.
Очаг метастазирования в лимфоузлах лечится исключительно оперативно. Химиотерапия и облучение редко помогают таким пациентам. Вначале рассекаются кожные покровы над выпячиванием, удаляется пораженный лимфатический узел и производится пластика кожи. Если у докторов существуют опасения по поводу осложнений, пациенту проводится дополнительная медикаментозная терапия цитостатиками. В схему включают обезболивающие лекарства. Они помогают купировать или хотя бы уменьшить болевой синдром. Среди них предпочтение отдают неопиоидным и опиоидным анальгетикам. Пациенту проводится активная дезинтоксикационная терапия. Ему назначают иммуномодулирующие средства в виде синтетических или фитотерапевтических лекарств. Больному проводят гемостаз с целью уменьшения кровотечения. Если у него наблюдается большая кровопотеря, проводят трансфузии эритроцитарной массой или цельной кровью.
Рекомендуется диетическое питание, обогащенное витаминами, микроэлементами, белками, жирами и углеводами. Если пациент не способен жевать и глотать самостоятельно, жидкая пища подается через зонд.
Вернуться к оглавлению
Прогнозы при болезни
Метастазирование само по себе является негативным прогностическим критерием, так как свидетельствует о поздних стадиях злокачественного процесса, о неоперабельности основной опухоли. Поэтому при появлении метастазов в лимфатических узлах пациенты живут от нескольких месяцев до года. Но если осложнения диагностированы вовремя и оперативное вмешательство произведено в достаточном объеме, летального исхода можно избежать.
Статистика рака желудка
В структуре злокачественных процессов рак желудка занимает четвёртое место, а по причине смертности находится на второй позиции. Это происходит по той причине, что первичный диагноз в пятидесяти процентах случаев ставится на поздней стадии заболевания, когда имеются метастазы. Одним из них является метастаз Вирхова, который развивается при запущенных формах рака желудка.
Метастазы возникают почти у девяноста процентов пациентов, у которых выявлен рак этого органа. При отсутствии отдалённых метастазов показатель шестимесячной выживаемости не превышает шестидесяти процентов, в то время как при наличии метастаза Вирхова она не выше пятнадцати процентов. Из этого можно сделать вывод, что чем раньше поставлен диагноз, тем меньше вероятность образования отдалённых метастазов, в том числе и вирховского метастаза.
Каким путём образуется метастаз Вирхова
В большинстве случаев из рака желудка атипичные клетки распространяются по организму лимфатическими сосудами, реже – кровеносными. Кроме того, рак желудка может прорастать в органы, расположенные рядом с первичным очагом злокачественного новообразования. Если опухоль вышла за пределы слизистой оболочки, то тогда атипичные клетки находят и на брюшине.
Метастаз Вирхова образуется при лимфогенном пути распространения опухолевых клеток. Для того, чтобы понять механизм его образования, рассмотрим пути оттока лимфы от желудка. Лимфа оттекает от желудка тремя путями:
A. По первому из них происходит отвод лимфы из правой половины желудка (привратника, малой кривизны, и прилегающих стенок органа). Лимфатическая жидкость по сосудам оттекает в лимфатические узлы, расположенные вдоль малой кривизны. Они далее располагаются параллельно с левой желудочной артерией. Затем отток лимфы осуществляется в лимфоузлы, которые расположены возле брюшного отдела аорты.
B. По второму пути лимфатическая жидкость отводится из большой кривизны желудка и двенадцатиперстной кишки. Первая группа узлов этого коллектора расположена у большой кривизны в толще желудочно-ободочной связки. Более глубоким этапом этого пути являются ретропилорические и субпилорические лимфоузлы. Следующим этапом второго коллектора, по которому метастазируют раковые клетки из желудка являются лимфатические узлы в брыжейке тонкой кишки, а также забрюшинные, расположенные вдоль аорты.
C. По третьему пути происходит отток лимфы от препилорического отдела малой кривизны желудка и двенадцатиперстной кишки. Первая группа узлов этого коллектора расположена сверху двенадцатиперстной кишки, а вторая – в печеночно-дуоденальной связке. В надключичные лимфоузлы, в которых и формируется метастаз Вирхова, атипичные клетки попадают ретроградным путём.
Симптомы рака желудка при наличии метастаза Вирхова
Когда врачи выявляют у пациентов метастаз Вирхова, то говорить о начале патологического процесса не приходится. В таком случае речь идёт о поздней стадии заболевания, поскольку вирховский метастаз относится к категории отдалённых локализаций опухолевых клеток при наличии рака желудка.
Клиническая картина складывается, прежде всего, из симптомов поражения органа, в котором образовалась раковая опухоль. Прежде всего, это болевой синдром, который становится всё более выраженным. Пациентов всё чаще беспокоит тошнота и рвота, приносящая временное облегчение. У них пропадает аппетит, в то же время, насыщение приходит очень быстро.
Живот увеличивается в размерах за счёт скопления асцитической жидкости. Усиливаются такие симптомы раковой интоксикации:
общая слабость;
потеря массы тела;
быстрая утомляемость;
беспричинная усталость;
гипертермия;
гипотония.
В дальнейшем присоединяются признак кишечной диспепсии: неустойчивый стул, смена запоров поносами, метеоризм. При распаде опухоли развиваются желудочные кровотечения, которые приводят к геморрагическому шоку. При обследовании левой надключичной области можно обнаружить между ножками грудино-ключично-сосцевидной мышцы увеличенный, плотный безболезненный лимфатический узел с бугристой поверхностью. Это и есть метастаз Вирхова.
Диагностика рака желудка при наличии метастаза Вирхова
Когда выявляют метастаз Вирхова, первичная локализация опухоли мало у кого вызывает сомнение. Тем не менее, верифицировать очаг онкологического заболевания необходимо для того, чтобы разработать тактику ведения пациента. Прежде всего, следует провести дифференциальную диагностику метастаза Вирхова с иными заболеваниями, при которых увеличивается левый надключичный лимфоузел.
Он может быть проявлением лимфаденита, однако, при лимфадените на первом месте будут признаки воспаления (боль, местное повышение температуры, гиперемия и припухлость). Для метастаза Вирхова характерно наличие увеличенного узла каменистой плотности, который не воспалён, спаян с кожей. При метастазе Вирхова не будет общих признаков воспалительного процесса в организме, а будут иметь место симптомы раковой интоксикации.
Могут быть увеличенными надключичные лимфоузлы и при лимфоме, однако, в отличие от метастаза Вирхова, в случае лимфомы в большинстве случаев увеличивается или несколько групп лимфатических узлов, или же надключичные узлы с обеих сторон. Для лимфомы не характерны и симптомы желудочной и кишечной диспепсии, которые имеют место у пациентов, страдающих раком желудка с метастазом Вирхова.
Уточнить происхождение метастазов при подозрении на опухоль Вирхова можно при помощи таких диагностических методов:
a.эзофагогастродуоденоскопия;
b.ультразвуковое исследование коллекторов лимфооттока, в том числе и надключичной области;
c.определение онкомаркеров СА19.9, СА72.4 и РЭА, уровень которых при метастазе Вирхова повышается на двадцать процентов.
Лечение рака желудка при наличии метастаза Вирхова
Метастаз Вирхова относится к отдалённым метастазам злокачественного новообразования. Его выявляют в четвёртой стадии рака желудка, когда оперативное вмешательство теряет какой-либо смысл. Пациентам на этой стадии заболевания показана симптоматическая терапия:
1) обезболивание неопиоидными анальгетиками и опиоидами;
2) дезинтоксикационная терапия;
3) иммуностимулируещее лечение;
4) гемостатическая и трансфузионная терапия при кровотечении;
5) диетическое питание;
6) парентеральное и зондовое питание.
В ряде случаев выполняют операцию по наложению гастростомы либо еюностомы для зондового кормления. Временно состояние пациентов улучшается после облучения метастаза Вирхова и других путей метастазирования либо в результате проводимой химиотерапии. Однако иногда эти методы лечения ухудшают самочувствие пациента.
Метастаз Вирхова относится к отдалённым признакам рака желудка. Радикального лечения при его обнаружении сегодня не существует. Большинство пациентов погибает в течение первого года после постановки диагноза, поэтому, при наличии признаков желудочной диспепсии следует немедленно обращаться к специалисту. Только в случае выявления рака желудка на ранней стадии сохраняется реальная возможность его эффективного лечения. Это и есть профилактика появления метастаза Вирхова.
ЧиÑаеÑе Ñакже

31 Ð¼Ð°Ñ 2016, 17:10
ÐиоÑаÑкома
ÐиоÑаÑкома â злокаÑеÑÑвенное новообÑазование, ÑазвиваÑÑееÑÑ Ð¸Ð· клеÑок мÑÑеÑной Ñкани. ÐпÑÑ Ð¾Ð»Ñ Ð¼Ð¾Ð¶ÐµÑ ÑазвиваÑÑÑÑ ÐºÐ°Ðº из гладкой,…

26 ÑевÑÐ°Ð»Ñ 2016, 17:34
СаÑкома маÑки
СаÑкома маÑки оÑноÑиÑÑÑ Ðº Ñак назÑваемÑм «немÑм» опÑÑ Ð¾Ð»Ñм, длиÑелÑное вÑÐµÐ¼Ñ Ð½Ð¸ÐºÐ°Ðº ÑÐµÐ±Ñ Ð½Ðµ пÑоÑвлÑÑÑим. ÐÑо…
26 ÑевÑÐ°Ð»Ñ 2016, 17:30
СаÑкома коÑÑи
Ðдним из видов злокаÑеÑÑвеннÑÑ Ð½Ð¾Ð²Ð¾Ð¾Ð±Ñазований, поÑажаÑÑÐ¸Ñ ÐºÐ¾ÑÑи ÑкелеÑа, ÑвлÑеÑÑÑ ÑаÑкома. ÐÑо заболевание Ñ Ð°ÑакÑеÑизÑеÑÑÑ Ð±ÑÑÑÑÑм ÑеÑением…