Стандарты лечения полипов желудка
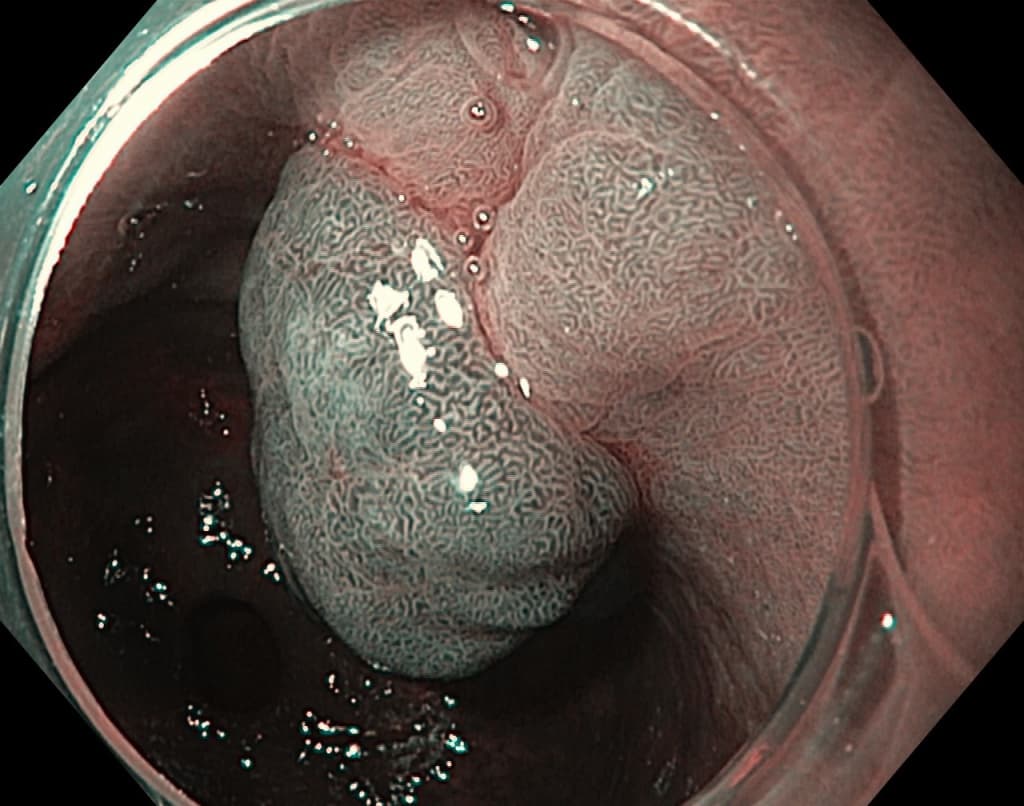
Полипы желудка являются актуальной патологией на сегодняшний день.
Выделяют следующие факторы, способствующие появлению полипов: инфекционный фактор (наличие инфекции Helicobacter pilory), генетическая предрасположенность, радиоционное облучение, химический фактор (употребление некачественных продуктов питания, суррогатов алкоголя, медикаментов и др.). Проведенные многочисленные исследования указывают на связь между инфицированием Helicobacter pilory и вероятностью развития полипов. Этот микроорганизм заселяет разные отделы желудка и луковицы двенадцатиперстной кишки, способствуя появлению эрозивно-язвенных поражений. Данный микроорганизм способен вызывать атрофию слизистой оболочки, и способствовать неоплазии. Длительное нахождение этого микроорганизма в слизистой желудка может вызывать структурную перестройку клеточного состава, повышая риск малигнизации.
Наследственный фактор играет большое значение в развитии полипов. Прежде всего это касается аденоматозных полипов, чем больше степень родства у людей, тем выше риск появления полипов среди родственников. Если говорить о диффузном полипозе, то здесь прослеживается прямая наследственная связь.
Действие радиоционного фактора сводится к тому, что ионизирующее излучение оказывает мутагенную активность, а это приводит к перерождению клеток слизистой, и к их мутации. Клетки слизистой оболочки являются быстроделящимися, поэтому они чувствительны к ионизирующему излучению.
Большое влияние на появление и развитие полипов оказывают химические факторы, прежде всего нитраты и нитриты, которые зачастую обильно используются при выращивании сельскохозяйственной продукции. На появление и развитие полипов существенное влияние оказывают вредные привычки, а именно курение и чрезмерное употребление алкоголя. Установлено, что никотин и алкоголь вызывают раздражение слизистой оболочки желудка и луковицы двенадцатиперстной кишки, что в свою очередь способствует усиленному делению эпителиальных клеток и их перерождению.
Следует отметить роль медикаментов. При длительном приеме нестероидных противовоспалительных препаратов, как и стероидных противовоспалительных препаратов, прежде всего у ревматологической группы больных, наблюдается более высокая вероятность появления полипов.
Зачастую обнаружение полипов является случайной находкой при эзофагогастродуоденоскопии, так как клинически может не быть никаких симптомов. Или же пациенты могут предъявлять жалобы характерные для хронического гастрита. Хронический гастрит является благоприятным фоном для появления полипов. Полипы маленьких размеров чаще всего клинически никак себя не проявляют. Полипы больших размеров могут иметь выраженную симтоматику:
боль в эпигастрии, мезогастральной области, которая может возникать после приема пищи, или же связи с приемом пищи может не быть;
тяжесть, вздутие в животе;
— тошнота, рвота, отрыжка горьким или кислым привкусом (кислый привкус обусловлен повышенной кислотностью желудка, а горький привкус обусловлен наличием дуодено-гастрального рефлюкса — забросом желчи в желудок из двенадцатиперстной кишки);
чередование запора и диареи;
общая слабость, недомогание, бледность кожного покрова обусловленные снижением пищеварительной функции желудка;
снижение аппетита.
У больших полипов слизистая может быть эрозирована, что в свою очередь может привести к желудочно-кишечному кровотечению. А это может проявляться меленой (черный дегтеобразный стул), или может быть рвота с кровью. Если полип локализуется в канале привратника, или полип на ножке находится в препилорическом отделе возможно нарушение нормального пассажа пищевого содержимого по верхним отделам пищеварительного тракта. В том случае если происходит ущемление таких полипов в привратнике, то возникают острые схваткообразные боли, иррадиирующие по всему животу. Полипы больших размеров могут способствовать появлению язв, эрозий. Данные жалобы не характерны только для полипов желудка, они могут свидетельствовать о наличии эрозивного поражения верхних отделов пищеварительного тракта, о наличии язвенной болезни, и целого ряда других болезней, именно с целью дифференциальной диагностики проводится эзофагогастродуоденоскопия [1, 2, 3, 4].
По нашим данным полипы чаще встречаются у людей среднего возраста — 45 лет, но могут встречаться и в более молодом возрасте. Почти в два раза чаще этой патологией страдают мужчины. Одиночно расположенные полипы мы выявляем примерно в 50 % случаев. Множественные полипы встречаются примерно в 49 % случаях. Диффузный полипоз наблюдается не более чем в 1 % случаев. Так по данным эндоскопического отделения Амурской Областной Клинической больницы количество пациентов существенно не меняется. За 2015 год в нашем отделении 36 пациентов были подвергнуты эндоскопической полипэктомии. По сравнению с прошлым годом, когда была проведена 41 полипэктомия, количество больных уменьшилось на 5 человек.
Полипы желудка относятся к доброкачественным образованиям, которые составляют примерно 3–4 % от всех опухолевидных поражений желудка. Частота малигнизации всех полипов составляет от 2 до 5 процентов. Следует отметить, что чем больше полип, тем больше вероятность малигнизации [4].
Существует несколько классификаций полипов желудка. Полипы можно классифицировать по гистологическому признаку, по эндоскопическим признакам. Мы пользуемся видоизмененной международной гистологической классификации принятой Всемирной Организацией Здравоохранения в 1982 году, за основу взята классификация опухолей желудка [5, c. 98]:
- Эпителиальные опухоли
- аденома
а. папиллярная (ворсинчатая)
б. тубулярная
в. папиллотубулярная
II. Опухолеподобные поражения
- гиперпластический полип
- воспалительный фиброзный полип
- лимфоидная гиперплазия
- гамартомы (полип Пейтса-Егерса и другие)
- ювенильный полип
- другие
Японский исследователь S. Yamada в 1962 году предложил классифицировать полипы согласно эндоскопических признаков, и разделил все полипы на четыре типа [5, c. 99]:
- плоский
- выступающий
- на короткой ножке
- образования различных размеров на ножке различной длины
Чаще всего полипы локализуются в антральном отделе, здесь выявляется примерно 70 % всех полипов. Второе место по частоте локализации находится в теле желудка. В остальных отделах желудка полипы встречаются реже всего. Наиболее часто в нашей практике встречаются гиперпластические полипы, которые морфологически представляют собой разрастание эпителиальных клеток желудка, и не относятся к категории истинных полипов. По этой причине вероятность малигнизации гиперпластических полипов минимальна. По данным авторов статьи гиперпластические полипы выявляют в 5 раз чаще, чем аденоматозные полипы. Аденоматозные полипы представляют собой разрастание железистых клеток, и относятся к категории доброкачественных опухолей желудка, именно поэтому аденоматозные полипы более опасны в плане малигнизации.
Мы в своей практической работе пользуемся приведенными классификациями. Также удобно делить полипы на одиночные, множественные, полипоз желудка. В описательной части мы считаем обязательно нужно указывать наличие полипа, локализацию, размер, количество полипов, описание слизистой оболочки (есть ли признаки воспаления — гиперемия, наличие эрозивных поражений, наличие фибринозного налета), отдельно следует описывать основание, смещаемость при инструментальной пальпации. По мнению авторов статьи необходимо производить забор материала с последующим цитоморфологическим исследованием. На сегодняшний день считается общепринятым удалять все полипы верхних отделов пищеварительного тракта.
Во время эндоскопических манипуляций целесообразно на наш взгляд проводить медикаментозную подготовку пациента, которая может в себя включать внутривенное введение седативных препаратов, препаратов, уменьшающих перистальтику.
В своей повседневной работе для проведения полипэктомий мы используем диатермическую петлю, пуговчатый зонд, щипцы для «горячей биопсии», подключенные к электрохирургическому блоку с монополярной коагуляцией. При проведении эндоскопической полипэктомии как правило не возникает осложнений. Если же появляется кровоточивость, то проводится дополнительная электрокоагуляция пуговчатым зондом, или же проводится коагуляция термозондом. Помимо кровотечения возможно еще одно осложнение — перфорация. В таком случае необходимо экстренное хирургическое вмешательство.
В некоторых случаях приходиться отказываться от эндоскопической полипэктомии, делая выбор в пользу хирургического вмешательства. Это может быть при размерах полипов более 3,5 сантиметров, или же если ножка полипа более 1,5 сантиметров. Также хирургическую операцию следует проводить при нескольких рядом расположенных солитарных полипах. В этих случаях возможно кровотечение или перфорация стенки полого органа. В случае часто рецидивирующих полипах необходимо хирургическое вмешательство. От эндоскопической полипэктомии также приходится отказываться при некоторых других состояниях: наличие электрокардиостимулятора, беременность, тяжелое общее состояние пациента, нарушение свертывающей системы крови (так же как и применение пациентом антикоагулянтов, антиагрегантов).
После проведенной эндоскопической полипэктомии пациент находится в стационаре под наблюдением дежурного врача, это нужно для своевременного выявления возможных осложнений.
Считаем необходимым назначение противоязвенной терапии, для скорейшей эпителизации посткоагуляционного струпа. Если во время эндоскопической полипэктомии возникла кровоточивость, необходимо назначение гемостатической терапии. Помимо этого, необходимо соблюдать диету, постельный режим.
Пациентам после эндоскопической полипэктомии перед выпиской обязательно проводим контрольную гастроскопию, для оценки состояния посткоагуляционного струпа. Данная категория пациентов обязательно осматривается проктологом с проведением рэктороманоскопии, после чего выполняется тотальная колоноскопия. Если же тотальную колоноскопию выполнить не удается из-за болевого синдрома, спаечного процесса брюшной полости, выраженных изгибов толстой кишки, наличия долихосигмы, то тогда проводится ирригоскопия.
Помимо вышеперечисленного целесообразно провести:
клинический анализ крови (с целью определения уровня эритроцитов, гемоглобина, скорости оседания эритроцитов и др.);
анализ кала на скрытую кровь;
ультразвуковое исследование внутренних органов брюшной полости (исключить наличие полипа желчного пузыря).
После выписки из стационара все пациенты подвергаются динамическому наблюдению. Контрольная гастроскопия выполняется через 3 месяца. В случае отсутствия рецидива, или же если не появились новые полипы, то следующую гастроскопию выполняем через 6 месяцев, а затем через 1 год. В случае обнаружения полипа на этом же месте, или выявлении новых полипов производим забор материала для цитоморфологического исследования с последующей госпитализацией в стационар для проведения повторной эндоскопической полипэктомии. После проведенной эндоскопической полипэктомии прогноз как правило благоприятный, так как происходит полное выздоровление пациента, и полное восстановление работоспособности в краткие сроки. Диспансерное наблюдение является эффективной мерой в борьбе с рецидивированием полипов.
Для профилактики повторного появления полипов необходимо соблюдать следующие правила:
необходимо питаться не менее 5 раз в день, исключая переедание;
принимать следует варенную, тушенную, пареную пищу;
исключить из рациона питания острую, жаренную, копченную, жирную пищу, газированные напитки, сладости в большом количестве;
рацион питания обогатить крупами, злаками, тушенными овощами (не злоупотреблять томатами), фруктами, кисломолочными продуктами, нежирными сортами мяса;
избавиться от вредных привычек (алкоголь, курение).
Эзофагогастродуоденоскопия является золотым стандартом в диагностике и лечении полипов желудка. Своевременное обращение за медицинской помощью является гарантом скорейшего выздоровления пациента, с полным восстановлением трудоспособности. Соблюдение рекомендаций и регулярная диспансеризация являются эффективными мерами в борьбе с данной патологией.
Литература:
- Савельев В. С. Руководство по клинической эндоскопии / В. С. Савельев, Г. И. Лукомского, В. М. Буянов — М.: Книга по Требованию, 2013. — 542 с.
- Леонов В. В., Донцов И. В., Мехтиханов З. С., Бойко Л. А. Руководство по эндоскопии пищевода, желудка и двенадцатиперстной кишки. — Х.: Факт, 2004. — 136 с.:
- Балалыкин А. С. Эндоскопическая абдоминальная хирургия. — М.: ИМА-пресс, 1996. — 144 с.
- Самсонов В. А. Опухоли и опухолеподобные образования желудка. — М.: Медицина, 1989. — 240 с.
- Чернеховская Н. Е. Эндоскопическая диагностика заболеваний пищевода, желудка и тонкой кишки. — М.: МЕДпресс-информ, 2006. — 192 с.
Основные термины (генерируются автоматически): полип, слизистая оболочка, развитие полипов, полип желудка, пищеварительный тракт, двенадцатиперстная кишка, контрольная гастроскопия, кислый привкус, диффузный полипоз, брюшная полость.
Полип желудка — это ненормальное разрастание ткани, исходящей из слизистой оболочки желудка. Они встречаются довольно-таки редко и обычно не вызывают клинических симптомов. Полипы желудка диагностируются, когда доктор проводит исследование по какой-либо другой причине.
Дальнейшее отношение к выявленному во время видеоэзофагогастродуоденоскопии (ВГДС) полипу зависит от его гистологической верификации, этиологии (причины возникновения), естественной истории (развитие в динамике). После оценки полученных данных решается вопрос о необходимости лечения в данном клиническом случае или о проведении динамического наблюдения.
Классификация полипов желудка
Наиболее рациональным является классифицирование полипов по клиническим, морфологическим и гистологическим признакам. Чаще всего полипы имеют бессимптомное течение. Однако, осложненный вариант может проявляться кровотечением (признаки анемии, кровь в стуле), непроходимостью (тошнота, рвота), гастритоподобным течением (боли в верхних отделах живота) и малигнизацией (снижение массы тела и др. симптомы онкологического заболевания).
По морфологическим критериям полипы разделяют на солитарные (одиночные) и множественные, мелкие и крупные, мягкие и плотные. Учитывая, что видеогастроскопия является «золотым» стандартом в диагностике данной патологии, во всем мире признанной является Парижская классификация эпителиальных новообразований, согласно которой выделяют выступающие (0-Ip – на узкой ножке, 0-Isp – на зауженном основании, 0-Is – сидячие) и поверхностные (0-IIa – приподнятые, 0-IIb – поверхностные плоские, 0-IIc – слегка углубленные, смешанные варианты).
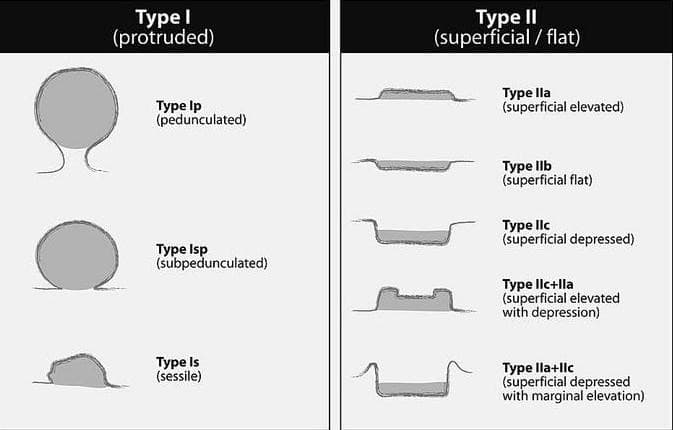
Ключевым моментом при выполнении эндоскопического исследования является не только правильная интерпретация найденного образования, но и возможность забора материала с последующим гистологическим подтверждением, что главным образом влияет на дальнейшую тактику лечения. В связи с этим представлены четыре группы полипов с их подробными характеристиками.
Полипы фундальных желез
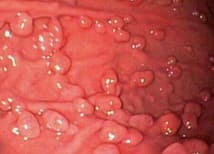 Наиболее частый тип полипов, выявляемых при ЭГДС. По данным крупных современных исследований, фундальные полипы желудка диагностируются приблизительно в 6% пациентов, которым проводится ЭГДС. Это, в свою очередь, cоставляет около 74% всех полипов желудка, подтвержденных гистологической оценкой. Эндоскопически фундальные полипы желудка обычно множественные, небольшие (менее 10 мм), с гладкой поверхностью, блестящие и макроскопически «сидячие» (0-Is по Парижской классификации 2002-2005 гг.)
Наиболее частый тип полипов, выявляемых при ЭГДС. По данным крупных современных исследований, фундальные полипы желудка диагностируются приблизительно в 6% пациентов, которым проводится ЭГДС. Это, в свою очередь, cоставляет около 74% всех полипов желудка, подтвержденных гистологической оценкой. Эндоскопически фундальные полипы желудка обычно множественные, небольшие (менее 10 мм), с гладкой поверхностью, блестящие и макроскопически «сидячие» (0-Is по Парижской классификации 2002-2005 гг.)
При хромоскопии и узкоспектральной эндоскопии (NBI) поверхность представлена рисунком по типу «пчелиных сот» с густой сосудистой архитектоникой. Изначально фундальные полипы связывали с гамартомами (образованиями, представляющими тканевую аномалию развития), однако, в большом числе исследований подтверждено, что механизмы, подавляющие секрецию соляной кислоты ингибиторами протонной помпы (ИПП), могут также участвовать в патогенезе развития фундальных полипов желудка.
Гистологически фундальные полипы представлены дилятированными (расширенными) кислотопродуцирующими железами, покрытыми плоскими париетальными и слизистыми клетками без признаков дисплазии. Выявление характерных полипов желудка у пациентов, принимающих ИПП, с большой долей вероятности диагностируют как полипы фундальных желез. При первичном осмотре один или более представленных полипов после взятия биопсии подвергают морфологической оценке для подтверждения диагноза. Большие полипы (более 10 мм), эрозированные, расположенные нетипично, например, в антральном отделе желудка, должны быть подвергнуты более агрессивной тактике ведения – эндоскопической полипэктомии.
Гиперпластические полипы
Это воспалительная пролиферация фовеолярных клеток желудка (муцин — продуцирующих эпителиальных клеток). Гиперпластические полипы желудка связывают с атрофией слизистой, вызванной инфицированием H.pylori или аутоиммунными гастритами. Однако, в последнее время встречается все больше случаев выявления таких полипов на фоне нормальной или реактивной слизистой, не связанной с сопутствующей инфекцией. Гиперпластические полипы в равной степени встречаются у мужчин и женщин на 6 -7 декадах жизни. Наиболее частая локализация – это антральный отдел желудка.
 Эндоскопически они обычно гладкие, куполообразные (0-Is, 0-Isp тип), размерами от 5 до 15 мм в диаметре, хотя могут быть намного больше. Большие полипы становятся дольчатыми, расположенными на ножке (0-Ip тип), поверхность эпителия полипа нередко эрозирована, что может являться причиной хронической кровопотери и железодефицитной анемии. Редко поступают пациенты с признаками высокой непроходимости, вследствие обтурации или пролабирования полипа через привратник. Гиперпластические полипы возникают как гиперпролиферативный ответ на повреждение слизистой (эрозии, язвы). Длительное химическое воздействие соляной кислоты и наличие инфекции H.pylori могут быть первоначальной ступенью в их развитии.
Эндоскопически они обычно гладкие, куполообразные (0-Is, 0-Isp тип), размерами от 5 до 15 мм в диаметре, хотя могут быть намного больше. Большие полипы становятся дольчатыми, расположенными на ножке (0-Ip тип), поверхность эпителия полипа нередко эрозирована, что может являться причиной хронической кровопотери и железодефицитной анемии. Редко поступают пациенты с признаками высокой непроходимости, вследствие обтурации или пролабирования полипа через привратник. Гиперпластические полипы возникают как гиперпролиферативный ответ на повреждение слизистой (эрозии, язвы). Длительное химическое воздействие соляной кислоты и наличие инфекции H.pylori могут быть первоначальной ступенью в их развитии.
Гистологическая характеристика включает удлиненные, искаженные, разветвленные, дилятированные фовеолярные железы с богато васкуляризованной стромой на фоне хронического воспаления. Показано, что в 1 — 20 % полипов могут скрываться фокусы диспластических изменений. В целом, распространенность очага карциномы составляет менее 2 % и, как правило, в полипах размерами более 20 мм. В связи с потенциальным риском развития рака желудка, все гиперпластические полипы более 10 мм в диаметре следует полностью удалять. Резекция полиповидных образований всегда должна быть дополнена взятием образцов интактной слизистой, которые содержат информацию о распространенности и тяжести воспалительных и атрофических изменений в окружающей слизистой оболочке (по морфологической классификации OLGA). В результате — определяется стратификация риска развития рака желудка.
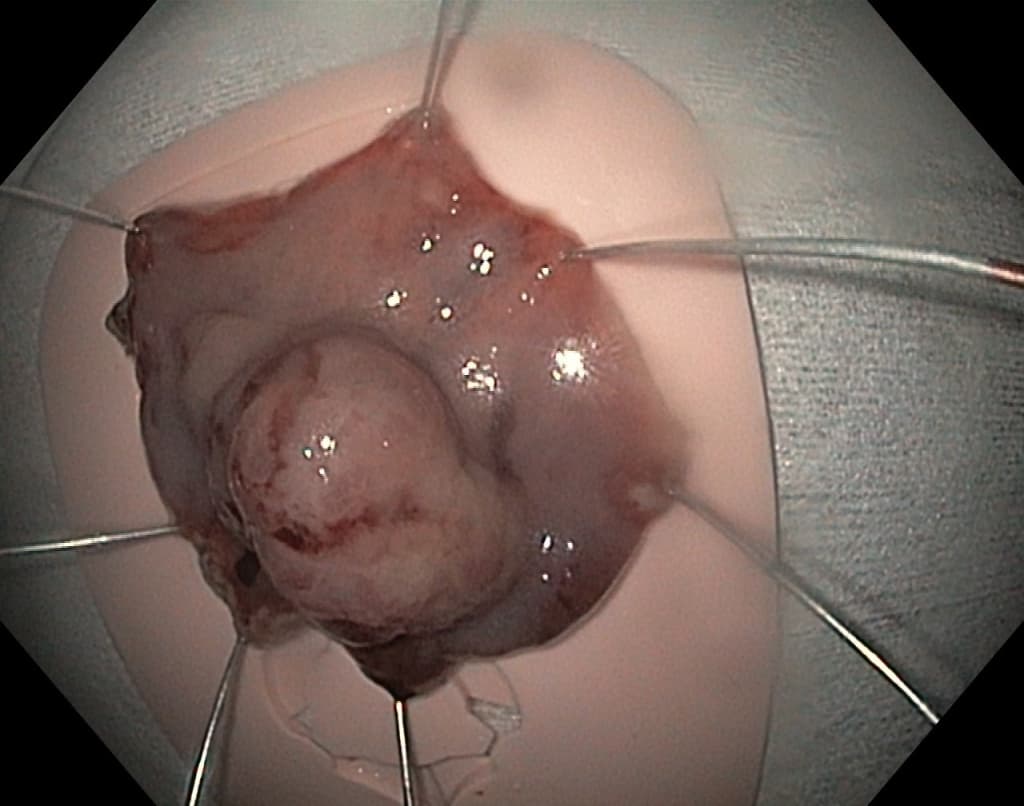 По современным представлениям, необходимо выполнить эрадикацию H.pylori с последующей оценкой между 3 и 6 месяцами после терапии для подтверждения успешного лечения. Во многих случаях оставленные маленькие гиперпластические полипы могут регрессировать или исчезнуть вовсе. Пациенты с III и IV стадиями по классификации OLGA (умеренная диффузная или тяжелая атрофия слизистой, наряду с распространенной кишечной метаплазией) должны проходить последующее эндоскопическое наблюдение не реже 1 раза в год, так как риски развития рака желудка в данном случае повышаются более чем в 6 раз.
По современным представлениям, необходимо выполнить эрадикацию H.pylori с последующей оценкой между 3 и 6 месяцами после терапии для подтверждения успешного лечения. Во многих случаях оставленные маленькие гиперпластические полипы могут регрессировать или исчезнуть вовсе. Пациенты с III и IV стадиями по классификации OLGA (умеренная диффузная или тяжелая атрофия слизистой, наряду с распространенной кишечной метаплазией) должны проходить последующее эндоскопическое наблюдение не реже 1 раза в год, так как риски развития рака желудка в данном случае повышаются более чем в 6 раз.
Аденома желудка
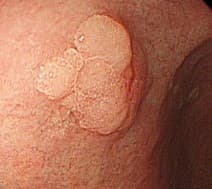 Наиболее частый желудочный неопластический полип – это эпителиальное диспластическое разрастание ткани, часто называемое аденомой, по современной номенклатуре ВОЗ-интраэпителиальная неоплазия. В западном, индустриально развитом мире, H.pylori – связанные аденомы желудка становятся редки, насчитывая менее 1%, хотя встречаемость рака желудка и аденом в регионах Восточной Азии остается высокой, около четверти всех полипов. Как и гиперпластические полипы, аденомы желудка встречаются с одинаковой частотой у мужчин и у женщин, на 6-7 декадах жизни.
Наиболее частый желудочный неопластический полип – это эпителиальное диспластическое разрастание ткани, часто называемое аденомой, по современной номенклатуре ВОЗ-интраэпителиальная неоплазия. В западном, индустриально развитом мире, H.pylori – связанные аденомы желудка становятся редки, насчитывая менее 1%, хотя встречаемость рака желудка и аденом в регионах Восточной Азии остается высокой, около четверти всех полипов. Как и гиперпластические полипы, аденомы желудка встречаются с одинаковой частотой у мужчин и у женщин, на 6-7 декадах жизни.
Эндоскопически они представлены солитарным одиночным образованием дольчатой формы с бархатистой поверхностью. Хотя они могут быть найдены в любом отделе, наиболее часто локализуются в антральном отделе желудка.
Аденомы желудка состоят из диспластических эпителиальных клеток, которые часто появляются на фоне атрофии и интестинальной метаплазии слизистой, естественным образом связанными с инфекцией H.pylori. Аденомы могут быть рассмотрены как часть последовательной цепочки от дисплазии к раку желудка. Имеется прямо пропорциональная связь — чем больше аденоматозный полип, тем выше вероятность наличия в нем фокуса аденокарциномы. Учитывая тот факт, что аденома, возникающая на фоне хронического атрофического гастрита, является предшественником аденокарциномы, должно быть рекомендовано полное удаление (резекция) всех аденоматозных полипов с оценкой тяжести воспалительных и атрофических изменений слизистой желудка. Важно то, что аденома – это неопластическое образование, и поэтому всех пациентов с выявленными аденомами необходимо внести под эндоскопическое наблюдение, несмотря на стадию атрофии слизистой. Эрадикационная терапия H.pylori с последующим подтверждением эффективности лечения также должна быть оценена в ходе гистологического исследования.
Нейроэндокринные опухоли (НЭО)
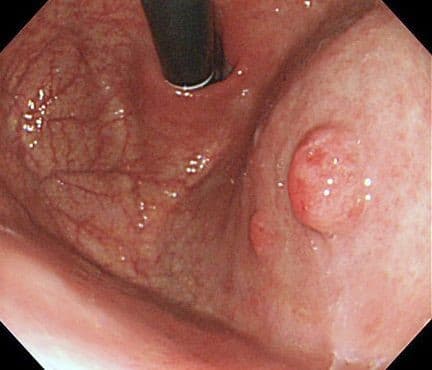 Карциноиды – нейроэндокринные опухоли, исходящие из энтерохромаффинноподобных (ЭХ) клеток. НЭО составляют менее 2% полиповидных образований, желудка и подразделяются на три основных типа.
Карциноиды – нейроэндокринные опухоли, исходящие из энтерохромаффинноподобных (ЭХ) клеток. НЭО составляют менее 2% полиповидных образований, желудка и подразделяются на три основных типа.
- НЭО I типа составляют 70-80% всех нейроэндокринных опухолей. Они ассоциированы с гипергастринемией вследствие аутоиммунного атрофического гастрита, более того, они встречаются у пожилых пациентов, чаще женщин с атрофическим гастритом на фоне пернициозной анемии. Эти образования обнаруживаются случайно, они маленькие (менее 10 мм), множественные, морфологически состоящие из эндокринных клеток с низким пролиферативным индексом (не склонны к озлокачествлению).
- НЭО II типа связаны с гипергастринемией вследствие гастрин-секретирующей опухоли. Она является одной из составляющих таких синдромов как МЭН-1 и Золлингера-Эллисона. Этот тип опухоли достаточно редок, составляет лишь 5 – 8 % всех НЭО. В этом случае опухоль менее 1 см, без характерных инфильтративных изменений, окружающая слизистая оболочка либо нормальная, либо умеренно воспалена, но без атрофических явлений. НЭО желудка I и II типов могут быть удалены эндоскопически, с последующим подавлением секреции гастрина медикаментозно.
- НЭО III типа встречаются спорадично. Составляют около 20% всех НЭО и обычно обнаруживаются при появлении клинической симптоматики (боль в эпигастрии) или при эрозировании слизистой (проявляется кровотечением), или при обнаружении метастазов (наличие карциноидного синдрома – гиперемия кожи, диарея, бронхоспазм, патология клапанной системы сердца). Данный тип опухоли имеет склонность к достижению размеров более 1,5 см, с полиморфными изменениями слизистой (эрозирование, зоны некроза, инфильтрации слизистой). Пролиферативный индекс (KI-67, индекс митотической активности) составляет более 20%, что говорит о злокачественном течении заболевания, требующего хирургической тактики лечения.
Лечение полипов желудка
Как говорилось ранее, все аденоматозные и крупные полипы более 10 мм должны быть подвергнуты удалению. Каким же образом выполняется эндоскопическая полипэктомия или резекция слизистой?
После четкого определения границ образования, под его основание в подслизистый слой выполняется инъекция физиологического раствора, окрашенного красителем «индигокарминовый синий» с целью предотвращения перфорации и четкой визуализации сосудистых структур. Затем эндоскопическая петля позиционируется на неизмененной слизистой вокруг образования и постепенно затягивается. Далее выполняется электрокоагуляция с использованием электрохирургического ножа/блока. Пострезекционный дефект с белым струпом без «плюс ткани» говорит о радикальности и надежности оперативного вмешательства, тем самым исключая возможные осложнения. Этапы операции представлены на рисунках (в нашей Клинике используется нож — ERBE VIO 300D).
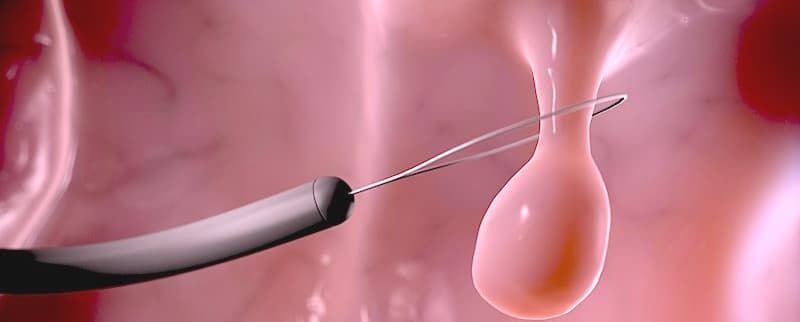
Крупные экзофитные (выступающие) полипы на широком основании или плоские образования, которые невозможно удалить эндопетлей, подвергаются технически более сложному варианту эндоскопического удаления – диссекции в подслизистом слое. Данный вид операции направлен на радикальное удаление образования единым блоком: после создания «гидростатической подушки» выполняется циркулярный разрез вокруг образования специальными инструментами, после чего рассекаются соединительнотканные сплетения подслизистого слоя с полной ликвидацией патологического очага.
Послеоперационное наблюдение
Первые сутки после полипэктомии рекомендуется щадящий режим активности и питания. Как упоминалось ранее, на месте полипа остается пострезекционный дефект слизистой оболочки, в связи с чем назначается противоязвенная диета — стол №1 по Певзнеру. Суть его заключается в ограничении продуктов, стимулирующих секрецию в желудке, длительно задерживающихся и трудно перевариваемых блюд (острая, жирная, жареная пища). Такая диета и ограничение физических нагрузок соблюдаются в течение месяца. Также необходимо помнить об отказе от приема антикоагулянтов в течение 3 дней как перед, так и после операции, в целях предотвращения ранних и отсроченных кровотечений.
По современным представлениям, наиболее рациональным является наблюдение за пациентами после проведенной полипэктомии через 1 год. При этом оценивается состояние слизистой оболочки на предмет появления новых образований или рецидива на месте ранее выполненной операции. Если же после резекции образований гистологический ответ подтверждает наличие дисплазии высокой степени или же раннего рака, то контрольная гастроскопия должна проводиться в интервале: 1,5 мес.- 3 мес.- 6 мес. – 1 год и в последующем каждый год.
Профилактика полипов желудка
Целью профилактики является выявление образований желудка на ранних этапах развития. Рекомендуется выполнение эндоскопического исследования лицам старше 45 лет в качестве скрининга даже при отсутствии клинической симптоматики, так как заболевание проявляет себя лишь на поздней стадии, когда уже требуется хирургическое лечение. Следуя принципам онкологической настороженности, пациентам с отягощенным наследственным анамнезом, то есть при наличии онкологических заболеваний со стороны ЖКТ у ближайших родственников, требуется незамедлительный профилактический осмотр желудка и толстой кишки.
Как получить услугу в Клинике
В нашей Клинике проводятся все виды эндоскопических исследований на высококачественном оборудовании как под местной анестезией, так и под наркозом. Все выявленные патологические образования подвергаются гистологической верификации. Также проводится забор материала на наличие инфекции H.pylori и для определения стадии и степени выраженности воспалительных и атрофических изменений слизистой оболочки желудка (класс.OLGA), что свидетельствует, как говорилось ранее, о риске развития онкологического процесса.
Что касается оперативного эндоскопического лечения, то в клинике возможно его выполнение в амбулаторных и стационарных условиях. Решение принимает лечащий врач, опираясь на размеры патологических очагов, их количество, результаты гистологии и сопутствующую патологию.


.jpg)