Шунтирование сердца при раке желудка

Несколько десятилетий назад аортокоронарное шунтирование (АКШ) считалось экзотической процедурой, доступной лишь очень состоятельным людям. Сама идея, что коронарные сосуды, питающие кровью сердечную мышцу, можно заменить, как заменяют испортившуюся деталь в автомобиле, казалась фантастической.
В наши дни операция по шунтированию сосудов сердца, пораженных атеросклерозом, прочно вошла в арсенал современной медицины и успешно практикуется в различных клиниках по всему миру. В медицинском центре Шиба в Израиле накоплен огромный практический опыт в выполнении АКШ: каждый год в стенах клиники производится около 400 подобных операций. Персонал Шибы достиг исключительных успехов в послеоперационной реабилитации пациентов после шунтирования. Благодаря мастерству хирургов, качественному уходу и эффективным программам реабилитации подавляющее большинство операций шунтирования проходят без негативных последствий и осложнений.
Важную роль в успехе операции играет осознанное участие пациента в лечебном процессе. До начала лечения с пациентом беседуют врачи и средний медицинский персонал, подробно разъясняя все аспекты предстоящей операции, в том числе, особенности течения послеоперационного периода. Однако, как показывает практика, всегда находятся темы, которые пациент и его лечащий врач не успели обсудить по разным причинам. Предлагаем вам ознакомиться с ответами кардиохирургов клиники Шиба на вопросы пациентов после коронарного шунтирования.
Каков срок службы шунта? Как быстро шунт выходит из строя?
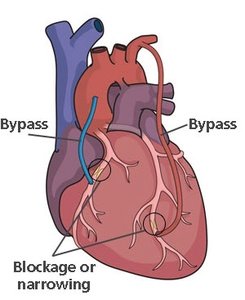
В Израиле считается, что в среднем шунт «живет» от десяти до пятнадцати лет. Однако часть венозных шунтов выходит из строя несколько раньше. Шунт представляет собой участок венозного сосуда, который используют, чтобы создать альтернативный путь кровообращения в обход закупоренной коронарной артерии. Со временем венозная стенка деформируется, в ней формируются расширенные участки, в них скапливаются мелкие тромбы, откладываются атеросклеротические бляшки и идет процесс кальцификации. В последние годы в клинике Шиба начали практиковать использование артериальных шунтов. В отличие от венозных, артериальные шунты долговечны и обладают практически пожизненным сроком службы.
Можно ли после шунтирования выполнять катетеризацию сердца и баллонную ангиопластику?
Да, можно. Иногда, когда речь идет о пациентах со сложным анатомическим строением коронарных сосудов, используется методика реваскуляризации. В данном случае термин «реваскуляризация» означает восстановление кровоснабжения. Пациенту выполняют шунтирование в обход одной коронарной артерии. Затем, в рамках той же госпитализации или вскоре после нее, производят баллонную ангиопластику других коронарных артерий. Иными словами, после шунтирования можно выполнять баллонную ангиопластику, как коронарных сосудов сердца, так и самих шунтов.
Через год после коронарного шунтирования у меня снова появились боли в груди? Значит ли это, что процедура прошла неудачно?
Необходимо произвести диагностику, чтобы определить, не произошло ли закупорки шунта. В таких случаях у пациента действительно могут возникать приступы стенокардии. Достаточно часто боли в грудной клетке являются следствием ортопедических проблем. Но чтобы точно установить их причину, нужно пройти углубленное обследование.
После операции у меня был приступ мерцательной аритмии. Врач прописал мне лекарство под названием «прокор». Сейчас я чувствую себя хорошо. Нужно ли продолжать прием прокора?
Обычно прокор назначают на ограниченный период. Если у вас не было повторных приступов аритмии, посоветуйтесь с лечащим врачом, в какой момент можно прекратить прием препарата. Важно подчеркнуть, что в данном случае речь не идет о тяжелых аритмиях, требующих постоянного лечения, а лишь об отдельном легком эпизоде.
Нужно ли продолжать принимать все лекарства, которые мне назначили после коронарного шунтирования?
Безусловно, да. Шунтирование сосудов сердца не обладает магическим эффектом и не излечивает от всех болезней, поэтому нужно принимать лекарства, стабилизирующие артериальное давление, уровень глюкозы, холестерина и триглицеридов в крови. Если в прошлом вы перенесли инфаркт миокарда, у вас диагностирована сердечная недостаточность, нужно продолжать соответствующую лекарственную терапию.
Накладывает ли процедура шунтирования сосудов сердца какие либо ограничения на сексуальную жизнь?
Половой акт по уровню физической нагрузки сравним с ходьбой в быстром темпе. Как только вы почувствуете себя достаточно здоровым для того, чтобы ходить быстрым шагом, можно вернуться к обычной сексуальной жизни.
Когда я почувствую себя достаточно здоровым, чтобы заниматься спортом?
Процесс реабилитации у всех протекает по-разному. На него оказывают влияние различные факторы: уровень привычной физической активности до операции, наличие сопутствующих заболеваний. Доверяйте собственным ощущениям и наращивайте уровень физических нагрузок постепенно. В первые месяцы после шунтирования избегайте чрезмерно нагружать мышцы верхних конечностей и плечевого пояса. В особенности это касается пациентов, у которых аортокоронарное шунтирование сопровождалось разрезом грудной клетки.
 Делать шунтирование сердца медики стали свыше 50 лет назад. Сегодня технологии поменялись, улучшилось оборудование, хирургический инструментарий обогатился, мастерство специалистов возросло, однако осложнения после АКШ на сердце периодически встречаются. Это не повод считать, что риски перед проведением манипуляций высоки. Выполняемые в Израиле операции достигли максимального уровня безопасности. Однако далеко не все зависит от оперирующего врача. Иногда сбои связаны с индивидуальными реакциями организма пациента, общим состоянием его здоровья и другими сторонними факторами.
Делать шунтирование сердца медики стали свыше 50 лет назад. Сегодня технологии поменялись, улучшилось оборудование, хирургический инструментарий обогатился, мастерство специалистов возросло, однако осложнения после АКШ на сердце периодически встречаются. Это не повод считать, что риски перед проведением манипуляций высоки. Выполняемые в Израиле операции достигли максимального уровня безопасности. Однако далеко не все зависит от оперирующего врача. Иногда сбои связаны с индивидуальными реакциями организма пациента, общим состоянием его здоровья и другими сторонними факторами.
Кровотечение после АКШ
Кровотечение после операционного вмешательства может проявляться от пары часов до нескольких дней. Причиной чаще становится не врачебная ошибка, а недостаточная скорость свертываемости крови пациента из-за использования лекарственных средств, стимулирующих кровоток возросшего артериального давления. Чтобы не допустить послеоперационные осложнения аортокоронарного шунтирования, важно соблюдать выданные врачом рекомендации по подготовке к процедуре и после ее проведения.
Тромбоз
Устанавливаемые вены или артерии изымаются хирургами из тела больного для создания альтернативного пути кровоснабжения сердечной мышцы. Обычно материал берется из нижних конечностей и предплечья. Это создает временные трудности в восстановлении кровотока в месте изъятых сосудов. Когда проводится аортокоронарное шунтирование, последствия могут проявиться в виде тромбоза глубоких вен. Свидетельствуют о негативных изменениях болевые ощущения и отек ног после аортокоронарного шунтирования, которые возникают спустя несколько дней после вмешательства. Внимательное отношение врачей позволит заметить отклонения на ранней стадии и устранить их без вреда для здоровья пациента. Во многих ситуациях последствия легко предупредить, если провести профильное введение препаратов, благоприятно воздействующих на текучесть крови.
Нарушения ритма сердца
Операция АКШ – сложная процедура, требующая высокого мастерства от проводящего ее хирурга. Суть метода проста. Одним концом экспроприированный из другой области шунт вшивается в аорту. Второй конец уходит в коронарный сосуд под сужающимся местом. Несмотря на высокую квалификацию хирургов может возникнуть нарушение сердечного ритма сразу после операции или в постреабилитационный период. Если осложнения АКШ выражены таким образом, терапия состояния включает лекарственные средства антиаритмического действия, в тяжелых случаях – электрическую кардиоверсию.
Инфаркт
Тяжелейшим последствием негативного характера является инфаркт миокарда, характерный для раннего периода восстановления после операции. Произойти инфаркт может в первые несколько часов или дней. Должна насторожить сильная боль в груди после АКШ, давление, жжение в центре грудины, не проходящие после принятия препаратов. Атеросклероз поражает большие площади сосудов. Комплексный подход в лечении и постоянный контроль состояния больного после процедуры шунтирования не всегда способны предотвратить осложнение. Объясняется это активизацией вызывающих воспалительный процесс клеток, обуславливающих рост способности крови к свертыванию.
Спровоцированные изменения в сосудистой сетке могут привести к атеротромбозу. В медицинской статистике отмечены случаи, когда во время АКШ миокард не получает должного снабжения кровью, что вызывает инфарктное состояние. Важно прислушиваться к советам врачей на этапе подготовки к операции: исключить вредные привычки, давать организму полноценный отдых при нагрузках, приучая себя к режиму. Инфаркт после АКШ можно предотвратить, снизив вызывающие его факторы риска.
Инсульт
Наблюдения за практикой проведения операций способствуют формированию статистики. В 40 % низкое давление после АКШ, нарушение кровоснабжения мозга приводят к развитию инсульта в первые сутки после хирургического вмешательства. В 60 % случаев осложнений инсульт происходит в первую неделю восстановительного периода. Сигнализирует о нем онемение конечностей, сложности с движениями и артикуляцией. Способствовать развитию негативного состояния может и дооперационное состояние пациента, если в анамнезе присутствует атеросклероз коронарных артерий и мозговых сосудов.
Сужение шунтов
Отправляя больного на аортокоронарное шунтирование, риски врач обозначает сразу. В числе часто встречаемых осложнений – сужение шунтов, атеросклероз установленных сосудов и тромбоз. Наблюдается состояние в первый год после процедуры у 20% пациентов, у остальных сосуды сужаются спустя 7-10 лет. Это требует повторного проведения операции, освобождения кровотока от закупоривающих сосуды атеросклеротических бляшек. Здесь многое зависит от пациента. Чем тщательнее больной придерживается врачебных рекомендаций, тем дольше сохраняется операционный результат.
Факторы влияния на возникновение осложнений
Если прошла АКШ операция, последствия вмешательства зависят от врача и пациента. Выше перечислен не полный список возможных осложнений. Следует отметить заражение раны, несостоятельность швов, медиастинит, диастаз грудины, перикардит. Часть состояний вызывает серьезную опасность для жизни. Должна настораживать аритмия после АКШ, низкое или высокое давление, болевые симптомы. Статистика фиксирует цифру смертельного исхода после операции на сердце в пределах 3%. Это не большой показатель, учитывая сложность врачебных манипуляций. В медицине выделяют факторы, провоцирующие развитие осложнений. В их числе:
- Наличие в анамнезе стенокардии, инфаркта. Патология свидетельствует о повреждении сердечной мышцы и сосудистой сетки до операции, что не может способствовать быстрой реабилетации и беспроблемному восстановительному периоду.
- Существенное осложнение аортокоронарное шунтирование дает при стволовых поражениях левой коронарной артерии, дисфункции левого желудочка. Этот фактор в числе первых отмечается врачом при обследовании и направлении на проведение операции.
- Сердечная недостаточность с выраженным хроническим характером.
- Атеросклероз сосудов периферии, артерий.
- Согласно исследованиям, риск осложнений выше у женщин.
- Легочные заболевания в хронической форме.
- Сахарный диабет.
- Почечная недостаточность.
Восстановление после операции
Несколько дней в реанимации после операбельного вмешательства способствуют первичному восстановлению пациента. Тянущая боль в грудине после АКШ объясняется хирургическими разрезами и наложением швов. Чтобы не возникло загнивание раны и инфицирование, проходит обработка антисептиками. Некоторое время пациент будет испытывать дискомфорт, жжение, но вскоре они проходят. Через пару недель при успешной реабилитации разрешается принять душ.
Нарушенные вмешательством кости заживают дольше – до 7 недель. Этот срок рекомендуется носить эластичные чулки, избегать физических нагрузок, чтобы не спровоцировать нежелательные осложнения. Анемия восполняется правильным питанием с включением продуктов, содержащих железо. Важно учиться правильно дышать, чтобы не вызвать застои в легких. Нормальным считается кашель после АКШ, врачи учат больного откашливаться, возвращая способность легким к самостоятельному функционированию.
Не настораживают врачей отеки ног после АКШ, которые должны пройти в течение 2-х недель. Если отечность сохраняется, назначаются дополнительные исследования, профильные препараты и процедуры. В дальнейшем возможна небольшая припухлость в месте изъятия вен, так как сеть сосудов еще плохо справляется с оттоком крови. Для выяснения состояния назначается дуплексное сканирование, лимфография, ультразвуковая диагностика, обследование почек, сдача анализов мочи и крови.
Кардиореабилитация снизит риск развития осложнений
Самостоятельно ставить диагнозы о запрете или разрешении проведения АКШ нельзя. Направление на операцию даст профессиональный врач после прохождения пациентом тщательного обследования, выявления рисков развития негативных реакций во время процедуры и в восстановительный период. Лучший вариант из возможных – предотвратить ишемическую болезнь. Если сделать это невозможно, следует внимательно отнестись к рекомендациям медиков, чтобы результаты шунтирования не были нарушены возникшими осложнениями.
К моменту оперирования нужно тщательно готовиться. Первая беседа с врачом должна пройти доверительно. Необходимо предупредить о перенесенных заболеваниях, хронических болезнях. Внимательность следует проявить в выборе медицинского учреждения, где выполняется операция. Клиника Ассута славится уровнем оказания неотложной помощи и операциями, проводимыми в плановом режиме. Высокая квалификация кардиохирургов, современное оборудование, отработанная техника ведения тяжелых больных – факторы успешного лечения.
Уделить внимание следует послеоперационному периоду. Пройдя АКШ, стоит принимать выписанные врачом лекарственные препараты, посещать процедуры восстановительной терапии, вести здоровый образ жизни. Первые дни возможно головокружение после аортокоронарного шунтирования, боль в груди, небольшая отечность. Вскоре негативные симптомы пройдут, организм начнет восстанавливать силы. После операции многие пациенты живут полноценно длительный срок, превышающий несколько десятилетий. Поэтому бояться последствий и осложнений не стоит, профессиональный врач сделает все возможное, чтобы снизить риск развития патологических реакций.
 С момента, как было проведено первое аортокоронарное шунтирование, статистика смертности постоянно находилась в поле зрения врачей. Установлено, что летальный исход после первичного АКШ расположен в диапазоне 1-5%. Основную массу случаев смертности объясняет острая сердечная недостаточность. В целом, факторы риска легко распределяются по двум основным категориям:
С момента, как было проведено первое аортокоронарное шунтирование, статистика смертности постоянно находилась в поле зрения врачей. Установлено, что летальный исход после первичного АКШ расположен в диапазоне 1-5%. Основную массу случаев смертности объясняет острая сердечная недостаточность. В целом, факторы риска легко распределяются по двум основным категориям:
- Факторы дооперационного периода – возраст пациента, наличие хронических заболеваний в анамнезе, степень миокардиальной ишемии.
- Иные составляющие – профессионализм оперирующего хирурга, год операбельного вмешательства, необходимость поддержки деятельности сердечной мышцы и пр.
Согласно данным профессора Д. Нобеля, наблюдение за АКШ статистику смертности показало с 1967 по 1980 год убывающую. Было изучено свыше 58 тысяч историй болезни. С каждым годом факты летального исхода убывали. Однако в последнее время наблюдается рост показателей. Связано это с тем, что увеличен возраст оперируемых пациентов. Выше стала степень тяжести состояния оформляемых на операцию больных.
Исследование показало, что выживаемость перенесших АКШ людей высока. Через год показатель равен 95%, через 5 лет – 88%, через 15 лет – 60%. Изучая результаты АКШ, было выявлено, что внезапная остановка сердца в постоперационный период – явление крайне редкое. Шунтирование в статистике смертности содержит данные о 10% случаев сердечной недостаточности, как фактора, провоцирующего летальный исход.
Аортокоронарное шунтирование – статистика смертности и прогноз
Рассматривая аортокоронарное шунтирование за и против, следует отметить результативность операции. В большинстве случаев благодаря вмешательству опытного хирурга нейтрализуется стенокардия и растет степень переносимости нагрузок на организм. Но самым распространенным проявлением ишемической болезни после операции остается стенокардия напряжения. При ее восстановлении после АКШ в момент возвращения к обычным нагрузкам более вероятно, что коронарный кровоток был восстановлен не в полной мере. Второй вероятной причиной является ранняя окклюзия шунта. Аналогичные изменения в поздний период вызывается:
- стенозом;
- обострением атеросклероза коронарных артерий;
- окклюзией шунтов в связи с тромбозом или эмболией;
- комбинаторным сочетанием указанных признаков.
Верным показателем результатов АКШ является самочувствие пациента, которое сложно выразить в измеряемых единицах. Утверждать о хорошем состоянии больного можно по общей работоспособности, отсутствию одышки, стенокардии. Говорит об эффективности проведенной процедуры отсутствие осложнений.
Если проведено шунтирование, статистика показывает, что спустя 5 лет после операции самочувствие бывших пациентов хирургического отделения постепенно ухудшается с появлением стенокардии. Однако данные демонстрируют, что негативное состояние через 5 лет отсутствует у 75-80% перенесших АКШ людей, через 10 лет – у 65-70 %. Спустя 15 лет после шунтирования статистика смертности показывает интересную картину – до 20 % больных живы и не подвержены приступам стенокардии.
Аортокоронарное шунтирование – статистика изменений
При детализации результаты АКШ демонстрируют изменение состояния пациента. В результате нормализованного кровотока к миокарду:
- нейтрализуются стенокардические приступы;
- наблюдаются улучшения физического состояния;
- сокращается риск развития инфаркта миокарда;
- улучшается работоспособность, возрастает объем физической активности;
- фармакологическая помощь сводится к минимуму.
Самое главное – увеличивается продолжительность жизни, снижается вероятность внезапной остановки сердца после перенесенной операции. Отзывы пациентов демонстрируют улучшения в подавляющем большинстве случаев. Врачи, проводящие аортокоронарное шунтирование, прогноз ставят благоприятный. Специалисты возвращают пациента к нормальной жизни, делают доступными для тяжелобольных обычные человеческие радости.
После АКШ статистика показывает нейтрализацию пугающих нарушений здоровья в 80% случаев. В 85% ситуаций не происходит повторной закупорки сосудов. У многих пациентов существуют опасения о малой продолжительности жизни после операции. Однозначного ответа на этот вопрос не существует. Многое зависит от сопутствующих факторов – образа жизни, возрастных параметров, вредных привычек. В среднем срок службы шунта определяется 10-летним периодом, у молодых пациентов он может быть увеличен. По окончании срока рекомендуется проведение повторного АКШ.
Эффективность операции сегодня доказана мировым научным сообществом, однако не всегда аортокоронарное шунтирование имеет благоприятный прогноз. Как и любое операбельное вмешательство, процедура дает осложнения. В медицинской практике отмечены: инфаркт, инсульт, инфицирование разреза, тромбоз вен. Нередко сами пациенты виноваты в отсутствии улучшений. Это связано с необоснованными опасениями за жизнь, страхами смерти, стрессами и «зацикливанием» на заболевании. Больным рекомендуется реабилитационное восстановление с участием психолога. Чтобы снизить риск развития нежелательных последствий, следует обращаться к профессиональным врачам, обладающим высокой квалификацией и успешной практикой проведения операций.
Принимает решение о необходимости операции пациент. Для взвешенного выбора необходима комплексная оценка всех рисков. Врач предупреждает о них еще на этапе обследования, разработки рекомендаций по дальнейшему лечению. После АКШ статистика смертности имеет минимальные значения. Сегодня операцию выполняют даже в сложных случаях и в пожилом возрасте. Это шанс продлить жизнь и улучшить собственное здоровье.


