Схема патогенеза рака желудка
.jpg)
Патогенез рака желудка не изучен.
На сегодняшний день известно, что рак желудка связан с мутациями генов 53, АРС, k-ras. Потеря гетерозиготности с большой частотой наблюдается на следующих участках хромосом: 17p(локус гена p53), 5q (локус гена АРС) и 18q (локус гена DDC). При раке желудка мутация гена k-ras встречается относительно редко. Как известно,последняя играет большую роль в поддержании опухолевого роста, а появление делеций генов-супрессоров опухолевого роста 17qи 18q происходит обычно на поздних стадиях и служит маркером малигнизации и метастазирования опухоли.
.jpg)
Схема кровоснабжения желудка.
Понимание схемы кровоснабжения желудка помогает предугадать маршруты возможного гематогенного метастазирования. Желудок кровоснабжается чревной артерией. Левая желудочная артерия, ветвь чревной артерии, кровоснабжает верхнюю правую часть желудка. Общая печеночная артерия делится на правую желудочную артерию, снабжающую нижнюю часть желудка, и a. gastroepiploica, снабжающую нижнюю часть большой кривизны.
Зная особенности лимфооттока от желудка, можно предугадать пути возможного распространения метастазов по лимфатическим путям. Основной путь лимфооттока проходит через чревную ось. Малые пути лимфооттока проходят через область селезенки, наджелудочную группу узлов, врата печени и гастродуоденальную область.
Регионарные лимфатические узлы при раке желудка поражаются у 45—65% больных, даже при небольших по диаметру опухо¬лях желудка, и вероятность поражения лимфатических узлов возрастает по мере увеличения инфильтрации стенки желудка. Так, при локализации опухоли в пределах слизистой оболочки метастазы в регионарные лимфатические узлы отмечены у 1,8% больных, при поражении мышечного слоя — у 44,3%, а при распространении опухоли на серозную оболочку желудка регионарные метастазы выявляются у 73,2% больных. После поражения регионарных лимфатических узлов возможно поражение забрюшинных узлов и отдаленное метастазирование. Наиболее часто встречаются отдаленные метастазы в лимфатических узлах левой надключичной области (метастаз Вирхова).
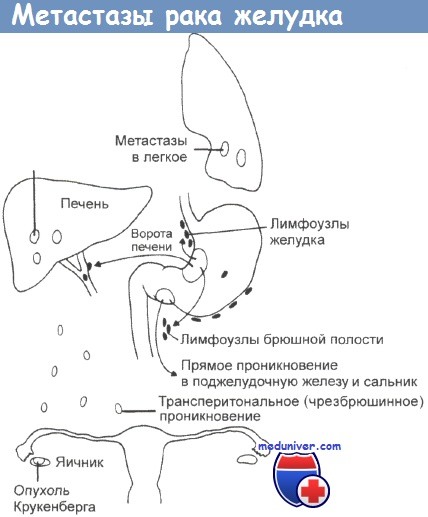
Пример гематогенного пути метастазирования — появление метастазов по системе воротной вены в печени (31,4%), у каждого третьего больного при вторичном поражении печени развивается асцит.
Одновременно возможно метастазирование в кости (0,8%), яичники у женщин (метастаз Крукенберга — 3,4%), брюшину (18,2%) и другие органы.
По В. А. Печатниковой (1967), происхождение некоторых отдаленных метастазов представляется следующим образом. В начале заболевания обычно имеет место ортоградный путь метастазирования, т. е. раковые клетки распространяются по ходу тока лимфы. По мере блокирования лимфоузлов метастазами рака появляются ретроградный лимфоток и ретроградные метастазы (через забрюшинные лимфатические пути — метастазы Крукенберга в яичники, метастазы Шницлера в параректальную клетчатку, метастазы в пупок по круглой связке печени — узелок сестры Мэри Джозеф). При блокировании метастазами парастернальных лимфоузлов лимфа, оттекающая в верхние узлы этой цепочки от нижних глубоких узлов шеи, встречает препятствие, а в надключичных лимфоузлах появляются ретроградно-лимфогенным путем метастазы Вирхова. Происхождение метастазов Вирхова может быть обусловлено и другим путем распространения раковых клеток.
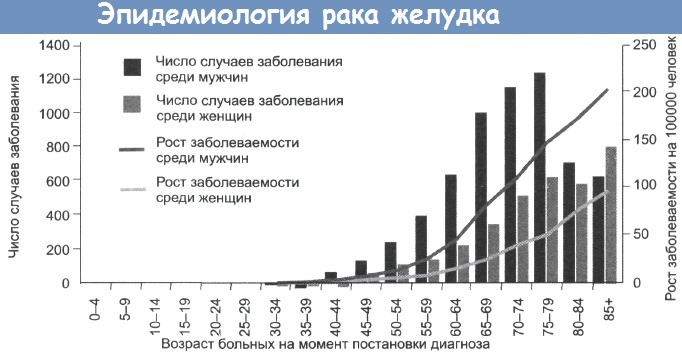
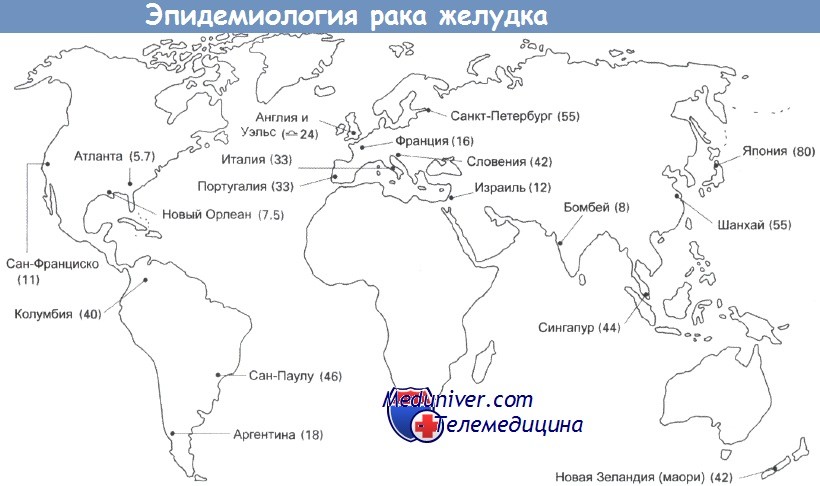
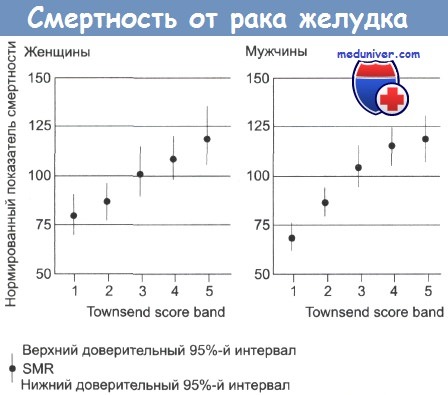
Рак желудка — частота, причины, механизмы развитияРак желудка был основной причиной смерти от рака в Великобритании пятьдесят лет назад. Частота его встречаемости резко снизилась, но этот тип рака продолжает занимать важное место среди причин смерти в мире. Рак желудка стоит на втором месте по распространенности после рака легкого, по оценкам, ежегодно выявляется 790 000 его новых случаев. Уровень заболеваемости высок (30-80 на 100 000) на Дальнем Востоке, в России и Восточной Европе. Суммарная частота случаев в Великобритании составляет 29 на 100 000 (у мужчин) и 19 на 100 000 (у женщин). Частота случаев рака желудка резко увеличивается с возрастом, до 200 на 100 000 среди мужчин старше 80 лет. В Великобритании и США за последние 20 лет отмечено постепенное снижение уровня смертности. Частота случаев в других странах значительно выше, к примеру 80 случаев на 100 000 в Японии и Корее и 70 на 100 000 в Чили. Предполагают влияние окружающей среды на уровень заболеваемости, так как частота случаев у мигрантов из Японии в США снижается, но остается выше, чем у коренного населения. Вероятность развития рака желудка также связана с социально-экономическим положением: этот рак встречается в два раза чаще в 4 и 5 классах, по сравнению с 1 и 2 классами.
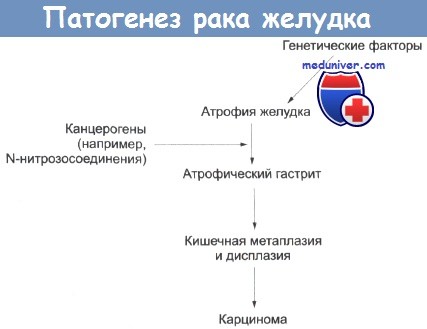
Причины карциномы желудка не известны, однако вовлечены генетические, экологические факторы, особенности питания, инфекции и предраковые факторы. Карцинома желудка встречается в три-шесть раз чаще у больных со злокачественной анемией, являющейся наследственным нарушением. Этот рак несколько чаще отмечается у людей с группой крови А, чем в общей популяции, и, возможно, у больных, перенесших Polya-резекцию желудка. У больных с наследственной гипогаммаглобулинемией риск развития рака желудка значительно увеличен. Частота встречаемости карциномы желудка повышена у больных с хроническим атрофическим гастритом. Риск заболеть раком желудка у больных со злокачественной анемией и атрофическим гастритом выше приблизительно в три раза. Атрофия желудка может повлечь за собой кишечную метаплазию, есть предположение, что способствовать такому изменению могут диетические канцерогены. С высоким риском рака желудка связаны следующие особенности питания: повышенное потребление соли, нитратов, крахмала и углеводов; недостаточное употребление сырых овощей, салатов, свежих фруктов и белка животного происхождения.
На рисунке представлена гипотеза последовательных причинных связей для развития рака желудка и сведения об известных этиологических признаках. Можно предположить, что при атрофическом гастрите рН в желудке повышается, после этого возможна его бактериальная колонизация, которая не могла бы произойти при низких значениях рН. Атрофический гастрит, видимо, связан с недостаточным питанием в тех странах, где риск рака желудка высокий. Бактериальная колонизация желудка встречается значительно чаще у людей моложе 50 лет в таких регионах. Злокачественная анемия также сопровождается атрофическим гастритом, а после частичной Polya-резекции желудка в нем может возникнуть понижение кислотности, — в обеих ситуациях риск рака желудка может быть увеличен. В результате бактериальной колонизации желудка может происходить восстановление пищевых нитратов (присутствующих в воде, овощах и мясных консервах) до нитритов, реагирующих с аминокислотами с образованием N-нитрозосоединений. Они являются канцерогенами у животных (вызывают интестинальную метаплазию слизистой оболочки желудка крыс) и могут иметь такой же эффект у человека.
Продолжает вызывать большой научный интерес существование связи между раком желудка и инфекцией Helicobacter pylori. Эта инфекция — важный фактор риска карциномы желудка, она была официально признана как точный этиологический фактор Международной организацией по исследованию рака (International Agency for Research on Cancer). Использование такой связи, если это будет подтверждено, в профилактических целях имеет потенциально большую важность, так как данной инфекцией поражено 30-50% взрослого населения в Европе и более 80% в развивающихся странах. Эти цифры не объясняют того факта, что во всем мире заболеваемость раком желудка выше среди мужчин. На основании последних данных можно предполагать, что при успешном подавлении хронической инфекции Н. pylori снижается риск рака желудка. Связь между раком желудка и пептической язвой, а также между полипами желудка и злокачественностью остается не ясной. Полипы желудка встречаются сравнительно часто, в 10% случаев имеются признаки карциномы in situ. Такое изменение имеет сомнительное прогностическое значение и нарушение, которое с высокой вероятностью кажется предраковым, — это ворсинчатая аденома. Факторы риска, способствующие возникновению рака желудка1. Питание как фактор риска рака желудка: 2. Социально-экономические факторы риска рака желудка: 3. Географические факторы: 4. Генетические факторы риска рака желудка: 5. Медицинские факторы риска рака желудка:
Патогенез рака желудкаБолее 95% карцином желудка относятся к аденокарциномам. Оставшуюся долю составляют карциноидные опухоли, плоскоклеточная карцинома, аденоканкроид и лейомиосаркома. Начальный рак желудка определяют как опухоль, расположенную в слизистой и подслизистой оболочках, независимо от метастазирования в регионарные лимфатические узлы. Гистологическое разграничение такого рака от «предраковых» поражений может быть затруднительно, даже при биопсии желудка. Симптомы заболевания минимальны, диагноз часто ставится при скрининговой эндоскопии и при эндоскопии по несвязанным симптомам. Повреждения обычно являются аденокарциномами с признаками, похожими на рак продвинутой стадии. Самый распространенный тип рака желудка — это язвенно-инфильтративная форма, размер которой может варьировать от 1 см до опухоли, занимающей почти весь желудок. Часто опухоль проникает сквозь стенку желудка, захватывает поджелудочную железу и сальник, дает метастазы в регионарные лимфатические узлы, печень и полость брюшины. Некоторые опухоли обладают полиповидным ростом, выступая в просвет желудка, уже позднее захватывая его стенку и прилегающие ткани. Другие опухоли могут распространяться поверхностно по слизистой оболочке, обходя регионарные лимфатические узлы до поздних этапов болезни, такие опухоли имеют лучший прогноз. В других случаях присутствует диффузный склероз всей стенки желудка (linitis plastica — линит, диффузный рак желудка). Желудок при этом маленький, сокращенный и не расширяется. Такие опухоли имеют особенно плохой прогноз. Опухоли чаще возникают в антруме или нижней трети желудка, наиболее часто на малой кривизне. Некоторые из таких опухолей многоцентровые. Их локализация, видимо, меняется со временем, с увеличением проксимальных опухолей и снижением их в антруме, как на Западе, так и в Японии. На микроскопическом уровне наиболее полезное разделение проведено между карциномами, клетки которых похожи на клетки кишечника, при этом опухоль окружена интестинальной метаплазией (кишечный тип), и теми, которые имеют тенденцию к инфильтрированию стенки желудка и окружены нормальной слизистой (диффузный тип). Опухоли кишечного типа связывают с лучшими показателями выживаемости, они больше встречаются у больных пожилого возраста, наиболее вероятно, что им предшествовал атрофический гастрит. В популяциях с высоким риском заболевания раком желудка (таких, как в Японии) большинство опухолей относятся к этому типу. Карциномы диффузного типа чаще возникают у женщин, связаны с группой крови А, показатели суммарной выживаемости при них хуже. Опухоли из париетальных клеток являются редкими. В Японии в результате скрининговых программ большое число опухолей диагностировано на ранних стадиях. Термин начальный рак желудка введен для опухолей, расположенных только в слизистой или подслизистой оболочках. Такие опухоли могут относиться к кишечному или диффузному типу с разной степенью дифференцировки. На этой стадии прогноз великолепный, более 90% больных живут более 5 лет. Лимфатическое распространение опухоли идет через поверхностную лимфатическую сеть в узлы левой желудочной цепи, в селезеночную и печеночную цепи вдоль основных сосудов, питающих желудок. Далее распространение продолжается в узлы чревного ствола, в селезеночную цепь и печеночную цепь вокруг ворот печени. Иногда отмечается увеличение узлов в левой надключичной области глубоко к грудинному месту прикрепления (узел Вирхова). Рак желудка также локально распространяется сквозь стенку желудка в сальник, печень и поджелудочную железу. Фрагменты опухоли могут обрываться и рассеиваться широко по перитонеальному пространству, вызывая злокачественные асциты и опухоли Крукенберга на поверхности яичников. Метастазы, переносимые с кровью, особенно часты в печени, но также встречаются метастазы в легких. Нечасто происходят метастазы в кости, метастазы в центральную нервную систему являются редкими.
— Также рекомендуем «Клиника и диагностика рака желудка» Оглавление темы «Опухоли желудочно-кишечного тракта»:
|
Аденокарцинома — самая частая (более 90%) злокачественная опухоль желудка. Ранние симптомы аденокарциномы — диспепсия, дисфагия и тошнота (как при хроническом гастрите). Аденокарциномы обычно обнаруживают на поздних стадиях, когда появляются такие симптомы, как снижение массы тела, анорексия, изменение режима дефекации, анемия, кровотечение, и возникает необходимость углубленного диагностического обследования.
а) Эпидемиология. Заболеваемость широко варьирует в зависимости от региона. В Японии, Чили, Коста-Рике и странах Восточной Европы заболеваемость в 20 раз выше, чем в Северной Америке, Северной Европе, Африке и Юго-Восточной Азии. Массовый эндоскопический скрининг в регионах с высокой заболеваемостью, например в Японии, позволяет в 35% случаев выявлять рак желудка на ранней стадии, когда опухоль ограничена слизистой оболочкой и подслизистым слоем.
К сожалению, массовый скрининг в регионах с низкой заболеваемостью нерентабелен. Так, в США и странах Северной Европы лишь в 20% случаев аденокарциному выявляют на ранних стадиях.
В США в XX в. частота рака желудка снизилась более чем на 85%. В 1930 г. аденокарцинома желудка была самой частой причиной смерти от онкологических заболеваний как в США, так и во всем мире, однако в настоящее время в США аденокарцинома желудка является причиной менее чем 2,5% летальных исходов от онкологических заболеваний.
Аналогичное снижение отмечено и во многих других западных странах. Это позволяет предположить, что большую роль играют факторы окружающей среды и диета. Подтверждает это предположение и тот факт, что у мигрантов, переехавших из областей с высоким риском развития рака желудка в области с низким риском, частота злокачественной опухоли желудка во втором поколении сходна с таковой на новом месте жительства.
Одним из возможных объяснений снижения заболеваемости аденокарциномой желудка является уменьшение в связи с использованием холодильников потребления в пищу соленых и копченых продуктов с канцерогенами, имеющими в своем составе N-нитрозокомпозиты и бензопирены (соль и копчение используют для увеличения сроков хранения продуктов).
Кроме того, увеличение потребления зеленых листовых овощей и цитрусовых, содержащих антиоксиданты (витамин С, витамин Е и бета-каротин), положительно влияет на снижение риска развития аденокарциномы желудка.
Аденокарцинома желудка чаще развивается в популяциях с низким социально-экономическим уровнем и у лиц с мультифокальной атрофией слизистой оболочки и кишечной метаплазией. Язвенная болезнь не влияет на риск развития рака желудка, но у пациентов, которым была выполнена частичная гастрэктомия по поводу язвенной болезни, риск развития рака в оставшейся части желудка несколько повышен из-за гипохлоргидрии, рефлюкса желчи и хронического гастрита.
Несмотря на то что общая заболеваемость аденокарциномой желудка снижается, заболеваемость раком кардиального отдела желудка увеличивается. Это, вероятно, связано с развитием пищевода Барретта, повышением заболеваемости хронической ГЭРБ и ожирением. Аденокарцинома дистального отдела пищевода и аденокарцинома кардиального отдела желудка предположительно имеют одинаковый патогенез и сходные морфологию, клиническое течение и ответ на терапию.
б) Патогенез. В большинстве случаев рак желудка не является наследственным, однако изучение мутаций, обнаруженных при наследственном раке желудка, вносит большой вклад в понимание механизмов канцерогенеза при спорадическом заболевании. Зародышевая мутация гена CDH1, который кодирует синтез Е-кадгерина (белка, участвующего в межклеточной адгезии эпителиальных клеток), наблюдается при наследственном раке желудка, обычно диффузного типа.
Мутации CDH1 определяются только в 50% случаев спорадического диффузного рака желудка, хотя в оставшихся наблюдениях экспрессия Е-кадгерина тоже значительно снижена, но вследствие метилирования промотора CDH1. Таким образом, утрата функции Е-кадгерина, вероятно, является ключевым этапом в развитии диффузного рака желудка. Необходимо отметить, что мутации CDH1 также часто выявляются в спорадических и наследственных дольковых карциномах молочной железы, которые также представлены инфильтратами из одиночных клеток, а у лиц с мутациями BRCA2 повышен риск развития диффузного рака желудка.
У лиц с НАП, особенно у жителей Японии, повышен риск развития рака желудка кишечного типа, а не диффузного. Этот факт подтверждает наличие взаимосвязи между геномом и факторами окружающей среды, поскольку риск развития рака желудка у лиц с НАП, проживающих в областях с низкой заболеваемостью раком желудка, повышен в меньшей степени. Мутации гена, кодирующего Р-катенин (белок, связанный и с Е-кадгерином, и с геном АРС), а также микросателлитная нестабильность и гиперметилирование некоторых генов, включая TGF-b-R2, ВАХ, IGFRII и р16/INK4а, описаны в спорадических наблюдениях рака желудка кишечного типа.
Некоторые варианты провоспалительных генов и генов иммунного ответа, в т.ч. генов, кодирующих IL-1b, TNF, IL-10, IL-8 и Toll-подобный рецептор (TLR) 4, связаны с повышенным риском развития рака желудка на фоне инфекции Н. pylori, а мутации р53 присутствуют в большинстве наблюдений спорадического рака желудка обоих гистологических типов. Таким образом, несмотря на то что специфическая последовательность событий еще не установлена, ясно, что малигнизацию стимулирует хроническое воспаление. Другие взаимосвязи между хроническим воспалением и раком обсуждены в отдельных статьях на сайте (рекомендуем пользоваться формой поиска выше).
в) Морфология. Аденокарциномы желудка классифицируют по их локализации в желудке и, что важнее, по их макроскопической и гистологической картине. Большинство аденокарцином желудка локализуются в антральном отделе, причем малая кривизна тела желудка вовлекается чаще, чем большая. Опухоли кишечного типа обычно большого размера и представлены железистыми структурами, тогда как опухоли с диффузным инфильтративным ростом чаще представлены перстневидными клетками.
Аденокарциномы кишечного типа могут прорастать в стенку желудка, но обычно они представляют собой либо экзофитно растущую, либо изъязвленную опухоль. В апикальной части опухолевых клеток часто присутствуют слизьсодержащие вакуоли, а в просвете желез — большое количество слизи. Напротив, диффузный рак желудка обычно состоит из отдельно лежащих клеток, не формирующих железистые структуры, но содержащих крупные, заполненные слизью вакуоли, которые увеличивают объем цитоплазмы и оттесняют ядро к периферии (перстневидно-клеточный рак). Такие клетки распространяются в слизистой оболочке и стенке желудка поодиночке или мелкими скоплениями, в результате при малом увеличении опухолевые клетки легко спутать с клетками воспаления, например с макрофагами.
При любом типе злокачественной опухоли желудка выделение внеклеточной слизи может привести к ее скоплению и расслоению стенки желудка.
Диффузную злокачественную опухоль часто трудно обнаружить, однако инфильтративный рост опухоли приводит к десмопластической реакции стромы, что вызывает утолщение стенки желудка. Это является ценным диагностическим признаком. При наличии обширных участков инфильтрации происходит диффузное сглаживание складок желудка, а его стенка становится ригидной (так называемый пластический линит, макроскопическая картина «бурдюка»). Метастазы в желудок опухоли молочной железы или легкого могут проявляться аналогичным образом.
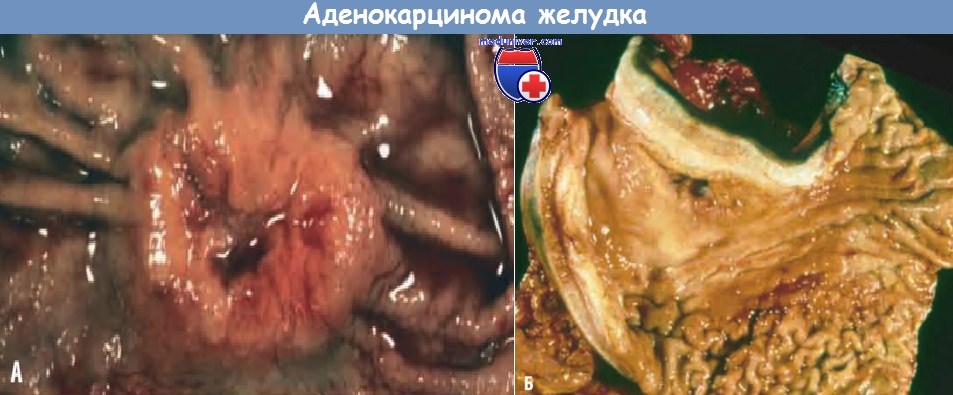
Аденокарцинома желудка:
(А) Аденокарцинома кишечного типа представляет собой большую,
экзофитно растущую опухоль с приподнятыми краями и центральным язвенным дефектом.
(Б) Диффузный рак желудка. Стенка желудка заметно утолщена, а складки желудка частично сглажены.
г) Клинические признаки. В регионах с высокой заболеваемостью преобладает рак желудка кишечного типа, который развивается на фоне предраковых состояний — плоской дисплазии и аденомы. Средний возраст пациентов составляет 55 лет, соотношение между мужчинами и женщинами — 2:1. Заболеваемость диффузным раком желудка во всех странах приблизительно одинакова, при этом предраковых состояний не существует. В структуре заболеваемости половых различий не наблюдается. Важно отметить, что происходит заметное снижение заболеваемости раком желудка кишечного типа, связанного с атрофическим гастритом и кишечной метаплазией. Таким образом, в целом заболеваемость раком желудка кишечного и диффузного типов в настоящее время практически одинакова.
Самыми важными прогностическими факторами являются глубина инвазии, поражение регионарных лимфатических узлов и наличие отдаленных метастазов на момент постановки диагноза. На поздних стадиях карциному желудка можно заподозрить по наличию метастазов в надключичном сторожевом лимфатическом узле (узле Вирхова).
Опухоли желудка также могут метастазировать в околопупочную область с формированием подкожного образования — узелка Мэри Джозеф (назван по имени медицинской сестры, которая первой обратила внимание на это образование как признак неблагоприятного исхода).
Характерна инвазия опухоли в двенадцатиперстную кишку, поджелудочную железу и забрюшинное пространство. В таких случаях лечение обычно ограничивается химиотерапией или лучевой терапией и паллиативными вмешательствами. Однако, когда это возможно, методом выбора в лечении аденокарциномы желудка является резекция.
У пациентов с раком желудка, выявленным на ранней стадии, 5-летняя выживаемость после резекции может достигать 90%, даже при наличии метастазов в лимфатических узлах. У пациентов с раком желудка, выявленным на поздней стадии, 5-летняя выживаемость во всем мире не превышает 20%. В США в большинстве случаев рак желудка выявляют на поздних стадиях, а общая 5-летняя выживаемость составляет менее 30%.
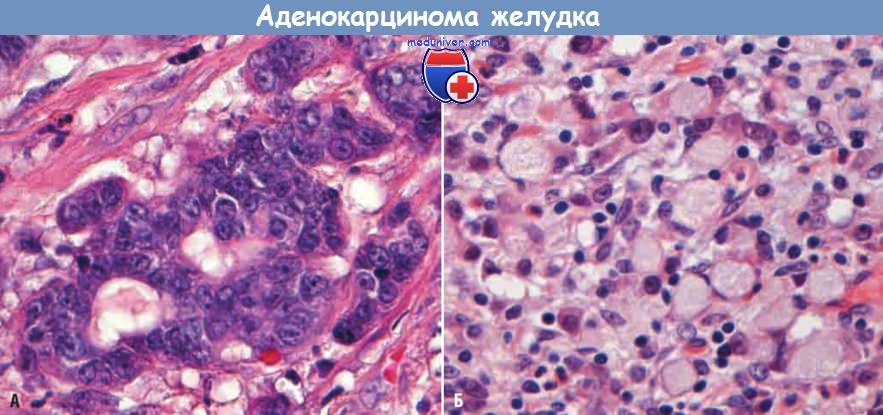
Аденокарцинома желудка:
(А) Аденокарцинома кишечного типа из цилиндрических клеток,
формирующих железистые структуры, с инфильтративным типом роста и десмопластической реакцией окружающей стромы.
(Б) Перстневидные клетки идентифицируют по крупным цитоплазматическим вакуолям, содержащим слизь, и смещенным к периферии серповидным ядрам.
— Рекомендуем ознакомиться со следующей статьей «Механизм развития (патогенез) лимфомы желудка»
Оглавление темы «Патогенез болезней желудка»:
- Механизм развития (патогенез) кистозного гастрита
- Механизм развития (патогенез) болезни Менетрие
- Механизм развития (патогенез) синдрома Золлингера-Эллисона
- Механизм развития (патогенез) полипов желудка
- Механизм развития (патогенез) аденомы желудка
- Механизм развития (патогенез) рака желудка
- Механизм развития (патогенез) лимфомы желудка
- Механизм развития (патогенез) карциноидной опухоли желудочно-кишечного тракта
- Механизм развития (патогенез) гастроинтестинальной стромальной опухоли (ГИСО)
- Механизм развития (патогенез) кишечной непроходимости