Развитие желчного пузыря у детей

Все чаще в последнее время специалистами диагностируются аномальные формы желчного пузыря у детей различных возрастов – согласно статистике это 25% подрастающего поколения. Наиболее частые нарушения наблюдаются у подростков – на фоне стремительного физического развития застой желчи на протяжении длительного времени становится причиной возникновения острых воспалительных процессов, вплоть до образования в протоках, выводящих желчь, и желчном пузыре камней и песка. Достижения современной медицины помогают справиться с большинством заболеваний, при этом основной задачей родителей остается своевременное выявление недуга и обращение за помощью к специалистам. Ведь лечение нельзя откладывать, тем более нельзя заниматься самолечением.
О том, что подразумевается под термином деформация желчного пузыря у ребенка, о причинах заболевания, симптомах и лечении мы поговорим поподробнее.
Причины аномальных форм желчного у маленьких детей и подростков
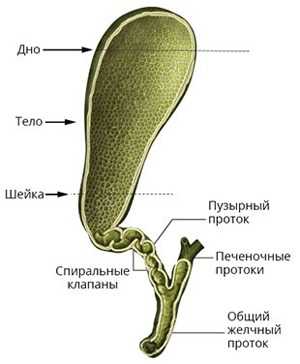 Желчный пузырь – это сложная система, без нормального функционирования которой организм поддается угнетению, как результат, ухудшение состояния здоровья, снижение активности и прочие последствия.
Желчный пузырь – это сложная система, без нормального функционирования которой организм поддается угнетению, как результат, ухудшение состояния здоровья, снижение активности и прочие последствия.
Итак, этот орган – совокупность трех функциональных элементов: тела, шейки и дна. По мере роста ребенка их расположение относительно друг друга меняется, вследствие чего происходит деформация – это может быть перегиб и перетяжка пузыря, перекручивание и загиб шейки, а также ряд других аномалий.
Причинами этого заболевания становятся различные факторы, прежде всего зависящие от того, врожденная это или приобретенная деформация. Для выявления характера заболевания врачи назначают проведение ультразвукового исследования.
Причины врожденной аномалии
Врожденное деформирование желчного пузыря может быть вызвано различными негативными факторами, воздействие которых было оказано на организм матери в период закладывания органов пищеварения ребенка – это первые 14 недель беременности.
К угнетающим факторам можно отнести:
- инфекционное или хроническое заболевание будущей мамы;
- прием определенных медикаментов;
- пассивную и активную формы курения;
- употребление алкогольных напитков.
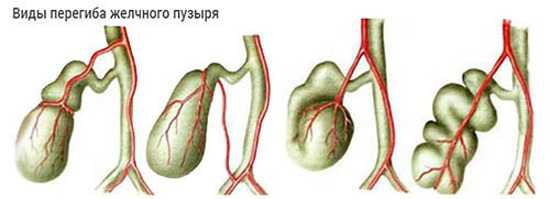
Причины приобретенной аномалии
К самым распространенным причинам приобретенных аномальных форм пузыря относят процессы воспалительного характера, происходящие непосредственно в желчном и его протоках, а также воспаление желудочно-кишечного тракта. Последствием воспалений становится деформирование желчевыводящих протоков – как результат, затрудняется отток желчи, происходит ее застой. Именно он провоцирует появления желчекаменной болезни, начало процессов воспалительного характера в желчном.
Симптомы аномальных форм желчного у детей
Течение болезни может проходить с различной приоритетностью влияния определенного типа нервной системы – парасимпатической либо симпатической, от этого меняются и признаки заболевания, его симптоматика.
Специалисты выделяют два типа течения болезни:

- Гипертонически-гиперкинетический. При данном течении заболевания ребенок жалуется на приступообразные сильные боли, локализованные в правом подреберье. Как правило, они появляются вследствие нарушения режима питания (переедания), несоблюдения диеты (употребление пищи с ярко выраженным острым, кислым вкусом, повышенным уровнем жирности). Также причиной обострения могут стать интенсивные и регулярные физические нагрузки.
- Гипотоническо-гипокинетический. В ходе такого течения у детей наблюдаются длительные приступы неострой боли ноющего характера, также локализованные в правом подреберье. Такое состояние сопровождается плохим аппетитом, во рту после ночного сна может появиться горький привкус, появляется отрыжка с неприятным привкусом и тошнота.
Независимо от того, как протекает болезнь, в период ее обострения появляются общие симптомы, характерные для интоксикации организма:
- слабость;
- тошнота;
- повышение температуры тела;
- ломота в теле;
- реже – рвота.
Появление таких симптомов нельзя игнорировать, важно вовремя обратиться за помощью к специалистам.
Лечение аномальных форм желчного пузыря у детей
 Лечение аномальных форм желчного у детей, в большинстве случаев, носит медикаментозный характер с параллельным соблюдением предписанного врачом режима, диеты. Хирургическое вмешательство становится актуальным лишь в редких – очень тяжелых случаях.
Лечение аномальных форм желчного у детей, в большинстве случаев, носит медикаментозный характер с параллельным соблюдением предписанного врачом режима, диеты. Хирургическое вмешательство становится актуальным лишь в редких – очень тяжелых случаях.
Главной целью врачей становится нормализация процессов оттока желчи, купирование болевых синдромов и снятие воспалительных процессов. Важным условием скорейшего выздоровления является соблюдение постельного режима.
По мере исчезновения симптомов ребенок должен употреблять больше жидкости (за исключением газированных напитков, соков в тетрапаках). А питание должно носить строго диетический характер, список конкретных продуктов назначает лечащий врач (это могут быть молочные продукты, творог, определенные фрукты, нежирные бульоны, натуральные компоты из сухофруктов, паровые котлеты и прочее).
Если происходит возобновление болевых симптомов, во время приема пищи ребенок должен употреблять предписанные врачом обезболивающие препараты. Важно отметить, что в процессе лечения деформации желчного у детей и особенно новорожденных, не рекомендуется прием антибиотиков, желчегонных препаратов, витаминов групп С, В, А и Е. Если они и прописываются, то строго по назначению лечащего врача.
В условиях стационара также применяются следующие методики лечения аномалии форм желчного:
- физиотерапия;
- дезинтоксикационная терапия;
- травяное лечение.
Особое внимание уделяется лечебной физкультуре, которая способствует нормализации процессов оттока желчи, уменьшает риск возникновения обострений.
Соблюдение диеты необходимо не только в период обострения заболевания, но и на протяжении длительного периода времени, конкретные рекомендации, как правило, назначает лечащий врач с учетом тяжести и характера течения заболевания.
Деформация желчного пузыря у ребенка выявляется после рождения или в подростковом возрасте. Заболевание характеризуется нарушениями выделения желчи и диспепсическими симптомами: тошнота, боль, рвота и др. При своевременном выявлении болезни прогноз благоприятный. Комплексный подход к лечению, основанный на применении лекарственных средств и соблюдении диеты, позволяет устранить проявления патологии.
Основные причины
Деформация желчного пузыря у ребенка: симптомы и лечение
К причинам деформации желчного пузыря в детском возрасте относят несколько факторов. Как правило, все случаи патологии могут иметь наследственный или приобретенный характер. Это влияет на клинические проявления и подходы к терапии. Врожденные аномалии возникают в период беременности. В их возникновении большую роль имеют негативные воздействия на организм матери и плод: вредные привычки, прием лекарственных препаратов, воздействие лучевой энергии и др.
Приобретенные факторы, встречающиеся у детей, следующие:
- избыточная масса тела, в том числе ожирение. Увеличение количества жировой клетчатки вокруг органов приводит к изменению положения желчного пузыря, что может осложниться его деформацией;
- тяжелые или длительные физические нагрузки. Если ребенок занимается в спортивной секции, то подъем тяжестей может стать причиной опущения органов в брюшной полости;
- аномалии расположения желчного пузыря, которые на фоне дискинезии желчевыводящих путей или болезней печени приводят к деформации органа.
Установление конкретных причин развития заболевания необходимо для подбора лечебных мероприятий. Ребенка с симптомами патологии осматривают педиатр и врачи смежных специальностей, что позволяет уточнить диагноз и своевременно начать лечение.
Классификация патологии
У 25-30% детей встречаются аномалии строения желчного пузыря. Выделяют несколько видов изменений органа по клинической классификации:
- изменение взаимоотношения стенок в результате воспалительных изменений;
- перегиб в области шейки органа;
- вращение дна желчного пузыря относительно тела;
- при врожденной форме заболевания часто выявляется s-образная деформация;
- сужение тела органа.
На характер клинических проявлений влияет степень выраженности деформации. Если орган изменен не сильно, то болезнь протекает скрыто — у ребенка отсутствуют симптомы патологии или они появляются на фоне погрешностей в диете. При выраженных изменениях в строении органа клинические признаки наблюдаются постоянно.
Клинические проявления
Причины деформации и симптомы тесно связаны
Проявления деформации желчного пузыря в детском возрасте отличаются у каждого пациента. Связано это с тем, что выраженность патологических изменений у больных отличается. К основным симптомам патологии относят:
- боль в правом подреберье, имеющая характер острого приступа. Подобный гипертонически-гиперкинетический тип болезни встречается наиболее часто. При гипотонически-гипокинетическом типе болевые ощущения выражены слабо и встречаются постоянно;
- тошнота и рвота, усиливающиеся после приема жирной пищи. Если они возникают чаще, чем 2 раза в час, то могут свидетельствовать о развитии негативных последствий болезни;
- нарушения стула в виде запора. Это связано с недостатком поступления желчи в тонкий кишечник и нарушением процессов пищеварения;
- изжога, появляющаяся в результате гастро-эзофагального рефлюкса. Ребенок ощущает неприятные ощущения за грудиной, которые усиливаются после трапезы. При этом отмечается чувство горечи в ротовой полости;
- метеоризм, развивающийся при попадании щелочного содержимого двенадцатиперстной кишки в желудок;
- общая слабость и повышенная потливость, связанные с нарушением пищеварения и недостаточным всасыванием питательных веществ из продуктов питания.
Степень тяжести заболевания у пациентов отличается. Как правило, дети долгое время могут скрывать неприятные ощущения и не жаловаться родителям. Обращение в больницу часто связано с острой болью в правом подреберье, которая приводит к изменению поведения ребенка.
Негативные последствия
Желчный пузырь — важный для пищеварения орган, выделяющий желчь в двенадцатиперстную кишку. Если его строение нарушено в результате деформации, то это может привести к осложнениям различной степени тяжести. Наиболее тяжелыми из них являются следующие:
- перегиб органа, сопровождающийся нарушением кровообращения и некрозом. В этом случае стенка желчного пузыря разрывается и его содержимое попадает в брюшную полость, вызывая перитонит;
- нарушение оттока желчи приводит к ее сгущению и создает предпосылку для развития желчнокаменной болезни.
Для предупреждения негативных последствий деформации органа родителям следует обращаться за медицинской помощью при первом появлении симптомов. Самолечение и использование народных методов недопустимо.
Диагностика
Врожденные аномалии и приобретенные состояния выявляются на УЗИ
Диагностика заболевания проводится врачом-педиатром или гастроэнтерологом. Специалист проводит обследование по следующему алгоритму:
- Сбор жалоб и давности их наличия. Врач беседует с ребенком и родителями. У последних узнает информацию о питании, физических нагрузках и перенесенных ранее заболеваниях.
- При внешнем осмотре оценивается мягкость и безболезненность живота. Проводится пальпация края печени. Он должен быть эластичным и безболезнен
- В биохимическом анализе крови возможно повышение билирубина и печеночных ферментов: АсАТ, АлАТ и щелочной фосфатазы. В клиническом анализе у небольшого количества больных выявляется увеличение количества лейкоцитов.
- Ультразвуковое исследование желчного пузыря — «золотой стандарт» диагностики. Во время исследования, врач получает возможность установить размер органа и выявить наличие в нем дефектов: деформацию стенок, наличие стеноза, перегиб и др. УЗИ рекомендуется проводить натощак.
- В тяжелых диагностических случаях может проводиться исследование протоков желчного пузыря с помощью эндоскопических методов. При этом могут быть удалены камни и другие патологические образования, создающие застой желчи.
- При наличии сопутствующих болезней внутренних органов проводятся консультации со смежными врачами и дополнительные исследования.
Интерпретировать результаты обследования должен только врач. Неправильная постановка диагноза и попытки самолечения способствуют прогрессированию патологии и развитию осложнений.
Подходы к терапии
Основная цель лечения — устранить боль и нормализовать отток желчи из желчного пузыря. Этого можно достичь с помощью лекарственных препаратов. Наиболее часто используют медикаменты следующих групп:
- спазмолитические средства, расслабляющие гладкую мускулатуру желчного пузыря и обеспечивающие нормальное течение желчи из органа. Спазмолитики используются в виде таблеток, а также инъекций, что зависит от клинической картины патологии;
- желчегонные препараты на основе урсодезоксихолевой кислоты. Они обеспечивают нормализацию оттока желчи, а также защищают клетки печени от повреждения;
- пробиотики, содержащие живые микроорганизмы, и эубиотики, способствующие росту нормальной микрофлоры толстого кишечника показаны детям с деформациями желчного пузыря. Препараты улучшают процесс пищеварения и прогноз для ребенка;
- витамины и минеральные комплексы;
- если первичное поражение желчного пузыря связано с бактериальной инфекцией, то больному подбирают антибиотики широкого спектра действия.
При выраженной деформации желчного пузыря эффективность консервативного лечения ограничена. В этом случае ребенку может быть выполнено хирургическое вмешательство, направленное на устранение перегиба или скручивания органа. Частота операций у больных — не более 5%.
Лекарственные препараты назначаются только врачом. Они имеют противопоказания, связанные с возрастом и сопутствующими болезнями, что необходимо учитывать при их применении.
Изменения питания
Лечение заболевания всегда включает диетотерапию. Специалисты отмечают, что правильное питание позволяет снизить выраженность проявлений патологии и уменьшить частоту их возникновения. В связи с этим,детям и их родителям рекомендуют соблюдать следующие принципы:
- дробный прием пищи небольшими порциями 5-6 раз за день. При этом 4 трапезы основные, а две являются перекусами;
- из питания исключаются жареные, копченые, острые и жирные блюда, а также бобовые культуры и пряности. Аналогичное ограничение распространяется на фастфуд и полуфабрикаты;
- среди напитков следует ограничить какао, черный чай и кофе;
- кондитерские изделия, содержащие большое количество углеводов — конфеты, варенье, шоколад и др., также исключаются из ежедневного питания.
В рационе увеличивают количество нежирных сортов мяса и рыбы. Их можно готовить на пару вместе с овощами. Положительный эффект наблюдается при употреблении некислых овощей, растительных масел с полиненасыщенными жирными кислотами, овощей и кисломолочных продуктов небольшой жирности.
Родителям важно помнить, что вне острого периода болезни, когда симптомы исчезают, следует продолжать придерживаться правильного питания. Ребенку не следует покупать сладости, посещать рестораны быстрого питания и пр. Это может привести к обострению заболевания и стать причиной развития осложнений.
Прогноз при деформации желчного пузыря у детей благоприятный. Заболевание при своевременном выявлении хорошо поддается терапии и не сопровождается рецидивами при соблюдении диеты. В тех случаях, когда обращение за медицинской помощью откладывалось, лекарственные средства имеют низкую эффективность. Проведение хирургического вмешательства позволяет устранить изменения в желчном пузыре и нормализовать отток желчи и процесс пищеварения.
Также интересно почитать: у ребенка под глазами синяки
Желчнокаменная болезнь у детей – заболевание, характеризующееся образованием камней в желчном пузыре и желчевыводящих протоках. Проявляется абдоминальным болевым синдромом и диспепсическими расстройствами, связанными с нарушениями диеты, стрессами и воспалительными заболеваниями ЖКТ. Диагностируется анамнестически и на основании клинических симптомов, подтверждается УЗИ-исследованием. Проводится комплексная терапия, включающая немедикаментозные методы и препараты, нормализующие образование и выделение желчи. В крайних случаях выполняется лапароскопическая холецистэктомия.
Общие сведения
Желчнокаменная болезнь у детей (холелитиаз) составляет около 1% всех патологий пищеварительной системы. Девочки болеют примерно в 2 раза чаще мальчиков за исключением случаев желчнокаменной болезни у детей дошкольного возраста, в этой группе чаще заболевают пациенты мужского пола. В последние годы заболеваемость неуклонно растет, одновременно снижается средний возраст пациентов, с этим связана высокая актуальность данной патологии в педиатрии. Еще одной актуальной проблемой являются диагностические затруднения. Диагностика холелитиаза в начальной стадии затруднена из-за полного отсутствия клинических проявлений, при этом поздняя постановка диагноза может привести к оперативному вмешательству, неизбежно оказывающему негативное влияние на качество дальнейшей жизни пациентов.
Желчнокаменная болезнь у детей
Причины
Желчнокаменная болезнь у детей является мультифакторным заболеванием, возникает при сочетании целого ряда причин и условий. При этом истинные причины предпосылок заболевания остаются не до конца изученными. Обнаружены наследуемые мутации некоторых генов, детерминирующих фосфолипидный обмен. Таким образом, в развитии желчнокаменной болезни у детей определенную играет роль наследственный фактор, несколько чаще мутации передаются по материнской линии. Доказано провоцирующее влияние аномалий расположения желчного пузыря и желчных протоков, в частности – наличие перегибов и перетяжек в желчном пузыре. Заболевание может провоцироваться длительным дисбактериозом с изменением стула, нарушениями в диете, избыточным весом ребенка и гиподинамией. Воспалительные заболевания билиарной системы также приводят к развитию желчнокаменной болезни у детей.
Патогенез
В патогенезе заболевания ключевую роль играют изменение состава желчи и дискинезия желчных путей. И тот, и другой фактор может быть первичным. Если в преморбиде диагностируется аномалия развития билиарной системы, первичным является застой желчи и, как следствие, ее сгущение с последующим образованием камней. Состав желчи изменяется не только под влиянием ее задержки в желчном пузыре, но и вследствие воспалительных изменений в соседних органах (печень, поджелудочная железа) в сочетании с дисбактериозом. Результатом последнего является недостаточное выведение холестерина с калом, а, значит – его избыточное всасывание и гиперхолестеринемия. Именно повышение концентрации холестерина в желчи провоцирует холелитиаз.
Одновременно с этим неизбежно возникает воспалительная реакция в стенках желчного пузыря, клетки которого, разрушаясь, приводят к повышению концентрации белка в желчи. Белок становится ядром образующихся желчных камней. Таким образом, очевидно образование порочного круга, поскольку изменяющийся состав желчи нарушает кинетику билиарной системы, а изначально диагностированная дискинезия всегда влияет на концентрацию желчи, способствуя ее сгущению. Отдельная роль в патогенезе желчнокаменной болезни у детей принадлежит стрессам, а точнее – личностным особенностям реагирования ребенка на стрессовые ситуации и общую обстановку в семье.
Классификация
Современная квалификация патологии предложена в 2002 году Российским институтом Гастроэнтерологии и является общей для детей и взрослых. Выделяют несколько стадий заболевания.
I стадия – начальная (предкаменная).
Характеризуется изменением свойств желчи и ее сгущением с образованием так называемого билиарного сладжа. Сладж представляет собой сгустки желчи либо микролиты и предшествует собственно холелитиазу. На начальной стадии желчнокаменная болезнь у детей клинически никак не проявляется.
II стадия – стадия формирования желчных камней.
Формируются единичные либо множественные конкременты с различной локализацией. Камни обнаруживаются в желчном пузыре, общем желчном протоке или в печеночных протоках. Различаются по составу, который можно определить при помощи рентгенографии, УЗИ или при инвазивных методов исследования. Встречаются холестериновые, пигментные (билирубиновые) и смешанные камни. Вторая стадия желчнокаменной болезни у детей может не проявляться клинически (латентная форма) либо протекать с типичной симптоматикой.
III стадия – хронический рецидивирующий калькулезный холецистит.
На данной стадии имеются выраженные анатомо-физиологические изменения в билиарной системе, что приводит к хроническому воспалению и частому образованию конкрементов. Эффективность консервативной терапии снижается.
IV стадия – стадий осложнений.
Желчнокаменная болезнь у детей может осложниться острым холангитом, панкреатитом и обтурацией желчного протока конкрементами. Как правило, осложнения требуют экстренного хирургического вмешательства.
Симптомы у детей
Основные клинические проявления заболевания – боль и диспепсические расстройства. Характеристика болевого синдрома при желчнокаменной болезни у детей может отличаться от таковой у взрослого человека. Обычно болевые ощущения локализуются в области правого подреберья, боль может быть схваткообразной либо ноющей. Однако дети часто жалуются на боль в области пупка или в эпигастральной области. Болевой синдром провоцируется нарушениями в диете (жареная и жирная пища в рационе, недостаток клетчатки, большие перерывы между приемами пищи и др.), иногда физическими нагрузками и эмоциональным напряжением.
Желчнокаменная болезнь у детей проявляется диспепсическими расстройствами, такими как изжога, отрыжка, горечь во рту, а также нарушения стула (диарея или запоры) и метеоризм. В отдельных случаях присоединяется вегетативная симптоматика в виде повышенного потоотделения и беспокойства. Заболевание всегда проявляется приступообразно, в любое время суток.
Диагностика
Желчнокаменная болезнь у детей диагностируется клинически. При осмотре можно выявить только болевой синдром, но на момент осмотра он присутствует далеко не всегда, поэтому основное значение приобретает тщательный сбор анамнеза, в том числе семейного. Как правило, у родственников также имеются заболевания желудочно-кишечного тракта. Родителям или самому ребенку необходимо как можно более подробно описать педиатру характеристики боли в животе: обстоятельства, предшествующие ее возникновению, интенсивность боли, ее длительность и т. д. Сопутствующие диспепсические расстройства диагностируются анамнестически.
Холелитиаз у детей подтверждается при помощи УЗИ-диагностики. Исследование позволяет выявить аномалии развития билиарной системы и утолщение стенок желчного пузыря, что свидетельствует о воспалительном процессе. Для более точного определения типа конкрементов можно использовать рентгенографию. Так, холестериновые камни являются рентгенонегативными, то есть на снимке их не будет видно. Биохимический анализ крови обнаруживает гиперхолестеринемию, также возможно повышенное содержание билирубина. В клиническом анализе крови выявляются общие признаки воспаления (лейкоцитоз, увеличение СОЭ и др.). Анализ кала (копрограмма) позволяет достаточно точно определить патологию печени и желчевыводящих путей, поджелудочной железы и кишечника.
Лечение желчнокаменной болезни у детей
При развитии желчнокаменной болезни у детей требуется комплексная терапия. К немедикаментозным методам относится диета с исключением жирной и жареной пищи. Ребенку необходимо употреблять достаточное количество клетчатки и соблюдать питьевой режим. Имеет значение не только качество пищи, но и количество ее приемов за день, их должно быть не меньше пяти. Поскольку одним из факторов, способствующих развитию заболевания, является гиподинамия, показаны прогулки и активные игры на свежем воздухе. Желательно избегать длительных стрессовых ситуаций.
Медикаментозная терапия желчнокаменной болезни у детей направлена на нормализацию состава желчи и моторики желчного пузыря и желчевыводящих путей, назначается только гастроэнтерологом. С этой целью применяются антихолестатики, литолитики и холеретики. Лечение дополняется гепатопротекторами и антиоксидантами. Важно устранить гиперхолестеринемию и в целом нормализовать липидный спектр крови, поэтому целесообразно назначение статинов. Проводится коррекция биоценоза кишечника, используются методы физиотерапии (электрофорез магния, парафинотерапия и др.) В случае поздней диагностики и наличия осложнений показана лапароскопическая холецистэктомия.
Прогноз и профилактика
При своевременной диагностике и терапии прогноз заболевания благоприятный. Однако зачастую заболевание выявляется уже на II-III стадии, когда повышается риск развития хронического воспалительного процесса и возникновения ургентных осложнений. Профилактика желчнокаменной болезни у детей проводится всем пациентам из группы риска: при установленном диагнозе дискинезии желчных путей, холецистита и в целом патологии желудочно-кишечного тракта. Высокая степень настороженности должна быть в отношении детей, проживающих в неблагополучной семейной обстановке, а также при наличии у ребенка аномалий развития билиарной системы, выявленных еще на первом году жизни.
Вторичная профилактика желчнокаменной болезни у детей направлена на улучшение моторики желчного пузыря, улучшение реологических свойств желчи и коррекцию кишечного дисбиоза. Ребенок наблюдается у гастроэнтеролога, физиотерапевта, психолога.


