Размер желчного пузыря при жкб
Об анатомии и функциях желчного пузыря
Желчный пузырь полый орган, расположенный под печенью длинной примерно 7,4 до 14 см.
Основной функцией желчного пузыря является депонирование желчи. Желчь, вырабатываемая в печени, используется в пищеварительном процессе.
Между приемами пищи, желчь скапливается в желчном пузыре, и поступает в кишечник при сокращении желчного пузыря инициируемого приемом пищи.
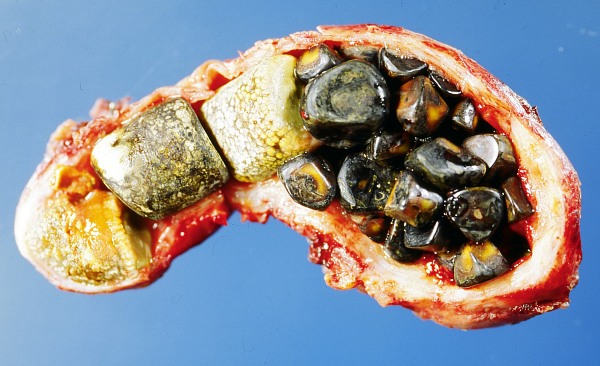
Камни (конкременты) желчного пузыря
Различают два вида желчных камней (конкрементов): холестериновые и пигментные, встречаются камни смешанного характера. Все виды камней подвержены кальцификации, т.е. отложению в них солей кальция. Холестериновые камни, мягкие, составляют 80% всех желчных камней. Пигментные камни более твердые и хрупкие 20% всех камней желчного пузыря. Размеры конкрементов колеблются от нескольких миллиметров до нескольких сантиметров, размеры могут быть столь существенны, что заполняют весь желчный пузырь. Количество их варьирует от одного до нескольких десятков и даже сотен в одном желчном пузыре. Заметим, что желчные камни могут образовываться не только в желчном пузыре, но и в желчных протоках.
Факторы риска желчекаменной болезни
Причины возникновения желчекаменной болезни (ЖКБ) неизвестны. Выделяют следующие факторы риска этой патологии:
- Пол. Женщины болеют чаще мужчин.
- Возраст. С возрастом риск развития ЖКБ растет. Выявление каменей в детском возрасте достаточно редкая находка. Максимальный риск наступает в возрасте старше 40 лет.
- Наследственно-генетические факторы. ЖКБ может иметь семейное распространение, что позволяет предположить наследственную причину в таких ситуациях
Другие факторы риска:
- Беременность
- Использование препаратов, содержащих эстрогены (например, противозачаточные препараты)
- Ожирение
- Частые голодания
- Быстрая потеря веса (в том числе у пациентов, после хирургического лечения ожирения)
- Недостаточная физическая активность
- Сахарный диабет
- Серповидно-клеточная анемия (и другие ситуации, связанные с быстрым разрушением эритроцитов, например, у пациентов с механическими клапанами сердца)
- Цирроз печени
- Некоторые лекарственные препараты
Симптомы желчекаменной болезни
Нередко наличие камней в желчном пузыре вообще не вызывает какой-либо симтоматики, и являются случайной диагностической находкой. Строго говоря, неосложненная ЖКБ чаще не сопровождается какой-либо симптоматикой. Основным проявлением ЖКБ является желчная колика.
Желчная колика (печеночная колика, обострение ЖКБ) – симтомокомплекс проявляемый болями в животе с эпицентром в правом подреберье с иррадиацией (или без) в правое плечо, другие области живота, спину, тошнота, рвота. Чаще всего провоцируется приемом жирной пищи. Причиной возникновения желчной колики является сокращение желчного пузыря с закупоркой камнем выхода из желчного пузыря. Через некоторое время желчный пузырь расслабляется, и боль отступает. Первый приступ желчной колики значительно увеличивает риск повторных приступов и осложнений желчекаменной болезни.
Осложнения желчекаменной болезни
Острый калькулезный холецистит – воспаление желчного пузыря, обусловленное закупоркой камнем выхода из желчного пузыря. В отличие от желчной колики, острый холецистит длится значительно дольше, и к местным симптомам добавляются симптомы общей интоксикации, такие как температура, недомогание. Острый холецистит является острой хирургической патологией и требует лечения в условиях стационара.
Холедохолитиаз. Заболевание, вызванное выходом камней из желчного пузыря в желчный проток и закупоркой последнего. Так же камни могут изначально сформироваться в желчных протоках. Чаще всего это заболевание сопровождается следующими грозными осложнениями:
- Механическая желтуха.
- Острый холангит
- Острый панкреатит
Данное осложнение требует срочного хирургического вмешательства.
Диагностика желчекаменной болезни.
Диагностика чаще всего не вызывает затруднений. Если врач заподозрил, что у Вас могут быть камни в желчном пузыре, то подтвердить этот диагноз можно проведя ультразвуковое исследование. Дополнительные исследования требуются в том случае, если у врача появляются сомнения в связи найденных конкрементов и беспокоящих пациента симптомов.
Лечение желчекаменной болезни.
В настоящее время лечение ЖКБ предполагает три возможные тактики.
- Невмешательство и динамическое наблюдение.
- Нехирургическое лечение: медикаментозная терапия или экстракорпоральная ударно-волновая литотрипсия
- Хирургическое лечение.
Тактика активного невмешательства используется в тех случаях, когда камни желчного пузыря являются случайной диагностической находкой, не сопровождаются какой-либо симптоматикой или есть сомнения в том, что симптомы вызваны именно желчекаменной болезнью
Нехирургическое лечение ЖКБ
Медикаментозное лечение. Используются препараты урсодезоксихолевой кислоты (наиболее известный препарат — урсофальк). Данные препараты эффективны при наличии в желчном пузыре холестериновых камней. Наибольшая эффективность данного лечения наблюдается в следующих случаях:
- Камни размером менее 1 см
- Отсутствие либо незначительная симптоматика ЖКБ
- Сохраненная функция желчного пузыря
- Отсутствие признаков кальцификации конкрементов
Сроки лечения и эффективность медикаментозной терапии. Длительность лечения колеблется от 3 до 24 месяцев. Эффективность в пределах 50-60%. При тщательном отборе пациентов для лечения (исключение кальцификации конкрементов и выяснение их плотности на компьютерной томогорафии) эффективность может достигать 90%, но нужно знать, что при столь тщательном отборе только 10% пациентов с ЖКБ будут соответствовать строгим критериям отбора. Основным недостатком терапии является частая диарея и высокая стоимость лечения. Есть исследования демонстрирующие некоторую эффективность добавления к терапии статинов.
Экстракорпоральная ударно-волновая литотрипсия
Метод разрушения желчных камней направленным сфокусированным лучом ультразвуковых волн. Наибольшая эффективность метода наблюдается при следующих критериях отбора пациентов:
- Количество камней в желчном пузыре от 1 до 3х
- Размер конкремента: один камень до 2 см или общий размер камней не более 3 см.
- Сохраненная функция желчного пузыря
- Не выраженная симптоматика заболевания
Противопоказания к экстракорпоральной ударно-волновой литотрипсии
- Заболевания свертывающей системы крови и/или тромбоцитов
- Кистозная или сосудистая патология печени
- Желчная колика, острый холецистит
- Беременность
Лишь 20% пациентов подходят для проведения данного метода лечения.
Хирургическое лечение предполагает классическую холецистэктомию (удаление желчного пузыря) с разрезом передней брюшной стенки и эндоскопическую холецистэктомию.
Жёлчнокаменная болезнь[2] (также желчнокаменная[3], жёлчно-каменная и желчно-каменная[4]) (ЖКБ) (холелитиаз — образовано от др.-греч. χολή — жёлчь и λίθος — камень). Это образование камней (конкрементов) в жёлчном пузыре, жёлчных протоках (жёлчные камни). При неосложнённом течении заболевания применяются консервативные методы терапии. Если при помощи РХПГ с ЭПСТ не получается извлечь конкремент из жёлчного протока (холедоха), то показано оперативное лечение. Если желчнокаменная болезнь не несет угрозы жизни (нет прямых указаний со стороны врачей), то можно по назначению врачей использовать такие препараты, как Урсофальк, Билирум, Урсохол и т.д. (вписаны самые эффективные препараты при желчнокаменной болезни).
Эпидемиология[править | править код]
По данным многочисленных публикаций на протяжении XX века, в особенности второй его половины, происходило быстрое увеличение распространённости ЖКБ, преимущественно в промышленно развитых странах, в том числе в России. Так, по данным ряда авторов, заболеваемость холелитиазом в бывшем СССР увеличивалась почти вдвое каждые 10 лет, а камни в жёлчных путях выявлялись на вскрытиях у каждого десятого умершего независимо от причины смерти. В конце XX века в ФРГ было зарегистрировано более 5 млн, а в США более 15 млн больных ЖКБ, причём этим заболеванием страдало около 10 % взрослого населения. По данным медицинской статистики, холелитиаз встречается у женщин значительно чаще, чем у мужчин (соотношение от 3:1 до 8:1), причём с возрастом число больных существенно увеличивается и после 70 лет достигает 30 % и более в популяции. Возрастающая хирургическая активность в отношении холелитиаза, наблюдавшаяся на протяжении второй половины XX века, привела к тому, что во многих странах частота операций на жёлчных путях превзошла число других абдоминальных операций (включая аппендэктомию). Так, в США в 70-е годы ежегодно проводилось более 250 тыс. холецистэктомий, в 80-е — более 400 тыс., а в 90-е — до 500 тыс.
Этиология[править | править код]
Этиологию жёлчнокаменной болезни нельзя считать достаточно изученной[5]. Известны лишь экзо- и эндогенные факторы, увеличивающие вероятность её возникновения. К эндогенным факторам относятся, прежде всего, пол и возраст. По данным большинства и отечественных, и зарубежных статистик женщины страдают холелитиазом в 3-5 раз чаще, чем мужчины, а по данным некоторых авторов даже в 8-15 раз. При этом особенно часто камни формируются у многорожавших женщин. Среди основных возможных механизмов возникновения желчекаменной болезни выделяют метаболические, экзокринные и иммунологические[6].
Описаны жёлчные камни у детей даже первых месяцев жизни, однако в детском возрасте ЖКБ встречается исключительно редко. С возрастом распространённость холелитиаза нарастает и становится максимальной после 70 лет, когда частота выявления жёлчных конкрементов на аутопсиях у лиц, умерших от разных причин, достигает 30 и даже более процентов[источник не указан 255 дней].
Существенную роль играет, по-видимому, и конституциональный фактор. Так, ЖКБ, несомненно, чаще встречается у лиц пикнического телосложения, склонных к полноте. Избыточная масса тела наблюдается приблизительно у 2/3 больных. Способствуют развитию ЖКБ некоторые врождённые аномалии, затрудняющие отток жёлчи, например, стенозы и кисты гепатикохоледоха, парапапиллярные дивертикулы двенадцатиперстной кишки, а из приобретённых заболеваний — хронические гепатиты с исходом в цирроз печени. Определённое значение в формировании главным образом пигментных камней имеют заболевания, характеризующиеся повышенным распадом эритроцитов, например, гемолитическая анемия, хотя образующиеся у большинства больных мелкие пигментные камни, как правило, не сопровождаются типичными для холелитиаза клиническими проявлениями.
Из экзогенных факторов главную роль играют, по-видимому, особенности питания, связанные с географическими, национальными и экономическими особенностями жизни населения. Рост распространённости ЖКБ на протяжении XX века, преимущественно в экономически развитых странах, большинство авторов объясняют увеличением потребления пищи, богатой жиром и животными белками. В то же время в экономически процветающей Японии в связи с национальными особенностями питания холелитиаз встречается в несколько раз реже, чем в развитых странах Европы, США или в России. Крайне редко ЖКБ встречается в бедных тропических странах, Индии, Юго-Восточной Азии, где население питается преимущественно растительной пищей и часто страдает от недоедания.
Патогенез[править | править код]
Начальным процессом образования желчных камней является образование замазкообразной желчи (билиарного сладжа). В 80-85 % случаев билиарный сладж исчезает, но чаще всего вновь возвращается. Причиной появления билиарного сладжа являются: беременность, прием гормональных препаратов, резкое снижение массы тела и др. Но при некоторых ситуациях необходим прием препаратов, что решается индивидуально в каждом случае.
Жёлчные камни формируются из основных элементов жёлчи. Нормальная жёлчь, выделяемая гепатоцитами, в количестве 500—1000 мл в сутки, представляет собой сложный коллоидный раствор с удельной массой 1,01 г/см³, содержащий до 97 % воды. Сухой остаток жёлчи состоит, прежде всего, из солей жёлчных кислот, которые обеспечивают стабильность коллоидного состояния жёлчи, играют регулирующую роль в секреции других её элементов, в частности холестерина, и почти полностью всасываются в кишечнике в процессе энтерогепатической циркуляции.
Различают холестериновые, пигментные, известковые и смешанные камни. Конкременты, состоящие из одного компонента, относительно редки. Подавляющее число камней имеют смешанный состав с преобладанием холестерина. Они содержат свыше 90 % холестерина, 2-3 % кальциевых солей и 3-5 % пигментов, причём билирубин обычно находится в виде небольшого ядра в центре конкремента. Камни с преобладанием пигментов часто содержат значительную примесь известковых солей, и их называют пигментно-известковыми. Структура камней может быть кристаллической, волокнистой, слоистой или аморфной. Нередко у одного больного в жёлчных путях содержатся конкременты различного химического состава и структуры. Размеры камней сильно варьируют. Иногда они представляют собой мелкий песок с частичками менее миллиметра, в других же случаях один камень может занимать всю полость увеличенного в размерах жёлчного пузыря и иметь вес до 60-80 г. Форма жёлчных конкрементов также разнообразна. Они бывают шаровидными, овоидными, многогранными (фасетчатыми), бочкообразными, шиловидными и т. д.
В известной мере условно различают два типа камнеобразования в жёлчных путях:
- первичный
- вторичный
Формирование конкрементов в неизменённых жёлчных путях является началом патологического процесса, который на протяжении длительного времени или в течение всей жизни может не вызывать значительных функциональных расстройств и клинических проявлений. Иногда обусловливает нарушения проходимости различных отделов желчевыводящей системы и присоединение хронического, склонного к обострениям инфекционного процесса, а, следовательно, и клинику ЖКБ и её осложнений.
Вторичное камнеобразование происходит в результате того, что уже в течение ЖКБ возникают нарушения оттока жёлчи (холестаз, жёлчная гипертензия) из-за обтурации первичными камнями «узких» мест жёлчной системы (шейка жёлчного пузыря, терминальный отдел холедоха), а также вторичных рубцовых стенозов, как правило, локализующихся в этих же местах, что способствует развитию восходящей инфекции из просвета желудочно-кишечного тракта. Если в образовании первичных камней главную роль играют нарушения состава и коллоидной структуры жёлчи, то вторичные конкременты являются результатом холестаза и связанной с ним инфекции жёлчной системы. Первичные камни формируются почти исключительно в жёлчном пузыре, где жёлчь в нормальных условиях застаивается на длительное время и доводится до высокой концентрации. Вторичные конкременты, помимо пузыря, могут образовываться и в жёлчных протоках, включая внутрипечёночные.
Первичные холестериновые камни[править | править код]
Наиболее изученным является процесс образования первичных холестериновых камней, которые в чистом виде или с небольшими примесями жёлчных пигментов и кальциевых солей встречаются наиболее часто, составляя более 75-80 % всех конкрементов. Синтезируемый гепатоцитами холестерин нерастворим в воде и жидких средах организма, поэтому в состав жёлчи он поступает «упакованным» в коллоидные частицы — мицеллы, состоящие из солей жёлчных кислот и отчасти лецитина, молекулы которых ориентированы таким образом, что гидрофильные их группы обращены наружу, что обеспечивает устойчивость коллоидного геля (раствора), а гидрофобные внутрь — к нерастворимым гидрофобным молекулам холестерина. В составе мицеллы на 1 молекулу холестерина приходится 6 молекул жёлчных солей и 2 молекулы лецитина, увеличивающих ёмкость мицеллы. Если по тем или иным причинам, например, в результате нарушения синтеза жёлчных кислот, наблюдающемся при избытке эстрогенов, связанном с беременностью или использованием эстрогенных контрацептивов, жёлчные кислоты оказываются не в состоянии обеспечить формирование стабильных мицелл, жёлчь становится литогенной и холестерин выпадает в осадок, что обусловливает возникновение и рост камней соответствующего состава.
При нормальном содержании жёлчных солей нестабильность мицелл и литогенность жёлчи может определяться и избыточным синтезом, и выделением в жёлчь холестерина, по-видимому, наблюдающемся при ожирении: возникает относительная недостаточность жёлчных солей.
Формирование пигментных конкрементов изучено в значительно меньшей степени. Причиной первичных пигментных камней являются нарушения пигментного обмена при различных формах гемолитических анемий. Часто пигментные камни образуются вторично при наличии в жёлчных путях инфекционного процесса, в том числе связанного с холелитиазом. Возбудители воспаления, прежде всего кишечная палочка, синтезируют фермент Р-глюкуронидазу, которая превращает растворимый конъюгированный билирубин в неконъюгированный, выпадающий в осадок.
Первичные чисто известковые камни исключительно редки и могут формироваться при гиперкальциемии, связанной с гиперпаратиреозом.
Вторичные холестериновые камни[править | править код]
Вторичное обызвествление преимущественно пигментных и в меньшей степени холестериновых камней обычно происходит в инфицированных жёлчных путях, причём источником кальциевых солей является в основном секрет слизистых желёз выходного отдела жёлчного пузыря и воспалительный экссудат.
Находящиеся в жёлчном пузыре камни, удельная масса которых, как правило, ниже единицы, находятся во взвешенном (плавающем) состоянии и не могут оказывать гравитационного давления на стенки пузыря. Камни диаметром менее 2-3 мм способны проходить по пузырному протоку в холедох и далее вместе с жёлчью в двенадцатиперстную кишку. Более крупные камни могут под давлением жёлчи с трудом проталкиваться через пузырный проток и узкую терминальную часть общего жёлчного протока, травмируя при этом слизистую оболочку, что может привести к рубцеванию и стенозированию этих и без того узких мест желчевыводящей системы. Затруднение оттока любого секрета, в частности жёлчи в соответствии с общим законом хирургической патологии, всегда способствует возникновению и прогрессированию восходящей инфекции из просвета желудочно-кишечного тракта, которая в первую очередь обычно развивается в жёлчном пузыре (холецистит).
Нарушение оттока жёлчи способствуют повышению давления в желчевыделительной системе и развитию вторичного (билиарного) панкреатита.[источник не указан 2484 дня]
Симптомы[править | править код]
В чистом виде болезнь практически не даёт симптомов, первые признаки появляются через 5-10 лет.[7] Единственным проявлением собственно ЖКБ можно назвать желтуху, а также приступ жёлчной (печёночной en:Biliary colic) колики, вызванной движением камня по жёлчным путям. Внезапная боль, приступ колики возникает при увеличении давления в жёлчном пузыре (более 3000 Па) или жёлчном протоке (свыше 2700 Па) из-за преграды к опорожнению жёлчи в виде камня.
Все остальные симптомы дают сопутствующие заболевания. Боль носит режущий, колющий характер, возможна иррадиация болей в поясницу, правую лопатку, правое предплечье. Иногда боли иррадиируют за грудину, что симулирует приступ стенокардии (холецистокоронарный симптом Боткина).
Случается, что камни в жёлчном пузыре не вызывают болезненных симптомов вообще. В таком случае их могут обнаружить случайно при УЗИ или при рентгенологическом обследовании.
Диагностика[править | править код]
Самым популярным методом диагностики ЖКБ является ультразвуковое исследование. В случае проведения УЗИ квалифицированным специалистом необходимость в дополнительных обследованиях отсутствует. Хотя для диагностики может использоваться также холецистоангиография, ретроградная панкреатохолангиорентгенография. Компьютерная томография и ЯМР томография дороже, но с большей точностью позволяют диагностировать течение болезни.
Терапия[править | править код]
Рекомендуется диета Певзнера № 5. Для консервативного лечения может использоваться ударно-волновая литотрипсия[8], применение рекомендуется при отсутствии холецистита и совокупном диаметре камней до 2 см, хорошей сократимости жёлчного пузыря (не менее 75 %). Эффективность ультразвуковых методов достаточно мала, менее 25 %, так как в большинстве случаев камни недостаточно хрупкие. Из малоинвазивных методов применяется лапароскопическая холицистэктомия и лапароскопическая холецистолитотомия. Эти методы не всегда позволяют достичь желаемого результата, поэтому выполняется лапаротомическая холецистэктомия «от шейки». Классическая полостная операция по удалению жёлчного пузыря, холецистэктомия, была впервые выполнена в 1882 году в Берлине.
Удаление жёлчного пузыря в 99 % случаев снимает проблему холецистита. Как правило, это не оказывает заметного влияния на жизнедеятельность, хотя в некоторых случаях это приводит к постхолецистэктомическому синдрому (клинические симптомы могут сохраняться у 40 % больных после проведения стандартной холецистэктомии по поводу камней жёлчного пузыря[9]). Летальность операций различается во много раз для острых (30-50 %) и хронических форм заболевания (3-7 %).
Консервативная терапия при помощи препаратов желчных кислот (урсодезоксихолевая и хенодезоксихолевая кислота, коммерческие названия препаратов — урсофальк, урсохол, препарат нового поколения — билирум) или путем стимуляции синтеза жёлчных кислот препаратами растительного происхождения (экстракт бессмертника песчаного). В ряде случаев удается растворить мелкие до 2-х см в диаметре конкременты.
Осложнения[править | править код]
- Колики
- Холецистит
- Механическая желтуха
- Холангит
Литература[править | править код]
- Альперович Б. И. Хирургия печени и желчных путей. —Томск, 1997.
- Болезни печени и желчевыводящих путей: Руководство для врачей/ Под.ред. В. Т. Ивашкина.- М.: ООО » Издат. Дом «М-Вести», 2002.- 416 с.
- Гальперин Э. И., Кузовлев Н. Ф., Карангюлян С. Р. Рубцовые стриктуры желчных протоков. — М.: Медицина, 1982.
- Гепатобилиарная хирургия. Руководство для врачей / Под ред. Н. А. Майстренко, А. И. Нечая. — СПб: Специальная литература, 2002.
- Жёлчнокаменная болезнь и другие нарушения билиарного тракта. / Под ред. А. Н. Калягина. — Иркутск, 2006. — 42 с.
- Ильченко А. А. Желчнокаменная болезнь. — М.: Анархарсис, 2004.- 199с.
- Королев Б. А., Пиковский Д. Л. Экстренная хирургия желчных путей. — М.: Медицина, 2000.
- Лейшнер У. Практическое руководство по заболеваниям желчных путей.-М.: ГЭОТАР-МЕД, 2001.-264 с.
- Напалков П. Н., Учваткин В. Г., Артемьева Н. Н. Свищи жёлчных путей. — Л.: Медицина, 1976.
- Напалков П. Н., Артемьева Н. Н., Качурин В. С. Пластика терминального отдела жёлчного и панкреатического протоков. — Д.: Медицина, 1980.
- Родионов В. В., Филомонов М. И., Могучев В. М. Калькулёзный холецистит (осложнённый механической желтухой). —М.: Медицина, 2001.


