Размер протока шейки желчного пузыря

Если размеры желчного пузыря отклоняются от нормы, то это говорит о развитии заболевания.
Хорошее самочувствие и здоровое тело – это результат правильного функционирования человеческого тела. Одной из незаменимых систем является пищеварительная система.
Она не сможет работать без желчного пузыря. За счёт функционирования этого органа в теле человека перерабатываются жиры, усваиваются белки и углеводы.
Измерение желчного пузыря
Чтобы обследовать ЖП используется исследование – ультразвуковая диагностика. С помощью такой процедуры врач определяет, насколько толстые стенки, их плотность, форму и объём.
А также с помощью специальных волн измеряется длина полости. По окончании УЗИ можно точно сказать имеются ли у пациента какие-либо отклонения.
Перед проведением процедуры доктор визуально осматривает больного. Для осмотра используется метод пальпации, он включает в себя постукивание по животу. Если специалист заподозрил какие-то проблемы, то он отправляет пациента на специализированное мероприятие.
Современные ультразвуковые аппараты способны вывести на монитор даже мельчайшие объекты организма. Это позволяет заметить развитие болезни на начальной стадии и вовремя начать лечение.
Перед тем как отправиться на процедуру следует соблюсти ряд предписаний, который состоит из следующих пунктов:
- отказ от приема пищи за 12 часов до УЗИ;
- не пить чай, кофе, алкогольные напитки;
- не курить.
Если нарушить предписания, то начинается выделение желчи. Для корректного обследования полость должна быть полностью заполнена жидкостью.
Только тогда ультразвуковое исследование корректно покажет насколько толстые стенки, есть ли камни или песок, положение протоков, нарушение работы сокращающихся мышц.
Чтобы узнать длину органа, необходимо измерить расстояние от самого узкого участка до противоположной стороны. Ширина определяется самым большим участком между стенками. Все полученные цифры вносятся в формулы, разработанные для получения объёма с помощью измерений.
По полученным на УЗИ данным доктор определяет состояние человека. Если цифры превышают допустимые значения, значит, в организм осуществляется выброс желчи.
Следствием изменения цифр в большую сторону может стать закупорка канала камнем. И также есть вероятность развития воспалительного заболевания.
Нормальные размеры органа
При нормальных обстоятельствах отмечается грушевидный образ на мониторе ультразвукового аппарата. Когда полость заполняется жидкостью, в рамках правильного функционирования, она выглядит в виде овала.
Для мужчин, женщин и детей свойственны разные цифры, указывающие на здоровое функционирование ЖП.
Нормальная величина у большинства людей среднего возраста напрямую зависит от физического строения тела и здоровья человека. Также стоит учитывать возраст больного. Длина варьируется от 6 до 10 см, ширина имеет размер 3-5 см. Проток в здоровом состоянии составляет от 4 до 6 мм. Объем составляет от 30 до 50 мл.
Толщина стенок имеет показатель в 2-4 мм. Когда эта цифра начинает увеличиваться и становится более 4 мм, то это говорит о воспалительном процессе и необходимо лечение болезни.
Норма показателей УЗИ у взрослых и детей
Сам процесс считается самым безопасным видом обследования. Поэтому назначение даётся как взрослым, так и детям.
Преимущества УЗИ заключается в том, что на мониторе врач видит границы, замеряет параметры, замечает наличие отклонений.
Вид, по которому определяется нормальное состояние ЖП, это форма груши. Увеличение объёма жидкости изменяет форму. Это также считается нормой. Благодаря чётким очертаниям контура определяется здоровое самочувствие.
Взрослым и маленьким присвоена индивидуальная сетка параметров ЖП. Величина колеблется в рамках допустимых показателей. Если числа начинают превышать допустимые значения, то следует отметить наличие развивающейся патологии.
По завершении процедуры УЗИ не следует самостоятельно ставить диагноз. Его значения бывают отличными от нормы, это зависимости от строения тела и возраста. За точной информацией нужно обратиться к детскому гастроэнтерологу с результатами исследования.
Детям не следует отправляться на облучение без видимых на то причин. В основном даётся направление на обследование после осмотра педиатра, который обнаруживает какие-либо подозрения на нарушение работы ЖП.
Что касается объёма у детей, то важно учитывать возраст, вес и рост. Без учёта указанных данных врач может неправильно оценить нормальное развитие организма.
Объём полости составляет:
- от 2 до 5 лет – 8,5 мл;
- от 3 до 7 лет – 9,2 мл;
- от 7 до 9 лет – 33,6 мл.
Если организм здоровый, то ультразвуковая диагностика не показывает протоки.
У людей среднего возраста помимо допустимых цифр ЖП стоит отметить положение печеночного протока. Область у мужчин составляет 4-6 мм. Женщинам характерно более увеличенные параметры. Также, у женщин отмечены более частые сокращения мышц органа.
Изменение размеров желчного пузыря
На изменение объёма полости влияет целый ряд факторов. Частыми причинами недуга становятся различные нарушения со здоровьем.
К ним относятся желчнокаменная болезнь, холецистит или патология желчевыводящих потоков. Исходя из статистических данных выявлено, что женщины больше всех подвержены заболеваниям такого характера.
Основой недуга являются следующие факторы:
- резкое изменение образа жизни;
- резкая смена питания;
- приём некоторых медикаментов;
- избыточная масса тела.
Основные изменения – это нарушение оттока желчи. Такой процесс провоцируется сужением стенок протока. Из-за этого орган наполняется лишней желчью, которая впоследствии нарушает работу организма. Это приносит дискомфорт человеку.
Диагностирование неудовлетворительного положения считается сложным процессом из-за схожести симптоматики с иными повреждениями желудочно-кишечного тракта.
Но определяют наличие аномалии такие симптомы, как:
- расстройство стула;
- боль в области живота с правой стороны;
- металлический привкус во рту;
- вздутие живота;
- жжение в области груди;
- заметное пожелтение белка глаза и кожных покровов.
Орган увеличивается или уменьшается исходя из характера дефективности.
Причиной увеличения нередко становится холецистит. Желчный пузырь начинает увеличиваться из-за процессов воспаления, которым подвергается организм.
Болезнь сопровождается болевыми ощущениями живота. Особенно симптомы проявляются после приёма острой или жареной еды. Течение холецистита в острой форме вызывает рвоту, повышение температуры тела.
Хронический холецистит проходит в форме резких обострений и без болевого течения недуга.
Также, увеличение полости провоцируется желчнокаменной болезнью. При таком течении заболевания она увеличивается не за счёт изменения стенок, а за счет увеличения жидкости внутри.
Изменения в желчном пузыре
Уменьшение желчного пузыря зависит от нескольких моментов. Причины изменения:
- врождённая патология;
- несоблюдение предписаний врача перед обследованием;
- наличие иных заболеваний.
Что касается врождённой патологии, то уменьшенный орган образуется из-за его неправильного формирования в процессе роста. Если это никак не влияет на общую работу организма, то лечебного вмешательства не требуется.
Перед необходимыми мероприятиями доктор обязательно инструктирует пациента о необходимых действиях, которые могут повлиять на аномальный процесс. Поэтому важно соблюдать все необходимые рекомендации для правильной проверки.
Также, уменьшение ЖП может спровоцировать гепатит вирусного типа или хронический холецистит. При постановке такого диагноза специалист назначает необходимую терапию пациенту.
Диагностировать заболевание должен грамотный человек. Иногда смена состояния ЖП имеет временный характер. Спустя некоторое время он самостоятельно приходит в обычную форму.
Поэтому не стоит пить лекарства без осмотра медика. Только полное обследование и тщательный осмотр может выявить причину дефективности, исходя, из которой назначается индивидуальная терапия.
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 13 августа 2015;
проверки требуют 14 правок.
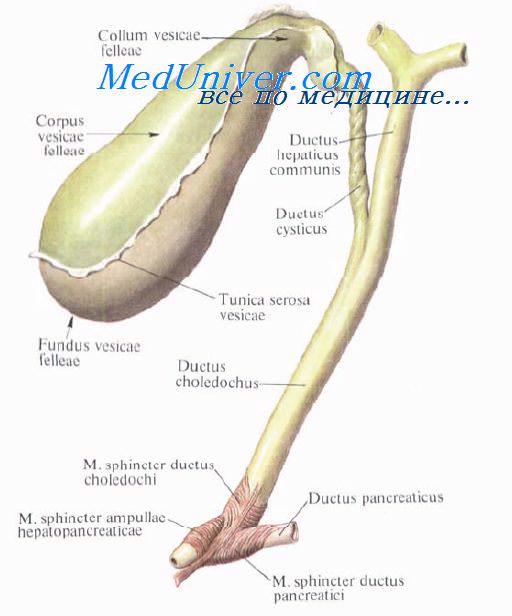
Жёлчный пузы́рь[1] или же́лчный пузы́рь[2] (лат. vesica fellea) — является резервуаром для накопления желчи, расположен на висцеральной поверхности печени в одноимённой ямке, его части – дно, тело, шейка, переходящая в пузырный проток. Стенка жёлчного пузыря состоит из трёх слоев: соединительнотканная, мышечная и слизистая, которая имеет мелкие, хаотичные складки, а в шейке и пузырном протоке – спиральную складку[3].
У человека находится в правой продольной борозде, на нижней поверхности печени, имеет форму овального мешка, величиной с небольшое куриное яйцо и наполнен тягучей, зеленоватого цвета жидкостью — жёлчью. От узкой части (шейки) пузыря идёт короткий выводной пузырный жёлчный проток. В месте перехода шейки пузыря в пузырный жёлчный проток располагается сфинктер Люткенса, регулирующий поступление жёлчи из жёлчного пузыря в пузырный жёлчный проток и обратно. Пузырный жёлчный проток в воротах печени соединяется с печёночным протоком. Через слияние этих двух протоков образуется общий жёлчный проток, объединяющийся затем с главным протоком поджелудочной железы и, через сфинктер Одди, открывающийся в двенадцатиперстную кишку в фатеровом сосочке.
Анатомия[править | править код]
Жёлчный пузырь представляет собой мышечно-перепончатый мешок грушевидной формы, расположенный в ямке на нижней поверхности печени; он имеет удлинённую форму с одним широким, другим узким концом, причём ширина пузыря от дна к шейке уменьшается постепенно. Шейка жёлчного пузыря переходит в пузырный проток, который соединяется с общим печёночным протоком. Дно жёлчного пузыря соприкасается с париетальной брюшиной, а тело — с нижней частью желудка, двенадцатиперстной и поперечной ободочной кишок[4].
Длина жёлчного пузыря составляет 8-10 см, ширина — 3-5 см, ёмкость его достигает 50-60 см³[5]. Он имеет тёмно-зелёную окраску и относительно тонкую стенку. В жёлчном пузыре различают дно (лат. fundus vesicae fellae), самую дистальную и широкую часть, тело (лат. corpus vesicae fellae) — среднюю часть, и шейку (лат. collum vesicae fellae) — периферическую узкую часть, от которой отходит пузырный жёлчный проток (лат. ductus cysticus), сообщающий пузырь с общим жёлчным протоком (лат. ductus choledochus).
Основные заболевания[править | править код]
- Хронический холецистит — распространенное заболевание, чаще встречающееся у женщин. Может возникнуть после острого холецистита, но чаще развивается самостоятельно и постепенно, особенно на фоне желчнокаменной болезни, гастрита с секреторной недостаточностью, хронического панкреатита и других заболеваний органов пищеварения, а также ожирения[6].
- Желчнокаменная болезнь (холелитиаз, ЖКБ) — обменное заболевание гепатобилиарной системы, характеризующееся образованием камней в печёночных жёлчных протоках (внутрипечёночный холелитиаз), в общем жёлчном протоке (холедохолитиаз) или в жёлчном пузыре (холецистолитиаз)[7]. Наиболее обоснованные теории образования жёлчных камней:
- инфекционная — воспалительные изменения в стенке жёлчного пузыря;
- застоя жёлчи;
- нарушения липидного обмена.
- Хронический панкреатит — это воспалительный процесс в поджелудочной железе, продолжительностью более 6 месяцев, характеризующийся: наличием в поджелудочной железе очаговых некрозов на фоне сегментарного фиброза с развитием внутрисекреторной и внешнесекреторной недостаточности[8].
- Полип желчного пузыря — аномальное разрастание тканей жёлчного пузыря, иногда опухоль внутренней или внешней поверхности. Часто имеет паразитарную природу, в протоках жёлчных путей селятся, например, описторхи и на УЗИ червивая опухоль видна как полип.
Система жёлчных путей с внешней стороны печени (выделена зелёным)
См. также[править | править код]
- Холецистэктомия — операция по удалению жёлчного пузыря
Примечания[править | править код]
Ссылки[править | править код]
- Желчный пузырь // Энциклопедический словарь Брокгауза и Ефрона : в 86 т. (82 т. и 4 доп.). — СПб., 1890—1907.
Хирургическая анатомия желчного пузыря и пузырного протока.Guy de Chauliac (1300—13681, знаменитый хирург из Авиньона (Франция), констатировал: «Хорошая операция не может быть выполнена без знания анатомии». Знание анатомии очень важно в хирургии желчных путей. Хирурги, оперирующие на желчных путях, сталкиваются с бесчисленными анатомическими вариантами, которые встречаются в воротах печени и внепеченочных желчных структурах. Хирург должен хорошо знать нормальную анатомию и наиболее часто встречающиеся отклонения. Перед перевязкой или рассечением каждую анатомическую структуру нужно тщательно идентифицировать, чтобы избежать фатальных последствий. Желчный пузырь расположен на нижней поверхности печени и удерживается в своем ложе брюшиной. Линия, разделяющая правую и левую доли печени, проходит через ложе желчного пузыря. Желчный пузырь имеет форму грушевидного мешка длиной 8—12 см и диаметром до 4—5 см, емкость его составляет от 30 до 50 мл. Когда пузырь растягивается, его емкость может увелиш-таться до 200 мл. Желчный пузырь принимает и концентрирует желчь. В норме он голубоватого цвета, который образован комбинацией полупрозрачных стенок и содержащейся в нем желчи. При воспалении стенки мутнеют и полупрозрачность теряется. Желчный пузырь разделяют на три сегмента, не имеющие точного разграничения: дно, тело и воронку.
2. Тело желчного пузыря расположено задном, и при удалении от дна его диаметр прогрессивно уменьшается. Тело покрыто брюшиной не полностью, она связывает его с нижней поверхностью печени. Таким образом, нижняя поверхность желчного пузыря покрыта брюшиной, в то время как верхняя часть соприкасается с нижней поверхностью печени, от которой она отделена слоем рыхлой соединительной ткани. Через нее проходят кровеносные и лимфатические сосуды, нервные волокна, а иногда добавочные печеночные протоки. При холецистэктомии хирургу нужно разделить эту рыхлую соединительную ткань, что позволит оперировать с минимальной кровопотерей. При различных патологических процессах пространство между печенью и пузырем облитерировано. При этом часто травмируется паренхима печени, что приводит к кровотечению. 3. Воронка — это третья часть желчного пузыря, которая следует за телом. Диаметр ее постепенно уменьшается. Этот сегмент пузыря полностью покрыт брюшиной. Он находится в пределах печеночно-двенадцатиперстной связки и обычно выступает кпереди. Воронку иногда называют карманом Гартмана (Hartmann(. Но мы полагаем, что карман Гартмана — это результат патологического процесса, вызванного ущемлением конкремента в нижней части воронки или в шейке желчного пузыря. Это приводит к расширению устья и формированию кармана Гартмана, что, в свою очередь, способствует образованию спаек с пузырным и общим желчным протоками и затрудняет проведение холецистэктомии. Карман Гартмана нужно рассматривать как патологическое изменение, так как нормальная воронка не имеет формы кармана. Желчный пузырь состоит из слоя высоких цилиндрических эпителиальных клеток, гонкого фиброзно-мышечного слоя, состоящего из продольных, циркулярных и косых мышечных волокон, и фиброзной ткани, покрывающей слизистую оболочку. Желчный пузырь не имеет подслизистой и мышечно-слизистой оболочек. Он не содержит слизистых желез (иногда могут присутствовать единичные слизистые железы, количество которых несколько увеличивается при воспалении; эти слизистые железы располагаются почти исключительно в шейке). Фиброзно-мышечный слой покрыт слоем рыхлой соединительной ткани, через которую проникают кровеносные, лимфатические сосуды и нервы. Чтобы выполнить субсерозную холецистэктомию. необходимо найти этот рыхлый слой, который является продолжением ткани, отделяющей желчный пузырь от печени в печеночном ложе. Воронка переходит в шейку длиной 15—20 мм, образуя острый угол, открытый вверх. Пузырный проток соединяет желчный пузырь с печеночным протоком. При слиянии его с общим печеночным протоком образуется общий желчный проток. Длина пузырного протока 4—6 см, иногда она может достигать 10—12 см. Проток может быть коротким плп совсем отсутствовать. Проксимальный его диаметр обычно равен 2—2.5 мм, что несколько меньше его дистального диаметра, который составляет около 3 мм. Снаружи он кажется неравномерным и скрученным, особенно в проксимальной половине плп двух третях, из-за наличия внутри протока клапанов Гейстера (Heister). Клапаны Гейстера имеют полулунную форму и расположены в чередующейся последовательности, что создает впечатление непрерывной спирали. На самом деле клапаны отделены друг от друга. Клапаны Гейстера регулируют поток желчи между желчным пузырем и желчными протоками. Пузырный проток обычно соединяется с печеночным протоком под острым углом в верхней половине печеночно-двенадцатиперстной связки, чаще по правому краю печеночного протока, формируя пузырно-печеночный угол. Пузырный проток может входить в общий желчный проток перпендикулярно. Иногда он идет параллельно с печеночным протоком и соединяется с ним позади начальной части двенадцатиперстной кишки, в области поджелудочной железы, и даже в большом дуоденальном сосочке плп вблизи него, формируя параллельное соединение. Иногда он соединяется с печеночным протоком впереди плп позади него, входит в проток по левому краю плп на его передней стенке. Это вращение по отношению к печеночному протоку было названо спиральным сращением. Такое сращение может вызывать печеночный синдром Mirizzi. Изредка пузырный проток впадает в правый плп левый печеночный проток. Хирургическая анатомия печеночного протокаЖелчные протоки берут свое начало в печени в виде желчных канальцев, которые получают желчь, выделяемую печеночными клетками. Соединяясь между собой, они образуют протоки все большего диаметра, формируя правый и левый печеночный протоки, идущие, соответственно, из правой и левой долей печени. Обычно, выходя из печени, протоки соединяются и формируют общий печеночный проток. Правый печеночный проток обычно больше расположен внутри печени, чем левый. Длина общего печеночного протока очень изменчива и зависит от уровня соединения левого и правого печеночных протоков, а также от уровня его соединения с пузырным протоком для формирования общего желчного протока. Длина общего печеночного протока обычно составляет 2—4 см, хотя и длина в 8 см — не редкость. Диаметр общего печеночного и общего желчного протоков чаще всего составляет 6—8 мм. Нормальный диаметр может достигать 12 мм. Некоторые авторы показывают, что протоки нормального диаметра могут содержать конкременты. Очевидно, имеется частичное совпадение размера и диаметра нормальных и патологически измененных желчных протоков. У пациентов, подвергшихся холецистэктомии, а также у пожилых людей диаметр общего желчного протока может увеличиваться. Печеночный проток поверх собственной пластинки, содержащей слизистые железы, покрыт высоким цилиндрическим эпителием. Слизистая оболочка покрыта слоем фиброэластической ткани, содержащей некоторое количество мышечных волокон. Mirizzi описал сфинктер в дистальной части печеночного протока. Поскольку мышечные клетки не бьши найдены, он назвал его функциональным сфинктером общего печеночного протока (27, 28, 29, 32). Hang (23), Geneser (39), Guy Albot (39), Chikiar (10, 11), Hollinshed и другие авторы (19) продемонстрировали наличие мышечных волоки в печеночном протоке. Для выявления этих мышечных волокон после получения образца необходимо немедленно перейти к фиксации ткани, поскольку в желчном и панкреатическом протоках быстро быстро наступает аутолиз. Помня об этих предосторожностях, вместе с доктором Zuckerberg мы подтвердили присутствие в печеночном протоке мышечных волокон. Видео урок анатомии внепеченочных желчных путейПри проблемах с просмотром скачайте видео со страницы Здесь — Также рекомендуем «Хирургическая анатомия общего желчного протока. Фатеров сосочек и его изучение.» Оглавление темы «Хирургия желчных путей.»: |