Рак желудка в израиле
 При такой тяжелой онкопатологии как рак желудка, крайне важно попасть в руки высококвалифицированных врачей, которые знакомы с самыми передовыми методиками терапии. Поэтому многие пациенты в надежде на адекватную медицинскую помощь обращаются к израильской медицине, и их надежды оправдываются. Рак желудка в Израиле лечится с применением современных методик и средств, которые показывают наилучшие показатели успешности. Так, более чем у 80% пациентов с раком желудка наступает пятилетняя ремиссия, останавливается или замедляется процесс распространения патологии, улучшается самочувствие, проходят боли. Это подтверждается теми, кто прошел лечение рака желудка в Израиле: отзывы говорят, что усилиями израильских онкологов пациент возвращается к нормальной жизни.
При такой тяжелой онкопатологии как рак желудка, крайне важно попасть в руки высококвалифицированных врачей, которые знакомы с самыми передовыми методиками терапии. Поэтому многие пациенты в надежде на адекватную медицинскую помощь обращаются к израильской медицине, и их надежды оправдываются. Рак желудка в Израиле лечится с применением современных методик и средств, которые показывают наилучшие показатели успешности. Так, более чем у 80% пациентов с раком желудка наступает пятилетняя ремиссия, останавливается или замедляется процесс распространения патологии, улучшается самочувствие, проходят боли. Это подтверждается теми, кто прошел лечение рака желудка в Израиле: отзывы говорят, что усилиями израильских онкологов пациент возвращается к нормальной жизни.
Этому способствует, в первую очередь, сверхточная диагностика, позволяющая онкологам определить вид рака, его индивидуальные характеристики, и назначить наиболее адекватное лечение. В терапии используются как хорошо проверенные временем, но улучшенные методы лечения (радиотерапия, химиотерапия), так и инновации, зарекомендовавшие себя как эффективные средства борьбы с этим видом онкопатологий (таргетная терапия).
О заболевании
Злокачественную патологию в желудке запускают мутировавшие клетки эпителия этого органа. Ученые выяснили, что в группе риска находятся не только люди с наследственной предрасположенностью, живущие в неблагоприятных с точки зрения экологии зонах и люди с вредными привычками, но и те, у которых имеются такие заболевания:
- Полипоз
- Хронический атрофический гастрит
- Кишечная метаплазия
- Дисплазия эпителия
- Инфицирование бактерией Helicobacter pylori
Эти болезни иногда называют предраковыми состояниями, поскольку риск развития рака желудка чрезвычайно велик. Рак желудка редко диагностируют на ранних стадиях, поскольку он не вызывает никаких специфических симптомов. Поэтому врачи настоятельно советуют людям, входящим в группу риска, проходить профилактические обследования, например гастроэнтерологическую check-up диагностику в Израиле.
На более продвинутых стадиях патологический процесс начинает распространяться на близлежащие органы: печень, пищевод, селезенку и другие, затем появляются и отдаленные метастазы.
Заподозрить рак желудка можно, если у человека наблюдаются такие симптомы:
- Ноющие боли в области эпигастрия
- Скопление жидкости в брюшной полости
- Вздувшийся живот, ощущение тяжести после еды
- Отсутствие аппетита
- Незначительное, но постоянно повышение температуры тела
- Бледность кожи и слизистых глаз
- Изжога, тошнота
- Неспособность вести такой же активный образ жизни, как ранее.
Разумеется, вовсе не обязательно эти симптомы однозначно говорят о раке желудка, однако появление хотя бы двух из них должно стать поводом визита к врачу.
Диагностика
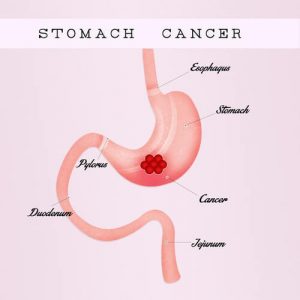 Пациент с подозрением на рак желудка или с уже определенным диагнозом в Израиле проходит тщательную и подробную диагностику. Довольно часто врачи израильских клиник либо полностью опровергают, либо значительно корректируют диагноз, поставленный в больницах стран СНГ. Это происходит из-за того, что зачастую на родине пациента он проходит обследование на устаревшем оборудовании, либо врач-диагност не слишком компетентен. В Израиле ошибки в диагнозе не бывает: новые методы диагностирования, высокоинформативные аппараты и технологии и высокая квалификация врачей исключают ошибки.
Пациент с подозрением на рак желудка или с уже определенным диагнозом в Израиле проходит тщательную и подробную диагностику. Довольно часто врачи израильских клиник либо полностью опровергают, либо значительно корректируют диагноз, поставленный в больницах стран СНГ. Это происходит из-за того, что зачастую на родине пациента он проходит обследование на устаревшем оборудовании, либо врач-диагност не слишком компетентен. В Израиле ошибки в диагнозе не бывает: новые методы диагностирования, высокоинформативные аппараты и технологии и высокая квалификация врачей исключают ошибки.
Для удобства пациента, обследование начинается в первый же день по прибытию в Израиль, и длится не более трех дней, после чего можно сразу же приступать к лечебным мероприятиям. За счет того, что диагностические процедуры занимают не несколько недель, а считанные дни, пациент экономит до 2000 долларов на проживании в стране.
В список исследования входят такие мероприятия:
- Консультация и осмотр у онколога
- Лабораторные исследования крови, в том числе, на онкомаркеры и биохимия
- Эндоскопия желудка
- Биопсия тканей, пораженных раком, с последующими цитогистологическими исследованиями
- МРТ, КТ, ПЭТ-КТ
Могут назначаться и другие, дополнительные виды исследований – если это необходимо для определения точного диагноза. После получения результатов собирается врачебный консилиум, на нем утверждается программа терапии.
К сожалению, не все больные раком желудка имеют возможность приехать на обследование в Израиль, поэтому клиники стали предоставлять услугу дистанционного консультирования по скайпу. Видеоконсультация поможет больному убедиться в правильности установленного диагноза и назначенной терапии, узнать, какие еще существуют современные и эффективные методики лечения, которые могут быть применены в его случае. По итогам консультации израильский эксперт составляет план терапии, он может быть использован для изменения схемы лечения на родине. Чтобы воспользоваться услугой видеоконсультации необходимо подать на этом сайте заявку и прислать копии медицинских документов.
Лечение рака желудка в клиниках Израиля
При составлении программы лечения учитывается стадия болезни, распространенность онкопроцесса, общее состояние пациента. Как правило, врачи включают в программу несколько видов терапии, которые по-разному способствуют достижению основной цели.
Хирургическое лечение. При диагностировании рака желудка, операция в Израиле часто выбирается как ведущий способ терапии. Выбор методики оперирования зависит от того, каков размер поражения тканей желудка. Так, если онкопроцесс в начальной стадии, возможно проведение резекции желудка – операции, при которой удаляется только неоплазия и близлежащие к ней ткани. Эта операция может быть выполнена эндоскопически, то есть, без разрезания тканей или с минимальными разрезами. Если есть возможность получить доступ к опухоли через пищевод, разрезы не делаются: инструменты и эндоскоп вводят через пищевод. При расположении неоплазии в нижних отделах желудка выполняются небольшие, в несколько сантиметров, разрезы тканей, и удаление ведется через них. Эндоскопическая операция позволяет минимизировать риски осложнений и свести к минимуму период восстановления после нее.
К сожалению, обычно к израильским врачам попадают пациенты с более тяжелыми стадиями и крупными по размеру неоплазиями. Тогда принимается решение о субтотальной гастроэктомии – удалении части желудка, пораженной онкопроцессом. Если есть необходимость, удаляется не только часть желудка, но и расположенные рядом лимфоузлы.Это позволяет замедлить распространение онкоклеток в другие части организма.
К тотальной гастроэктомии прибегают на продвинутых стадиях, с вовлечением в онкопроцесс близлежащих тканей. Удалению может подвергнуться не только весь желудок, но и органы, которые расположены рядом.
Также врачи предпринимают действия, направленные на снятие симптоматики и облегчение состояния пациента. Так, нередко неоплазия блокирует прохождение пищи по желудку; чтобы это устранить, используют методику лазерной терапии (целенаправленное воздействие на патоочаг с целью его разрушения). Через пищевод вводят проводник лазерного излучения, он разрушает те ткани, которые мешают прохождению пищи. Как альтернативный вариант может быть установлен стент, не позволяющий сужаться стенкам пищевода.
Химиотерапия. Как правило, входит в протокол терапии вместе с хирургическим лечением. Системный прием цистостатических препаратов позволяет уменьшить скорость и степень распространенности онкопроцесса, снизить или остановить процесс размножения раковых клеток. Перед операцией химиотерапия направлена на то, чтобы уменьшить объем опухолевой массы, после нее – чтобы уничтожить оставшиеся раковые клетки и предотвратить рецидив. Помимо системной химиотерапии, в Израиле используют прогерссивную методику HIPEC – внутрибрюшинную гипертермическую химиотерапию. Она проводится в рамках оперативного вмешательства, после того как удалена опухоль: в брюшную полость нагнетают горячий раствор химиопрепаратов, которые омывают даже ее отдалённые и труднодоступные участки. Теплые лекарства способны глубже проникнуть в ткани и более агрессивно себя ведут по отношению к раковым клеткам. Локальное применение позволяет также предупредить негативное влияния химиопрепаратов на весь организм.
Радиотерапия. Дистанционное облучение неоплазии перед операцией уменьшает ее размер, послеоперационное уничтожает оставшиеся клетки рака. Если операция не проводится, лучевая терапия позволяет улучшить состояние больного. Израильские клиники оснащены линейными ускорителями последнего поколения, которые облучают неоплазию предельно точно, что позволяет избежать ненужной лучевой нагрузки на ткани и органы, не пораженные раком.
Таргетная терапия. Инновация в лечении, метод, который по праву называют революцией в терапии рака разного вида. При раке желудка ее совмещают с другими видами терапии. особенностью метода является целевое уничтожение лекарствами только клеток рака, без повреждения здоровых клеток.
Лечение рака желудка в Израиле: цены
Стоимость лечения рака желудка в Израиле зависит от того, какие конкретно виды лечения и лекарства понадобятся для достижения наилучшего результата. Обычно это наверняка становится понятным после консилиума врачей, а приблизительную стоимость можно узнать еще до поездки, обратившись в индивидуальном порядке через сайт (для этого надо заполнить форму заявки). Израильские цены на 30-50% ниже, чем те, что предлагается за аналогичное лечение в США, Германии или Швейцарии.
Преимущества терапии в Израиле
- Быстрая и максимально точная диагностика
- Выбор современных высокоэффективных методов терапии
- Щадящий характер лечения
- Опытные и высокопрофессиональные врачи
- Умеренная плата за лечение.
- 5
- 4
- 3
- 2
- 1
(5 голосов, в среднем: 5 из 5)
(Gastrectomy Total/distal/ proximal)
Тотальная/дистальная/проксимальная гастрэктомия
При каких заболеваниях показано данное хирургическое вмешательство?
Желудок — один из важнейших органов желудочно-кишечного тракта. Он представляет собой мешок из мышечной ткани, расположенный между пищеводом и двенадцатиперстной кишкой. В желудке продолжается процесс пищеварения, начинающийся в ротовой полости. С помощью желудочного сока частички пищи превращаются в полужидкую массу, и в таком виде проходят дальше, в тонкий кишечник.
Заболевания, при которых может быть показана резекция желудка (полная или частичная) — рак желудка, язва (при невозможности остановить кровотечение), перфорация стенки желудка и доброкачественные полипы, которые невозможно удалить эндоскопическим методом (в ходе гастроскопии).
Рак желудка встречается чаще у мужчин, нежели у женщин. Заболевание развивается в большинстве случаев в возрасте 60-70 лет. Возможные симптомы: длительная изжога, затрудненное глотание, тошнота, рвота, потеря аппетита, черный (дегтеобразный) или кровавый кал, снижение веса, боли в животе, общая слабость.

Существует несколько факторов, ассоциирующихся с предрасположенностью к раку желудка: это тяжелая анемия (приводящая к повреждению слизистой оболочки желудка и сопровождающаяся дефицитом витамина В12), атрофический гастрит и наличие геликобактерной инфекции.
При раке желудка главный метод, дающий шанс на излечение — операция по удалению опухоли и регионарных лимфатических узлов. В дополнение назначается, как правило,
химиотерапия — до операции (так называемая неоадъювантная терапия) или после нее. Изредка дается
облучение.
В большинстве случаев удаление опухоли означает резекцию части желудка или даже всего органа полностью. Существует несколько видов резекции желудка: тотальная (орган удаляется полностью) резекция, субтотальная дистальная (удаление отдела, соединяющегося с кишечником) и субтотальная проксимальная (удаление отдела, соединяющегося с пищеводом). Резекция желудка по поводу аденокарциномы сопровождается обширной резекцией региональных лимфатических узлов, отводящих лимфу из области желудка (D2 dissection).
Аденокарцинома — самая распространенная опухоль желудка. Несмотря на злокачественность и агрессивность таких новообразований, операция дает шанс на полное излечение — по существу, единственный шанс. При ранней диагностике и своевременном лечении 5-летняя выживаемость высокая — до 90%.
После операции можно реконструировать оставшуюся часть ЖКТ, с тем чтобы сохранить нормальную работу кишечника. При тотальной или дистальной резекции культя желудка соединяется с тонким кишечником. При проксимальной резекции культя желудка соединяется с пищеводом для сохранения непрерывности желудочно-кишечного тракта.
В большинстве случаев резекция желудка по поводу рака выполняется открытым доступом, требующим продольного разреза вдоль срединной линии живота или поперечного, под реберной дугой. Иногда, в особенности при доброкачественной патологии или при гастроинтестинальных стромальных опухолях (GIST- Gastro intestinal stromal cell tumor), операция может быть выполнена и малоинвазивным методом, через небольшие разрезы с применением лапароскопа (катетера с миниатюрной видеокамерой на конце).
Каковы ожидаемые результаты операции?
Результаты операции и положительные изменения в состоянии здоровья зависят от того, по каким показаниям она выполняется, какова стадия заболевания (в случае рака) и каково общее состояние больного до вмешательства.
При раке, обнаруженном на ранней стадии, 5-летняя выживаемость оценивается в 80-90%. На поздней стадии шанс очень маленький (10-30% в случае аденокарциномы и 40-60% в случае лимфомы).
В большинстве случаев качество жизни у пациентов после операции приемлемое. Многие больные могут придерживаться обычного рациона и сохранять здоровый аппетит.
Как практически выполняется операция?
Существует несколько техник субтотальной/ тотальной резекции желудка. Метод избирается в соответствии с клиническим состоянием пациента, его анатомическими особенностями, объемом поражения желудка и личным опытом хирурга в том или ином методе. Любая операция по резекции желудка выполняется под общим наркозом.
В большинстве случаев операция начинается с лапароскопического исследования брюшной полости с целью исключения метастазов. Для этой цели через маленькие разрезы в брюшной стенке вводится видеокамера и другая аппаратура. В случае обнаружения образований, подозрительных на метастазы, берется образец на экспресс-биопсию (лаборатория выполняет патоморфологическое исследование за полчаса). Если по результатам биопсии будет установлено распространение процесса на печень или на брюшную полость, операция с целью излечения проводиться не будет. В таких случаях вмешательство завершается, как правило, без вскрытия брюшины.
При запущенном раке желудка, не поддающемся излечению, в случае образования механического препятствия проходу пищи из желудка в тонкий кишечник может быть наложен анастомоз, соединяющий желудок с тонким кишечником. Такая операция не приведет к выздоровлению от рака, однако облегчит симптомы и приведет к улучшению качества жизни.
При лапараскопической операции вначале производится небольшой разрез на животе, иногда в области пупка. Через него вводится лапароскоп (трубка с миниатюрной видеокамерой на конце и лампочкой). Изображение с камеры, получаемое из операционного поля, транслируется на дисплей. Весь персонал операционной наблюдает за ходом операции на больших экранах с изображением высокой резолюции в 16-кратном увеличении.
Хирург удаляет поврежденные ткани желудка или весь желудок, а также, при необходимости, другие затронутые опухолевым процессом ткани. Свободные концы ЖКТ соединяются подобно тому, как это делается при полостной операции. Прежде чем зашивать разрезы, после резекции желудка и, при необходимости, других тканей, хирург производит повторный тщательный осмотр брюшной полости на предмет кровотечений и других проблем. Затем разрезы сшиваются нитями, либо края соединяются небольшими наклейками. При лапароскопическом доступе также может быть оставлен дренаж (при необходимости).
В сравнительно немногочисленных случаях по ходу операции приходится переходить к открытому доступу за невозможностью завершить вмешательство малоинвазивным методом. Причин может быть несколько. Среди наиболее характерных следует назвать две: (1) невозможность отделения желудка специальными инструментами ввиду наличия спаек от перенесенных ранее операций; (2) индивидуальные особенности анатомии брюшной полости пациента, не позволяющие обеспечить удовлетворительный обзор с помощью видеокамеры — а значит, требующие непосредственного визуального контроля. Таким образом, переход к открытому доступу продиктован соображениями безопасности пациента. Следует отметить, что переход от вмешательства закрытым доступом к полостной операции не считается осложнением в ходе операции.
Пациентам, ранее перенесшим хирургические вмешательства на брюшной полости, зачастую изначально рекомендуют операцию открытым доступом. Если же больного берут на лапароскопическую гастрэктомию, по ходу вмешательства может возникнуть необходимость в переходе к полостной операции – например, в связи с развившимся кровотечением.
В любом случае (если только речь не идет о ситуации, требующей экстренного вмешательства), прежде чем решаться на резекцию желудка, важно посоветоваться с хирургом, специализирующимся на данных операциях. Необходимо обсудить с врачом все возможные виды лечения, их преимущества и недостатки применительно к вашему случаю.
Какой вид анестезии используется при данной операции?
Операции по резекции желудка — как полостные, так и лапороскопические — проводятся под общим наркозом. Анестезиолог непрерывно наблюдает за состоянием пациента, чтобы быть уверенным, что он погружен в глубокий сон, что его мышцы расслаблены и он ничего не ощущает, в том числе боли, на протяжении всей операции.
Наркоз дается обычно в виде инъекции в мешок с физиологическим раствором, подключенный к капельнице. Через несколько десятков секунд наступает ощущение «тумана» и, затем, пациент погружается в глубокий сон.
По завершении хирургического этапа операции анестезиолог выводит пациента из состояния наркоза, прекращая подачу анестетических препаратов в капельницу. Очнувшегося пациента переводят в палату послеоперационного наблюдения, где он будет подключен к монитору.
Как долго длится операция?
Ориентировочно два с половиной — три часа.
Чего следует ожидать после операции?
По окончании хирургического вмешательства — независимо от того, выполнялось ли оно открытым доступом или малоинвазивным методом — пациент около двух часов проводит в палате послеоперационного наблюдения, где он постепенно выходит из состояния наркоза. Затем пациента переводят в хирургическое отделение, откуда он и выписывается домой. В редких случаях, когда речь идет о больных в очень плохом состоянии или если имеются осложнения, пациент переводится до стабилизации состояния в отделение интенсивной терапии. Спустя несколько часов после перевода на отделение пациенту помогают встать с кровати и сесть в кресло. По необходимости даются болеутоляющие средства и антибиотики — как правило, внутривенно.
Большинство пациентов могут встать с кровати на следующий день после операции. Это очень желательно (несмотря на боли), поскольку всякая подвижность ускоряет процессы выздоровления и способствует улучшению перистальтики кишечника, а также профилактике послеоперационных осложнений (таких как тромбы и легочные инфекции). Рекомендуется также двигать ногами и глубоко дышать. В выполнении упражнений пациенту помогает физиотерапевт.
Для каждого больного подбирается оптимальный рацион и даются подробные указания по режиму питания. В большинстве случаев требуется прием витаминов.
После тотальной гастрэктомии рекомендуется дробное питание — частые приемы пищи маленькими порциями. Рацион должен быть богат белками и беден сахарами во избежание дискомфорта от быстрого прохода пищи в тонкий кишечник. Кроме того, такие больные будут пожизненно получать регулярные инъекции витамина В12, поскольку он усваивается только в желудке. Следует отметить, что и после частичной резекции желудка может наблюдаться недостаточная усвояемость данного витамина, поэтому его уровень в крови должен проверяться регулярно. При нехватке необходимо восполнять дефицит.
Изменения в рационе питания могут быть временными, а могут быть и пожизненными.
Время госпитализации может быть разным. В большинстве случаев больной находится в стационаре от недели до 10 дней.
Чего следует ожидать после выписки из больницы?
Желудок играет центральную роль в процессе пищеварения. Тем не менее, можно приспособиться и вести обычный образ жизни даже в том случае, если значительная часть органа удалена — оставшийся фрагмент продолжает выполнять свою пищеварительную функцию. В случае полного удаления желудка пищевод соединяется с тонким кишечником, и желудочно-кишечный тракт постепенно приспосабливается к восполнению функции желудка.
Процесс выздоровления длится от нескольких недель до нескольких месяцев (пациентам с сопутствующими заболеваниями или тем, кто проходит химиотерапию требуется больше времени). На протяжении первых 6-8 недель после операции рекомендуется избегать физических нагрузок, поднятия тяжестей, а также половой жизни. Очень рекомендуется легкая физическая деятельность дома, не требующая усилий. Если в первый послеоперационный период возникает слабость или головокружения, рекомендуется воздерживаться от вождения автотранспорта — вплоть до полного исчезновения подобных симптомов. Обычно рекомендуется покой. Дается отпуск по болезни на срок от месяца до полутора.
Приблизительно через две недели после операции пациента вызывают на контрольный осмотр у оперировавшего хирурга. Очень важно, чтобы пациент во время консультации рассказал врачу о своих ощущениях, о новых проблемах со здоровьем, если таковые появились после операции, а также об общем самочувствии. При появлении перечисленных ниже тревожных симптомов следует незамедлительно обратиться к оперировавшему врачу или к дежурной медсестре: повышение температуры выше 38; озноб; рвота; задержка мочи; выделения/кровотечение/опухание в области операционных рубцов; сильное вздутие живота; боли, не проходящие при приеме обезболивающих средств; длительная тошнота или упорная рвота; неспособность принятия пищи и питья.
Пациентом, перенесшим резекцию желудка по поводу рака, необходимо продолжать наблюдение и лечение в онкологическом центре.



