Рак желудка метастазы в лимфатическую систему
Рак — злокачественное образование в организме человека. Одним из «излюбленных» мест локализации опухоли считается желудок. Согласно мировой статистике рак желудка занимает второе место после образований в лёгких. Существенной проблемой, которая беспокоит онкологов, является поздняя диагностика заболевания. Более чем в 75% случаев диагноз рак желудка больные узнают на 3-4 стадии, когда болезнь активно распространяется по всему организму при помощи метастазов.
Отрываясь от первичной опухоли, раковые клетки перемещаются по организму и образовывают вторичные очаги. Их называют метастазами.

Поражение лимфатических узлов при раке желудка
В зависимости от вида пути метастазов к своему новому месту локализации выделяют следующие типы метастазирования:
- Лимфогенный. Характеризуется движением атипичных клеток вместе с лимфой по лимфатическим сосудам. Лимфоузлы для них становятся преградой, мешая продолжить свой путь в другие органы, тем самым принимая удар на себя, сами подвергаются поражению вторичной опухолью.
- Гематогенный (клетки движутся по кровеносным сосудам).
- Имплантационный. При увеличении первичной опухоли и выхода её за пределы поражённого органа, она начинает прорастать в соседние ткани.
Каждое образование имеет свой тип и путь метастазирования. Лимфогенный путь метастазирования наиболее характерный при раке желудка, но встречаются и комбинации перечисленных путей.
Метастазы злокачественной опухоли считаются самым опасным осложнением рака. Они намного опаснее, чем само первичное новообразование. Ранняя диагностика и своевременное специализированное лечение является основным методом борьбы с раком желудка и отвечает за продолжительность жизни таких пациентов.
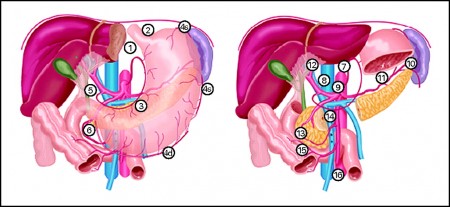
Лимфатическая система желудка
Лимфатическая система желудка представлена капиллярами и сосудами, пронизывающими все слои его стенки.
Топографически выделяют четыре бассейна, по которым происходит диссеминация опухоли:
- первый лимфатический бассейн – отток лимфы из пилорического отдела, который захватывает большую кривизну, примыкающие к ней передние и задние стенки органа. Подвергаются поражению желудочно-ободочная связка, ретропилорические узлы, начальная часть тонкой кишки, парааортальные ЛУ;
- второй бассейн переносит лимфу из малой кривизны и прилегающих стенок. Подвергаются опасности заражения ворота печени и сама печень, а также правая желудочная артерия;
- третий бассейн – отток лимфы из тела желудка, кардиального отдела и медиальной части свода желудка. Лимфа течет в забрюшинные лимфатические узлы, малый сальник, желудочно-поджелудочную связку, средостение;
- четвёртый отдел собирает лимфу из свода желудка, вертикальной части большой кривизны желудка и примыкающих к ней стенок. При данном пути метастазирования подвергается поражению селезёнка, желудочно-ободочная связка. Исходя из этих особенностей можно установить путь диссеминации рака из того или иного отдела желудка.
Интересный факт! Отдалённые вторичные очаги могут возникать, как по току лимфы (ортоградный путь), так и против неё (ретроградный).
Как и куда метастазирует рак желудка?
Процесс метастазирования по лимфатической системе может начаться уже на первой стадии рака желудка.
Как правило, распространение происходит по такой схеме:
- раковые клетки заражают ближайшие сосуды;
- затем происходит распространение на лимфатические узлы, вдоль которых проходят крупные артерии желудка;
- в конце метастазы проникают в забрюшинные ЛУ и органы, которые находятся в брюшной полости (печень, селезенка, брюшина, тонкая кишка).
Интересно знать! Карциноматоз брюшины практически всегда возникает на поздних стадиях рака желудка. Метастазы поражают брюшину, усеивая её новыми злокачественными узлами разного размера. Проникают атипичные клетки на брюшину лимфогенным и имплантационным путём. Частым спутником вторичных очагов становится канкрозный перитонит.
Существуют также специфические формы метастазирования:
- «Вирховские узлы». Так называют поражённые узлы надключичной области с левой стороны;
- метастаз сестры Марии Джозеф (атакует пупок, образовывая в нем вторичную опухоль);
- метастазы Шницлера — в параректальные лимфатические узлы;
- метастазы Айриша (характеризуются вторичными образованиями в подмышечных лимфоузлах);
- метастазы Крукенберга (поражают яичники).
Диагностирование у пациента хотя бы одного из этих узлов, свидетельствует о поздней стадии заболевания.
Факторы, влияющие на возникновение метастаз
Возникновение метастаз характерно для поздней стадии рака. Но часто отмечаются случаи и более раннего их прогрессирования.
Всё зависит от таких факторов:
- формы опухоли желудка. Экзофитные новообразования считаются менее злокачественными, они не так подвержены возникновению вторичных очагов болезни, как эндофитные. Инфильтративная форма опухоли отличается быстрым и ранним распространением раковых клеток по организму;
- ее размера. Частота поражения лимфоузлов при раке желудка напрямую зависит от размера первичного новообразования. Например, если опухоль имеет размер до двух сантиметров, метастазы выявляют у 11% больных, а при габаритах больше чем в четыре сантиметра – у 33% пациентов;
- локализации онкоочага. Немаловажным фактором для возникновения вторичных злокачественных образований в лимфатических узлах становится локализация первичного очага. Если раковыми клетками поражена нижняя часть желудка, метастазы в лимфоузлах наблюдаются у 12% больных. У 31% больных наблюдается метастазирование такого типа при опухолях в верхней или средней доли желудка. Больше всего вероятность наличия вторичных очагов в лимфатических узлах возникает при тотальном раке желудка (половина от всех заболевших).
Важно! В некоторых случаях метастазы появляются непосредственно сразу же после возникновения основного очага. Другие же могут не давать о себе знать несколько лет до распространения заболевания, их называют «дремлющими».
Диагностика метастаз в лимфоузлах
Вероятность наличия метастазов у пациентов с карциномой желудка очень велика. Задачей онколога является провести качественную диагностику, чтобы установить степень распространенности процесса. От этого зависит тактика дальнейшего лечения.
Во время диагностики обнаружить метастазы в лимфоузлах при раке желудка помогают:
- Жалобы пациента. Поражение нескольких лимфатических узлов может никак не выражать себя, кроме увеличения их размера. А вот при проникновении в печень развивается печеночная недостаточность, при метастазах в кишечнике – кишечная непроходимость и свищи. Общими симптомами, которые говорят о далеко зашедшем раке, являются анемия, потеря аппетита, желудочный дискомфорт, беспричинное похудение, слабость и потеря работоспособности. Возможно повышение температуры тела, покраснение кожи, головная боль. Симптомами метастазов в забрюшинных лимфоузлах является боль в спине.
- Пальпация живота (лимфатические узлы увеличиваются в размерах).
- Лабораторное исследование крови. Обычно у больных с диссеминированными новообразованиями наблюдается выраженный лейкоцитоз, диспротеинемия.
- Компьютерная томография. Этот метод широко применяется на ранней стадии предоперационной диагностики рака желудка. КТ является доступной и неинвазивной. Она подходит для общей оценки метастазирования рака желудка в печени и отдаленный ЛУ, а также для установления асцита. Однако КТ не всегда дает правильные результаты, касающиеся мелких лимфатических узлов < 0.8 см. К тому же есть вероятность ложноположительных результатов, отнесенных к воспалительной лимфаденопатии. Все это говорит о необходимости использования дополнительных методов.
- Ультразвуковое исследование. УЗИ брюшной полости не дает хороших результатов в диагностике метастазов в лимфоузлах при раке желудка, но недавно появилась эндоскопическая ультрасонография, которая сочетает эндоскопию и УЗИ. С помощью такой методики проводят сканирование желудка и тканей вокруг него в радиусе 12 см. При этом достигается очень высокая частота снимков, за счет чего удается обследовать лимфатическую систему.
- Лимфография. Это рентгенологическая методика, при которой в лимфатический сосуд вводят контрастное вещество, а затем делают снимки. Таким образом, получается, проследить ток лимфы, увидеть контуры сосудов и узлов, обнаружить отклонения.
- Лапароскопия. При лапароскопии обследование брюшной полости проводится через небольшие отверстия до 1.5 см. В них вводят лапароскоп, на котором установлена камера, передающая изображение на компьютер, при этом его можно увеличить до 40 раз. Это наиболее ценный метод диагностики, так как с его помощью можно оценить состояние брюшной полости визуально и взять сразу же биопсийный материал.
После обнаружения метастазов необходимо взять образец для микроскопического исследования, чтобы подтвердить их принадлежность к первичной опухоли желудка. Делают это с помощью пункционной или открытой биопсии. Первая проводится с помощью иглы, а вторая представляет собой мини хирургическую операцию, во время которой вырезают часть лимфоузла.
Лечение метастаз в лимфоузлах
Метастазы в лимфоузлах при раке желудка необходимо удалять хирургическим путем. Объем лимфаденэктомии устанавливают на основании типа хирургической операции. При стандартных резекциях подвергают удалению лимфатические узлы первого порядка N1 (смотрите таблицу ниже).
Радикальная операция при раке желудка подразумевает удаление части органа или его целиком, а также лимфоузлов первого и второго порядка (N1 и N2). Расширенная гастрэктомия включает резекцию ЛУ первого, второго и третьего порядка (N1, N2, N3), причем поражение последней группы считается отдаленными метастазами.
Лимфоузлы первого порядка:
- паракардиальные (правые и левые);
- малой и большой кривизны;
- надпривратниковые;
- подпривратниковые.
ЛУ второго порядка:
- вдоль левой желудочной артерии;
- вдоль общей печеночной артерии;
- вокруг чревного ствола;
- ворот селезенки;
- вдоль селезеночной артерии.
ЛУ третьего порядка:
- печеночно-двенадцатиперстной связки;
- ретропанкреатические;
- узлы корня брыжейки;
- вокруг средней ободочной артерии;
- парааортальные;
- нижние параэзофагеальн;
- диафрагмальные.
Такая классификация отражает последовательность поражения лимфоузлов, но опыт показывает, что метастазирование не всегда идет по одинаковой схеме, поэтому многие врачи для пациентов с инфильтративными формами рака считают оправданной расширенную лимфаденэктомию (лимфодиссекцию), в особенности при поражении тела желудка или кардиального отдела.
Лимфодиссекция подразумевает резекцию лимфатического аппарата в пределах фасциального футляра. Такой подход позволяет увеличить 5-летнюю выживаемость больных на 15-25% и значительно уменьшить вероятность локорегиональных рецидивов.
Полезно знать! Локальное удаление опухоли без резекции желудка и лифоузлов может проводиться только при дифференцированных, экзофитных формах менее 2 см, которые находятся в слизистой оболочке. Во всех других случаях показана гастрэктомия с лимфоденэктомией, так как существует большая вероятность метастазирования.
Другими методами лечения метастазов являются лучевая и химиотерапия. Они угнетают рост опухоли и микроскопических метастазов, которые невозможно обнаружить и удалить. Химию и лучевую терапию могут применять в комбинации с операцией (до и после нее). Схему выбирает врач по индивидуальным показаниям и возможностям.
Химиотерапия при раке желудка назначается с целью остановить рост метастазов и облегчить последующую хирургию, или с паллиативной целью для неоперабельных больных. Чаще всего используют препараты 5-фторурацил и Фторафур. При метастазах в печени применяют внутриартериальную химиотерапию.
Дооперационная лучевая терапия при раке желудка подразумевает облучение опухоли, включая минимум 5 см окружающей ткани и зоны возможного метастазирования. Такой подход позволяет остановить процесс диссеминации и на 10-20% увеличить резектабельность новообразований.
Перспективным методом считается интраоперационная лучевая терапия, при которой производят однократное облучение ложа удаленной опухоли в дозе 15-20 Гр. После операции обычно используют контактные методики: внутривенное или внутрибрюшинное введение радиоактивных веществ.
Комбинирование хирургического вмешательства с облучениями и химиотерапией повышает выживаемость на 15-25%.
Лучевая терапия может быть использована в качестве самостоятельного метода лечения в случае невозможности проведения операции. Для таких пациентов назначают облучения на высоко-энергетических установках с суммарной дозой 35-45 Гр. Паллиативную ЛТ комбинируют с химиотерапией и иммунотерапией.
Противопоказания к лучевой терапии:
- распад опухоли;
- стеноз выходного отдела желудка;
- сопутствующие патологии.
Иммунотерапия – это лечение с помощью препаратов, стимулирующих иммунитет. Например: Левамизон, Интерлейкин-2, Интерферон и др.
Альтернативой хирургии является радиохирургия Гамма-нож и Кибер-нож. Она действует по принципу лучевой терапии, только мощность излучения намного выше. При этом аппараты оснащены датчиками, которые направляют луч на само новообразование, не задевая здоровые ткани. После 1-3 сеансов происходит гибель онкоклеток и опухоль постепенно разрушается.
Прогноз жизни при поражении лимфоузлов метастазами
Прогноз выживаемости, при существовании метастаз в регионарных лимфатических узлах по данным разных авторов составляет 64-81%. Эти цифры зависят от количества пораженных лимфатических узлов. При вовлечении от 1 до 6 ЛУ — 5-летняя выживаемость составляет 45%, от 7 до 15 – 30%, при поражении более 15 штук – всего 10%.
Информативное видео:
Будьте здоровы!
Метастазы рака желудка – это вторичные очаги роста злокачественной опухоли. При развитии онкологического процесса происходит отделение небольших клеточных структур. При помощи системы лимфатических узлов они перемещаются по организму и начинают поражать соседние и дальние органы. Образуются дополнительные очаги онкологии. Атипичная клетка делится быстрыми темпами (примерно раз в 30 мин.).
За короткий срок рак займёт большой объём желудка. Начнут угнетаться функции пищеварения. Слизистый слой (оболочка) желудка повреждается процессам разложения. Метастазами заражаются близкие и отдалённые органы тела.
Процесс получил название метастазирование. Причиной метастазов становится запущенная стадия болезни. Возникают не ранее, чем на 3 стадии рака. При таком уровне запущенности можно прожить лишь несколько лет.
Болезнь чаще выявляется у мужчин старше 60 лет. О зафиксированном факте говорит медицинская статистика. Судя по материалам исследований, на мужчин в большей степени воздействуют негативные факторы, провоцирующие возникновение опухоли в желудке.
Как распространяются метастазы
Распространение клеток вторичного очага опухолей у онкобольных происходит в различные интервалы времени. Сроки зависят от индивидуальных особенностей организма и вида онкологической болезни. К указанным особенностям относятся:
- Степень дифференцированности (онкология как наука выделяет высокодифференцированные, средне дифференцированные и низкодифференцированные формы опухолей). Низкодифференцированная форма обладает наибольшей агрессивностью по отношении к человеку и тем самым в процессе развития быстрее остальных форм осуществляет метастазирование и распространение по организму человека.
- Стадия развития патологического процесса. Появление метастазов характерно для третьей и четвёртой стадий развития злокачественного онкологического процесса. На первой и второй стадии опухоль ещё не набрала достаточной массы и уровня развития, чтобы отделялись клеточные структуры атипичной формы.
- Первичная локализация опухоли влияет на географию распространения вторичных очагов.
- Возраст больного. Наибольшая агрессивность роста замечена при выявлении онкологии желудка у молодых пациентов.
Наибольшую опасность для жизни представляет ситуация, когда первичная опухоль обнаружена в связи с выявлением вторичных очагов развития онкологии. Это означает наступление минимум третьей стадии развития онкологической болезни. Часто подобное происходит при обследованиях патологий печени и лёгких.
Выделяется 3 пути распространения метастазов по организму:
- Контактный. При указанном пути распространения атипичных клеточных структур метастазы проникают в ближайшие к первичной локализации органы брюшной полости. Не требуется использование лимфатической системы либо кровотока.
- Гематогенный. Процесс распространения атипичных клеточных структур происходит через воротную вену. Упомянутый кровеносный сосуд питает все органы брюшной полости.
- Лимфогенный. Третий путь наиболее распространён среди способов развития метастазирования организма от первичной локализации. Движение по организму осуществляется благодаря лимфотоку, который проходит через ближайшие к месту поражения лимфатические узлы.
Метастазы в органах
Рак желудка даёт метастазы в различные органы. Чаще заражённые клетки затрагивают перечисленные органы:
- печень;
- лимфатическая система;
- лёгкие;
- яичники;
- костные и мышечные ткани;
- головной мозг;
- кишечник;
- селезёнка.
Поражение печени
На первом месте по возникновению очагов вторичного развития новообразований при раковых заболеваниях желудочно-кишечного тракта находится печень. Этот орган подвергается быстрым изменениям, так как связан с органами пищеварительного тракта венозным стволом. Этот венозный ствол, или воротная вена, собирает кровь в печень от желудка, селезёнки, кишечника.
Первые стадии метастазирования поражения печени выявить сложно. Поражение железы выдаётся лишь редкими болями в правом подреберье. Но по мере увеличения метастазов у пациента появляются тревожные признаки: перепады температуры тела, сильная боль в правом подреберье, резкая потеря веса, быстрая утомляемость, кровотечения, тошнота.
Метастазы вызывают серьёзные сбои в работе печени. Разрастаясь в плотной печёночной ткани (паренхиме), очаги вызывают желтуху, патологическое отравление организма. Очаги обычно поражают сразу ряд отделов этого органа. При нескольких вторичных новообразованиях прогнозы выживаемости крайне неутешительны – пациент проживет не более месяца.
Поражение лимфатической системы
Метастазы в лимфатический узел при раке желудка встречаются чаще на шее и в области подмышек. Обусловлено это тем, что лимфоток восходит из брюшной полости в шейные лимфоузлы. Преимущественно затрагивается надключичная ямка с левой стороны шеи. Метастазы шейных отделов лимфатических узлов получили название метастазы Вирхова, или вирховские. Возникают также при раке поджелудочной железы и печени.
На втором месте стоят метастазы, возникающие в околопупочной области в виде неровных уплотнений. Опасные уплотнения на ощупь похожи на крупную горошину. По мере развития увеличиваются в размере и приносят болезненные ощущения.
Симптомы перечисленных очагов заключаются в потере веса больного, головокружении, железодефицитной и постгеморрагической анемии.
Поражение лёгких
Вторичные опухоли, попавшие в лёгкие, по частоте возникновения занимают третье место. Воспалительные процессы происходят под серозной оболочкой (плеврой) в грудной полости. Также поражается концевая часть дыхательного аппарата в лёгком – альвеола. Метастазы в лёгких проявляются нехорошими симптомами:
- кашель с кровяными выделениями;
- лихорадка;
- одышка;
- болезненные ощущения в груди;
- слабость всего тела;
- симптом отсутствия аппетита.
Из-за проявления вышеперечисленных симптомов вторичную опухоль в лёгких часто обнаруживают раньше первичной в желудке.
Операция в последнем случае проводится лишь в случае перекрытия крупных бронхиальных просветов, отягощённом приступами удушья.
Поражение яичников
Вторичное новообразование в яичниках развивается нечасто. Провоцируется при постоянном прогрессировании первичной опухоли в желудке. В медицинской терминологии такие новообразование получили название очаги Крукенберга, или крукенберговские.
Женский организм при возникновении вторичных очагов в яичниках получает двойную интоксикацию от обоих поражённых органов. Сопровождается ухудшением общего самочувствия больной, постоянно повышенной температурой тела. На поздних стадиях отмечается кровотечение матки, проблемы с мочеиспусканием, запоры. Значительно снижаются показатели веса, ухудшается аппетит. Нередко возникает отёчность живота и ног, ощущение боли в области поражённого органа, отдающей в пупок.
Поражение костных тканей
При поражении костных тканей опухоль метастазирует в позвоночник, рёбра либо грудную полость. Причиной возникновения может послужить отсутствие химиотерапии после операции. Прогрессирование вторичных очагов воспаления в позвоночнике приводит к полному обездвиживанию пациента из-за сдавливания парных образований периферической нервной системы.
Раковые метастазы на рентгеновском снимке
Основные признаки метастазов костных тканей при раке желудка:
- хрупкость костей в области расположения очагов воспаления, что приводит к частым переломам;
- болевые ощущения в суставах, схожие с болью при радикулите;
- непреходящее онемение нижней части живота и ног;
- частичное либо полное нарушение двигательной системы.
Благоприятный для пациента исход ожидается при раннем выявлении опухолей. Первый этап развития новообразования поддается лечению с помощью химиотерапии и лучевой терапии.
Поражение головного мозга
Развитие метастазов головного мозга приводит общее состояние больного в упадок. При поражении структуры мозга человек подвержен расстройствам психики:
- краткосрочный сбой в мыслительных процессах;
- потеря концентрации на определённых задачах;
- частичная потеря памяти, зрения и слуха;
- расстройство речи;
- эпилептические припадки;
- пониженная чувствительность конечностей или одной стороны тела;
- постоянные головные боли, сопровождаемые рвотой;
- сбои в моторике конечностей.
Это опаснейший вид метастазов. Если при выявлении на ранней стадии немедленно не начать лечение, пациент проживет примерно два месяца.
Поражение кишечника
В упомянутом случае происходит имплантационный путь распространения метастазов через перитонеальную полость. То есть опухоль прорастает в стенку органа насквозь, переходит в полость, после чего перемещается на другой орган в этой полости.
Выявить наличие метастазов в кишечнике сложно: большинство симптомов схоже с признаками других заболеваний желудочно-кишечного тракта. Крайне важно вовремя заметить отличительные черты вторичных очагов в кишечнике:
- возникновение вздутия живота, запора;
- сильные боли в области брюшных органов;
- частая отрыжка, тошнота, рвота – вследствие распада опухоли и интоксикации организма;
- внутреннее кровотечение на последних стадиях болезни.
На последней стадии метастазирования в кишечник у больного наблюдается крайняя степень истощения организма – кахексия.
Выявить такой тип метастазирования крайне сложно, выживаемость с метастазами кишечника минимальна. На последней стадии лечение бесполезно.
Диагностические мероприятия для выявления вторичных очагов распространения
Диагностические мероприятия – это комплекс процедур, направленных на выявление и исследование вторичных очагов распространения онкологического злокачественного новообразования, возникшего в полости желудка.
С учётом понимания путей распространения метастазирования назначаются в первую очередь неинвазивные и малоинвазивные методы исследований. К видам диагностики относятся:
- ультразвуковое исследование органов брюшной полости;
- рентгенологические исследования;
- компьютерная томография брюшной полости;
- магнитно-резонансная томография;
- биопсия.
Ультразвуковое исследование органов брюшной полости
Ультразвуковое исследование (УЗИ) – специфический метод обнаружения вторичных очагов патологического процесса развития злокачественной опухоли. Суть ультразвукового исследования состоит в том, что картина внутреннего устройства организма отражается на специальном приборе за счёт разницы отражения низкочастотных звуковых волн от разных по плотности тканей.
Ультразвуковое исследование обнаруживает ряд преимуществ перед рентгеновскими и ядерными способами медицинских исследований. К ним можно отнести отсутствие противопоказаний к применению ультразвука, отсутствие болевого фактора, отсутствие побочных эффектов проведённой процедуры. Благодаря указанным свойствам УЗИ – первоначальное и обязательное исследование, назначаемое онкологическим больным.
Однако подобный мягкий способ исследования может оказаться малоинформативным. Онкологические очаги диаметром меньше 3 миллиметров при ультразвуковом исследовании не отображаются. Для их выявления приходится обращаться за дополнительными исследованиями.
Рентгенологические исследования
Этими исследованиями становятся исследования с применением рентгеновского излучения. При использовании рентгена используются радиоактивные вещества, которые позволяют просветить внутренние органы человека в определённом районе тела. Исследования помогают выявить метастазы, распространившиеся из первичного очага (желудка) в печень, органы дыхания и позвоночник.
Однако процедура не считается полностью безопасной, так как для получения результата используется радиационное излучение. Хотя уровень и частота такого излучения не превышает серьёзных допустимых показателей, врачи не рекомендуют часто обращаться за проведением рентгенологического исследования.
Компьютерная томография брюшной полости
Указанный вид исследования считается наиболее прогрессивным и информативным в сравнении с рентгенографией. Суть метода заключается в послойном построении изображения на экране томографа (специальный прибор, на котором проходит исследование) внутренних органов человека. При этом на КТ устанавливается наличие метастазов, их расположение и размер.
Благодаря томографу создается трёхмерное изображение внутренних органов и всех аномалий. Это исследование необходимо для постановки точного диагноза, установления запущенности патологии рака и для подбора правильных методов лечения больного раком человека.
При множестве положительных качеств КТ имеет ряд противопоказаний. Это индивидуальные особенности организма пациента, не позволяющие провести томографическое исследование, если оно принесёт вред здоровью и присутствует шанс усугубить состояние человека.
Одним из противопоказаний является беременность. При томографии идёт ионизированное облучение пациента, что неизбежно приведёт к нарушению внутриутробного развития ребёнка. Дополнительным ограничением становится масса тела пациента. Тучные люди, страдающие ожирением, просто не смогут поместиться в томограф. Максимальный вес пациента не должен превышать 150 кг веса. Остальные противопоказания относятся к проведению процедуры с использованием контрастного вещества. Если у пациента есть индивидуальная непереносимость к компонентам контраста, он способен вызвать анафилактический шок и привести к смерти.
Людям с подобными противопоказаниями назначается магнитно-резонансная томография.
Магнитно-резонансная томография
Это высокоинформативный метод проведения диагностики патологических процессов с целью установления диагноза для пациента и для контроля качества получаемого больным лечения.
Среди возможных видов исследования чаще назначается обзорное исследование брюшной полости. При использовании такого подхода полностью просматриваются органы и ткани, относящиеся к важным системам:
- печень;
- кишечник;
- селезёнка;
- желудок;
- поджелудочная железа;
- кровоснабжающие сосуды;
- лимфатические узлы;
- органы мочевыделительной системы (почки, надпочечники, мочевой пузырь).
Благодаря высокой чувствительности МРТ-сканера удаётся детально определить наличие атипичных клеточных структур и функциональные возможности органов. При необходимости магнитно-резонансную томографию назначают с применением контрастного вещества (при отсутствии противопоказаний к его применению). В этом случае детализация изображения будет ещё выше.
МРТ используется для подтверждения результатов, полученных при проведении ультразвукового исследования и рентгенографии брюшной полости. В связи со сложностью и дороговизной проведения процедура не назначается как первичное исследование. Исключительно после проведения ультразвука или рентгенографии.
Биопсия
Этот вид исследования единственный из представленных в перечне считается малоинвазивным методом. Биопсия – получение материала раковых клеток для проведения гистологического исследования в лабораторных условиях. Это наиболее информативное исследование, определяющее вид рака, тип опухоли, свойства дифференцирования. Для получения биоматериала под гистологию используется пункция.
Только после проведения исследовательских мероприятий и получения точного диагностического заключения лечащий врач-онколог назначает соответствующую терапию для продления жизни пациента и улучшения её качества.
Лечение рака желудка с вторичными очагами (метастазами)
Если больному диагностирован рак, уже давший метастазы, лечение означает поддерживающие процедуры, приём препаратов, снимающих болевые ощущения. Несмотря на все достижения медицины в борьбе с раком, полностью излечить болезнь возможно только на ранних стадиях развития, когда рак без метастазов. Речь ведётся о том, чтобы продлить жизнь больного на максимально длинный срок.
Применение хирургической операции, химиотерапии и рентгенотерапии имеет своей целью уменьшить скоростной показатель развития патологических явлений и уменьшить степень влияния болезни на организм пациента. При наличии противопоказаний или при отсутствии терапевтического значения лечение может проходить без операции.
Этот комплекс мероприятий относится к паллиативной терапии. Дополнительно вводятся иммуностимулирующие препараты, поддерживающие функции организма на определённом уровне сопротивляемости сопутствующим патологиям. В случае их выявления формируется терапия, направленная на лечение сопутствующих патологий и систематическое снятие симптоматики последних стадий развития онкологической болезни. Больному назначается круглосуточный уход.
Продолжительность жизни
Люди при раке с метастазами живут от 2-х до 5-ти лет. На показатели по сроку выживаемости влияет тип и вид опухолевого процесса, наличие сопутствующих патологий, возраст пациента.
5-летний порог выживаемости для третьей стадии составляет 36%, для четвёртой стадии 5%.
Выберите город, желаемую дату, нажмите кнопку «найти» и запишитесь на приём без очереди: