Рак желудка этиология морфология
.jpg)
Патогенез рака желудка не изучен.
На сегодняшний день известно, что рак желудка связан с мутациями генов 53, АРС, k-ras. Потеря гетерозиготности с большой частотой наблюдается на следующих участках хромосом: 17p(локус гена p53), 5q (локус гена АРС) и 18q (локус гена DDC). При раке желудка мутация гена k-ras встречается относительно редко. Как известно,последняя играет большую роль в поддержании опухолевого роста, а появление делеций генов-супрессоров опухолевого роста 17qи 18q происходит обычно на поздних стадиях и служит маркером малигнизации и метастазирования опухоли.
.jpg)
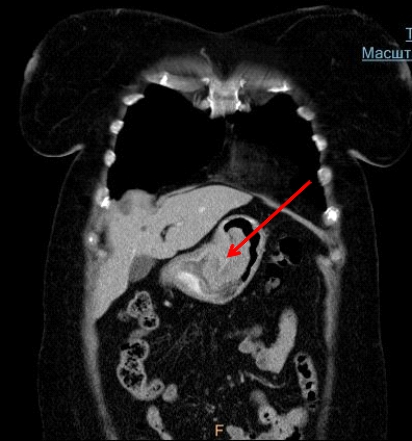
Схема кровоснабжения желудка.
Понимание схемы кровоснабжения желудка помогает предугадать маршруты возможного гематогенного метастазирования. Желудок кровоснабжается чревной артерией. Левая желудочная артерия, ветвь чревной артерии, кровоснабжает верхнюю правую часть желудка. Общая печеночная артерия делится на правую желудочную артерию, снабжающую нижнюю часть желудка, и a. gastroepiploica, снабжающую нижнюю часть большой кривизны.
Зная особенности лимфооттока от желудка, можно предугадать пути возможного распространения метастазов по лимфатическим путям. Основной путь лимфооттока проходит через чревную ось. Малые пути лимфооттока проходят через область селезенки, наджелудочную группу узлов, врата печени и гастродуоденальную область.
Регионарные лимфатические узлы при раке желудка поражаются у 45—65% больных, даже при небольших по диаметру опухо¬лях желудка, и вероятность поражения лимфатических узлов возрастает по мере увеличения инфильтрации стенки желудка. Так, при локализации опухоли в пределах слизистой оболочки метастазы в регионарные лимфатические узлы отмечены у 1,8% больных, при поражении мышечного слоя — у 44,3%, а при распространении опухоли на серозную оболочку желудка регионарные метастазы выявляются у 73,2% больных. После поражения регионарных лимфатических узлов возможно поражение забрюшинных узлов и отдаленное метастазирование. Наиболее часто встречаются отдаленные метастазы в лимфатических узлах левой надключичной области (метастаз Вирхова).
Пример гематогенного пути метастазирования — появление метастазов по системе воротной вены в печени (31,4%), у каждого третьего больного при вторичном поражении печени развивается асцит.
Одновременно возможно метастазирование в кости (0,8%), яичники у женщин (метастаз Крукенберга — 3,4%), брюшину (18,2%) и другие органы.
По В. А. Печатниковой (1967), происхождение некоторых отдаленных метастазов представляется следующим образом. В начале заболевания обычно имеет место ортоградный путь метастазирования, т. е. раковые клетки распространяются по ходу тока лимфы. По мере блокирования лимфоузлов метастазами рака появляются ретроградный лимфоток и ретроградные метастазы (через забрюшинные лимфатические пути — метастазы Крукенберга в яичники, метастазы Шницлера в параректальную клетчатку, метастазы в пупок по круглой связке печени — узелок сестры Мэри Джозеф). При блокировании метастазами парастернальных лимфоузлов лимфа, оттекающая в верхние узлы этой цепочки от нижних глубоких узлов шеи, встречает препятствие, а в надключичных лимфоузлах появляются ретроградно-лимфогенным путем метастазы Вирхова. Происхождение метастазов Вирхова может быть обусловлено и другим путем распространения раковых клеток.
Хронический
гастрит- воспалительное заболевание
слизистой оболочки желудка.
Причины:
-экзогенные
факторы- нарушение режима и ритма
питания, злоупотребление алкоголем,
действие хим и термических агентов, и
проффесиональная вредность
-эндогенные-
аутоинтоксикация, сердечно-сосудистая
недост., гипоксия.
Хронический
гастрит харак-ся длительно существующими
дистрофическими и некробиотическими
изменениями эпителия слиз. Обол,
происходят нарушение его регенерации
и структурная перестройка слиз.обол.
заверщающаяся атрофией ее и склерозом.
Формы:
-поверхностный—
дистрофические изменения поверхностного
эпителия. Железы не изменяются, собственный
слой слиз.обол отечен, инфильтрирован
лимфоцитами.
—поражение
желез без атрофии—
поражение клеток желез, клетки
подвергаются вакуолизации, некробиозу,
лизису.
-атрофическая—
аторфия слиз.обол. , ее желез которая
опеределяет развитие склероза. Слиз.обол
истончается , число желез уменьшается.
Атрофический гастрит может быть без
перестройки и с перестройкой эпителия
-атрофически-гиперпластический-
появляется гиперплазия недифференцированных
клеток камбиальной зоны
—Гипертрофический-
гипертрофия желез и воспалительная
инфильтрация слиз.обол что ведет к
огрубению складок
В
связи с тем что при хроническом гастрите
ярко выражены нарушения процессов
регенерации и структурообразования,
гастрит нередко становится фоном на
котором развивается рак желудка.
Некоторые
формы хронического гастрита сопровождающиеся
падением желудочного кислотовыделения,
обусловливают более частое возникновение
рака желудка. Без соляной кислоты в
желудке слизистая оболочка заселяется
нитрозаминообразующими бактериями,
которые при попадании большого количества
нитратов с пищей способствуют синтезу
из белков нитрозаминов, обладающих
выраженным канцерогенным действием.
81.Язвенная болезнь желудка и 12-перстной кишки.
Язвенная
болезнь — хроническое заболевание,
морфологическим субстратом которого
является хроническая рецидивирующая
язва желудка или двенадцатиперстной
кишки. Язвенную болезнь необходимо
дифференцировать от симптоматических
язв, возникающих при других заболеваниях
и состояниях (стероидные, аспириновые,
токсические, гипоксические язвы и
пр.). Хронические язвы при язвенной
болезни могут локализоваться в теле
желудка, пилороантральном отделе и
двенадцатиперстной кишке.
Морфогенез.
В
ходе формирования хроническая язва
проходит стадии эрозии и острой язвы.
Эрозия
—
это
поверхностный дефект, образующийся в
результате некроза слизистой оболочки.
Острая
язва —
более
глубокий дефект, захватывающий не
только слизистую оболочку, но и другие
оболочки стенки желудка. Имеет
неправильную округло-овальную форму и
мягкие края. Дно острых эрозий и язв
окрашено в черный цвет вследствие
накопления солянокислого тематика.
Морфология.
В желудке чаще локализуется на малой
кривизне, в двенадцатиперстной кишке
— в луковице на задней стенке. Имеет
вид глубокого дефекта овальной или
округлой формы, захватывающего слизистую
и мышечную оболочки. Края язвы плотные.
Проксимальный край подрыт и слизистая
оболочка нависает над ним, дистальный
— пологий, имеет вид террасы, ступени
которой образованы слизистой
оболочкой, подслизистым и мышечным
слоями. В
стадии ремиссии в
дне язвы видна рубцовая ткань, вытесняющая
мышечный слой, с единичными склерозированными
и облитерированными сосудами. Нередко
отмечается эпителизация язвы. В
стадии обострения в
дне язвы отчетливо различимы 4 слоя:
фибринозно-гнойного экссудата,
фибриноидного некроза, грануляционной
и фиброзной ткани, в ко торой видны
склерозированные сосуды. В стенках не
которых сосудов отмечается фибриноидный
некроз-
Наличие
зоны некроза, отграниченной воспалительным
валом, а также фибриноидных изменений
в стенках сосудов свидетельствуют
об обострении язвенного процесса.
Осложнения
язвенной болезни.
Язвенно-деструктивные:
Воспалительные:
о
гастрит, перигастрит, ° дуоденит,
перидуоденит. Язвенно-рубцовые:
Малшнизация
язвы желудка (не
более чем в 1 %). Комбинированные
осложнения.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Рак желудка(аденокарцинома желудка) является самой
частой злокачественной опухолью с
локализацией в данном органе. Опухолевый
процесс встречается чаще у лиц среднего
и старшего возраста, преимущественно
у мужчин. Частота поражения отделов
желудка, характерная для жителей стран
европейского региона представлена на
рис.5.105.
Этиология и патогенез рака желудка
Этиология и
патогенез неопластических процессов
желудка, как и опухолей других локализаций,
до настоящего времени остаются
неизвестными. Определено, что опухолевый,
злокачественный процесс в желудке может
быть наследуемой патологией (патологические
изменения в генах супрессоров опухолей
р53 – в 17 хромосоме и DCC–
в 18 хромосоме), спровоцирован длительно
текущими заболеваниями желудка
воспалительно-дистрофической, атрофической
природы такими как аутоиммунный гастрит,
хронический хеликобактерный гастрит
(инфекция H.pylori относится к канцерогенам
1 группы), рефлюкс-гастрит, атрофический
гастрит у больных с В12- дефицитной
анемией, болезнь Менетрие, язвенная
болезнь с локализацией в желудке,
аденоматозные полипы. Большинство из
указанных заболеваний прямо расцениваются
в настоящее время как предраковые
состояния.
Развитие опухоли
желудка может быть вызвано также
различными средовыми и пищевыми факторами
(бактериальное заселение при ахлоргидрии
нитрат-продуцирующими микроорганизмами,
пережаренная, жирная, пища, содержащая
большое количество нитратов, копчености,
гиповитаминоз, в первую очередь
антиоксидантов — витамина С, ß-каротина,
α-токоферола). Причем, предшествующая
развитию опухоли патология желудка не
специфична для какой-то конкретной
формы опухоли, а поливалентна для
нескольких видов пролиферативных
процессов, в частности для таких форм
как аденокарцинома и лимфома.
К предраковым
изменениям слизистой оболочки желудка
относят кишечную метаплазию и дисплазию
эпителия (см. рис. 5. 100 Б, В,
Г).
Особая роль в
этиопатогенезе рака желудка отводится
в настоящее время инфекции H.pylori.
Считается, что рак желудка развивается
как результат длительного, многоступенчатого
и многокомпонентного процесса клеточных
изменений, индуцируемых микроокружением,
в частности указанной инфекцией. Роль
данного микроорганизма в канцерогенезе
многопланова. Это и воздействие на
защитный противоканцерогенный муциновый
щит, повреждение межклеточных плотных
контактов, ослабление защиты генеративных
зон сульфомуцинами, «подъем» из желудочных
ямок и большая доступность для канцерогенов
пролиферативных зон эпителиального
пласта при хеликобактерном гастрите,
увеличение прогрессии дисрегенераторных
процессов, нарушение сбалансированности
процесса апоптоза и другие факторы.
Морфология
Морфологическим
субстратом злокачественной опухоли
желудка является в 90-95% случаев
аденокарцинома (рак желудка) (см.
рис. 5.100 Г), в 5% — лимфомы и 1-2 % случаев
– плоскоклеточный рак, карциноид и
лейомисаркома.
Классификаци
Для описания
анатомического распространения опухоли
принята система TNM,
основанная на трех компонентах:T–Tumor, символ для описания
размеров и распространения первичной
опухоли в органе (первичный очаг
опухолевого процесса);N–Nodulus, символ для описания
поражения регионарных лимфатических
узлов (отсутствие или наличие метастазов
в региональных лимфатических узлах и
степени их поражения); М –Metastasis,
символ для описания отдаленных метастазов
(отсутствие или наличие отдаленных
метастазов в не регионарные лимфатические
узлы или иные органы)(рис.
5.106).
Система описания
опухолей:
ТХ — оценка
размеров и местного распространения
опухоли не представляется возможным;
Т0 – первичная
опухоль не определяется;
Tis– преинвазивная карцинома (carcinimainsitu);
Т1, Т2,Т3,Т4 –
категории, отражающие размер первичной
опухоли и/или местное ее распространение;
NХ
– данных для оценки наличия или отсутствия
поражения регионарных лимфатических
узлов недостаточно;
N0 –
регионарные метастазы в лимфатические
узлы отсутствуют;
N1,N2,N3 –
категории, отражающие различную степень
поражения метастазами регионарных
лимфатических узлов;
МХ — данных для
оценки наличия или отсутствия отдаленных
метастазов недостаточно;
М0 – отдаленные
метастазы отсутствуют;
М1 – имеются
отдаленные метастазы.
Кроме того,
существуют критерии прорастания полого
органа (Р1, Р2, Р3, Р4) и критерии дифференцировки
опухолевых клеток (G1,G2,G3).
Для клинического
анализа, приближенно к задачам практической
медицины все комбинации TNMсведены в более крупные группы (стадии
течения), отражающие собственно стадию
течения опухолевого процесса:
Стадия 0 –
соответствует Tis(carcinomainsitu) или
преинвазивный рак, являет собой начальную
стадию ракового поражения при которой
в участке ткани органа имеются
изолированные раковые клетки или их
скопления, не проникающие за базальную
мембрану;
Стадия I– характеризуется наличием опухоли
небольших размеров (до 2 см), ограниченной
одним или двумя слоями стенок органа
(слизистой оболочки кишки и подслизистой
основы), без метастазов в лимфатические
узлы (N0 иM0);
Стадия II– опухоль размером 2-5 см, без метастазов
или с одиночными метастазами в регионарные
лимфатические узлы;
Стадия III– опухоль может достигать значительных
размеров, прорастает все слои органа,
может прорастать в окружающие ткани,
или опухоль с множественными метастазами
в регионарные лимфоузлы;
Стадия IV– опухоль значительных размеров,
прорастающая на значительном протяжении
окружающие органы и ткани, полностью
не удаляемая хирургическим путем, или
опухоль любых размеров с неудаляемыми
метастазами в лимфоузлы или отдаленные
органы.
Дополнительно
существуют и индексы, имеющие большое
значение при определении прогноза
болезни, для которого важно состояние
лимфатических узлов:
А. — отсутствие
метастазов в регионарные лимфатические
узлы;
Б. — поражение
одиночных, меньше трех лимфоузлов;
В. — при наличии
множественных поражений лимфоузлов;
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
1) Рак желудка (РЖ) на втором месте среди раковых опухолей в мире по заболеваемости и смертности. Чаще болеют мужчины в возрасте 40-70 лет.
Этиология:
1. Экзогенные (бензпирен, метилхолантрен) и эндогенные канцерогены
2. Индивидуальные генетические особенности организма
3. Предраковые состояния — заболевания, при которых повышен риск рака желудка: хронический атрофический гастрит, пернициозная анемия, хроническая язва желудка, аденоматозные полипы желудка, культя желудка, болезнь Менетрие.
4. Предраковые изменения — гистологические изменения нормальной слизистой желудка: кишечная метаплазия, тяжелая дисплазия
В основе морфогенеза РЖ: перестройка слизистой желудка, наблюдаемая при предраковых состояниях:
а) дисплазия эпителия — замещение части эпителия пролиферирующими недифференцированными клетками с различной степенью атипизма
б) кишечная метаплазия слизистой желудка
Гистогенез: РЖ возникает из единого источника — камбиальных элементов и клеток-предшественников в очагах дисплазии и вне их.
2) Классификация РЖ.
1. По локализации: а) пилорический (чаще всего) б) малой кривизны тела с переходом на стенки в) кардиальный г) большой кривизны д) фундальный е) тотальный
2. В зависимости от характера роста:
а) рак с преимущественно экзофитным ростом: 1) бляшковидный 2) полипозный 3) фунгозный (грибовидный) 4) изъязвленный рак (злокачественные язвы): первично-язвенный, блюдцеобразный рак (рак-язва), рак из хронической язвы (язва-рак)
б) рак с преимущественно эндофитным инфильтрующим ростом: 1) инфильтративно-язвенный 2) диффузный рак с ограниченным или распространенным поражением желудка
в) рак со смешанным характером роста
3) Морфология различных типов РЖ:
а) бляшковидный РЖ — МаСк бляшковидные утолщения слизистой чаще в пилорическом отделе, на большой или малой кривизне, ограниченность подвижности складок, МиСк чаще аденокарцинома
б) полипозный рак — МаСк серо-розовый узел на ножке с ворсинчатой поверхностью, богат кровеносными сосудами. МиСк: чаще аденокарцинома.
в) фунгозный (грибовидный) рак — узловатое бугристое мягкое серо-розовое или розово-красное образование на широком основании, поверхности часто эрозированы, с кровоизлияниями и фибринозно-гнойными наложениями. МиСк: чаще аденокарцинома.
г) первично-язвенный рак — МаСк хроническая раковая язва, МиСк недифференцированный рак.
д) блюдцеобразный рак (рак-язва) — МаСк округлое образование с валикообразными белесоватыми краями и изъязвлением в центре, МиСк чаще аденокарцинома, реже недифференцированный рак
е) язва-рак — МаСк округлое образование с валикообразными белесоватыми краями и изъязвлением в центре, обширное разрастание рубцовой ткани, склероз и тромбоз сосудов, разрушение мышечного слоя в дне язвы, утолщение слизистой вокруг язвы, МиСк чаще аденокарцинома, реже недифференцированный рак
ж) инфильтративно-язвенные РЖ — МаСк небольшие язвы различной глубины с обширной инфильтрацией стенки или огромные изъязвления с бугристым дном и плоскими краями, МиСк аденокарцинома или недифференцированный рак
з) диффузный рак — МаСК эндофитный рост в слизистом, подслизистом и мышечном слоях желудка по ходу соединительнотканных прослоек, стенка желудка утолщена, белесоватая, неподвижная, слизистая утрачивает рельефность, иногда сморщена, просвет желудка может суживаться, МиСк варианты недифференцированной карциномы.
4. Гистологические типы РЖ:
а) аденокарцинома (тубулярная, папиллярная, муцинозная) различной степени дифференцировки
б) недифференцированный РЖ (солидный, скиррозный, перстневидно-клеточный)
в) плоскоклеточный РЖ
г) железисто-плоскоклеточный РЖ (аденоканкроид)
д) неклассифицируемые типы РЖ
5. Метастазирование:
а) лимфогенное (основной путь) — первично метастазы в регионарные л.у. вдоль большой и малой кризивизны желудка, затем ретроградные (против тока лимфы) и ортоградные (по току лимфы) отдаленные метастазы в левые надключичные л.у. («вирховские метастазы»), в л.у. параректальной клетчатки («шницлеровские метастазы»), яичники (крукенбергский рак яичников), легкие, плевру, брюшину.
б) гематогенное: множественные метастазы печени, часто с последующим некрозом и расплавлением (прежде всего), также метастазы в легких (милиарный карциноматоз легких и плевры), поджелудочной железе, костях, почках и надпочечниках
в) имплантационное (контактное)
Осложнения и причины смерти:
1) осложнения, связанные с воспалительными и некротическими изменениями опухоли: перфорация стенки, кровотечение, перитуморозное воспаление вплоть до флегмоны желудка
2) осложнения, связанные с прорастанием рака в соседние органы и метастазированием: в печень со сдавлением желчных протоков и воротной вены (желтуха, портальная гипертензия, асцит), в кишку (кишечная непроходимость), стеноз привратника с его резким расширением, в диафрагму (обсеменение плевры, плеврит, эмпиема плевры)
3) кахексия вследствие интоксикации, пептических нарушений и алиментарной недостаточности