Рак желчного пузыря морфология
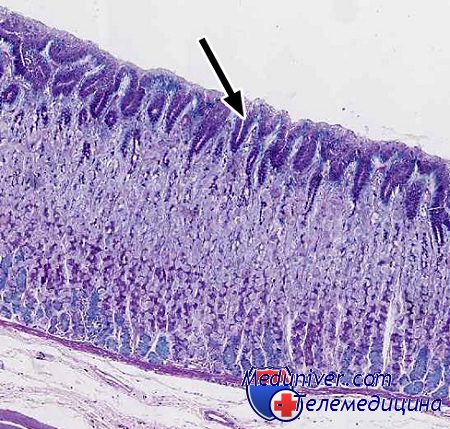
Гистологически рак желчного пузыря представлен следующими формами: аденокарцинома, плоскоклеточный рак, недифференцированный рак. На долю плоскоклеточного рака приходится 7% всех форм рака ЖП. Недифференцированный рак встречается в 8-10% случаев рака ЖП. Плоскоклеточный рак ЖП или аденокарцинома ЖП с включением фокусов плоскоклеточного рака рассматривается как низкодифференцированная и высокозлокачественная опухоль. Недифференцированный рак представлен двумя формами: мелкоклеточный и крупноклеточный. Максимально атипия и полиморфизм выражены в крупноклеточном недифференцированном раке.
Иммуногистохимические исследования, основанные на использовании моноклональных антицитокератиновых антител, позволяют обнаруживать метастазы рака ЖП в лимфатических узлах у 2,7% оперированных больных, когда световая микроскопия окрашенных гематоксилином и эозином препаратов не обнаруживает метастазы.
Рак желчного пузыря: считается, что приблизительное время прогрессирования заболевания от тяжелой дисплазии до инвазивного рака составляет 15 лет.
Макроскопически выделяют три основные формы рака желчного пузыря: диффузно-инфильтративную, узловую, папиллярную. Диффузно-инфильтративная форма выявляется чаще всего. При ней стенка пузыря утолщена, ригидна, может быть бугристой. ЖП может быть резко увеличен или уменьшен в размерах. При запущенных формах просвет пузыря не определяется. Опухоль легко распространяется на печень, элементы ПДС, ободочную кишку и ее брыжейку, ДПК. При этом границы опухоли четко не дифференцируются. Узловая форма редка, опухоль растет в просвет пузыря или внепузырно, имеет относительно четкие границы.
Папиллярная макроскопическая форма рака желчного пузыря также является редкой, представлена экзофитными папиллярными образованиями, растущими в просвет желчного пузыря. Смешанные макроскопические формы ракаЖП: инфильтративно-узловая, папиллярно-инфильтративная. Наиболее благоприятной локализацией рака является дно ЖП, поскольку опухоль относительно долго бывает ограничена ЖП. Прогностически худшей локализацией является шейка ЖП, которая отмечается у 16,4% больных. В этом случае опухоль рано инфильтрирует протоки и сосуды ПДС, печень, органы панкреатодуоденальной области, осложняется МЖ. Становится нерезектабельной. Инвазия субсерозного слоя органа резко повышает вероятность лимфогенного и гематогенного метастазирования.
Инвазия печени — характерная черта патологической анатомии рака ЖП и отмечается, по секционным данным, у 58,9-90% умерших больных, страдавших раком желчного пузыря. Распространению на печень способствует тесная связь между лимфоидной сетью печени и ЖП.
Лимфогенное метастазирование рака желчного пузыря: вначале поражаются лимфатические узлы ПДС, затем лимфатические узлы вокруг головки ПЖ (панкреатодуоденальные), далее вокруг чревного ствола и верхних брыжеечных сосудов, парааортальные лимфатические узлы.
По данным патологоанатомического исследования препаратов, удаленных во время операций различного объема по поводу рака желчного пузыря, лимфатические узлы ПДС, расположенные в правой ее части, по ходу ВЖП, поражаются метастазами у 24% больных, в задненижней части ПДС — у 20%, парааортальные — у 2 1 ,7%, панкреатодуоденальной области -у 17,1%, вокруг общей печеночной артерии -у 1 2,2% больных. Метастазы в лимфатических узлах диагностируются по аутопсийным данным у 68,1 % умерших больных.
— Читать «Лимфогенное метастазирование рака желчного пузыря. Клиника рака желчного пузыря»
Оглавление темы «Холецистит и его осложнения. Паразиты желчного пузыря»:
1. Течение острого холецистита. Диагностика острого холецистита
2. Околопузырный инфильтрат. Околопузырный абсцесс
3. Перфорация желчного пузыря. Желчный перитонит
4. Острый бескаменный холецистит. Причины и клиника бескаменного холецистита
5. Описторхоз и клонорхоз желчных путей. Эхинококкоз
6. Аскаридоз и лямблиоз желчного пузыря. Травмы желчного пузыря
7. Характер повреждения желчного пузыря. Диагностика травмы желчного пузыря
8. Эпидемиология рака желчного пузыря. Факторы риска рака желчного пузыря
9. Патологическая анатомия рака желчного пузыря. Морфология рака желчного пузыря
10. Лимфогенное метастазирование рака желчного пузыря. Клиника рака желчного пузыря
Рак желчного пузыря. Эпидемиология рака желчного пузыря.Рак желчного пузыря в структуре онкологических заболеваний органов пищеварения составляет 2,2—5,6%, а среди опухолей билиопанкреатодуоденальной зоны 10,6—12,9%. Рак внепеченочных желчных протоков составляет 0,01—4%. Средний возраст больных 53—71 года. Соотношение мужчин и женщин при раке желчного пузыря 1:2, при раке внепеченочных желчных протоков 1,3:1. Рост заболеваемости раком желчных путей многие авторы связывают с увеличением числа больных, страдающих желчнокаменной болезнью. Частота сочетания этих заболеваний при раке желчного пузыря колеблется 80-100%, при раке внепеченочных желчных протоков составляет 30%. Рак чаще встречается у лиц, страдающих желчнокаменной болезнью свыше 10 лет. Вероятность развития рака желчного пузыря на фоне желчнокаменной болезни у мужчин 1:45, у женщин 1:15. Предполагают, что в развитии рака желчного пузыря определенную роль играют изменения химического состава желчи, длительное механическое раздражение камнями слизистой оболочки желчного пузыря, которые ведут к развитию в ней не только воспалительной инфильтрации, но и регенераторных, гипер-, мета- и диспластических изменений. Источниками развития рака являются поверхностный эпителий слизистой оболочки, эпителий слизистых желез шейки желчного пузыря и внепеченочных желчных протоков, а также аденомы (1—2%). В желчном пузыре локализация рака различна, во внепеченочных желчных протоках опухоль чаще располагается в области развилок. Пузырный проток редко является местом первичной локализации опухоли. Имеются единичные сообщения о развитии рака в культе пузырного протока. По характеру роста различают диффузно инфильтративную, узловую и папиллярную формы рака. Чаще встречается диффузно-инфильтративная форма, при которой стенка пузыря резко утолщена, ригидна, со стороны слизистой оболочки может быть шероховатой или бугристой. Пузырь может быть как резко увеличен в размерах, так и резко уменьшен, сморщен. В далеко зашедших стадиях просвет пузыря не определяется.
При диффузно-инфильтративной форме рака стенки внепеченочных протоков уплотнены, утолщены до 2 — 3 мм, белесоватого цвета. Процесс может локализоваться на ограниченном участке и иметь вид бляшки, выдающейся в просвет, либо циркулярно охватывать все стенки, резко сужая просвет протока. Поскольку стенки пузыря тонкие, опухоль быстро прорастает их, инфильтрирует ткань печени, а также формирует опухолевые конгломераты за счет врастания в поперечную ободочную и двенадцатиперстную кишки и инфильтрирует печеночно-двенадцатиперстпую связку. Узловые формы рака встречаются редко. Опухолевый узел растет при этом или в полость пузыря, или экстравезикально. Папиллярный рак обнаруживают редко, обычно он имеет мультицентрический рост, растет в просвет пузыря и протоков, редко инфильтрирует стенки. Наиболее благоприятно протекает заболевание в тех случаях, когда опухоль располагается в дне желчного пузыря, так как при этом процесс долгое время остается локализованным. Рак шейки пузыря рано дает метастазы в регионарные лимфатические узлы и быстро распространяется на ворота печени. Рак внепеченочных желчных протоков реже инфильтрирует прилежащие органы, так как клинически проявляет себя раньше. Метастазирование преимущественно лимфогенное — по лимфатическим путям ворот печени. Реже наблюдается гематогенный и интрадуктальный характер метастазирования. В поздних стадиях заболевания возможны отдаленные метастазы. Операбельность больных составляет 10—11%, 5-летняя выживаемость в пределах 1 — 7%. Основной гистологической формой является аденокарцинома. Клетки высокодифференцированной аденокарциномы могут напоминать покровный эпителий слизистой оболочки желчных путей. Часто встречается папиллярная аденокарцинома, которая характеризуется наличием преимущественно крупных железистых структур неправильной формы с большим количеством вдающихся в их просвет сосочковых разрастаний, образованных нежной фиброваскулярной стромой и покрытых атипическим полиморфным эпителием с темными, удлиненными ядрами. Низкодифференцированная аденокарцинома представлена железистыми структурами, образованными уродливыми клетками с базофильной цитоплазмой, резко гиперхромными ядрами, наличием большого числа правильных и неправильных митозов; границы между железами стерты. Слизеобразование в эпителии желез может быть незначительным (мукоидный секрет определяется только в апикальных отделах клеток) или выраженным с формированием типичного коллоидного и перстневидно-клеточного рака. Некоторые авторы считают, что обычная аденокарцинома развивается из поверхностного эпителия, а коллоидный и перстневидно-клеточный рак из слизистых желез. Строма опухоли часто фиброзная. Для протокового рака характерна скиррозная аленокарцинома, образованная в основном узкими, плохо различимыми трубочками, расположенными группами или поодиночке в фиброзной строме. Часть желез может быть кистовидно расширена. Эпителиальная выстилка представлена кубическими или призматическими клетками с базофильной цитоплазмой, базально расположенными крупными гиперхромными ядрами. Митозы редки. Плоскоклеточный рак наблюдают в желчном пузыре в 7% случаев. Может сочетаться с аденокарциномой. Во внепеченочных протоках не описан. При микроскопическом исследовании выявляются крупные многослойные пласты клеток с явлениями вертикальной анизоморфности, наличием отдельных ороговевших клеток, формированием раковых жемчужин, полями выраженного клеточного полиморфизма. Многие авторы считают, что опухоли с фокусами плоскоклеточиого рака являются низкодифференцированными и обладают высокой степенью злокачественности. Недифференцированный рак злокачественная эпителиальная опухоль, которую нельзя отнести ни к одному из указанных выше новообразований. Встречается в 8 10% в желчном пузыре, в 1,6% в желчных протоках. Различают мелкоклеточный и крупноклеточный рак. В последнем атипия и полиморфизм наиболее выражены. При обнаружении в стенке желчного пузыря злокачественной опухоли солидного строения из светлых клеток в первую очередь необходимо исключить опухоль из эндокринных клеток. Заподозрить ее позволяет выявление в опухоли полей, богатых сосудистыми полостями, окруженных клетками преимущественно округлой и полигональной формы со светлой пустой или пенистой цитоплазмой, крупными округлыми гииерхромными ядрами, местами с наличием фигур митоза. Положительные аргирофильные и аргентаффинные реакции, а также реакция на амилоид дают возможность поставить правильный диагноз. — Также рекомендуем «Аномалии эпителия желчного пузыря. Метаплазия эпителия желчного пузыря.» Оглавление темы «Опухоли желчного пузыря и дуоденального сосочка.»: |
Морфологические формы рака желчного пузыря:
· аденокарцинома,
· слизистый рак,
· скиррозный рак,
· анапластический рак,
· недифференцированный рак.
Метастазирование:
· лимфогенное — перихоледохеальные, панкреатодуоденальные, паракавальные лимфатические узлы;
· гематогенное — обе доли печени, большой сальник, брюшина, яичники у женщин.
TNM клиническая классификация:
Т — первичная опухоль
TX – не достаточно данных для оценки первичной опухоли
Т0 – первичная опухоль не определяется
Тis – carcinoma in situ
Т1 – опухоль прорастает в базальную мембрану или мышечный слой
Т1а — опухоль прорастает в базальную мембрану
Т1b — опухоль прорастает в мышечный слой
Т2 – опухоль прорастает в околомышечную соединительную ткань без распространения на серозный слой или печень
Т3 – опухоль перфорирует серозный слой (висцеральный перитонеум) и/или непосредственно прорастает в печень и/или в один соседний орган или структуру, такие как желудок, двенадцатиперстная кишка, ободочная кишка, поджелудочная железа, сальник или внепеченочные желчные пути
Т4 – опухоль прорастает основную ветвь воротной вены или печеночной артерии или поражения двух или более внепеченочных органов или структур
N — региональные лимфатические узлы
Регионарными лимфатическими узлами являются узлы пузырного протока, общего желчного протока, ворот печени, перипанкреатические (только вокруг головки), перидуоденальные, перипортальные, брюшные и верхние брыжеечные.
NХ – не достаточно данных для оценки состояния регионарных лимфатических узлов
N0 – нет признаков поражения регионарных лимфатических узлов
N1 – наличие метастазов в регионарных лимфатических узлах
М – отдаленные метастазы
МХ – не достаточно данных для определения отдаленных метастазов
М0 – отдаленные метастазы не определяются
М1 – присутствуют отдаленные метастазы
рТNМ патоморфологическая классификация:
Категории рТ, рN, рМ соответствуют категориям Т, N, М.
рN0 — Материал для гистологического исследования после регионарной лимфаденэктомии должен включать не менее 3 лимфатических узлов.
G – гистопатологическая градация
G1 – высокий уровень дифференциации
G2 – средний уровень дифференциации
G3 – низкий уровень дифференциации
G4 – недифференцированная опухоль
Группировка по стадиям:
| Стадия 0 | Тis | N0 | М0 |
| Стадия ІА | Т1 | N0 | М0 |
| Стадия ІВ | Т2 | N0 | М0 |
| Стадия ІІА | Т3 | N0 | М0 |
| Стадия ІІВ | Т1, Т2, Т3 | N1 | М0 |
| Стадия ІІІ | Т4 | любое N | М0 |
| Стадия ІV | любое Т | любое N | М1 |
Клинические проявления:
· тупые боли в правом подреберьи,
· субфибрилитет,
· желтуха (появляется в среднем через 3 месяца после выявления первых симптомов болезни),
· пальпируемая опухоль.
Диагностика:
· ультразвуковое исследование с пункционной биопсией желчного пузыря или метастазов в печени,
· эндоскопическая ретроградная панкреатохолангиография,
· компьютерная томография органов брюшной полости,
· лапараскопия,
· исключение отдаленных метастазов (рентгенологическое исследование легких, средостения).
Рак желчного пузыря до операции установить удается в 68% случаев.
Дифференциальная диагностика:
· осложненные формы желчекаменной болезни,
· полипоз желчного пузыря.
Лечение:
1. Хирургическое лечение.
· Удельный вес радикальных операций составляет всего 32%. Радикальная операция выполняется при 1,2,3 стадии. Объём операции включает холецистэктомию с резекцией печени и скелетизацию (лимфодиссекцию) гепатодуоденальной связки. Местное распространение опухоли предусматривает комбинированное вмешательство с резекцией близлежащих органов – желчных путей, желудка, 12-перстой кишки, толстой кишки, поджелудочной железы. Длительность подобных операций может составить 12 часов.
· Паллиативные операции выполняются при 3, 4 стадии включают в себя циторедуктивную холецистэктомию с криодеструкцией или электрокоагуляцией ложа желчного пузыря.
· Симптоматические операциивыполняются при 4 стадии и направлены на отведение желчи в случаях обтурационной желтухи.
2. Химиотерапевтическое лечение малоэффективно, используют 5-ФУ, цисплатин, адриабластин, кселоду.
3. Лучевая терапия.
Облучение проводят в дозе 50-100 Гр дробно через 4 недели после операции. Возможна сочетанная лучевая терапия – наружная лучевая терапия СОД 50 Гр с введением по чрезпеченочному дренажу в желчные протоки иридия-192 на срок от 21 до 100 ч.
Дата добавления: 2015-05-05; просмотров: 511; Опубликованный материал нарушает авторские права? | Защита персональных данных | ЗАКАЗАТЬ РАБОТУ
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Учись учиться, не учась! 10759 — | 8061 — или читать все…
Читайте также:
Текст из документа «93539»
Рак желчного пузыря и внепеченочных желчных протоков
Содержание
I. РАК ЖЕЛЧНОГО ПУЗЫРЯ
Актуальность
Этиология
Патологическая анатомия и морфология
Метастазирование
Клиника
Классификация
Диагностика
Лечение
II. РАК ВНЕПЕЧЕНОЧНЫХ ЖЕЛЧНЫХ ПРОТОКОВ
Этиология
Патологическая анатомия
Клиника
Диагностика
Лечение
I. РАК ЖЕЛЧНОГО ПУЗЫРЯ (РЖП)
Актуальность
Частота этого рака незначительная — менее 1% (0,27-0,41%) среди всех раков (И.В. Давыдовский и мн. др.).
В США ежегодно умирают от РЖП 6-6,5 тыс. чел.
В структуре раков ЖКТ РЖП составляет от 2 до 7%, среди «подпеченочных» раков — 10-20%. Среди всех раков ЖКТ он занимает 5-е место после рака желудка, поджелудочной железы, ободочной и прямой кишок. В структуре органов гепато-панкреато-дуоденальной зоны (ГПДЗ) он встречается в 5-23% случаев, занимая 2-е место после рака ПЖ.
У женщин РЖП встречается в 2 раза чаще, чем у мужчин.
У лиц старше 50 лет его частота гораздо выше среди всех раков и составляет до 14% и более. С возрастом заболеваемость РЖП значительно возрастает. Есть данные, что риск заболеваемости увеличивается после достижения 29-летнего возраста. Большинство авторов считают, что заболеваемость РЖП значительно увеличивается после 50 лет, пик заболеваемости приходится на возраст 56-70 лет.
РЖП является самой частой опухолью желчевыводящих путей. При выполнении операций на желчевыводящих путях РЖП встречается в 1-5% случаев (т. е. у каждого 20-100-го), а по патологоанатомическим данным, РЖП встречается у 5-7% больных холелитиазом, обнаруживается в одном из 50 удаленных желчных пузырей.
Этиология
Калькулезный холецистит.
Сочетание ЖКБ и РЖП отмечается в 74% наблюдений. Длительность анамнеза составляет в среднем 13 лет. Отмечается увеличение риска РЖП в зависимости от диаметра камней: при диаметре 2 — 3 см риск увеличивается в 2,4 раза, 3 см и более — в 10 раз по сравнению с больными, у которых диаметр камней составлял менее 1 см.
Хроническая инфекция и холестаз.
Механическая теория.
Камни рассматриваются как хронический раздражитель слизистой оболочки, что приводит к хроническому воспалению, пролиферации, полипозу и раковому перерождению.
4) Теория химического канцерогенеза.
В эксперименте на животных РЖП вызывался добавлением в пищу определенных канцерогенов или их введением непосредственно в ЖП.
5) Метаболическая теория.
Приверженцы этой теории считают, что в развитии РЖП ведущую роль играют биохимические изменения в желчи, приобретающей канцерогенные свойства.
6) Дисонтогенетическая теория.
Опухоль может развиваться из эмбриональных клеточно-тканевых смещений и порочно развитых тканей, подобные больные с аномалиями гепатобилиарной системы и РЖП встречаются обычно в молодом возрасте.
Суммировав данные литературы и собственный клинический опыт, Т. Вескеr предложил схему развития РЖП, согласно которой совокупность хронического механического раздражения слизистой желчного пузыря камнями, холестаза, развившегося вследствие их воспалительного процесса, биохимических изменений желчи с образованием канцерогенов и индивидуальная предрасположенность являются этиологическими факторами, приводящими к раковой трансформации клеток слизистой оболочки ЖП.
Патологическая анатомия и морфология
При РЖП большинство авторов отмечают быстрый рост опухоли, частое и раннее метастазирование и прорастание соседних органов.
Многие исследователи выделят 2 макроскопические формы: 1) эндофитная (диффузная) опухоль (90%) с частичным или циркулярным поражением стенки органа и 2) экзофитная (узловая, полиповидная), представленная узлом или сосочковыми разрастаниями (10%).
Линченко И.Ф. и Выродов Н.С. (1977) выделяют 3 основные анатомические формы РЖП: 1) диффузно-инфильтрирующие опухоли (73%); 2) узловые (24%) и 3) папиллярные (3%).
Таким образом, гораздо чаще отмечается внутристеночный, ползущий, инфильтрирюющий рост опухоли в толще стенки пузыря, чаще в области дна или шейки, при этом опухоль быстро прорастает стенку пузыря, ткань прилежащей печени, инфильтрирует окружающие ткани.
Поэтому при РЖП быстро развивается механическая желтуха сначала вследствие сдавления гепатикохоледоха увеличенными перихоледохеальными л/у задолго до инфильтрации печеночно-дуоденальной связки. Если же рост опухоли идет в основном в области дна ЖП, некоторое время печень не вовлечена в процесс, печеночные протоки могут быть интактными, в таком случае имеет место более редкий вариант течения РЖП — безжелтушный, вследствие чего диагноз ставится позже.
По гистологическому строению наиболее часто встречается аденокарцинома (80-985%), в основном скиррозная (60%) и железистая (40%) формы; реже встречается медуллярная (10%), папиллярная (10%) и слизистая (5%) формы ее.
Аденокарцинома чаще бывает дифференцированная (48%), реже — малодифференцированная (35%) и недифференцированная (17%).
Значительно реже аденокарциномы встречаются скирр, слизистый рак, солидный рак, коллоидный рак, перстневидноклеточный рак, злокачественная эндотелиома, аденомиоматоз, анапластический рак, плоскоклеточный рак, аденоакантома, аденоканкроид, недифференцированные и неэпителиальные злокачественные опухоли.
По локализации РЖП может локализоваться в области дна (48%), тела (29%) и шейки ЖП (23%). Может быть сочетание поражения дна и тела, дна и одной из стенок пузыря (верхней или нижней), шейки и тела, шейки и одной из стенок и т. д. Точной и общепринятой частоты поражения различных отделов ЖП нет.
Однако во время операции чаще всего констатируется тотальное поражение ЖП (67-78%).
В.В.Виноградов (1980) предложил выделять РЖП по локализации следующим образом: поражение верхней и нижней стенок ЖП. В 1-м случае быстро поражаются 4-5-й сегменты печени (левая доля), во 2-м — быстро вовлекаются в процесс ДПК и поперечная ободочная кишка, что вызывает или обтурацию, или свищи.
Отмечено, что чем ближе РЖП локализуется к шейке пузыря, тем быстрее возникают метастазы в регионарные л/у.
Варианты локализации РЖП, общность венозных и лимфатических связей, близость многих органов обусловливают быстрое вовлечение соседних органов в процесс и вариантность клиники. Печень поражается опухолью в 34-89% случаев (как левая, так и правая доли). ДПК и поперечная ободочная кишка также рано могут вовлекаться в опухолевый процесс, что вызывает компрессию, непроходимость. Пришеечная локализация РЖП ведет к быстрому прорастанию желчных протоков, обтурации, желтухе. Гораздо реже вовлекаются в процесс желудок, поджелудочная железа, сальник.
Метастазирование
Метастазирование РЖП наступает рано, протекает бурно, осуществляется лимфогенными и гематогенными путями. По лимфатическим путям оно идет в регионарные л/у ворот печени, перипортальные, перихоледохеальные и отдаленные забрюшинные л/у. Метастазирование в печень происходит последовательно: вначале появляются мелкие узелки в непосредственной близости от ложа пузыря, затем поражаются метастазами правая доля, а потом происходит множественное метастазирование по всей печени. Гематогенное метастазирование осуществляется в ПЖ, брюшину, легкие, плевру, сальник. Реже может быть гематогенное метастазирование в почки, селезенку, надпочечники, головной мозг.
Клиника
Клиника РЖП полиморфна и зависит от локализации опухоли, особенностей роста, гистологии, предшествующего патологического процесса в ЖП. Диагностика заболевания базируется на комплексной оценке признаков, среди которых важное место принадлежит наличию ЖКБ и предшествующего хронического холецистита.
Болевой синдром. Нередко у больных отмечается длительный период обострений, чередующихся с ремиссиями, затем может следовать продолжительный «светлый» промежуток, после которого, вследствие развития РЖП, вновь появляются боли. Но эти боли отличаются от болей при обострении холецистита, они более тупые, постоянные или волнообразные, могут иметь различный характер и достигать значительной интенсивности.
Признаки раковой интоксикации. Возникают обычно одновременно с болевым синдромом и проявляются ухудшением общего состояния, нарастающей слабостью, потерей массы тела, в отличие от ЖКБ и типичного холецистита.
Диспепсии. Встречаются довольно часто и проявляются анорексией, тошнотой, рвотой, запорами, диареей. Рвота может быть обусловлена сдавлением ДПК и пилорического отдела желудка, печеночного угла ободочной кишки.
Механическая желтуха. Встречается у большинства больных (35-61%). Причины: обтурация опухолью, холедохолитиаз, гемобилия, сдавление гепатикохоледоха лимфатическими узлами, нарушение пассажа желчи, метастазы в печень. Многие авторы считают желтуху признаком неоперабельности процесса. Для злокачественных опухолей характерна неуклонно нарастающая, интенсивная желтуха на фоне постоянных или приступообразных болей в правом подреберье. При ЖКБ и печеночной колике же желтуха обычно появляется остро спустя короткое время (1-2 сут.) после очередного приступа печеночной колики. В 25-67%) случаев на фоне желтухи появляется кожный зуд.
Повышение температуры тела. Лихорадка может появляться при поражении печени метастазами, распаде крупных опухолей, холангите, который может быть при РЖП в 30% случаев.
Частичная кишечная непроходимость. Отмечается при вовлечении в процесс дистального отдела желудка, ДПК и прилежащих к ЖП петель кишечника (тонкого или толстого). Кроме того, очень редко, при распространении опухоли на полые органы, могут образоваться внутренние свищи.
Ограниченный перитонит. У 15% больных могут отмечаться явления ограниченного перитонита, что позволяет говорить о сочетании воспалительного процесса в ЖП с РЖП.
При объективном обследовании могут обнаруживаться болезненность и напряжение мышц живота в правом подреберье, гепатомегалия, наличие опухоли в правом подреберье, а также увеличение селезенки.
Гепатомегалию, наличие пальпируемой опухоли и увеличение ЖП (ложный симптом Курвуазье) некоторые авторы относят к числу немногих признаков, имеющих дифференциально-диагностическое значение. У некоторых больных может отмечаться симптом Люггера (резкое затвердение краев печени у ЖП, зависящее от клиновидной инфильтрации печени) и асцит. Гепатомегалия встречается у 42-71% больных. Асцит отмечается у 23% больных, это дает повод думать о неоперабельности процесса. Опухоль определяется пальпаторно у 46-50% больных — плотная, бугристая, малоподвижная и малоболезненная. Иногда опухоль определяется в виде конгломерата, состоящего из ЖП, спаянного с окружающими органами.
Таким образом, РЖП имеет ряд неспецифических признаков, совокупность которых дает возможность заподозрить это заболевание. Однако все эти симптомы являются довольно поздними и возникают в период распространения опухоли за пределы органа. Кроме того, они неспецифичны и могут наблюдаться при воспалительных процессах.
Большинство авторов упоминают классификацию Н.А. Скуя:
Первый период (начальный) РЖП — клиника ЖКБ и хронического холецистита. Клиническая картина не имеет решающего значения в диагностике РЖП.
Второй период — период острого ухудшения состояния больного, связанный с ростом опухоли и прорастанием в соседние органы, метастазированием. Нередко в это время больной оказывается неоперабельным.
Поташов Л.В., Найвала А. и Цыбин А.Ю. (1982) разделяют больных РЖП на 4 клинические группы:
Больные, у которых доминируют симптомы ЖКБ и хронического холецистита;
Больные, доставленные в стационар с диагнозом острого холецистита (50%), данное сочетание представляет большие дифференциально-диагностические трудности;
3) Больные с признаками далеко зашедшего опухолевого процесса, метастазированием;
4) Больные со стертой клинической симптоматикой, на основании которой ставились разные диагнозы.
Некоторые авторы (Макоха Н.С., 1973) разделяют клиническое течение РЖП на 2 периода, но по другому принципу:
Первый период — преджелтушный, длится более 1 мес, отмечаются тупые боли, слабость, у 2/3 может быть повышение температуры тела.
Второй период — выраженной желтухи, который сопровождается многими вышеописанными симптомами.
Ногаллер А.М. , Василенко В.Х, Кикодзе И.А. (1965) выделяют 5 форм РЖП в зависимости от преобладания того или иного клинического симптома:
Желтушную;
«Опухолевую»;
Диспепсическую;
Септическую;
«Немую» (наличие метастазов, инкурабельность при смазанной клинике).
Классификация РЖП
На основе классификации, разработанной Международным противораковым союзом (МПРС), И.Л. Брегадзе и В.С. Шапкин (1975) предложили расширенную классификацию по системе ТNМ.
Л.В. Поташов и В.М.Седов (1985) дополнили ее символом Р — гистопатологическая категория и символом G — степень клеточной дифференцировки. В итоге существует классификация РЖП по системе ТNМРG:
Т — первичная опухоль:

