Рак желчного пузыря лабораторная диагностика
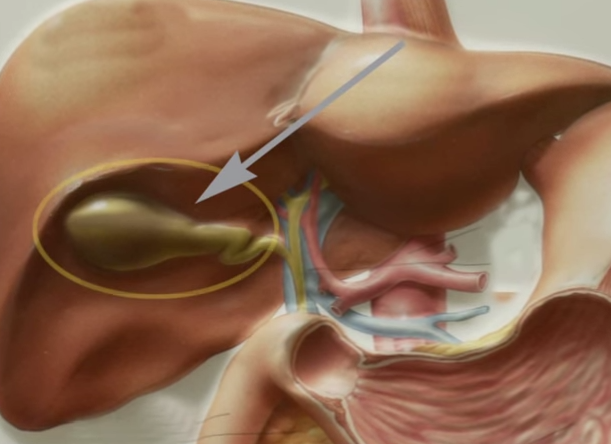
Рак желчного пузыря – злокачественная опухоль (чаще аденокарцинома или плоскоклеточный рак) тканей желчного пузыря. Рак желчного пузыря протекает с болями в правом подреберье, тошнотой, рвотой, потерей массы тела, желтухой. При диагностике рака желчного пузыря учитываются данные УЗИ, пункции желчного пузыря, холецистографии, КТ, МРТ, РХПГ, диагностической лапароскопии. С целью радикального лечения рака желчного пузыря необходимо проведение холецистэктомии, резекции правой доли печени, иногда – панкреатодуоденэктомии.
Общие сведения
Рак желчного пузыря встречается в 2-8% наблюдений. В гастроэнтерологии, среди злокачественных новообразований органов ЖКТ, рак желчного пузыря занимает пятое место. Опухолевый процесс в желчном пузыре выявляется преимущественно у женщин старше 50 лет. По морфологическому типу первичный рак желчного пузыря в 70-80% представлен аденокарциномой различной дифференцировки, в остальных – плоскоклеточным или папиллярным раком.
Опухолевый рост обычно начинается в области дна пузыря или его шейки; в дальнейшем распространяется на холедох и пузырный проток, печень, прилежащие анатомические структуры (желудок, двенадцатиперстную кишку, толстый кишечник). Рак желчного пузыря часто сочетается с раком внепеченочных желчных путей. Метастазирование рака желчного пузыря чаще всего происходит в регионарные лимфоузлы, печень, брюшину, сальник, яичники, плевру.
Рак желчного пузыря
Причины
Две трети случаев рака желчного пузыря развивается на фоне длительного предшествующего течения желчнокаменной болезни или хронического холецистита. Наиболее часто опухоль возникает в кальцифицированном желчном пузыре. Считается, что канцерогенезу способствует травмирование слизистого слоя пузыря перемещающимися желчными камнями.
К фоновым заболеваниям, предрасполагающим к возникновению рака желчного пузыря, относят полипы и кисты желчного пузыря, кальциноз, сальмонеллез, хеликобактерную инфекцию. В группу повышенного риска по развитию рака желчного пузыря входят курильщики, люди, страдающие ожирением, злоупотребляющие алкоголем, контактирующие с химическими канцерогенами, питающиеся преимущественно жирной и жареной пищей.
Классификация
Клиническая классификация по системе TNM выделяет следующие стадии рака желчного пузыря.
- Tis – преинвазивный рак желчного пузыря
- Т1 – прорастание опухолью слизистого (Т1а) или мышечного слоя (T1b) стенки желчного пузыря
- Т2 – инвазия стенки желчного пузыря вплоть до серозного слоя; инфильтрация в печень отсутствует
- ТЗ – прорастание опухолью серозной оболочки с распространением на висцеральную брюшину или печень (глубина инвазии до 2 см)
- Т4 – инвазия в печень на глубину более 2 см либо прорастание в другие органы (желудок, 12-перстную кишку, ободочную кишку, сальник, поджелудочную железу, внепеченочные желчные пути).
- N0 — метастатическое поражение регионарных лимфоузлов не определяется
- N1 – имеется поражение лимфатических узлов общего и околопузырного желчного протока либо ворот печени
- N2 – метастазы в лимфоузлы 12-перстной кишки, головки поджелудочной железы, воротной вены, верхней мезентериальной или чревной артерий.
- М0 — отдаленные метастазы не выявляются
- M1 — определяются отдаленные метастазы рака желчного пузыря.
Симптомы рака желчного пузыря
На ранних этапах рак желчного пузыря развивается бессимптомно. Чаще всего местнораспространенный рак желчного пузыря является случайной гистологической находкой при холецистэктомии по поводу калькулезного холецистита.
По мере увеличения образования появляются малоспецифические проявления: слабость, снижение аппетита, периодически возникающая тупая боль в правом подреберье и эпигастрии, похудание, повышение температуры тела до субфебрильных значений. В дальнейшем присоединяется желтуха, тошнота, рвота, кожный зуд, изменяется окраска кала (светлеет) и мочи (темнеет). При закупорке опухолью желчных протоков возникает водянка или эмпиема желчного пузыря, холангит, вторичный билиарный цирроз печени.
Вовлечение печени в опухолевый процесс сопровождается нарастанием признаков печеночной недостаточности — вялости, адинамии, замедления психических реакций. В поздних стадиях рака желчного пузыря у пациентов выявляется канцероматоз брюшины, асцит, кахексия. В редких случаях клиника рака желчного пузыря разворачивается молниеносно и протекает с явлениями тяжелейшей интоксикации, сепсиса.
Диагностика
Ввиду длительной бессимптомности рака желчного пузыря и малоспецифичности его проявлений до 70% случаев заболевания диагностируются уже в поздних неоперабельных стадиях. При пальпации живота определяется гепатомегалия, увеличенный желчный пузырь, спленомегалия, иногда — инфильтрат в брюшной полости. Характерными изменениями биохимических проб служат повышение значений билирубина крови, трансаминаз, уровня щелочной фосфатазы. Специфическим лабораторным тестом на рак желчного пузыря является определение в крови маркера — ракового антигена 19-9 (СА 19-9).
УЗИ печени и желчного пузыря выявляет увеличение размеров органов, утолщение и неравномерную плотность стенок пузыря, дополнительные эхо-сигналы в его просвете и т. д. При первичном раке желчного пузыря в печени могут определяться метастазы. В сомнительных случаях прибегают к прицельной чрескожной биопсии желчного пузыря или биопсии печени с последующей морфологической верификацией материала. Для выяснения заинтересованности других органов выполняется расширенное УЗИ брюшной полости.
С целью уточняющей инструментальной диагностики может применяться холецистография, чрескожная чреспеченочная холангиография, ретроградная холангиопанкреатография, КТ и МРТ, холесцинтиграфия. С целью определения операбельности рака желчного пузыря в ряде случаев показано проведение диагностической лапароскопии.
Лечение рака желчного пузыря
Радикальное лечение рака желчного пузыря предполагает раннее хирургическое вмешательство. При местнораспространенном раке желчного пузыря (Т1-Т2) адекватным объемом может служить простая или расширенная холецистэктомия. При необходимости удаления желчных протоков производится наложение гепатикоеюноанастамоза. При стадии Т3 объем оперативного вмешательства будет включать холецистэктомию, резекцию правой доли печени, по показаниям — панкреатодуоденэктомию.
В случае неоперабельного рака желчного пузыря проводятся паллиативные вмешательства, направленные на уменьшение желтухи. Они могут включать реканализацию протоков (эндоскопическое стентирование), наложение холецистодигестивных анастомозов, наложение наружного желчного свища путем чреспеченочной пункции и др. После хирургических вмешательств, а также при нерезектабельном раке желчного пузыря применяется лучевая и химиотерапия.
Прогноз и профилактика рака желчного пузыря
Отдаленный прогноз при раке желчного пузыря в целом неблагоприятен, поскольку заболевание в большинстве случаев диагностируется довольно поздно. Неблагоприятный исход наблюдается при выявлении отдаленных метастазов, невозможности радикального удаления опухоли. Результаты выживаемости после радикальных вмешательств противоречивы: имеются данные о 5-летней выживаемости 12-40% пациентов.
Профилактикой рака желчного пузыря является устранение и ослабление действия факторов риска: своевременное лечение ЖКБ, отказ от нездоровых привычек и питания, достаточная физическая активность, поддержание оптимального веса и др.

Злокачественное новообразование в желчном пузыре — это раковые клетки, развивающиеся в его тканях. Основным предназначением данного органа брюшной полости является сбережение желчи. Это жидкость, вырабатываемая печенью для более эффективной переработки жиров. При поступлении продуктов питания выработка желчной жидкости активизируется. Желчный проток обеспечивает ее поступление в область тонкого кишечника.
Из трех основных слоев ткани образовывается желчный пузырь. Внутреннего, среднего и внешнего. Соединительная ткань выполняет функцию их соединения друг с другом. Злокачественное образование имеет место чаще всего в слизистом (внутреннем) слое. Другие слои он поражает при своем росте, значимые симптомы при этом практически отсутствуют, поэтому ранней диагностике данное заболевание практически не поддается. Клиническое проявление симптомов рака данного органа имеет много общего с иными болезнями органов брюшной полости, поэтому специалисты часто сталкиваются с проблемой определения точного диагноза.
Основные трудности в диагностике болезни
Четко можно выделить основные факторы, которые осложняют выявление рака:
- отсутствие явной симптоматики данного заболевания;
- схожесть симптоматических проявлений с другими болезнями органов брюшной полости;
- негативное влияние печени на процесс диагностирования заболевания (она прикрывает желчный пузырь, значительно осложняя процесс диагностики).
Медицине известны случаи диагностирования рака желчного пузыря после того как орган удалили, что является следствием других заболеваний. Если есть камни, то злокачественные опухоли поражают его довольно редко.
Для диагностики рака желчного пузыря, а также определения степени его роста используют не только множественные анализы, а также много диагностических процедур органов брюшной полости.
Диагноз, а также степень его распространенности заболевания (стадирование) помогает установить визуализация области мочевого пузыря и других органов брюшной полости.
Основные методы диагностики

Обследование на наличие рака и стадирование происходят в одно и то же время, сюда входят:
- Первичный осмотр, при котором определяется общее состояние больного. Проводится опрос на наличие симптомов, которые подразумевают развитие заболевания. Врач должен знать про важные моменты из жизни больного, наличие вредных привычек, а также болезней, которые он ранее перенес и способах их излечения.
- УЗИ. Данные результаты, которые получают с помощью специальных сигналов, помогают исследовать органы брюшной полости, а также всех остальных органов.
- С помощью функциональных проб печени, которые дает состав крови, получают информацию о наличии веществ, которые вырабатывает печень. Если их уровень в крови превышает допустимые нормы, то диагноз установлен.
- Уровень РЭА (раково-эмбриональный антиген) в составе крови. Это один из маркеров, превышенный уровень которого свидетельствует о наличии заболевания. Дело в том, что превышенный уровень раково-эмбрионального антигена может свидетельствовать не только о данном заболевании, но о других болезнях, поэтому требуются дополнительные анализы крови. Уровень антигена позволяет подозревать развитие заболевания.
- Компьютерная томография, помогает получить снимки участков тела, которые сделаны под разным углом. Они поддаются исследованию с помощью рентгенографического аппарата. Чтобы получить четкие результаты исследования пациенту внутривенно вводят контрастное вещество.
- БХ (биохимический) анализ крови. Это лабораторное исследование состава крови на гормоны, которые синтезирует карциноидная опухоль. Превышенное количество гормонов определенного вида в составе крови (как антигена) свидетельствует о наличии опухолевого заболевания.
- Процедура рентгенографии органов брюшной полости дает результаты говорящие о состоянии желчного пузыря.
- Магнитно-резонансная терапия позволяет выявить наличие заболеваний костной ткани.
- Чрескожная чреспеченочная холангиография является одним из самых эффективных анализов, которые позволяют установить диагноз. Для этого требуется специальная игла, которая прокалывает кожу в области реберной дуги и достигает печени. Игла позволяет ввод контрастного вещества, которое покажет проходимость желчных путей. Если они непроходимы, то это свидетельствует о злокачественной наличии опухоли, сдавливающей печеночные сосуды. Чтобы наладить проходимость желчевыводящих путей используют специальную трубку, который помогает дренировать желчь или выводить ее за пределы организма.
О развитии рака данного органа могут свидетельствовать также изменения в составе кала и мочи. Специалист высокого класса может определить наличие объемного болезненного плотного новообразования в области желчного пузыря при пальпации. Но это позволяют сделать лишь некоторые случаи развития заболевания. Чаще всего это полностью сформировавшаяся опухоль, от которой можно избавиться только при помощи операции, химиотерапии и других методов лечения.
Статистические данные гласят, что в пятидесяти процентах случаев заболеваний данного вида требуется операбельное лечение, поэтому следует внимательно относится к сигналам своего организма. Бережное отношение к здоровью залог быстрого и успешного выздоровления.
Лучевая диагностика рака желчного пузыря
а) Терминология:
1. Аббревиатура:
• Карцинома желчного пузыря (gallbladder carcinoma — GBC)
2. Определение:
• Наиболее часто встречающееся новообразование желчных путей, характеризуется наихудшим прогнозом
б) Визуализация:
1. Общая характеристика:
• Основные диагностические признаки:
о Объемное образование ямки желчного пузыря с нечеткими контурами
о Прорастает в печень и прилегающие органы
о Метастатическая лимфаденопатия регионарных лимфоузлов
• Морфология:
о Три основных морфологических типа:
— Полипоидное объемное образование в просвете желчного пузыря: > 1 см, утолщенное основание, неровные края
— Диффузное или очаговое утолщение стенки желчного пузыря: асимметричное обширное утолщение неправильной формы
— Крупное мягкотканное объемное образование, инфильтрирующее ямку желчного пузыря/замещающее собой желчный пузырь ± прорастающее печень
2. УЗИ при раке желчного пузыря:
• УЗИ в черно-белом режиме:
о Опухоль обычно гипоэхогенна по сравнению с нормальной тканью печени
о Прорастающая за пределы желчного пузыря опухоль, инфильтрирующая его ямку и распространяющаяся в печень
о Гетерогенное утолщение стенки желчного пузыря неправильной формы:
— Признаки озлокачествления включают в себя толщину > 5 мм, неправильную форму и асимметрию
о Полипоидное образование умеренной эхогенности в просвете желчного пузыря:
— Размеры >1 см-независимый диагностический признак
— Дольчатая поверхность
— Гипоэхогенность глубоких тканей опухоли
о Конкременты ± кальциноз стенки желчного пузыря
о Дополнительные неблагоприятные факторы — признаки местной инвазии, лимфаденопатия и отдаленные метастазы
• Цветовая допплерография:
о Зоны васкуляризации в толще объемного образования
о Наличие у полипа крупнее 1 см васкуляризованной сердцевины
• УЗИ с контрастным усилением:
о Признаки, с большой вероятностью свидетельствующие о злокачественном характере утолщения стенки желчного пузыря:
— Нарушение целостности наружной или внутренней границы стенки
— Очаговое утолщение стенки > 10 мм
о Метод обеспечивает лучшую визуализацию полипа в просвете желчного пузыря
о В раннюю фазу более контрастный по сравнению с печенью, вымывание контраста в течение 35 секунд: позволяет более эффективно обнаружить, точнее охарактеризовать опухоль и оценить ее инвазию
о Извитые сосуды
• Современные методики УЗИ, находящиеся в стадии разработки:
о УЗИ высокого разрешения (high-resolution US-HRUS): комбинация высоко- и низкочастотных излучателей может способствовать более точной оценке размеров полипов в просвете желчного пузыря
3. КТ при раке желчного пузыря:
• КТ может использоваться в качестве дополнительного метода исследования, когда стенка желчного пузыря скрыта конкрементами
• Предоперационная оценка распространенности опухоли, лимфа-денопатии, отдаленных метастазов
4. МРТ при раке желчного пузыря:
• Т1-ВИ:
о Изо- или гипоинтенсивна по сравнению с нормальной тканью печени
• Т2-ВИ:
о Гетерогенна, гиперинтенсивна по сравнению с печенью
• Т1-ВИ с контрастированием
о Контрастирование в раннюю артериальную фазу, нечеткость контуров
о Фиброзные стромальные компоненты опухоли могут удерживать контрастный агент и в более поздние фазы
• МР холангиопанкреатография:
о Обтурация или инвазия протоков ± расширение желчных путей
• Используется в основном для определения стадии опухоли и степени ее инвазии:
о Т1-ВИ с контрастированием в различных режимах (с подавлением жира) -наиболее информативный метод выявления и оценки инвазии опухоли в прилегающие органы и сосудистые структуры (воротная вена, печеночная артерия), отсевов в брюшину
5. Сцинтиграфия:
• ПЭТ/КТ:
о Интенсивное накопление F-18-фтордезоксиглюкозы
о Трудно дифференцировать от воспалительного процесса (утолщение стенки) или другой злокачественной опухоли
6. Рекомендации по визуализации:
• Оптимальный метод визуализации:
о УЗИ — для первичной диагностики и характеристики, КТ с контрастным усилением или МРТ-при предоперационной диагностике и определении стадии процесса
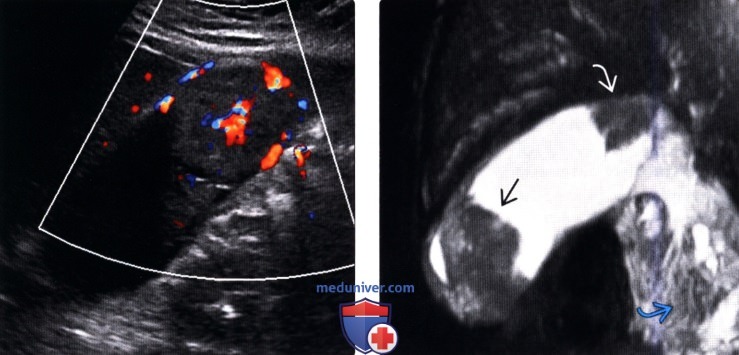
(Левый) У пациентки 67 лет с острым панкреатитом на сагиттальном УЗ срезе определяется крупное полипоидное объемное образование дна желчного пузыря, имеющее собственную сосудистую сеть.
(Правый) При МРТ в просвете желчного пузыря визуализируется дольчатое полипоидное образование, гетерогенное и гиперинтенсивное по сравнению с прилегающей печенью. Обратите внимание на угловатый конкремент в шейке желчного пузыря и отечность поджелудочной железы, вызванную острым интерстициальным отечным панкреатитом.
в) Дифференциальная диагностика рака желчного пузыря:
1. Полип желчного пузыря: гиперпластический или аденоматозный:
• Полипоидное объемное образование слизистой оболочки:
о Умеренно эхогенное не отбрасывающее тени образование
о Неподвижное, фиксированное к стенке желчного пузыря
о При допплерографии сосудистая сеть не определяется
• Как правило, размеры <1 см ± множественные = доброкачественный холестериновый полип
2. Гиперпластический холецистоз:
• Очаговое или диффузное утолщение стенки желчного пузыря:
о Очаговое утолщение в области дна желчного пузыря
о Фокальное утолщение в средней части желчного пузыря (деформация типа «песочных часов»)
• Интрамуральные кристаллы холестерина в виде мелких эхогенных очагов с артефактами типа «хвоста кометы»:
о «Нитки жемчуга» на МРТ
• Инфильтрация прилегающих тканей и метастатическое поражение лимфоузлов отсутствуют
3. Хронический холецистит:
• Диффузное утолщение стенки желчного пузыря, контур гладкий или неровный
• Сморщенный желчный пузырь (возможна облитерация просвета)
• Конкременты желчного пузыря
4. Ксантогранулематозный холецистит:
• Инфильтративный интрамуральный воспалительный процесс, приводящий к формированию нечетко отграниченного утолщения стенки желчного пузыря
• Конкременты желчного пузыря
• Отличительные признаки:
о Наличие интрамуральных гипоэхогенных/сниженной плотности узлов
о Непрерывность слизистой оболочки
о Поражение лимфоузлов и инвазия в печень или в желчные пути отсутствуют
• До операции дифференцировать от карциномы желчного пузыря почти невозможно
5. Метастатическое поражение ямки желчного пузыря:
• Картина вариабельна (полипоидное, инфильтрация стенки, объемное образование ямки желчного пузыря)
• Метастазы: меланома может метастазировать непосредственно в слизистую желчного пузыря
• Прямая инвазия: первичные опухоли печени по желчным путям прорастают в желчный пузырь
• Симулирует: лимфаденопатия ворот печени:
о Наиболее часто-лимфома и карцинома ЖКТ
• Наличие данных о злокачественной опухоли в анамнезе
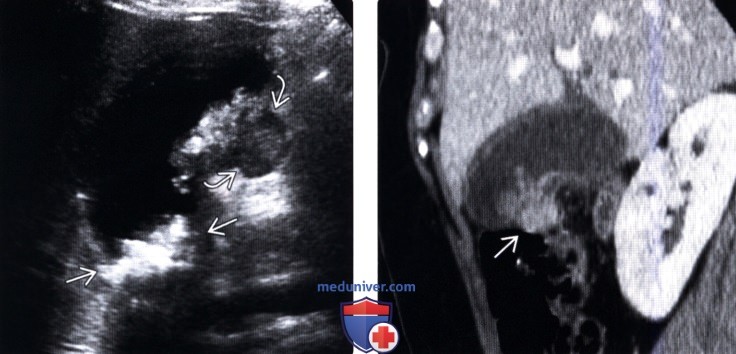
(Левый) У женщины 37 лет с острыми болями в правом верхнем квадранте живота на сагиттальном УЗ срезе желчного пузыря визуализируются отбрасывающие тень конкременты и сладж, а также опухолевидное дольчатое локальное утолщение стенки, прорастающее трансмурально.
(Правый) При КТ с контрастным усилением в режиме мульти планарной реконструкции в той же сагиттальной плоскости определяется полипоидное объемное образование стенки желчного пузыря, накапливающее контраст.
г) Патология:
1. Общая характеристика:
• Этиология:
о Патогенез:
— Чаще всего сопровождается конкрементами желчного пузыря — слущивание/изъязвление слизистой оболочки — регенерация — метаплазия/дисплазия
— Реже развивается в результате малигнизации аденоматозных полипов
• Обычно поражает дно или шейку желчного пузыря
• Тонкий мышечный слой и близость печени, лимфатических узлов и сосудистой сети — раннее местное, лимфогенное и гематогенное распространение:
о Прорастание сквозь серозную оболочку — диссеминация в брюшину (асцит, отсевы в сальник/брюшину)
2. Стадии, степени и классификация рака желчного пузыря:
• Стадия I: ограничена слизистой оболочкой
• Стадия II: поражены слизистая оболочка и мышечный слой
• Стадия III: распространяется на серозную оболочку
• Стадия IV: поражение лимфоузлов:
о Состояние лимфоузлов имеет наибольшее значение для общего прогноза
• Стадия V: распространение непосредственно в печень или отдаленные метастазы
3. Микроскопия:
• Аденокарцинома (80-95%)
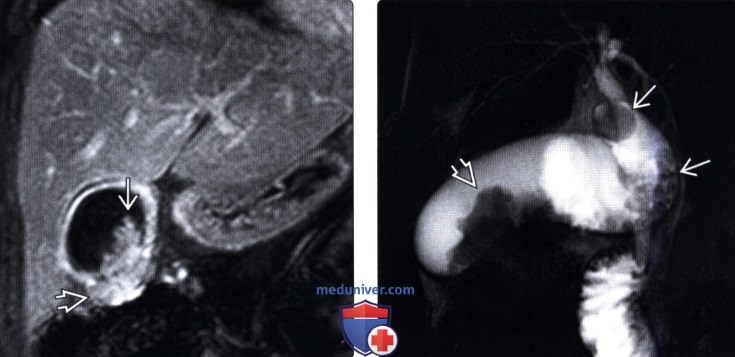
(Левый) При динамической МРТ в постгадолиниевую фазу в корональной плоскости наблюдается отсроченное прогрессирующее накопление контраста дольчатым полипоидным образованием, также виден дефект контрастной стенки желчного пузыря.
(Правый) У этого же пациента при МР холангиопанкреатографии определяются конкременты шейки и тела желчного пузыря и дольчатое полипоидное образование, пролабирующее в просвет желчного пузыря.
д) Клинические особенности:
1. Проявления рака желчного пузыря:
• Наиболее частые жалобы/симптомы:
о Боли в правом верхнем квадранте живота, потеря веса, анорексия, лихорадка
о Желтуха: когда опухоль прорастает общий или правый печеночные или общий желчный протоки
2. Демография:
• Возраст:
о Средний возраст: 65 лет
• Пол:
о Ж:М 3:1; женский пол является независимым фактором риска
3. Эпидемиология:
о Частота 3-7%
• Факторы риска:
о Конкременты желчного пузыря
о Полипы:
— Установлено, что до 88% аденоматозных полипов > 10 мм у пациентов старше 50 лет имеют участки озлокачествления
о Хроническая инфекция:
— Salmonella typhi и S. paratyphi, Helicobacter pylori
о Аномальное слияние панкреатобилиарных протоков (anomalous union of the pancreaticobiliary ducts-AUPBD)
о «Фарфоровый» желчный пузырь: спорно:
— Более вероятно, что «фарфоровый» желчный пузырь является проявлением хронического воспаления,которое само по себе провоцирует развитие карциномы желчного пузыря
о Генетика: выраженная географическая вариабельность наследственной предрасположенности к карциноме желчного пузыря:
— Отягощенный семейный анамнез является значимым фактором риска
о Другие хронические воспалительные состояния, в том числе воспалительные заболевания кишечника (первичный склерозирующий холангит) и семейный аденоматозный полипоз, токсические воздействия (курение сигарет; рабочие, работающие с нефтепродуктами, резиной, на бумажных фабриках)
4. Течение и прогноз:
• Наиболее важными прогностическими факторами являются гистологический тип и стадия на момент постановки диагноза
• Распространяется путем местной инвазии в печень, поражает лимфоузлы ворот печени и парааортальные узлы, гематогенным путем распространяется в печень
5. Лечение рака желчного пузыря:
• На ранних стадиях (Tis или Т1а): традиционная холецистэктомия
• При распространении за пределы мышечного слоя: радикальная холецистэктомия ± частичная гепатэктомия ± диссекция лимфоузлов
• Профилактическое лечение: пациентам старше 50 лет при размерах полипов более 10 мм рекомендуется холецистэктомия
е) Диагностическая памятка:
1. Следует учесть:
• Чаще всего становится случайной диагностической находкой после холецистэктомии по поводу предположительно доброкачественного заболевания
2. Советы по интерпретации изображений:
• Объемное образование, инфильтрирующее ямку желчного пузыря и прорастающее в печень
• Крупное полипоидное образование слизистой желчного пузыря с собственной кровеносной системой
• Сопровождается лимфаденопатией близлежащих лимфоузлов
ж) Список использованной литературы:
1. Kim JH et ah High-resolution sonography for distinguishing neoplastic gallbladder polyps and staging gallbladder cancer. AJR Ami Roentgenol. 204(2):W150-9, 2015
2. Cariati A et al: Gallbladder cancers: associated conditions, histological types, prognosis, and prevention. Eur J Gastroenterol Hepatol. 26(5):562-9, 2014
3. Pitt SC et al: Incidental gallbladder cancer at cholecystectomy: when should the surgeon be suspicious? Ann Surg. 260(1): 128-33, 2014
4. Runner GJ et al: Gallbladder wall thickening. AJR Am J Roentgenol. 202(1):W1 -W12, 2014
5. Wernberg JA et al: Gallbladder cancer. Surg Clin North Am. 94(2):343 60, 2014
6. Xu JM et al: Differential diagnosis of gallbladder wall thickening: the usefulness of contrast-enhanced ultrasound. Ultrasound Med Biol. 40(12):2794-804, 2014
7. Zemour J et al: Gallbladder tumor and pseudotumor: Diagnosis and manage-ment.J Vise Surg. 151 (4):289-300, 2014
8. Cairns V et al: Risk and Cost-effectiveness of Surveillance Followed by Cholecystectomy for Gallbladder Polyps. Arch Surg. 147(12): 1078-83, 2012
9. Kai К et al: Clinicopathologic features of advanced gallbladder cancer associated with adenomyomatosis. Virchows Arch. 459(6):573-80, 2011
10. Edge SB et al: AJCC Cancer Staging Manual, 7th ed. New York: Springer, 2010
11. Meacock LM et al: Evaluation of gallbladder and biliary duct disease using microbubble contrast-enhanced ultrasound. Br J Radiol. 83(991):615-27, 2010
12. Catalano OA et al: MR imaging of the gallbladder: a pictorial essay. Radio graphics. 28(1):135-55; quiz324, 2008
— Вернуться в оглавление раздела «Лучевая медицина»
Редактор: Искандер Милевски. Дата публикации: 6.11.2019


