Рак верхних отделов желудка

Рак или карцинома желудка — злокачественное образование, которое поражает слизистый эпителий органа. Желудок визуально разделяют на отделы, первым из которых является кардиальный. Об онкологии этого сегмента мы поговорим в данной статье.
Различают семь видов рака желудка:
- рак пилорического отдела;
- рак малой кривизны и большой кривизны;
- рак кардиального отдела;
- тотальный вид;
- фундальный;
- мультицентричный.
Кардиальный вид по статистике распространённости занимает третье место после пилорического (его поражает опухоль в половине всех случаев). Новообразование в кардиальном отделе диагностируется у 15% больных.
Злокачественное поражение кардиального отдел желудка: лечение и прогноз
Интересный факт! В США рак кардиального отдела обгоняет своими темпами распространённости даже новообразования в лёгких, которые в мировой статистике имеет наибольший удельный вес.
Кардиальный отдел является верхней частью. Он прилегает к кардии — сфинктеру между пищеводом и желудком. По малой кривизне его расстояние составляет всего 2-3 сантиметра.
Под термином «рак кардиального отдела желудка» могут подразумевать:
- карциному дистального отдела пищевода, распространившуюся на кардию (называют это кардиоэзофагеальный рак желудка);
- истинную карциному кардии;
- поражение субкардиального отдела, который граничит с телом желудка.
Процесс начинается с превращения нормальных клеток ткани, покрывающей желудок изнутри, в раковые. Они начинают делиться, опухоль растет в размере.
Затем она прорастает стенку органа насквозь (внутрь или наружу), а также вдоль. Из кардиального отдела новообразования часто распространяются на пищевод. Также оно может перейти ниже, на тело желудка и пилорический отдел.
Классификация рака кардиального отдела
В желудке встречаются несколько гистологических видов рака. Для кардиального отдела характерно развитие аденокарциномы – опухоли, происходящей из железистых клеток слизистой оболочки.
Она имеет 2 степени дифференцировки: низкую и высокую, что также влияет на прогноз. Опухоли высокой степени дифференцировки менее агрессивные, поэтому они растут дольше, а низкой степени – быстрорастущие.
Также встречается перстневидно-клеточный вид, представленный крупными, пузырьковыми клетками. В цитоплазме этих клеток содержится слизь.
К недифференцированным карциномам относят злокачественные опухоли, которые не образовывают железистоподобных структур. Они могут состоять из мелких, крупных или смешанных клеток.
Опухоли кардиального отдела желудка имеют 2 формы роста:
- экспансивная (узловая). Форма представлена хорошо отграниченными экзофитными узлами. Как правило, это аденокарциномы разной степени дифференцировки. Встречается экспансивная форма не часто. Такая карцинома формирует железистоподобные комплексы и солидные пласты;
- инфильтративная (диффузная). Ее обнаруживают в преимущественном числе случаев. Для инфильтративных карцином характерен инвазивный рост и отсутствие четких границ. Клетки опухоли распространяются на большую протяженность, и между ними может отсутствовать связь. К инфильтративным формам относятся низкодифференцированные аденокарциномы, перстневидноклеточный и недифференцированный рак. В ряде случаев в таких опухолях присутствуют несколько разных структур (например, тубулярная и папиллярная аденокарцинома).
Перед лечением важно узнать форму и тип новообразования, так как, исходя из этих данных, подбирают терапевтическую тактику.
Причины рака желудка
Причиной рака желудка в большинстве случаев становятся воспалительные заболевания пищеварительной системы.
Рассмотрим некоторые из них:
- Атрофический гастрит. Он предшествует онкологии желудка в 70-80% случаев. Из-за воспалительных процессов разрушаются желудочные железы, уменьшается способность к секреции кислоты, развивается ахлоргидрия (иногда – пернициозная анемия). За ней следует заселение полости органа патогенными микроорганизмами, которые способны синтезировать канцерогенные вещества.
- Кишечная метаплазия. В этом состоянии нормальная оболочка желудка замещается клетками, похожими на оболочку кишечника. Часто кишечная метаплазия развивается на фоне атрофического гастрита, но как и почему она прогрессирует до рака пока не известно.
- Аденоматозные полипы (аденома). При данном недуге наблюдаются различные диспластические изменения в слизистой оболочке вокруг полипов, в связи с чем, частота малигнизации составляет 30-40%.
- Кардиоэзофагеальный рак возможно связан с болезнью под названием пищевод Баретта, когда в клетках слизистой оболочки пищевода происходят патологические изменения, и они превращаются в клетки цилиндрического эпителия. Пищевод Баретта тесно связан с гастроэзофагеальным рефлюксом.
Стоит отметить,! Развитие данных заболеваний тесно связано с бактерией Helicobacter pylori. Некоторые ее подтипы способны превращать вещества, поступающие с пищей, в химические канцерогены, которые вызывают мутации в ДНК клеток слизистой желудка.
Ученые выделяют несколько факторов риска онкологии желудка с разной степенью доказанности:
- Первым, наиболее доказанным фактором, является питание. Негативно влияет употребление полуфабрикатов, жиров, копченостей, солений. Также с заболеванием связаны несоблюдение санитарных норм (например, мыть руки перед едой, тщательно вымывать овощи и фрукты) и неправильное хранение продуктов.
- Курение и алкоголь. Эти факторы вероятнее всего плохо воздействуют на состояние пищеварительной системы и всего организма, хотя это до конца и не изучено.
- В редких случаях наблюдается наследственный рак желудка.
- Операции. У людей с резектированным желудком вероятность появления онкоопухоли в несколько раз выше. Возможно, это связано с уменьшением выработки желудочной кислоты и рефлюксом желчи из тонкой кишки.
- Наследственные синдромы (синдром Линча, семейный аденоматозный полипоз, синдром ли-Фраумени и др.). Замечено, что люди с подобными отклонениями более подвержены возникновению мутаций в ДНК.
- Избыточный вес (не доказано).
Факторы риска иногда способствуют развитию онкоопухоли, но многие люди, которые заболевают ним, вообще не имеют факторов риска. Тем не менее, некоторые из них под силу устранить самостоятельно и это будет правильным выбором.
Симптомы рака кардиального отдела желудка
Признаки заболевания и длительность периода без них зависит от того, был ли вовлечён в онкологический процесс пищевод. Дисфагия является основным симптомом как при раке кардиоотдела, так и пищевода. Развиваются признаки дисфагии и становятся всё более явными с разрастанием опухоли и постепенным сужением входа в желудок.
На фоне дисфагии развивается:
- срыгивание пищей;
- затруднённое прохождение пищи (сначала твёрдой, позже даже жидкой);
- ненормированное слюнотечение;
- давящая, тупая боль в области сердца и между лопатками;
- ощущение процарапанного пищевода во время еды;
- тошнота и рвота непереварившейся пищей;
- регургитация (попадание пищи из желудка назад в пищевод);
- отхаркивание слизистыми выделениями.
Каждый больной испытывает определённые симптомы. Клиническая картина рака кардиального отдела очень разнообразна и индивидуальна. Например, у одной половины пациентов наблюдается скрытое кровотечение, а у других нет.
Помимо специфических, местных признаков, наблюдаются общие симптомы характерные для карцином желудка:
- снижение веса, истощение;
- быстрая насыщаемость пищей;
- ощущение вздутия и тяжести в желудке;
- изменения пристрастий в еде, часто отказ от мясных продуктов;
- отсутствие аппетита;
- анемия;
- депрессивное состояние, сопровождающееся апатией;
- утомляемость, слабость и вялость;
- повышенная температура тела, при интоксикации организма на поздних стадиях.
Различают три формы течения болезни:
- безболевая форма характеризуется наличием симптомов, которые описаны выше, но отсутствием болевого синдрома;
- латентная форма протекает без видимых симптомов. Выявляется опухоль, как правило, внезапно, во время какой-либо диагностики или при помощи пальпации, когда образование достигло внушительных объёмов;
- болевая форма. Пациента беспокоят систематические болевые ощущения в желудке. Они могут отдавать в поясничный отдел, носить интенсивный, постоянный характер, усиливаться при ходьбе и быть на протяжении длительного времени. Часто боли связаны с приёмом пищи.
Анамнез при поражении кардиального отдела значительно дольше, чем при образовании в пищеводе. Часто наблюдается безболевая или латентная форма течения заболевания, особенно на первой и второй стадии, поэтому диагностика очень затруднена.
Диагностика рака кардиального отдела желудка
Диагностика рака желудка начинается со сбора анамнеза и внешнего обследования. Пальпация считается малоэффективным исследованием, если нет перехода на трубку пищевода. Связано это, прежде всего, с физиологической особенностью расположения органа. Часто опухоль не прощупывается, но это не говорит о её отсутствии или ранней стадии.
Для установки диагноза врачи учитывают данные эндоскопических исследований и рентгеноскопического метода. Хотя с помощью них определить точный вид опухоли верхнего отдела органа намного сложнее, чем при образованиях в других его частях. В связи с этим имеются сведения о частых диагностических ошибках и позднем обнаружении рака.
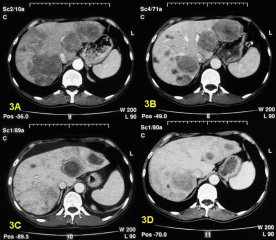
Опухоль кардиального отдела желудка определяется во время рентгеновского исследования при помощи вводимого окрашивающего вещества. Жидкость, пройдя кардию, но обнаружив препятствие на малой кривизне, стекая, уходит в левую часть органа. Это называется синдромом обтекания и является основанием предполагать о наличии образования в верхней части желудка.
При поражении пищевода наблюдается задержка контрастного вещества, а также неровность контуров стенок нижнего его отдела. Опытный рентгенолог при помощи полученного снимка может определить верхнюю и нижнюю границу опухоли. Ситуация выглядит сложнее, если образование растёт под слизистой оболочкой по диффузному типу. В таком случае только лишь по косвенным признакам можно поставить диагноз. Если вход в желудок уже сужен, определить карциному не составит труда, но, как правило, онкология этой стадии неоперабельна и имеет плохой прогноз.
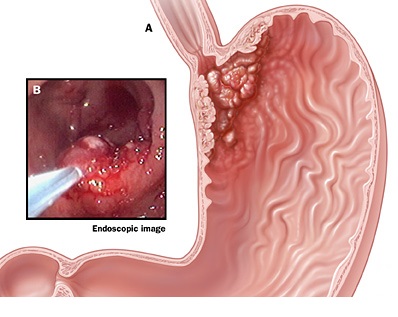
Весьма полезные и точные данные позволяет получить ЭГДС (эндоскопическое обследование желудка), которая проводится с помощью гибкого эндоскопа, с камерой и оптическим увеличением на конце. Врач осматривает пищевод и желудок изнутри и отмечает различные отклонения.
В поисках метастазов используют методики КТ, эндосонографию, лапароскопию, сцинтиграфию.
Для того чтобы обследовать опухоль на гистологию, цитологию и убедиться в злокачественности клеток, проводят биопсию, после чего полученные ткани отправляются на лабораторное исследование. Биопсия обычно делается во время ЭГДС.
Интересный факт! В Японии, в связи с широкой распространенностью рака желудка, проводится активный скрининг пациентов, которые находятся в зоне риска. Такой подход позволяет обнаружить онкологию на ранней стадии, когда в процесс вовлечен только поверхностный слой стенки органа.
Лечение рака кардиального отдела желудка
Больные раком верхней части желудка вызывают особые трудности в лечении, основная причина — поздняя диагностикой и, соответственно, вовлечение в онкологический процесс абдоминального отдела пищевода. По разным данным, от 4 до 26% пациентов, которые перенесли радикальную операцию, пережили пятилетний рубеж.
Несмотря на то, что операция является затруднительной задачей, это единственный способ побороть болезнь. Существуют 2 основных типа радикальных операций при раке желудка – субтотальная резекция и гастрэктомия.
В большинстве случаев используют субтотальную резекцию, которая подразумевает удаление проксимальной (верхней) части органа. Края резекции должны находиться на некотором расстоянии от границ новообразования, чтобы операция считалась радикальной. Часто при раке кардиального отдела желудка операция включает удаление части пищевода, так как по нему идет диссеминация раковых клеток.
Как правило, вместе с желудком вырезают и регионарные лимфоузлы. Среди ученные по сей день идет спор об оптимальной степени лимфаденэктомии. Большинство выступают за резекцию 1 и 2 группы лимфатических узлов (всего 12 видов узлов). Более расширенный подход предполагает полную лимфодиссекцию (удаляют все 3 группы лимфоузлов). Такую методику полного удаления лимфатической системы желудка, в основном, применяют при гастрэктомии.
Но некоторые врачи говорят о целесообразности проведения лимфодиссекции всем больным, хотя нет подтверждения улучшения выживаемости после такой операции, а вот степень травматизации очень велика. Для выбора оптимального варианта лечения рака кардиального отдела желудка необходимо учесть много факторов, среди которых размер, стадия и форма опухоли.
В США и странах Европы чаще всего используют чресплевральную резекцию кардиального отдела. Метод имеет много преимуществ перед лапаротомией. Чресплевральная операция даёт больший доступ к объекту удаления, имеет меньшую глубину раны и резецировать пищевод как можно дальше от опухоли. Единственный, но немаловажный минус данного метода – это возможность развития одностороннего пневмоторакса и сопутствующих его осложнений (отёк лёгкого, шок, нагноения в плевральной полости).
Пациенты с 1 стадией болезни (при размере опухоли не более 2 см и отсутствии метастазов) могут стать кандидатами на эндоскопическую операцию. Новообразование удаляют с помощью эндоскопа, вводимого через рот. Данная методика весьма простая и эффективная. Также такой вариант подходит в качестве паллиативной помощи для неоперабельных больных.
Если радикальная резекция невозможна из-за распространенности процесса, то проводят паллиативные вмешательства для устранения стеноза или предупреждения кровотечения из распадающейся опухоли. Также неоперабельным больным устанавливают эзофагоеюноанамастоз или гастростому для того, чтобы пища попадала в желудок и кишечник.
Химиотерапия при раке кардиального отдела желудка
Аденокарцинома относительно чувствительна к химиотерапии. 5-Фторурацил (5-FU) является наиболее часто используемым препаратом для лечения рака желудка, с частотой ответов около 21%. В попытке улучшить эту норму были применены комбинации препаратов; наиболее распространенным является 5-FU, Доксорубицин и Митомицин C (FAM) с частотой ответа 33% и приемлемой степенью токсичности.
Были опробованы другие комбинации лекарств, хотя продолжительность ответа и общая выживаемость, по сравнению с 5-ФУ в одиночку, существенно не различались. Кроме того, такие комбинации имели более высокую токсичность.
Больному назначают 3 курса до операции и 3 курса – после. Дооперационная химиотерапия при раке желудка потенциально может остановить рост опухоли и метастазов, создав благоприятные условия для последующей хирургии, а послеоперационная – снизить риск рецидивов. Позитивный результат видно по улучшению 5-летней выживаемости с 23% до 36%, по сравнению с пациентами, которые получили исключительно хирургическое лечение.
Лучевая терапия при раке кардиального отдела желудка
Также, как и химиотерапия, облучения перед операцией позволяют повысить выживаемость и снизить частоту локорегиональных рецидивов. Дозы, которые используют при карциномах желудка ровняются 30-40 Гр. Врач разделяет их на 15-20 фракций.
Лучевая терапия нередко проводится одноразово сразу после резекции, например, при нерадикальной операции. Ложе опухоли облучают высокой дозой радиации (20 Гр), чтобы уничтожить остаточные клетки.
По данным немецких исследователей сочетание неоадьювантной химиотерапии с лучевой терапией улучшает прогноз на 15-20%. Также комбинацию этих методов используют для нерезектабельных больных, что позволяет устранить симптомы и приостановить рост опухоли, тем самым продлив жизнь пациенту.
Метастазы и рецидив
По разным данным частота рецидивирования рака желудка составляет от 40 до 65%, что очень даже много. Вероятность возобновления недуга возрастает, если он был обнаружен в запущенной стадии, а также при нерадикальном выполнении лечения.
Метастазы при раке желудка распространяются очень быстро вследствие обширной сети лимфатических сосудов, пронизывающих стенки органа. От них лимфа течет к регионарным лимфоузлам и дальше – к печени, селезенке и другим органам. Во время диагностики врач должен тщательно обследовать лимфатические узлы и органы брюшной полости на наличие метастазов. Если находят раковые клетки хотя бы в 1 узле, то удаляют все регионарные лимфоузлы. Также подвергают резекции пораженные органы, если это возможно.
С каждым новым рецидивом выживаемость снижается примерно на 10-20%. Так, если ранее был обнаружен и пролечен рак 3 стадии, то после рецидива 5-летний рубеж преодолевают всего 9% больных, вместо 20%.
Прогноз при раке кардиального отдела желудка
Рак желудка в целом имеет плохие прогнозы по нескольким причинам. Во-первых, около 70-80% больных поступают к онкологам с 3 и 4 стадией, когда в лимфатической системе присутствуют метастазы. Во-вторых, большинству пациентов противопоказана радикальная операция по тем или иным причинам. В-третьих, карцинома склонна к рецидивам.
Из-за всех этих сложностей общий прогноз 5-летней выживаемости составляет 20-25%. Но, если взять отдельные случаи, то для больных карциномой кардиального отдела желудка 1-2 стадии, которая находится в поверхностном слое оболочки органа и не имеет метастазов, прогноз будет весьма хороший.
Пятилетняя выживаемость для лиц, проходящих эндоскопическую резекцию слизистой оболочки раннего рака желудка, как сообщается, достигает 95%.
Подведем итоги. Рак — излечимое заболевание, если во время его диагностировать! Для этого необходимо быть предельно внимательным к своему организму и при малейших отклонениях в его работе обращаться к специалистам.
Информативное видео:
Будьте здоровы!

Рак желудка – это злокачественная эпителиальная опухоль слизистой оболочки желудка. Признаками рака желудка служат снижение аппетита, похудание, слабость, боль в эпигастрии, тошнота, дисфагия и рвота, быстрое насыщение при приеме пищи, вздутие живота, мелена. Установлению диагноза способствует проведение гастроскопии с биопсией, рентгенографии желудка, УЗИ органов брюшной полости, эндосонографии, определение опухолевых маркеров, исследование кала на скрытую кровь. В зависимости от распространенности рака желудка производится частичная или тотальная резекция желудка; возможно проведение химиотерапии и лучевой терапии.
Общие сведения
Рак желудка – злокачественное новообразование, в большинстве случаев исходящее из железистых эпителиальных клеток желудка. Среди злокачественных опухолей желудка в 95% выявляются аденокарциномы, реже – другие гистологические формы – лимфомы, плоскоклеточный рак, лейомиосаркомы, карциноид, аденоакантомы. Мужчины болеют раком желудка в 1,7 раза чаще женщин; обычно заболевание развивается в возрасте 40-70 лет (средний возраст 65 лет). Рак желудка склонен к быстрому метастазированию в органы пищеварительного тракта, часто прорастает в соседние ткани и органы через стенку желудка (в поджелудочную железу, тонкий кишечник), часто осложняется некрозом и кровотечением. С током крови метастазирует преимущественно в легкие, печень; по сосудам лимфатической системе — в лимфоузлы.
Рак желудка
Причины рака желудка
В настоящее время гастроэнтерология недостаточно знает о механизмах развития и причинах возникновения рака желудка. Современная теория развития рака желудка предполагает, что заметную роль в его возникновении играет инфицированность Helicobacter Pylori. Среди факторов риска отмечают следующие: курение, хронический гастрит, операции на желудке, пернициозная анемия, генетическая предрасположенность. Состояниями с высоким риском развития рака является аденома желудка, атрофический гастрит, хроническая язва желудка.
Чаще всего рак развивается у лиц среднего возраста и старше, заболевают чаще мужчины. Однако отсутствие факторов риска не гарантирует полностью избегания рака желудка. Равно как и у людей с сочетанием нескольких канцерогенных факторов рак желудка возникает далеко не всегда.
Классификация рака желудка
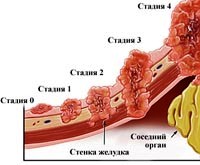
Рак желудка классифицируется по стадиям согласно международной классификации злокачественных новообразований: классификация TNM, где T – состояние (стадия развития) первичной опухоли (от нулевой стадии предрака до четвертой стадии прорастания опухоли в соседние ткани и органы), N – присутствие метастазов в региональных лимфоузлах (от N0- отсутствия метастазов, до N3 – заражения метастазами более 15 региональных лимфоузлов), M – наличие метастазов в отдаленных органах и тканях (М0 – нет, М1 – есть).
Симптомы рака желудка
Ранняя стадия развития рака желудка часто протекает без клинических проявлений, симптоматика начинает развиваться, как правило, уже при опухоли второй-третьей стадии (прорастание в подслизистые слои и далее).
С развитием заболевания выявляются следующие симптомы: боль в эпигастрии (первоначально умеренная), тяжесть в желудке после приема пищи, снижение аппетита и похудание, тошнота вплоть до рвоты (рвота, как правило, сигнализирует о снижении проходимости желудка – закупорке опухолью привратникового отдела). При развитии рака в области кардии возможна дисфагия (нарушение глотания).
На третьей стадии рака (когда опухоль поражает все слои стенки желудка вплоть до мышечного и серозного) возникает синдром раннего насыщения. Это связано со снижением растяжимости желудка.
При прорастании опухли в кровеносные сосуды могут возникать желудочные кровотечения. Следствия рака: анемия, снижение питания, раковая интоксикация приводят к развитию общей слабости, высокой утомляемости. Присутствие каких либо из вышеперечисленных симптомов не является достаточным для диагностирования рака желудка, таким образом могут проявляться и другие заболевания желудка и органов пищеварения. Диагноз «рак желудка» устанавливают только на основании данных исследования биоптата.
Однако выявления подобных симптомов требует немедленного обращения к врачу-гастроэнтерологу для прохождения обследования и максимально раннего обнаружения злокачественного новообразования.
Диагностика рака желудка
Единственным основанием для установления диагноза «рак желудка» является результаты гистологического исследования новообразования. Но для выявления опухоли, выяснения ее размеров, характеристики поверхности, локализации и осуществления эндоскопической биопсии проводят гастроскопию.
Наличие увеличенных лимфоузлов средостения и метастазов в легких можно выявить при рентгенографии легких. Контрастная рентгенография желудка визуализирует присутствие новообразования в желудке.
УЗИ органов брюшной полости проводят для выяснения распространения опухолевого процесса. С теми же целями (детальная визуализация новообразования) проводят мультиспиральную компьютерную томографию (МСКТ). В определении распространения злокачественного процесса помогает ПЭТ — позитронно-эмиссионная томография (вводимая в организм радиоактивная глюкоза собирается в тканях опухоли, визуализируя вышедший за пределы желудка злокачественный процесс).

МРТ живота. Большое эндофитное объемное образование в стенке тела желудка; метастаз в печени
При лабораторном исследовании крови выявляют специфические онкомаркеры. Кал проверяют на присутствие скрытой крови. Детальное исследование опухоли, возможность ее хирургического удаления определяют при диагностической лапароскопии, при этом также возможен забор биоптата для исследования.
Лечение рака желудка
Тактика лечебных мероприятий зависит от стадии развития рака желудка, размера опухоли, прорастания в соседние области, степени заселения злокачественными клетками лимфоузлов, поражения метастазами других органов, общего состояния организма, сопутствующих заболеваний органов и систем.
При раке желудка могут применять три основных методики лечения злокачественных образований: хирургическое удаление, химиотерапию и лучевую терапию. В большинстве случаев используется сочетание методик. Тактика лечения определяется специалистом-онкологом, после комплексного обследования пациента, получения рекомендаций смежных специалистов.
В случаях раннего выявления опухоли (на стадиях 0 и 1), когда метастазы отсутствуют, прорастание в стенку не достигает подслизистых слоев, возможно полное хирургическое удаление рака. Проводится удаление участка стенки желудка, пораженного раком, часть окружающих тканей, близлежащие лимфоузлы. Иногда, в зависимости от степени поражения желудка опухолью, производится частичная или тотальная резекция желудка.
После такого рода операций общий объем желудка заметно уменьшается, либо, если желудок полностью удален, пищевод соединяется с тонким кишечником напрямую. Поэтому пациенты после резекции желудка могут употреблять ограниченное количество пищи за один прием.
Лучевую терапию (облучение пораженных опухолью органов и тканей ионизирующим излучением) производят для остановки роста и уменьшения опухоли в предоперационном периоде и в качестве средства, подавляющего активность раковых клеток и уничтожения вероятных очагов рака после удаления опухоли.
Химиотерапия – медикаментозное подавление роста злокачественных образований. Комплекс химиотерапевтических препаратов включает в себя высокотоксичные средства, разрушающие опухолевые клетки. После операции по удалению злокачественного новообразования химиотерапию применяют для подавления активности оставшихся раковых клеток, чтобы исключить вероятность рецидива рака желудка. Зачастую химиотерапия комбинируется с лучевой терапией для усиления эффекта. Хирургическое лечения также, как правило, сочетается с тем или иным способом подавления активности раковых клеток.
Пациенты, страдающие раком желудка, должны хорошо, полноценно питаться на протяжении всего лечения. Организму, борющемуся со злокачественной опухолью, требуется большое количество белка, витаминов, микроэлементов, необходима достаточная калорийность суточного рациона. Трудности возникают в случае выраженного угнетения психики (апатии, депрессии) и отказа от пищи. Иногда возникает необходимость в парентеральном введении питательных смесей.
Осложнения рака желудка и побочные эффекты терапии
Тяжелые осложнения, значительно ухудшающие течение заболевания, могут быть как непосредственным результатом наличия злокачественной опухоли, так и стать следствием весьма тяжелопереносимых методов противоопухолевой терапии. При раке желудка зачастую возникают кровотечения из сосудов поврежденной стенки, что способствует развитию анемии. Крупные опухоли могут некротизироваться, ухудшая общее состояние организма выделением в кровь продуктов некротического распада. Потеря аппетита и усиленное потребление опухолевой тканью питательных веществ способствует развитию общей дистрофии.
Продолжительная лучевая терапия может способствовать развитию выраженного лучевого ожога, а так же лучевого дерматита и лучевой болезни. Побочными эффектами химиотерапии является общая слабость, тошнота (вплоть до регулярной рвоты), диарея, алопеция (облысение), сухость кожи, дерматиты, экзема, ломкость ногтей, деформация ногтевых пластин, расстройства половой сферы.
Одним из распространенных осложнений может быть присоединившаяся инфекция. Вследствие подавленного иммунитета течение инфекционного процесса может быть весьма тяжелым.
Прогноз и профилактика рака желудка
Рак желудка диагностируется, как правило, уже на стадии неизлечиваемой опухоли. Только в сорока процентах случаев выявляется новообразование, при котором есть вероятность излечения (рак на ранней стадии без метастазирования либо с метастазами в близлежащих лимфоузлах). Таким образом, при выявлении рака третьей и четвертой стадии, при его склонности к быстрому течению и осложнениям прогноз кране неблагоприятен.
Оперативное лечение в сочетании с тем или иным методом противоопухолевой терапии дает пятилетнюю выживаемость после операции у 12% пациентов. В случае раннего обнаружения рака (поверхностное распространение без прорастания в подслизистые слои стенки желудка) выживаемость увеличивается до 70% случаев. При озлокачествленной язве желудка вероятность выживаемости – от 30 до 50%.
Наименее благоприятный прогноз у неоперабельных опухолей, поразивших насквозь все слои желудочной стенки и проникших в окружающие ткани. Неблагоприятно течение рака, если выявлены метастазы в легких и печени. При неоперабельных опухолях желудка терапия направлена на облегчение симптомов и максимально возможное снижение скорости прогрессирования заболевания.
Основными мерами профилактики рака желудка являются: своевременное лечение заболеваний, которые являются предраковыми состояниями, регулярное правильное питание, отказ от курения. Значимой мерой в профилактике развития злокачественных новообразований является контроль состояния слизистой желудка и своевременное выявление зарождающихся опухолевых процессов.