Рак верхней трети желудка оперативно
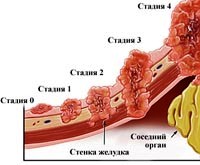

Рак желудка – это злокачественная эпителиальная опухоль слизистой оболочки желудка. Признаками рака желудка служат снижение аппетита, похудание, слабость, боль в эпигастрии, тошнота, дисфагия и рвота, быстрое насыщение при приеме пищи, вздутие живота, мелена. Установлению диагноза способствует проведение гастроскопии с биопсией, рентгенографии желудка, УЗИ органов брюшной полости, эндосонографии, определение опухолевых маркеров, исследование кала на скрытую кровь. В зависимости от распространенности рака желудка производится частичная или тотальная резекция желудка; возможно проведение химиотерапии и лучевой терапии.
Общие сведения
Рак желудка – злокачественное новообразование, в большинстве случаев исходящее из железистых эпителиальных клеток желудка. Среди злокачественных опухолей желудка в 95% выявляются аденокарциномы, реже – другие гистологические формы – лимфомы, плоскоклеточный рак, лейомиосаркомы, карциноид, аденоакантомы. Мужчины болеют раком желудка в 1,7 раза чаще женщин; обычно заболевание развивается в возрасте 40-70 лет (средний возраст 65 лет). Рак желудка склонен к быстрому метастазированию в органы пищеварительного тракта, часто прорастает в соседние ткани и органы через стенку желудка (в поджелудочную железу, тонкий кишечник), часто осложняется некрозом и кровотечением. С током крови метастазирует преимущественно в легкие, печень; по сосудам лимфатической системе — в лимфоузлы.

Рак желудка
Причины рака желудка
В настоящее время гастроэнтерология недостаточно знает о механизмах развития и причинах возникновения рака желудка. Современная теория развития рака желудка предполагает, что заметную роль в его возникновении играет инфицированность Helicobacter Pylori. Среди факторов риска отмечают следующие: курение, хронический гастрит, операции на желудке, пернициозная анемия, генетическая предрасположенность. Состояниями с высоким риском развития рака является аденома желудка, атрофический гастрит, хроническая язва желудка.
Чаще всего рак развивается у лиц среднего возраста и старше, заболевают чаще мужчины. Однако отсутствие факторов риска не гарантирует полностью избегания рака желудка. Равно как и у людей с сочетанием нескольких канцерогенных факторов рак желудка возникает далеко не всегда.
Классификация рака желудка
Рак желудка классифицируется по стадиям согласно международной классификации злокачественных новообразований: классификация TNM, где T – состояние (стадия развития) первичной опухоли (от нулевой стадии предрака до четвертой стадии прорастания опухоли в соседние ткани и органы), N – присутствие метастазов в региональных лимфоузлах (от N0- отсутствия метастазов, до N3 – заражения метастазами более 15 региональных лимфоузлов), M – наличие метастазов в отдаленных органах и тканях (М0 – нет, М1 – есть).
Симптомы рака желудка
Ранняя стадия развития рака желудка часто протекает без клинических проявлений, симптоматика начинает развиваться, как правило, уже при опухоли второй-третьей стадии (прорастание в подслизистые слои и далее).
С развитием заболевания выявляются следующие симптомы: боль в эпигастрии (первоначально умеренная), тяжесть в желудке после приема пищи, снижение аппетита и похудание, тошнота вплоть до рвоты (рвота, как правило, сигнализирует о снижении проходимости желудка – закупорке опухолью привратникового отдела). При развитии рака в области кардии возможна дисфагия (нарушение глотания).
На третьей стадии рака (когда опухоль поражает все слои стенки желудка вплоть до мышечного и серозного) возникает синдром раннего насыщения. Это связано со снижением растяжимости желудка.
При прорастании опухли в кровеносные сосуды могут возникать желудочные кровотечения. Следствия рака: анемия, снижение питания, раковая интоксикация приводят к развитию общей слабости, высокой утомляемости. Присутствие каких либо из вышеперечисленных симптомов не является достаточным для диагностирования рака желудка, таким образом могут проявляться и другие заболевания желудка и органов пищеварения. Диагноз «рак желудка» устанавливают только на основании данных исследования биоптата.
Однако выявления подобных симптомов требует немедленного обращения к врачу-гастроэнтерологу для прохождения обследования и максимально раннего обнаружения злокачественного новообразования.
Диагностика рака желудка
Единственным основанием для установления диагноза «рак желудка» является результаты гистологического исследования новообразования. Но для выявления опухоли, выяснения ее размеров, характеристики поверхности, локализации и осуществления эндоскопической биопсии проводят гастроскопию.
Наличие увеличенных лимфоузлов средостения и метастазов в легких можно выявить при рентгенографии легких. Контрастная рентгенография желудка визуализирует присутствие новообразования в желудке.
УЗИ органов брюшной полости проводят для выяснения распространения опухолевого процесса. С теми же целями (детальная визуализация новообразования) проводят мультиспиральную компьютерную томографию (МСКТ). В определении распространения злокачественного процесса помогает ПЭТ — позитронно-эмиссионная томография (вводимая в организм радиоактивная глюкоза собирается в тканях опухоли, визуализируя вышедший за пределы желудка злокачественный процесс).

МРТ живота. Большое эндофитное объемное образование в стенке тела желудка; метастаз в печени
При лабораторном исследовании крови выявляют специфические онкомаркеры. Кал проверяют на присутствие скрытой крови. Детальное исследование опухоли, возможность ее хирургического удаления определяют при диагностической лапароскопии, при этом также возможен забор биоптата для исследования.
Лечение рака желудка
Тактика лечебных мероприятий зависит от стадии развития рака желудка, размера опухоли, прорастания в соседние области, степени заселения злокачественными клетками лимфоузлов, поражения метастазами других органов, общего состояния организма, сопутствующих заболеваний органов и систем.
При раке желудка могут применять три основных методики лечения злокачественных образований: хирургическое удаление, химиотерапию и лучевую терапию. В большинстве случаев используется сочетание методик. Тактика лечения определяется специалистом-онкологом, после комплексного обследования пациента, получения рекомендаций смежных специалистов.
В случаях раннего выявления опухоли (на стадиях 0 и 1), когда метастазы отсутствуют, прорастание в стенку не достигает подслизистых слоев, возможно полное хирургическое удаление рака. Проводится удаление участка стенки желудка, пораженного раком, часть окружающих тканей, близлежащие лимфоузлы. Иногда, в зависимости от степени поражения желудка опухолью, производится частичная или тотальная резекция желудка.
После такого рода операций общий объем желудка заметно уменьшается, либо, если желудок полностью удален, пищевод соединяется с тонким кишечником напрямую. Поэтому пациенты после резекции желудка могут употреблять ограниченное количество пищи за один прием.
Лучевую терапию (облучение пораженных опухолью органов и тканей ионизирующим излучением) производят для остановки роста и уменьшения опухоли в предоперационном периоде и в качестве средства, подавляющего активность раковых клеток и уничтожения вероятных очагов рака после удаления опухоли.
Химиотерапия – медикаментозное подавление роста злокачественных образований. Комплекс химиотерапевтических препаратов включает в себя высокотоксичные средства, разрушающие опухолевые клетки. После операции по удалению злокачественного новообразования химиотерапию применяют для подавления активности оставшихся раковых клеток, чтобы исключить вероятность рецидива рака желудка. Зачастую химиотерапия комбинируется с лучевой терапией для усиления эффекта. Хирургическое лечения также, как правило, сочетается с тем или иным способом подавления активности раковых клеток.
Пациенты, страдающие раком желудка, должны хорошо, полноценно питаться на протяжении всего лечения. Организму, борющемуся со злокачественной опухолью, требуется большое количество белка, витаминов, микроэлементов, необходима достаточная калорийность суточного рациона. Трудности возникают в случае выраженного угнетения психики (апатии, депрессии) и отказа от пищи. Иногда возникает необходимость в парентеральном введении питательных смесей.
Осложнения рака желудка и побочные эффекты терапии
Тяжелые осложнения, значительно ухудшающие течение заболевания, могут быть как непосредственным результатом наличия злокачественной опухоли, так и стать следствием весьма тяжелопереносимых методов противоопухолевой терапии. При раке желудка зачастую возникают кровотечения из сосудов поврежденной стенки, что способствует развитию анемии. Крупные опухоли могут некротизироваться, ухудшая общее состояние организма выделением в кровь продуктов некротического распада. Потеря аппетита и усиленное потребление опухолевой тканью питательных веществ способствует развитию общей дистрофии.
Продолжительная лучевая терапия может способствовать развитию выраженного лучевого ожога, а так же лучевого дерматита и лучевой болезни. Побочными эффектами химиотерапии является общая слабость, тошнота (вплоть до регулярной рвоты), диарея, алопеция (облысение), сухость кожи, дерматиты, экзема, ломкость ногтей, деформация ногтевых пластин, расстройства половой сферы.
Одним из распространенных осложнений может быть присоединившаяся инфекция. Вследствие подавленного иммунитета течение инфекционного процесса может быть весьма тяжелым.
Прогноз и профилактика рака желудка
Рак желудка диагностируется, как правило, уже на стадии неизлечиваемой опухоли. Только в сорока процентах случаев выявляется новообразование, при котором есть вероятность излечения (рак на ранней стадии без метастазирования либо с метастазами в близлежащих лимфоузлах). Таким образом, при выявлении рака третьей и четвертой стадии, при его склонности к быстрому течению и осложнениям прогноз кране неблагоприятен.
Оперативное лечение в сочетании с тем или иным методом противоопухолевой терапии дает пятилетнюю выживаемость после операции у 12% пациентов. В случае раннего обнаружения рака (поверхностное распространение без прорастания в подслизистые слои стенки желудка) выживаемость увеличивается до 70% случаев. При озлокачествленной язве желудка вероятность выживаемости – от 30 до 50%.
Наименее благоприятный прогноз у неоперабельных опухолей, поразивших насквозь все слои желудочной стенки и проникших в окружающие ткани. Неблагоприятно течение рака, если выявлены метастазы в легких и печени. При неоперабельных опухолях желудка терапия направлена на облегчение симптомов и максимально возможное снижение скорости прогрессирования заболевания.
Основными мерами профилактики рака желудка являются: своевременное лечение заболеваний, которые являются предраковыми состояниями, регулярное правильное питание, отказ от курения. Значимой мерой в профилактике развития злокачественных новообразований является контроль состояния слизистой желудка и своевременное выявление зарождающихся опухолевых процессов.
Äàííûå îáúåêòèâíîãî èññëåäîâàíèÿ áîëüíîé, îáðàòèâøåéñÿ çà ìåäèöèíñêîé ïîìîùüþ ñ ïðîáëåìàìè â îáëàñòè æåëóäêà. Èññëåäîâàíèå îñíîâíûõ îðãàíîâ è ñèñòåì ïàöèåíòêè, îáîñíîâàíèå êëèíè÷åñêîãî äèàãíîçà ðàê àíòðàëüíîãî îòäåëà æåëóäêà. Ìåòîäû ëå÷åíèÿ áîëåçíè.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru/
Ìèíèñòåðñòâî çäðàâîîõðàíåíèÿ Ðåñïóáëèêè Áåëàðóñü
Áåëîðóññêèé ãîñóäàðñòâåííûé ìåäèöèíñêèé óíèâåðñèòåò
Êàôåäðà îíêîëîãèè
ÈÑÒÎÐÈß ÁÎËÅÇÍÈ
Êëèíè÷åñêèé äèàãíîç: Ðàê âåðõíåé òðåòè æåëóäêà, àäåíîêàðöèíîìà ñ ó÷àñòêàìè âíóòðèêëåòî÷íîãî ñëèçåîáðàçîâàíèÿ, T3N0M0, 2 ñòàäèÿ, G3.2 êë. ãðóïïà. Ðàê àíòðàëüíîãî îòäåëà æåëóäêà, ãèñòîëîãè÷åñêèé òèï àäåíîêàðöèíîìà, T 2 N0 M0, ñòàäèÿ 1â, G1.
Ñîïóòñòâóþùèå çàáîëåâàíèÿ: ÑÄ 2 òèï, èíñóëèííåçàâèñèìûé. ÈÁÑ, àòåðîñêëåðîòè÷åñêèé êàðäèîñêëåðîç, Àà 2 ñò, ðèñê 1, Àðòðîç ïðàâîãî êîëåííîãî ñóñòàâà 1-2 ñò. Óçëîâîé çîá.
Ïàñïîðòíàÿ ÷àñòü
ÔÈÎ: õõõõõõõõõõõõõõ
Âîçðàñò: 74 ãîäà (22.03.1941)
Ïðîôåññèÿ, ìåñòî ðàáîòû: ïåíñèîíåð, íå ðàáîòàåò
Àäðåñ: õõõõõõõõõõõõõõõõõõõõ
Äàòà ïîñòóïëåíèÿ: 30.09.2015
Äàòà âûïèñêè: ïðîäîëæàåò ëå÷åíèå â ñòàöèîíàðå
Äèàãíîç íàïðàâèâøåãî ó÷ðåæäåíèÿ: Ðàê âåðõíåé òðåòè æåëóäêà.
Êëèíè÷åñêèé äèàãíîç: Ðàê âåðõíåé òðåòè æåëóäêà, àäåíîêàðöèíîìà ñ ó÷àñòêàìè âíóòðèêëåòî÷íîãî ñëèçåîáðàçîâàíèÿ, T 3 N 0 M 0, 2 ñòàäèÿ, G 3. 2 êë.ãðóïïà. Ðàê àíòðàëüíîãî îòäåëà æåëóäêà, ãèñòîëîãè÷åñêèé òèï àäåíîêàðöèíîìà, T 2 N0 M0, ñòàäèÿ 1â, G1.
Ñîïóòñòâóþùèå çàáîëåâàíèÿ: ÑÄ 2 òèï, èíñóëèííåçàâèñèìûé. ÈÁÑ, àòåðîñêëåðîòè÷åñêèé êàðäèîñêëåðîç, Àà 2 ñò, ðèñê 1, Àðòðîç ïðàâîãî êîëåííîãî ñóñòàâà 1-2 ñò.
Æàëîáû áîëüíîãî
Ïàöèåíòà áåñïîêîèò âçäóòèå æèâîòà, ÷óâñòâî òÿæåñòè â æåëóäêå íå ñâÿçàííîå ñ ïðèåìîì ïèùè. Òàê æå îòìå÷àåò ïîõóäåíèå íà 7-8 êã çà ïîñëåäíèå 3 ìåñÿöà.
Èñòîðèÿ íàñòîÿùåãî çàáîëåâàíèÿ
Ñ÷èòàåò ñåáÿ áîëüíîé îêîëî ãîäà. Ñòàëà îòìå÷àòü ó ñåáÿ ÷óâñòâî òÿæåñòè â æåëóäêå, âçäóòèå. Çàìåòèëà, ÷òî ïîõóäåëà. Ñàìîñòîÿòåëüíî îáðàòèëàñü â ïîëèêëèíèêó ïî ìåñòó æèòåëüñòâà, ïðîøëà îáñëåäîâàíèå, áûëî âûïîëíåíî ÔÃÄÑ, íà êîòîðîì îáíàðóæåíî îáðàçîâàíèå â âåðõíåé òðåòè æåëóäêà. Áîëüíàÿ îòïðàâëåíà íà êîíñóëüòàöèþ è äîîáñëåäîâàíèå â ÌÃÊÎÄ, ãîñïèòàëèçèðîâàíà â 4 îíêîõèðóðãè÷åñêîå îòäåëåíèå.
Èñòîðèÿ æèçíè áîëüíîãî (anamnesisvitae)
Ðîäèëàñü â ñðîê.  ôèçè÷åñêîì è óìñòâåííîì ðàçâèòèè íå îòñòàâàëà îò ñâåðñòíèêîâ.
Âðåäíûå ïðèâû÷êè: íå êóðèò, àëêîãîëü óïîòðåáëÿåò ðåäêî â óìåðåííûõ êîëè÷åñòâàõ.
Ïåðåíåñåííûå çàáîëåâàíèÿ: ÎÐÂÈ, ÎÐÇ, äåòñêèå èíôåêöèè.  11 ëåò — àïïåíäýêòîìèÿ, â 2000 ãîäó äèàãíîñòè÷åñêàÿ ëàïàðîñêîïèÿ, ïëàñòèêà âëàãàëèùà ïî ïîâîäó íåäåðæàíèÿ ìî÷è. ×åðåïíî-ìîçãîâûõ òðàâì íå áûëî. Àëëåðãîàíàìíåç íå îòÿãîùåí. Òðàíôóçèîëîãè÷åñêèé àíàìíåç áåç îñîáåííîñòåé. Íàñëåäñòâåííîñòü — ñî ñëîâ ïàöèåíòêè, îòåö óìåð îò cr æåëóäêà, ìàòü óìåðëà îò ðàêà ïîäæåëóäî÷íîé æåëåçû. Ãèíåêîëîãè÷åñêèé àíàìíåç — ìåíîïàóçà ïîñëåäíèå 20 ëåò, 4 áåðåìåííîñòè, èç íèõ — 1 ðîäû, 3 àáîðòà â ãîñïèòàëüíûõ óñëîâèÿõ.
Æèëèùíî-áûòîâûå óñëîâèÿ óäîâëåòâîðèòåëüíûå. Ïèòàíèå äî ïîÿâëåíèÿ ïðèçíàêîâ íàñòîÿùåãî çàáîëåâàíèÿ ðåãóëÿðíîå, ïðåäïî÷òåíèé â äèåòå íå îòìå÷àåò.
Äàííûå îáúåêòèâíîãî èññëåäîâàíèÿ áîëüíîãî (statuspraesens)
Îáùåå ñîñòîÿíèå áëèæå ê óäîâëåòâîðèòåëüíîìó, ñîçíàíèå ÿñíîå. Ïîëîæåíèå áîëüíîãî àêòèâíîå. Âûðàæåíèå ëèöà îáû÷íîå. Âíåøíèé âèä ñîîòâåòñòâóåò ïàñïîðòíîìó âîçðàñòó. Òèï òåëîñëîæåíèÿ íîðìîñòåíè÷åñêèé, ðîñò 163 ñì, âåñ 65 êã, ÈÌÒ 24.4 êã/ì2. Òåìïåðàòóðà òåëà 36,6 ãðàäóñîâ.
Îêðàñêà êîæíûõ ïîêðîâîâ áëåäíî-ðîçîâàÿ. Êîæíûå ïîêðîâû íîðìàëüíîé âëàæíîñòè, ñûïè íåò. Òóðãîð êîæè ñíèæåí. Âèäèìûå ñëèçèñòûå è êîíúþíêòèâû íîðìàëüíîãî öâåòà.
Ïîäêîæíî-æèðîâàÿ êëåò÷àòêà ðàçâèòà óìåðåííî. Ïåðèôåðè÷åñêèõ îòåêîâ íåò.
Ïåðèôåðè÷åñêèå ëèìôàòè÷åñêèå óçëû íå ïàëüïèðóþòñÿ. Ìûøå÷íàÿ ñèñòåìà óìåðåííî ðàçâèòà, òîíóñ ìûøö íîðìàëüíûé, ñèëà ñíèæåíà, áîëåçíåííîñòü â ïîêîå è ïðè ïàëüïàöèè îòñóòñòâóåò. Ïðè íåïðîäîëæèòåëüíîé õîäüáå áîëü â ìûøöàõ ïðàâîé íîãè, ÷óâñòâî îíåìåíèÿ, ïðîõîäÿùåå â ïîêîå ÷åðåç 20 ìèíóò.
Êîñòè ñêåëåòà ñèììåòðè÷íî ðàçâèòû. Îòìå÷àåòñÿ ñóòóëîñòü. Áîëåçíåííîñòè ïðè ïàëüïàöèè è ïåðêóññèè íåò.
Âèçóàëüíî ñóñòàâû íå èçìåíåíû, äåôîðìàöèè íåò. Ïðè ïàëüïàöèè è äâèæåíèè áîëåçíåííîñòü, õðóñò è êðåïèòàöèÿ îòñóòñòâóþò. Àêòèâíûå è ïàññèâíûå äâèæåíèÿ â ñóñòàâàõ ñîõðàíåíû â ïîëíîì îáúåìå.  ïðàâîì êîëåííîì ñóñòàâå îòìå÷àåòñÿ íåçíà÷èòåëüíàÿ áîëåçíåííîñòü ïðè ïàññèâíûõ äâèæåíèÿõ, ñãèáàíèè è ðàçãèáàíèè.
Ãðóäíàÿ æåëåçà: ïàòîëîãè÷åñêèõ ïðèçíàêîâ íåò.
Ðåêòàëüíîå èññëåäîâàíèå: ïðÿìàÿ êèøêà — òîíóñ ñôèíêòåðà íîðìàëüíûé, áåç î÷àãîâûõ îáðàçîâàíèé.
Ñèñòåìà îðãàíîâ äûõàíèÿ.
Ôîðìà ãðóäíîé êëåòêè íîðìîñòåíè÷åñêàÿ. Îòìå÷àåòñÿ ñóòóëîñòü. Ïîëîæåíèå êëþ÷èö è ëîïàòîê ñèììåòðè÷íîå ñ îáåèõ ñòîðîí. Ãðóäíàÿ êëåòêà ñèììåòðè÷íàÿ. Âñïîìîãàòåëüíàÿ ìóñêóëàòóðà â äûõàíèè íå ó÷àñòâóåò.
Òèï äûõàíèÿ ñìåøàííûé. ×ÄÄ 18 â ìèíóòó.
Ãðóäíàÿ êëåòêà ýëàñòè÷íàÿ, áåçáîëåçíåííà ïðè ïàëüïàöèè. Ãîëîñîâîå äðîæàíèå íå èçìåíåíî.
Ïðè ñðàâíèòåëüíîé ïåðêóññèè íà ñèììåòðè÷íûõ ó÷àñòêàõ ãðóäíîé êëåòêè îïðåäåëÿåòñÿ ëåãî÷íîé çâóê.
Òîïîãðàôè÷åñêàÿ ïåðêóññèÿ
Âûñîòà ñòîÿíèÿ âåðõóøåê ëåãêèõ íàä êëþ÷èöåé ñïåðåäè,ñì | ñïðàâà | ñëåâà |
3 ñì âûøå êëþ÷èöû | 3 ñì âûøå êëþ÷èöû | |
Âûñîòà ñòîÿíèÿ âåðõóøåê ëåãêèõ ê ÓÏ øåéíîìó ïîçâîíêó ñçàäè,ñì | Íà óðîâíå îñòèñòîãî îòðîñòêà 7 øåéíîãî ïîçâîíêà | Íà óðîâíå îñòèñòîãî îòðîñòêà 7 øåéíîãî ïîçâîíêà |
Øèðèíà ïîëåé Êðåíèãà,ñì | 6 ñì | 6ñì |
Íèæíÿÿ ãðàíèöà ëåãêèõ ïî òîïîãðàôè÷åñêèì ëèíèÿì
îêîëîãðóäèííàÿ | 6 ðåáðî | — |
Ñðåäíåêëþ÷è÷íàÿ | 6 ðåáðî | — |
Ïåðåäíÿÿ ïîäìûøå÷íàÿ | 7 ðåáðî | 7 ðåáðî |
Ñðåäíÿÿ ïîäìûøå÷íàÿ | 8 ðåáðî | 8 ðåáðî |
Çàäíÿÿ ïîäìûøå÷íàÿ | 9 ðåáðî | 9 ðåáðî |
ëîïàòî÷íàÿ | 10 ìåæðåáåðüå | 10 ìåæðåáåðüå |
îêîëîïîçâîíî÷íàÿ | Îñòèñòûé îòðîñòîê 11 ãðóäíîãî ïîçâîíêà | Îñòèñòûé îòðîñòîê 11 ãðóäíîãî ïîçâîíêà |
Ýêñêóðñèÿ íèæíåãî ëåãî÷íîãî êðàÿ ïî òîïîãðàôè÷åñêèì ëèíèÿì íà âäîõå, âûäîõå
ñïðàâà | ñëåâà | |||||
âäîõ | âûäîõ | ñóììàðíî | âäîõ | âûäîõ | ñóììàðíî | |
ñðåäíåêëþ÷è÷íàÿ | 2 | 2 | 4 | — | — | — |
Ñðåäíÿÿ ïîäìûøå÷íàÿ | 3 | 3 | 6 | 3 | 3 | 6 |
ëîïàòî÷íàÿ | 1 | 1 | 2 | 2 | 2 | 4 |
Ïðè ñðàâíèòåëüíîé àóñêóëüòàöèè ëåãêîãî âûñëóøèâàåòñÿ âåçèêóëÿðíîå äûõàíèå, îñëàáëåííîå â íèæíå-ìåäèàëüíûõ îòäåëàõ.
Ñåðäå÷íî-ñîñóäèñòàÿ ñèñòåìà.
Âèçóàëüíî ñîñóäû øåè íå èçìåíåíû. Ïåðèôåðè÷åñêèå àðòåðèè: ïóëüñàöèÿ íà íèæíèõ êîíå÷íîñòÿõ: ñëåâà — áåäðåííàÿ — óäîâëåòâîðèòåëüíàÿ, ïîäêîëåííàÿ — îñëàáëåíà, òûëà ñòîïû — ÷åòêî íå îïðåäåëÿåòñÿ; ñïðàâà: áåäðåííàÿ — ðåçêî îñëàáëåíà, ïîäêîëåííàÿ — îñëàáëåíà, òûëà ñòîïû — ÷åòêî íå îïðåäåëÿåòñÿ.
Ïóëüñ íà ïðàâîé è ëåâîé ëó÷åâûõ àðòåðèÿõ îäèíàêîâûé, ðèòìè÷íûé, óäîâëåòâîðèòåëüíîãî íàïîëíåíèÿ è íàïðÿæåíèÿ. ×àñòîòà ïóëüñà — 74 â ìèíóòó.
Àðòåðèàëüíîå äàâëåíèå ïî ìåòîäó Êîðîòêîâà: 140/80 ìì.ðò.ñò. íà îáåèõ ðóêàõ.
Ïðè îñìîòðå îáëàñòü ñåðäöà áåç èçìåíåíèé. Ïàòîëîãè÷åñêîé ïóëüñàöèè â îáëàñòè ñåðäöà íå îáíàðóæåíî. Âåðõóøå÷íûé è ñåðäå÷íûé òîë÷êè âèçóàëüíî íå îïðåäåëÿþòñÿ.
Ïàëüïàöèÿ ñåðäöà: âåðõóøå÷íûé òîë÷îê ïàëüïèðóåòñÿ â ïÿòîì ìåæðåáåðüå íà 0,5 ñì êíóòðè îò ëåâîé ñðåäèííî-êëþ÷è÷íîé ëèíèè. Ñèìïòîì «êîøà÷üåãî ìóðëûêàíüÿ» íà âåðõóøêå è íà îñíîâàíèè ñåðäöà íå îïðåäåëÿåòñÿ.
Ïåðêóññèÿ ñåðäöà:
Ãðàíèöû îòíîñèòåëüíîé òóïîñòè ñåðäöà:
Ïðàâàÿ-4 ìåæðåáåðüå íà 4 ñì âïðàâî îò ïåðåäíåé ñðåäèííîé ëèíèè
Ëåâàÿ-5 ìåæðåáåðüå íà 8,5 ñì âëåâî îò ïåðåäíåé ñðåäèííîé ëèíèè
Âåðõíÿÿ-íà óðîâíå 3 ðåáðà ïî ëåâîé îêîëîãðóäèííîé ëèíèè.
Øèðèíà ñîñóäèñòîãî ïó÷êà ðàâíà 6 ñì.
Ïîïåðå÷íèê îòíîñèòåëüíîé òóïîñòè ñåðäöà ðàâåí 12,5 ñì.
Êîíôèãóðàöèÿ ñåðäöà íîðìàëüíàÿ, åå ãðàíèöû ïî îòíîøåíèþ ê ïåðåäíåé ñðåäèííîé ëèíèè ñëåäóþùèå:
ìåæðåáåðüÿ | ñïðàâà | Ñëåâà |
2-îå | 3 ñì | 3 ñì |
3-îå | 4 ñì | 5 ñì |
4-îå | 4 ñì | — |
5-îå | — | 8.5 ñì |
Ãðàíèöû àáñîëþòíîé òóïîñòè ñåðäöà:
Ïðàâàÿ — â 4 ìåæðåáåðüå ïî ëåâîìó êðàþ ãðóäèíû.
Ëåâàÿ — â 5 ìåæðåáåðüå íà 1,5 ñì êíóòðè îò ëåâîé ãðàíèöû îòíîñèòåëüíîé ñåðäå÷íîé òóïîñòè.
Âåðõíÿÿ — 4 ðåáðî ïî ëåâîé îêîëîãðóäèííîé ëèíèè.
Ïðè àóñêóëüòàöèè ñåðäöà òîíû ðèòìè÷íûå, ïðèãëóøåííûå. Îïðåäåëÿåòñÿ ñèñòîëè÷åñêèé øóì íà âåðõóøêå. ×àñòîòà ñåðäå÷íûõ ñîêðàùåíèé ñîñòàâëÿåò 74 â ìèíóòó.
Ñèñòåìà îðãàíîâ ïèùåâàðåíèÿ.
Ïðè îñìîòðå ïîëîñòè ðòà ñëèçèñòàÿ ïîëîñòè ðòà è çåâà áåç èçìåíåíèé. Ìèíäàëèíû íå óâåëè÷åíû. ßçûê âëàæíûé, ó êîðíÿ îáëîæåí áåëûì íàëåòîì.
Æèâîò îáû÷íîé ôîðìû, íå âçäóò, ðàâíîìåðíî ó÷àñòâóåò â àêòå äûõàíèÿ.
Ïðè ïîâåðõíîñòíîé îðèåíòèðîâî÷íîé ïàëüïàöèè æèâîò ìÿãêèé, íåñêîëüêî áîëåçíåííûé â ýïèãàñòðèè. Ìåòîäîì àóñêóëüòàòèâíîé ïàëüïàöèè «øîðîõà» íèæíÿÿ ãðàíèöà æåëóäêà îïðåäåëÿåòñÿ íà 4 ñì âûøå ïóïêà.
Ïåðêóòîðíî îïðåäåëÿåòñÿ òèìïàíè÷åñêèé çâóê âî âñåõ îòäåëàõ, æèäêîñòü â áðþøíîé ïîëîñòè íå îïðåäåëÿåòñÿ. Àóñêóëüòàòèâíî âûñëóøèâàåòñÿ àêòèâíàÿ ïåðèñòàëüòèêà êèøå÷íèêà.
Ïðè îñìîòðå îáëàñòè ïå÷åíè âèäèìûõ âûáóõàíèé íåò.
Ïåðêóññèÿ ïå÷åíè
Ëèíèè | Âåðõíÿÿ ãðàíèöà ïå÷åíè | Íèæíÿÿ ãðàíèöà ïå÷åíè |
Ïðàâàÿ ïåðåäíåïîäìûøå÷íàÿ | 7 ðåáðî | Íèæíèé êðàé ðåáåðíîé äóãè |
Ïðàâàÿ ñðåäíåêëþ÷è÷íàÿ | 6 ðåáðî | Íà 1 ñì íèæå êðàÿ ðåáåðíîé äóãè |
Ïðàâàÿ îêîëîãðóäèííàÿ | 6 ðåáðî | Íà 3 ñì íèæå êðàÿ ðåáåðíîé äóãè |
Ïåðåäíÿÿ ñðåäèííàÿ | — | Íà 4 ñì íèæå ìå÷åâèäíîãî îòðîñòêà |
Ëåâàÿ îêîëîãðóäèííàÿ ëèíèÿ | — | Íå âûõîäèò çà ëåâóþ îêîëîãðóäèííóþ ëèíèþ |
Ðàçìåðû ïå÷åíè ïî Êóðëîâó
Ëèíèè | Ðàçìåð ïå÷åíè ïî Êóðëîâó |
Ïðàâàÿ ñðåäíåêëþ÷è÷íàÿ | 10 ñì |
Ïåðåäíÿÿ ñðåäèííàÿ | 9 ñì |
Ëåâàÿ ðåáåðíàÿ äóãà | 8 ñì |
Ïå÷åíü ïàëüïèðóåòñÿ ïî êðàþ ðåáåðíîé äóãè.
Æåë÷íûé ïóçûðü íå ïàëüïèðóåòñÿ. Ñèìïòîìû Ìåðôè, Ãðåêîâà-Îðòíåðà îòðèöàòåëüíûå.
Ïðè îñìîòðå îáëàñòè ñåëåçåíêè âèäèìûõ âûáóõàíèé íåò. Ñåëåçåíêà íå ïàëüïèðóåòñÿ. Ñèìïòîìîâ ðàçäðàæåíèÿ áðþøèíû íà ìîìåíò îñìîòðà íåò.
Ñèñòåìà ìî÷åîòäåëåíèÿ.
Ïðè îñìîòðå îáëàñòè ïî÷åê ãèïåðåìèè è ïðèïóõëîñòè íåò. Ïî÷êè áèìàíóàëüíî â ãîðèçîíòàëüíîì è âåðòèêàëüíîì ïîëîæåíèè íå ïàëüïèðóþòñÿ. Ñèìïòîì ïîêîëà÷èâàíèÿ îòðèöàòåëüíûé ñ îáåèõ ñòîðîí. Ìî÷åâîé ïóçûðü ïåðêóòîðíî è ïàëüïàòîðíî íàä ëîáêîì íå îïðåäåëÿåòñÿ. Äèóðåç â äîñòàòî÷íûé.
Ýíäîêðèííàÿ ñèñòåìà.
Ùèòîâèäíàÿ æåëåçà íå ïàëüïèðóåòñÿ. Ñèìïòîìû Øòåëüâàãà, Åëëèíåêà, Êîõåðà îòðèöàòåëüíûå.
Êðîâåòâîðíàÿ ñèñòåìà
Ïðè îñìîòðå êîæè ãåìîððàãè÷åñêèå ñèìïòîìû (ïåòåõèè, ãåìàòîìû), òåëåàíãèýêòàçèè îòñóòñòâóþò. Ïåðèôåðè÷åñêèå ëèìôàòè÷åñêèå óçëû íå ïàëüïèðóþòñÿ. Ïðîáà «ùèïêà» îòðèöàòåëüíàÿ
Íåðâíàÿ ñèñòåìà.
Ñîçíàíèå ÿñíîå, îðèåíòèðîâàíà â ïðîñòðàíñòâå, âðåìåíè è ñîáñòâåííîé ëè÷íîñòè. Ïàìÿòü è ðå÷åâûå ôóíêöèè ñîõðàíåíû. Îáîíÿíèå, ñëóõ, çðåíèå, òàêòèëüíàÿ è òåìïåðàòóðíàÿ ÷óâñòâèòåëüíîñòü ñîõðàíåíû. Çðà÷êè ðàâíîâåëèêèå, ðåàêöèÿ íà ñâåò ñîäðóæåñòâåííàÿ. Ñóõîæèëüíûå ðåôëåêñû îäèíàêîâûå ñ îáåèõ ñòîðîí. Ïàòîëîãè÷åñêèõ èçìåíåíèé òîíóñà ìûøö, íåïðîèçâîëüíûõ äâèæåíèé, ïàòîëîãè÷åñêèõ ðåôëåêñîâ íåò.
Ìåñòíîå ïðîÿâëåíèå çàáîëåâàíèÿ (Status localis).
Æèâîò îáû÷íîé ôîðìû, íåçíà÷èòåëüíî óâåëè÷åí â îáúåìå çà ñ÷åò ïæê, âçäóò, ðàâíîìåðíî ó÷àñòâóåò â àêòå äûõàíèÿ, ïðè ïàëüïàöèè ìÿãêèé, íåñêîëüêî áîëåçíåííûé â ýïèãàñòðèè. Ìåòîäîì àóñêóëüòàòèâíîé ïàëüïàöèè «øîðîõà» íèæíÿÿ ãðàíèöà æåëóäêà îïðåäåëÿåòñÿ íà 4 ñì âûøå ïóïêà. Ïåðêóòîðíî îïðåäåëÿåòñÿ òèìïàíè÷åñêèé çâóê âî âñåõ îòäåëàõ, æèäêîñòü â áðþøíîé ïîëîñòè íå îïðåäåëÿåòñÿ. Àóñêóëüòàòèâíî âûñëóøèâàåòñÿ àêòèâíàÿ ïåðèñòàëüòèêà êèøå÷íèêà.
Ïðåäâàðèòåëüíûé äèàãíîç.
Îïóõîëü æåëóäêà? Îáîñòðåíèå õðîíè÷åñêîãî ãàñòðèòà? ßçâåííàÿ áîëåçíü æåëóäêà è ÄÏÊ?
Ïëàí äîïîëíèòåëüíîãî îáñëåäîâàíèÿ
æåëóäîê ïàöèåíòêà ðàê àíòðàëüíûé
Îáùèé àíàëèç êðîâè, îáùèé àíàëèç ìî÷è, áèîõèìè÷åñêèé àíàëèç êðîâè (áåëîê, êðåàòèíèí, ìî÷åâèíà, áèëèðóáèí, ãëþêîçà, K, Na, Ca, Cl, ÀËÒ, ÀÑÒ, àìèëàçà, ÙÔ), êîàãóëîãðàììà (À×ÒÂ, ÏÂ, ÒÂ, ôèáðèíîãåí, Rh-ôàêòîð, ãðóïïà êðîâè, ñåðîðåàêöèÿ íà ñèôèëèñ.
Ðåíòãåíîëîãè÷åñêîå èññëåäîâàíèå ÎÃÊ.
ÔÃÄÑ ñ ìíîæåñòâåííîé áèîïñèåé èç îïóõîëè, öèòîëîãè÷åñêîå è ãèñòîëîãè÷åñêîå èññëåäîâàíèå ìàòåðèàëà.
ÓÇÈ ÎÁÏ è çàáðþøèííîãî ïðîñòðàíñòâà.
Èññëåäîâàíèå ÝÊÃ.
Êîíñóëüòàöèÿ, òåðàïåâòà.
Äàííûå äîïîëíèòåëüíûõ ìåòîäîâ èññëåäîâàíèÿ (ëàáîðàòîðíûå è ñïåöèàëüíûå èññëåäîâàíèÿ)
Îáùèé àíàëèç êðîâè îò 30.09.2015 ã.
Ëåéêîöèòû Ýðèòðîöèòû Ãåìîãëîáèí Ãåìàòîêðèò Ñðåäíèé îáúåì ýðèòðîöèòà (MCV) Ñðåäíåå ñîäåðæàíèå ãåìîãëîáèíà â ýðèòðîöèòå (MCH) Ñðåäíÿÿ êîíöåíòðàöèÿ ãåìîãëîáèíà â ýðèòðîöèòå (MCHC) Òðîìáîöèòû Øèðèíà ðàñïðåäåëåíèÿ ýðèòðîöèòîâ (RDW) Íåéòðîôèëû Ëèìôîöèòû Ìîíîöèòû Ýîçèíîôèëû Áàçîôèëû | 5,85 * 10^9/L 2,07 * 10^12/L 112 g/L 48% 87,8 fL 30,7 pg 350 g/L 244 *10^9/L 14.7% 3.77* 10^9/L (64,4%) 1,03* 10^9/L (17,6%) 0,9* 10^9/L (15,4%) 0,12* 10^9/L (2,1%) 0,03* 10^9/L (0,5%) |
Çàêëþ÷åíèå: Àíåìèÿ ëåãêîé ñòåïåíè
Àíàëèç ìî÷è îáùèé îò 30.09.2015
Ôèçè÷åñêèå ñâîéñòâà: Öâåò Ìóòíîñòü Ðåàêöèÿ Îòíîñèòåëüíàÿ ïëîòíîñòü Õèìè÷åñêèå ñâîéñòâà: Áåëîê Ãëþêîçà Êåòîíîâûå òåëà Íèòðèòû óðîáèëèíîãåí Ìèêðîñêîïè÷åñêîå èññëåäîâàíèå: Ëåéêîöèòû | Ñîëîìåííî-æåëòûé ïðîçðà÷íàÿ Êèñëàÿ (5) 1015 ã/ë Îòðèö. îòðèö. Îòðèö. Îòðèö. +- íîðìà Îòðèö. |
Çàêëþ÷åíèå: íîðìà
Èññëåäîâàíèå ñèñòåìû ãåìîñòàçà îò 30.09.2015
À×ÒÂ, ñåê ÏÒ Ôèáðèíîãåí, ã/ë | 37,5 17,6 6,47 |
Çàêëþ÷åíèå: ïîâûøåíèå ñîäåðæàíèÿ ôèáðèíîãåíà
Áèîõèìè÷åñêîå èññëåäîâàíèå ñûâîðîòêè êðîâè îò 30.09.2015 ã.
Îáùèé áåëîê Ìî÷åâèíà Áèëèðóáèí îáùèé Êàëèé Íàòðèé Êàëüöèé | 73,8 ã/ë 3,7 ììîëü/ë 11,4 ìêìîëü/ë 5,5 ììîëü/ë 142 ììîëü/ë 2,5 ììîëü/ë |
Çàêëþ÷åíèå: ãèïåðêàëèåìèÿ
Ýëåêòðîêàðäèîãðàôè÷åñêîå èññëåäîâàíèå îò 01.09.2015 ã.
Ðèòì ñèíóñîâûé. Âåðòèêàëüíàÿ ÝÎÑ. Áëîêàäà ïåðåäíåé âåòâè ëåâîé íîæêè ïó÷êà Ãèñà. Èçìåíåíèÿ â ïåðåäíåé ñòåíêå ëåâîãî æåëóäî÷êà. ×ÑÑ 74 óä/ìèí.
Âèäåîýçîôàãîãàñòðîäóîäåíîñêîïèÿ îò 29.08.2015.
Ïèùåâîä ïðîõîäèì. Ñëèçèñòàÿ áëåäíî-ðîçîâàÿ. Êàðäèÿ ñìûêàåòñÿ. Æåëóäîê âîçäóõîì ðàçäóâàåòñÿ, ïðîñâåò äîñòàòî÷íûé. Ñîäåðæèìîå ìóòíîå, ïåíèñòîå, êîëè÷åñòâî óìåðåííîå. Ñêëàäêè ïðîäîëüíûå, ïåðèñòàëüòèêà ïðîñëåæèâàåòñÿ.
Ñëèçèñòàÿ æåëóäêà ãèïåðòðîôèðîâàíà â òåëå æåëóäêà, ãèïåðòðîôèÿ î÷àãîâàÿ, óìåðåííî â àíòðàëüíîì îòäåëå.  àíòðàëüíîì îòäåëå íà çàäíåé ñòåíêå áëèæå ê áîëüøîé êðèâèçíå îïðåäåëÿåòñÿ îïóõîëåâèäíîå îáðàçîâàíèå, ðàçìåðîì 2.0 íà 2.0 ñì, ïëîòíîå ïðè èíñòðóìåíòàëüíîé ïàëüïàöèè, áóãðèñòîå, ñëèçèñòàÿ ðûõëàÿ, ñ íàëåòîì ôèáðèíà. Âûïîëíåíà áèîïñèÿ èç îáðàçîâàíèÿ ¹1.
 âåðõíåé òðåòè æåëóäêà íà çàäíåé åãî ñòåíêå, îïðåäåëÿåòñÿ îïóõîëåâèäíîå îáðàçîâàíèå, âûñòóïàþùåå â ïðîñâåò æåëóäêà, áóãðèñòîå, ïëîòíîå ïðè èíñòðóìåíòàëüíîé ïàëüïàöèè, ñëèçèñòàÿ ñ íàëåòîì ôèáðèíà, ãåìàòèíà, ðàçìåð 5.0 íà 4.0 ñì. Âûïîëíåíà áèîïñèÿ ¹2.
Ïèëîðóñ ïðîõîäèì. Ëóêîâèöà ÄÏÊ ñðåäíèõ ðàçìåðîâ, ðàçäóâàåòñÿ âîçäóõîì, ñëèçèñòàÿ áëåäíî-ðîçîâàÿ. Â ïîñòáëüáàðíîì îòäåëå ñëèçèñòàÿ áëåäíîâàòàÿ, ðûõëàÿ, ïîëîæèòåëüíûé ñèìïòîì «ìàííîé êðóïû».
Çàêëþ÷åíèå: Ãàòñðèò õðîíè÷åñêèé, àíòðàëüíîãî îòäåëà, ñ íåçíà÷èòåëüíîé àòðîôèåé è î÷àãîâîé ãèïåðïëàçèåé. Ñòåïåíü àêòèâíîñòè ñëàáàÿ. Ëèìôîèäíàÿ èíôèëüòðàöèÿ óìåðåííàÿ. Î÷àãîâûé ôèáðîç ñîáñòâåííîé ïëàñòèíêè ñëèçèñòîé. Õåëèêîáàêòåð ïèëîðè íå îáíàðóæåí.
Áèîïñèÿ ¹1 — Àäåíîêàðöèíîìà æåëóäêà óìåðåííî-äèôôåðåíöèðîâàííàÿ, àëüâåîëÿðíî-ïàïèëëÿðíûé òèï, ñ î÷àãàìè íåêðîçà è ýðîçèðîâàíèåì. H. pylori íå îáíàðóæåí.
Áèîïñèÿ ¹2 — Àäåíîêàðöèíîìà æåëóäêà íèçêî äèôôåðåíöèðîâàííàÿ, àëüâåîëÿðíî-ïàïèëëÿðíûé òèï, ñîëèäíîãî ñòðîåíèÿ, ñ âíóòðèêëåòî÷íûì ñëèçåîáðàçîâàíèåì è èçúÿçâëåíèåì.
Ðåíòãåíîãðàôèÿ ÎÃÊ îò 30.09.2015
Ëåãî÷íûå ïîëÿ áåç èçìåíåíèé. Ëåãî÷íûé ðèñóíîê äîñòàòî÷íûé. Òåíü ñåðäöà íîðìàëüíîé êîíôèãóðàöèè, ñèíóñû ñâîáîäíû.
ÓÇÈ ùèòîâèäíîé æåëåçû, ÎÁÏ îò 01.10.2015
Íà óëüòðàçâóêîâîì èññëåäîâàíèè îðãàíîâ áðþøíîé ïîëîñòè ïàòîëîãè÷åñêèõ îáðàçîâàíèé ñî ñòîðîíû ïå÷åíè, ïîäæåëóäî÷íîé æåëåçû, îðãàíîâ ìàëîãî òàçà è ïî÷åê íå âûÿâëåíî.
Ùèòîâèäíàÿ æåëåçà
Ïðàâàÿ äîëÿ — 15*11*39 ìì
Ëåâàÿ äîëÿ — 14*9*38 ìì
 ïðàâîé äîëå óçåë ñ îáîäêîì «õàëî» 10*7 ìì
Çàêëþ÷åíèå: Óçëîâîé çîá.
Îáîñíîâàíèå äèàãíîçà
Îñíîâíîå çàáîëåâàíèå ðàñïîçíàíî íà îñíîâàíèè — æàëîá ïàöèåíòà íà ïåðèîäè÷åñêîå ÷óâñòâî òÿæåñòè è âçäóòèÿ æèâîòà, à òàê æå ïîõóäåíèÿ â êîðîòêèå ñðîêè íà 7-8 êèëîãðàìì, ïðè ñîõðàíåííîì ïðèâû÷íîì ðåæèìå ïèòàíèÿ.
Òàê æå íà îñíîâàíèè äàííûõ ÔÃÄ ñ ãèñòîëîãè÷åñêîãî èññëåäîâàíèÿ áèîïñèéíîãî ìàòåðèàëà èç äâóõ îáðàçîâàíèé âûÿâëåííûõ â æåëóäêå ïðè ïðîâåäåíèè ÔÃÄÑ — Àäåíîêàðöèíîìà æåëóäêà óìåðåííî-äèôôåðåíöèðîâàííàÿ, àëüâåîëÿðíî-ïàïèëëÿðíûé òèï, ñ î÷àãàìè íåêðîçà è ýðîçèðîâàíèåì. H. pylori íå îáíàðóæåí.
Áèîïñèÿ ¹2 — Àäåíîêàðöèíîìà æåëóäêà íèçêî äèôôåðåíöèðîâàííàÿ, àëüâåîëÿðíî-ïàïèëëÿðíûé òèï, ñîëèäíîãî ñòðîåíèÿ, ñ âíóòðèêëåòî÷íûì ñëèçåîáðàçîâàíèåì è èçúÿçâëåíèåì.
Íà óëüòðàçâóêîâîì èññëåäîâàíèè îðãàíîâ áðþøíîé ïîëîñòè mts íå âûÿâëåíû, ÷òî â ñîâîêóïíîñòè îïðåäåëÿåò õàðàêòåð è òàêòèêó ëå÷åíèÿ.
Ëå÷åíèå
Ââèäó îòñóòñòâèÿ îòäàëåííûõ ìåòàñòàçîâ îïóõîëè áîëüíîé ïîêàçàíî îïåðàòèâíîå ëå÷åíèå — ýêñòèðïàöèÿ æåëóäêà ñ ëèìôîäèññåêöèåé â îáúåìå Ä2.  ïîñëåîïåðàöèîííîì ïåðèîäå ïëàíèðóåòñÿ ïðîâåñòè êóðñ õèìèîòåðàïèè — Òåãàôóð ïî 800 ìã âíóòðü, 2 ðàçà â ñóòêè, èíòåðâàë ìåæäó êóðñàìè 2 íåäåëè, ôëóîðîóðàöèë 500ìã/ì2, â/â, ìåäëåííî. À òàê æå ñèìïòîìàòè÷åñêàÿ òåðàïèÿ, è ëå÷åíèå ñîïóòñòâóþùèõ çàáîëåâàíèé.
Ðàçìåùåíî íà Allbest.ru
…


