Пути проникновения инфекции в желчный пузырь
| 4 февраля 2017
- Размер шрифта:
- T
- T
- T

Инфекции желчного пузыря и инфекции желчных путей – это воспалительные заболевания, вызванные в большинстве случаев бактериями, иногда одноклеточными паразитами, простейшими. По статистике, чаще всего эти органы поражает именно кишечная палочка, а также стафилококки и стрептококки. Существует три вида болезней при наличии инфекции пузыря с желчью и одноимённых протоков — холецистит, холангит и холецистохолангит. Именно о них сегодня и пойдёт речь на этой странице «Популярно о здоровье». А именно о том, каковы их симптомы, и как производится лечение данных болезней.
Инфекции пузыря с желчью
Инфекции желчного пузыря и желчевыводящих путей
Все патологии желчного пузыря, имеющие инфекционную природу, объединяет острая боль, локализующаяся в правом подреберье, резкое повышение температуры, а также желтушность кожи. Больной нередко чувствует приступы тошноты, может появиться рвота. Присутствуют признаки интоксикации, а именно — слабость, головные боли, иногда ломота в мышцах. Если говорить об острых формах инфекционных болезней желчного пузыря, то все они развиваются стремительно. Сейчас мы подробно обсудим каждое заболевание, рассмотрим симптомы и методы лечения.
Острый холецистит
Острый холецистит – это сильный воспалительный процесс в желчном пузыре, он развивается обычно на фоне застоя желчи. Такой процесс чаще вызван закупоркой желчевыводящих путей камнем. В результате застоя происходит присоединение бактериальной инфекции и быстро развивается острое воспаление. Гораздо реже встречается острый холецистит, при котором камни в пузыре не обнаружены. Тогда воспаление развивается на фоне иных факторов – провокатором может послужить сепсис, сальмонеллёз, ожоговая болезнь или множественные тяжёлые заболевания других органов брюшины.
Симптомы:
• Боль под рёбрами справа.
• Горечь во рту.
• Тошнота, многократная рвота.
• Иногда желтушность кожи.
• Повышенная температура.
• Слабость, апатия, головная боль.
Особенности лечения острого холецистита
Больного обычно лечат в стационаре. Первоочерёдная задача медиков – снять приступ боли и остановить развитие воспаления. Внутривенно пациенту вводят антибиотики, спазмолитические средства и препараты, призванные вывести токсины из организма. Если состояние больного улучшается, впоследствии будут приняты меры для подготовки его к плановой операции — желчный пузырь будет удалён. Если воспаление не проходит, а состояние пациента усугубляется, то к оперативному вмешательству приступают экстренно.
Холангит
Холангит – это воспаление желчевыводящих путей, развивающееся также на фоне закупорки каналов и застоя желчи. Провокатором заболевания обычно выступают бактерии — энтерококки, кишечная палочка, клебсиеллы, а также простейшие – лямблии, шистосомы. Микроорганизмы проникают в данные протоки из желудка или кишечника. Застой желчи в результате движения камней или развития колонизации микроорганизмов и паразитов в протоках – основной фактор-провокатор болезни.
Симптомы острого холангита:
• Боль в правом подреберье, нередко отзывающаяся в шее или лопатке.
• Тошнота, рвота.
• Температура 38-39,5 градусов.
• Озноб, слабость, головная боль.
• В дальнейшем к симптомам присоединяется желтушность и сильный кожный зуд.
Лечение холангита
Лечение производится всегда в стационаре, оно включает в себя суточное голодание с последующей диетой, антибактериальную, противопаразитарную терапию (при выявлении колоний простейших и глистных инвазий). Больному вводят препараты для снятия интоксикации организма, а также спазмолитики. Если в ходе обследования выяснилось, что к закупорке протоков имеют отношение камни, то в дальнейшем пациент готовится к плановой операции. При неэффективности лечения или возникновении осложнений хирургическое вмешательство проводят экстренно.
Холецистохолангит
Название этой болезни происходит от двух слов – холецистит и холангит, из чего становится понятно, что здесь имеет место воспаление как желчного пузыря, так и одноимённых протоков. Чаще всего при холецистохолангите поражена ещё и паренхима печени.
К симптомам холецистохолангита относятся:
• Периодическая или постоянная ноющая боль, локализованная в верхней части правого подреберья.
• Мышечные и головные боли, вялость.
• Тошнота, рвота.
• Запоры.
• Горечь во рту.
• При пальпации увеличена печень.
Лечение холецистохоллангита
Лечение предполагает устранение основной причины болезни – её возбудителей. Больному назначают антибиотики, спазмолитики для снятия боли, холеретики (аллохол и другие), препараты для нормализации работы печени и противовоспалительные средства. Основное внимание уделяют соблюдению диеты, а также большой упор делается на витаминную и минеральную составляющую – назначают пить минеральные воды. Траволечение даёт неплохие результаты – рекомендовано употребление отваров календулы, бессмертника, плодов шиповника. По окончании терапии пациенту рекомендованы физиопроцедуры и курортно-санаторное лечение от двух раз в год.
Инфекции путей желчевыведения и желчного пузыря требуют безотлагательного лечения, так как могут быстро прогрессировать, вызывая тяжёлые осложнения – перитонит, свищ, острый панкреатит и другие. Все эти состояния опасны для жизни. Никогда не игнорируйте симптомы этих болезней, а сразу обращайтесь за медицинской помощью.
Ольга Самойлова, www.rasteniya-lecarstvennie.ru
1. Восходящим путем инфекция проникает из кишечника. Этому способствуют гипо‑ и ахлоргидрия, нарушение функции сфинктера Одди, экскреторная недостаточность поджелудочной железы.
2. Гематогенным путем инфекция может проникнуть в желчный пузырь из большого круга кровообращения по почечной артерии (чаще при хроническом тонзиллите и других поражениях рото‑ и носоглотки) или из кишечника по воротной вене. Способствует этому нарушение барьерной функции печени.
3. Лимфогенным путем инфекция попадает в желчный пузырь при аппендиците, воспалительных заболеваниях женской половой сферы, пневмонии и нагноительных процессах в легких.
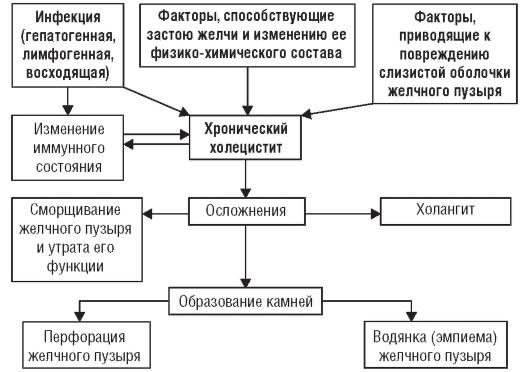
Благоприятные условия для развития попавшей в желчный пузырь инфекции создает застой желчи, обусловленный воздействием перечисленных причин. Застой желчи изменяет холатохолестериновый индекс (снижение уровня желчных кислот и увеличение концентрации холестерина), что способствует образованию холестериновых камней (рис. 3–5).

Рис. 3–5. Патогенез хронического бескаменного холецистита
В патогенезе хронического бескаменного холецистита имеют значение также факторы, приводящие к повреждению стенок желчного пузыря с травматизацией его слизистой оболочки, нарушением кровообращения и развитием воспаления. У ряда больных хроническим холециститом первично происходит повреждение слизистой оболочки желчного пузыря при нарушенном оттоке желчи, а инфекция присоединяется вторично.
Длительный воспалительный процесс, хронический очаг инфекции отрицательно влияют на иммунобиологическое состояние больных, снижают реактивность организма.
Больным хроническим холециститом свойственны специфическая и неспецифическая сенсибилизация к различным факторам внешней и внутренней среды, развитие аллергических реакций. В результате создается порочный круг: воспаление в желчном пузыре способствует поступлению в кровь микробных антигенов, что приводит к сенсибилизации, которая поддерживает хроническое течение холецистита и способствует его рецидивированию.
Если морфологические изменения развиваются только в слизистой оболочке желчного пузыря и носят катаральный характер, то функция желчного пузыря долгое время остается достаточно сохранной. Если же воспалительный процесс захватывает всю стенку желчного пузыря, то происходят утолщение и склероз стенки, сморщивание пузыря, утрачиваются его функции и развивается перихолецистит. Воспалительный процесс из желчного пузыря может распространиться на желчные ходы и привести к холангиту.
Помимо катарального воспаления, при холецистите может возникать флегмонозный или даже гангренозный процесс. В тяжелых случаях в стенке желчного пузыря образуются мелкие абсцессы, очаги некроза, изъязвления, которые могут вызвать перфорацию или развитие эмпиемы.
Длительный воспалительный процесс при нарушении оттока желчи, помимо образования камней, может привести к образованию воспалительных «пробок».
Эти «пробки», закупоривая пузырный проток, способствуют развитию водянки желчного пузыря и при бескаменной форме холецистита. Основные звенья патогенеза представлены на рис. 3–5.
Таким образом, при хроническом бескаменном холецистите могут развиваться следующие осложнения:
1. перихолецистит;
2. холангит;
3. перфорация желчного пузыря;
4. водянка;
5. эмпиема желчного пузыря;
6. образование камней.
Вследствие чрезвычайно тесной анатомической и физиологической связи желчного пузыря с близлежащими органами у больных хроническим холециститом поражаются печень (гепатит), поджелудочная железа (панкреатит), желудок и двенадцатиперстная кишка (гастрит, дуоденит).
Классификация
Общепринятой классификации хронического бескаменного холецистита не существует.
Желчный пузырь – это орган достаточно небольшого размера, представляющий собой резервуар грушевидной формы вместимостью 60-80 мл. Месторасположение желчного пузыря – на нижней поверхности правой доли печени, с которой данный орган связан желчевыводящими протоками. Основная функция желчного пузыря – аккумуляция производимой клетками печени желчи и выделение ее в кишечник для обработки поступающей пищи. Сквозь оболочки желчного пузыря производится абсорбционный процесс транспортировки солей, белков, аминокислот, сам орган продуцирует слизь и вырабатывает гормон антихолецистокинин.
Различные заболевания и дисфункции, патологические процессы, развивающиеся в желчном пузыре, могут негативно влиять не только на процесс пищеварения, но и на здоровье всего организма в целом. Отдельные болезни и патологии желчного пузыря без своевременной терапии заканчиваются летальным исходом.
Что такое желчный пузырь?
В структуре данного органа выделяют дно, тело и шейку, переходящую в пузырный проток с диаметром от 1 до 3 мм и длиной от 1 до 3 см. У большинства людей пузырный проток впадает в общий желчный под небольшим уклоном, способствующим оттоку желчи. Но у каждого пятого человека наблюдаются некоторые отклонения: от изменения угла и места впадения до спиралевидных заворотов вокруг общего печеночного протока, что нередко способствует развитию дискенизии и функциональному застою желчи в пузыре. Длина общего желчного протока также может варьироваться и влиять на эффективность функционирования органа.
Основные заболевания и патологии желчного пузыря
Среди заболеваний желчевыводящей системы большинство связано с нарушениями функции органа из-за неправильного состава рациона или несоблюдения времени питания.
Холелитиаз
Холелитиаз или желчекаменная болезнь сопровождается образованием камней-конкрементов в полости желчного пузыря или желчевыводящих путей. Среди основных причин развития ЖКБ выделяют перенасыщение состава желчи холестерином, дискинезию органа, приводящую к застойным явлениям, желчную гипертензию вследствие нарушения вывода желчи и инфекционные процессы.
Статистически данному заболеванию желчной системы более всего подвержены женщины старше 40 лет, со светлыми волосами и кожей, имеющие в анамнезе беременность и с наличием избыточной массы тела. У мужчин желчекаменная болезнь чаще развивается в более пожилом возрасте или при склонности к алкоголю и избыточному количеству в диете блюд с высоким содержанием холестерина.
Длительный бессимптомный период холелитиаза, игнорирование первых признаков заболевания могут приводить к развитию болезни до стадии острого приступа и необходимости срочной госпитализации для консервативного или оперативного лечения.
Дискинезия желчных протоков
Дискинезия или нарушение функции сокращения желчного пузыря и/или желчевыводящих путей развивается на фоне неправильного питания с длительными перерывами между приемами пищи, а также при повышенных нагрузках на нервную систему и психику, стрессе.
Заболевание проявляется в периодических болевых ощущениях в области правого подреберья и явлениями диспепсии: чередовании отсутствия дефекации с жидким стулом, что происходит из-за недостаточного поступления желчи в кишечник.
Холецистит
У 90% пациентов с холециститом болезнь развивается на фоне холелитиаза, при котором конкременты раздражают оболочки желчного пузыря, способствуют повышению давления внутри органа, проникновению патогенных организмов внутрь, что вызывает воспалительные и некротические процессы.
У 10% людей с острым холециститом диагностируют хроническую бескаменную форму холецистита, при которой воспалительный процесс внутренней оболочки желчного пузыря протекает без образования конкрементов. К основным причинам данного заболевания относят:
- бактериальную инфекцию (размножение кишечной палочки, энтерококков, стрептококков, стафилококков, протея, а также анаэробных видов патогенных микроорганизмов);
- паразитозы кишечника;
- аллергические реакции организма, как пищевая аллергия, так и аэрогенная;
- болезни органов желудочно-кишечного тракта воспалительного характера, в особенности панкреатит, гепатит;
- затруднения оттока желчи, гипертензия.
Холангит
В острой и хронической форме характеризуется воспалением желчных путей. Как правило, холангит возникает как осложнение основного заболевания, когда инфекция или механическая травматизация при движении камней, оперативном вмешательстве вызывают сужение, рубцевание, замещение основной ткани протоков фиброзной.
Выделяют обструктивную, рецидивирующую, вторичную склерозирующую, бактериальную формы заболевания. При гнойной или бактериальной разновидности приступ развивается в течение нескольких суток и при отсутствии своевременного лечения смертность достигает 40%.
Злокачественные опухолевые образования в желчном пузыре
Рак данного органа в 80-100% случаев возникает как осложнение хронических воспалительных процессов, поражающих оболочки желчного пузыря и его протоки. Заболевание характеризуется ранним и быстрым метастазированием окружающих тканей и органов.
Что означает повышенный билирубин в крови?
Симптоматика основных заболеваний желчного пузыря
Клиническая картина и симптомы заболеваний различаются не только в зависимости от болезни, но и от ее стадии и формы. Для острых приступов большинства болезней желчного пузыря характерны болевые ощущения в правом боку и/или области правого подреберья с иррадиацией (распространением) на спину справа вплоть до плеча и ключицы. Диспепсические явления выражаются в тошноте, периодической или многократной рвоте. Мышцы живота справа напряжены под правыми ребрами или в целом с правой стороны брюшины.
Различия в симптомах заболеваний:
| Вид симптома | Холелитиаз (ЖКБ) в острой форме | Хроническая форма холецистита | Дискенезия | Холангит | Раковые опухоли |
| Боль или дискомфорт | Острая боль в правом пореберье после нарушения диеты | Дискомфорт, тяжесть, «ноющая» боль при несоблюдении правил питания | При повышении давления желчи: острая боль по 10-15 минут. При сниженном давлении: ноющая боль, тяжесть справа в животе | Острые болевые ощущения приступообразного характера, способные спровоцировать потерю сознания | Ноющая тупая боль на выраженной стадии развития |
| Зуд кожных покровов | Присутствует | Присутствует | Отсутствует | Присутствует | Отсутствует |
| Гипертермия, лихорадочное состояние | Гипертермия до 40°С, озноб, повышенное потоотделение | В 60% случаев не наблюдается | Субфебрильная температура тела | Гипертермия до 40°С, озноб, повышенное потоотделение | Субфебрильная температура тела |
Диагностические методики и расшифровка лабораторных показателей при заболеваниях желчных путей и пузыря
Основными способами первичной диагностики заболеваний, поражающих желчный пузырь и желчевыводящие протоки, являются сбор анамнеза, пальпация области брюшины, лабораторное исследование крови и ультразвуковое исследование органа. При необходимости применяют лапароскопический метод диагностики, как правило, при патологической форме холецистита и раковых новообразованиях.
Какие сдвиги в формуле крови соответствуют заболеваниям желчного?
| Отклоняющийся от нормы показатель | Возможный признак заболевания |
| Повышенный несвязанный билирубин | Вероятно наличие механической желтухи как симптома желчекаменной болезни, холангита, холецистита, обтурации, травмы, новообразования в пузыре и желчных путях |
| Провышенный конъюгированный билирубин | Признак гемолитической анемии, генетически обусловленных аномалий развития |
| Повышенные показатели АСТ, АЛТ | Наличие воспалительного и/или некротического процессов в клетках печени, что характерно для гепатитов, холелитиаза, холецистита, раковых опухолей |
| Повышенная щелочная фосфатаза | Признак застойных явлений в печеночных тканях и полости желчного пузыря, характерных для желчекаменной болезни и хронической формы холецистита |
Диета как основа лечения и профилактики
Базовые принципы терапии заболеваний гепатобилиарной системы основаны на соблюдении принципов питания. Без строгого следования правилам составления рациона медикаментозная терапия не будет способствовать полному выздоровлению. Что можно есть при наличии болезней и патологий пузыря и желчевыводящих протоков?
- исключается жирная, острая пища, жареные блюда, алкогольные и газированные напитки;
- питание должно быть своевременным и дробным, не реже 4-6 раз в день, с обязательным включением в меню теплой пищи;
- рекомендуются каши из овсяной, рисовой, манной круп, овощные супы, нежирные разновидности мяса, птицы, рыбы, приготовленные в воде, на пару, в запеченном виде, молочные и кисломолочные продукты с невысоким содержанием жира;
- следует избегать крепкого чая, кофе, какао, отдавая предпочтение компотам, нектарам, травяным чаям;
- рекомендуется включение в питание растительных масел первого холодного отжима: оливкового, льняного и т. п.
Медикаментозная терапия выбирается на основе общих клинических и индивидуальных особенностей течения болезни. Могут быть назначены ферментосодержащие варианты, средства для обезболивания, спазмолитические препараты, медикаменты для рассасывания камней или с противобактериальным действием. Выбор лекарственного средства осуществляется лечащим врачом.

