Проверить желчный пузырь ребенку

Почти каждая мама сталкивалась с проблемами работы желудочно-кишечного тракта у своего ребенка. Нарушения в пищеварении проявляются запорами, поносом, тошнотой, рвотой, вздутием живота и болями. Такие симптомы могут быть вызваны нарушениями в работе желчного пузыря у детей. Точный диагноз должен поставить гастроэнтеролог на основе клинических, лабораторных и инструментальных обследований.
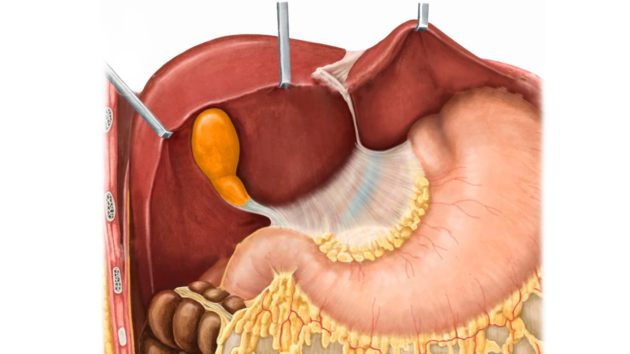
Желчный пузырь у детей является органом пищеварения, в котором часто происходят дисфункции. Рассмотрим основные заболевания желчного пузыря в детском возрасте, их диагностику и лечение.
Функции желчного пузыря
В норме желчный пузырь у детей выполняет ряд функций: выработка, хранение желчи, а также ее выброс в просвет тонкого кишечника. При поступлении пищи в желудок мозг получает сигнал о том, что началось пищеварение. Происходит опустошение желчного пузыря, а тонкий кишечник благодаря желчи начинает активнее переваривать пищу.
Желчь у детей запускает и поддерживает несколько ферментативных процессов: нейтрализует пепсин, содержащийся в соке желудка, участвует в синтезе мицелл, увеличивает производство гормонов в кишечнике, предупреждает слипание белковых молекул и бактерий, эмульгирует жиры. Также она увеличивает образование слизи, усиливает моторику органов пищеварения и участвует в переваривании белков.
Кроме пищеварительной функции, желчный пузырь выполняет защитную: его ферменты нейтрализуют яды и токсины, поступающие в организм с пищей. Некоторые метаболические процессы проходят с участием этого органа.
Какие могут быть заболевания желчного пузыря у детей?
Заболевания желчного пузыря у детей подразделяются на несколько групп, в основе классификации лежат провоцирующие их причины:
- Функциональные – сбои в работе желчного пузыря и его сфинктеров из-за неправильного сокращения (слишком сильного или слабого, несогласованного и т. д.). К этой группе относятся различные дискинезии: гипер- и гипокинетические, гипер- и гипотонические.
- Воспалительные – заболевания, протекающие с острым, хроническим, рецидивирующим или латентным воспалительным, а иногда и инфекционным процессом. К воспалениям желчного пузыря у ребенка относится холецистит, холангит, холецистохолангит.
- Обменные – заболевания, вызванные нарушением метаболизма билирубина, желчных кислот и холестерина, приводящие к образованию камней в протоках. К этой группе относится желчнокаменная болезнь.
- Аномалии в развитии – врожденные структурные и функциональные изменения, приводящие к нарушению вывода желчи, развитию патологических процессов. При диагностике выявляются случаи с отсутствием желчного пузыря, его гипоплазией, внутрипеченочное или блуждающее расположение, наличие добавочного желчного пузыря и внутрипузырных перегородок, дивертикул органа, атрезия и кистозное расширение его протоков.
- Паразитарные – вызываются заселением желчного пузыря плоскими червями или лямблиями. К таким заболеваниям относятся описторхоз (сибирская двуустка), фасциолез (печеночная двуустка), клонорхоз (китайская двуустка), дикроцелиоз (ланцетовидная двуустка), лямблиоз (лямблии).
- Опухоли – новообразования в желчном пузыре. Встречаются редко.
Болезни желчного пузыря и желчных путей у детей возникают по различным причинам. Но немаловажную роль в появлении многих из них играет гиподинамия и нарушения в питании.
Особенности проявления заболеваний в детском возрасте
Симптомы болезни желчного пузыря у детей могут варьироваться, но в целом они схожи:
- ребенок жалуется на боль в подреберье, которая становится сильнее после еды;
- ребенка тошнит желчью, появляется метеоризм, запоры или понос;
- появляются жалобы на горечь во рту;
- язык становится малиновым, а моча ярко-желтой, коричневатой;
- кал становится светлее обычного;
- кожа и глазные склеры приобретают желтушность.
При обнаружении нескольких симптомов из списка, особенно если ребенка тошнит желчью, необходимо обратиться к врачу-гастроэнтерологу. Важно своевременно провести диагностику и лечение, чтобы избежать последствий заболевания желчного пузыря у детей.
Диагностика
После первичного осмотра и опроса врач принимает решение о проведении тех или иных диагностических процедур.
В зависимости от клинической картины, могут потребоваться данные следующих обследований:
- биохимического анализа крови;
- УЗИ печени и желчного пузыря;
- дуоденального зондирования;
- пальпации области желчного пузыря;
- холицестографии.
Ультразвуковое исследование придется выполнить не один раз: контрольные процедуры необходимы в ходе лечения и в период восстановления. Для назначения медикаментов могут потребоваться данные специальных тестов.
Лечение
Лечение желчного пузыря у детей обязательно должно сопровождаться соблюдением диеты. Ограничения в питании помогают быстро облегчить состояние еще до того, как начнут действовать медикаменты. Из ежедневного рациона необходимо исключить жирные, жареные, копченые, острые, соленые продукты и блюда.
Также нужно отказаться от газированных напитков и кондитерских изделий с жирным кремом.
Некоторые заболевания, например, застои в желчном пузыре у детей, требуют выполнения физических упражнений и ежедневной умеренной физической активности. Важно, чтобы нагрузка была динамической, а не статической. Подойдут различные скручивания, приседания, наклоны, подъемы ног и туловища.
Медикаментозное лечение подбирается врачом индивидуально. Прием лекарств помогает быстро устранить боль, особенно острую, восстанавливает отток желчи. При функциональных заболеваниях могут быть назначены спазмолитики и препараты, оказывающие влияние на вегетативный отдел нервной системы. При холецистите и холангите – противовоспалительные и желчегонные средства, антибиотики. Паразитарные заболевания требуют приема нитрофуранов, бензимидазолы, нитромидазолы и других средств аналогичного действия. В некоторых случаях назначается прием энтеросорбентов.
Тяжелые формы отдельных патологий, например, опухоль или киста общего желчного протока у детей, могут потребовать хирургического вмешательства. Но чем раньше выявлено заболевание, тем больше шансов, что устранить его можно будет консервативными методами.
Последствия
Своевременно начатое лечение заболеваний желчного пузыря позволяет избежать многих последствий. Поэтому, если обнаружены какие-то симптомы нарушений – ребенка вырвало желчью или он жалуется на боли в боку – не стоит оставлять это без внимания. Некоторые болезни проявляют себя не постоянно, а периодически, или вообще протекают скрыто. Если симптомы отступили, это еще не значит, что «само прошло».
Когда лечение начато с опозданием или проводится неправильно, возможен переход заболевания в хроническую форму. Она характеризуется вялым течением и трудно поддается лечению. Хроническое воспаление желчного пузыря у ребенка может распространиться на органы, расположенные рядом. Если вовлечен желудок, появляется изжога, тошнота, понос или запор. Вскоре все это начинает отражаться на работе нервной системы: ребенок становится раздражительным, плаксивым, нарушается сон.
Профилактика
Профилактические мероприятия направлены на восстановление функций желчного пузыря, а в случае его удаления – на налаживание выработки желчи печенью.
Они включают в себя:
- соблюдение правил питания, которые могут представлять собой некоторые ограничения или строгую диету, в зависимости от стадии болезни;
- умеренные физические нагрузки: ежедневная утренняя зарядка и пешие прогулки, несколько раз в неделю – посещение уроков физкультуры, спортивные игры;
- употребление минеральных вод (Нарзан, Ессентуки, Карловы Вары и др.);
- употребление специальных травяных чаев (душица, полынь, зверобой, мята – после консультации с врачом);
- курортное лечение.
Чем сильнее выражено заболевание, тем больше необходим контроль врача даже при проведении профилактических мероприятий. В некоторых случаях требуется периодическое УЗИ для отслеживания изменений в желчном пузыре, например, если у ребенка он имеет изогнутую форму.
Если ребенок жалуется на боли в боку, у него появились нарушения пищеварения, желтушность кожи, то необходимо обратиться к гастроэнтерологу. Эти симптомы сигнализируют о нарушении в работе желчного пузыря или печени. Чем раньше будет начато лечение, тем больше вероятность, что оно пройдет успешно и без хирургического вмешательства.
Автор: Ольга Ханова, врач,
специально для Zhkt.ru
Полезное видео о заболеваниях желчного пузыря у детей
Изменить город
Клиники Москвы

Он Клиник
Многопрофильный медицинский центр
Первичная стоимость приёма — низкая

МедЦентрСервис
медицинская клиника
Первичная стоимость приёма — высокая
По статистике, заболевания желчного пузыря диагностируют у 300 человек из 100000. Многие пациенты жалуются на частую тошноту, горький привкус во рту, расстройства пищеварения. При возникновении этих проблем стоит обратиться к врачу.
Многих пациентов интересует вопрос о том, как проверить желчный пузырь. Доктор назначит необходимые исследования и установит диагноз. Главное, найти квалифицированного специалиста, который проведёт тщательную диагностику, предоставит точные результаты.
Основные сведения
Желчный пузырь (ЖП) – это небольшой грушевидный орган, который размещается под печенью. Печень постоянно вырабатывает желчь, которая поступает в ЖП и 12-перстную кишку по желчным ходам.

Желчный пузырь размещается под печенью
При расстройствах функциональности билиарной системы (ЖП и желчные протоки) желчь проникает в кишечник или поджелудочную железу. Чаще всего это происходит при закупорке желчевыводящих протоков конкрементами. А ведь печёночный секрет способен разрушить любые органы.
В норме гепатоциты вырабатывают коричневую или зеленоватую жидкость с горьким вкусом, это и есть желчь. После проникновения пищи из желудка в кишечник стенки ЖП сокращаются, а по желчным путям выделяет секрет в 12-перстную кишку, где она расщепляет некоторые компоненты печени.
Под воздействием негативных факторов возникает воспаление ЖП. Заболевания органов билиарного тракта провоцируют нарушения функциональности печени, расстройства пищеварения и общего состояния.
Основной признак болезней ЖП – это выраженная боль справа под рёберами, которая иррадиирует в желудок. Кроме того, повышается вероятность горечи во рту, после которой появляется горький привкус. Больной страдает от расстройства пищеварения и нарушения естественной бактериальной флоры. Иногда появляются расстройства мочеиспускания или запор.
Часто во время приступа кожа и белки глаз приобретают жёлтый оттенок. Этот признак исчезает самостоятельно после его окончания. Поэтому при возникновении тошноты, дискомфорта или боли в правой части живота следует принимать меры.
Лабораторные исследования
Пациентов с патологиями ЖП интересует вопрос о том, какие анализы будут проводить. Лабораторное исследование крови – это важный этап в диагностике заболеваний билиарного тракта. Во время процедуры изучают специфичные маркеры печени и ЖП. Главный исследуемый маркер – это билирубин (желчный пигмент), который скапливается в моче и крови, провоцирует желтушность. После получения результатов доктор принимает решение о том, какие исследования будут проводиться дальше для постановки диагноза.

С помощью лабораторных исследований можно выявить состояние органов билиарного тракта
Анализы для выявления заболеваний билиарной системы:
- Клиническое исследование крови. Этот метод диагностики позволит выявить происходящие в организме изменения. Таким образом можно обнаружить воспаление ЖП. Но чтобы установить диагноз, стоит провести другие анализы.
- Биохимия крови. Это исследование включает несколько анализов, которые необходимо провести, чтобы оценить состояние ЖП и желчевыводящих протоков. Важно выявить концентрацию билирубина, а особенно его связанной формы. Если его количество повысилось, то необходимо провести тщательное медицинское исследование. Кроме того, важно выявить уровень общего билирубина (связанная и несвязанная форма). Этот показатель поможет выявить камни в органах желчевыводящей системы. Кроме того, с его помощью определяют концентрацию холестерина, протеина. На основе этих показателей можно выявить расстройства функциональности печени.
- ОАМ (общий анализ мочи). С помощью данного исследования тоже можно оценить состояние организма, выявить различные заболевания на ранней стадии. Если урина потемнела, то это свидетельствует о повышении концентрации билирубина. При появлении подобного симптома необходимо обращаться к доктору. Он свидетельствует о патологиях гепатобилиарного тракта, которые грозят опасными последствиями.
Чтобы оценить работу ЖП, необходимо выявить количество уробилина (производное билирубина) в моче. Если его концентрация снизилась или вещество отсутствует, то этот признак указывает на то, что отток печёночного секрета из ЖП в кишечник нарушился. Как правило, это происходит при закупорке желчных ходов конкрементами или при их спазме.
Копрограмма – это исследование каловых масс человека. С помощью этого метода диагностики можно выявить функциональные расстройства органов ЖКТ. Вследствие закупорки желчевыводящих протоков испражнения человека обесцвечиваются и приобретает жирную консистенцию. Это происходит из-за того, что без желчи липиды из пищи не расщепляются и не усваиваются организмом. Как следствие, кал приобретает жирный блеск. Кроме того, печёночный секрет содержит стеркобилин (предшественник билирубина), который придаёт экскрементам характерный окрас. Если стеркобилин отсутствует, то это указывает на закупорку желчных каналов или заболевания печени.
Кроме того, для выявления патологий ЖП исследуют следующие маркеры: щелочная фосфотаза, С-реактивный белок, аспартатаминотрансферза (АсАТ), аланинаминотрансфераза (АлАТ). Повышение концентрации первого вещества свидетельствует о болезнях ЖП и печени. Количество С-реактивного белка увеличивается при воспалении. А с помощью последних двух маркеров можно оценить функциональность печени.
Дуоденальное зондирование
Это информативный метод исследования, с помощью которого можно оценить состояние билиарной системы. Диагностика заключается в том, что врач собирает желчь и выявляет время, на протяжении которого она выделялась. При этом медики обращают внимание на её консистенцию, оттенок, количество, выявляют, есть ли в ней примеси и включения. Если белые хлопья присутствуют, то её отправляют на микробиологический анализ. Это необходимо, чтобы выявить бактериальные компоненты, которые спровоцировали заболевание. Кроме того, этот анализ позволит определить, насколько восприимчивы бактерии к антибиотикам.

Дуоденальное зондирование поможет выявить бактериальные компоненты, которые спровоцировали заболевание
С помощью дуоденального зондирования можно выявить косвенные признаки холецистита. О патологии свидетельствует мутная желчь с хлопьями. Кроме того, снижается ph секрета и в ней присутствует песок.
Дуоденальное зондирование позволит выявить эвакуаторно-моторные расстройства органов желчевыделительной системы.
УЗИ билиарной системы
С помощью ультразвукового исследования изучают желчный пузырь, при этом важны следующие критерии: размеры органа, его расположение. Кроме того, можно идентифицировать толщину стенок, деформацию. Это информативное исследование позволяет выявить просачивание околопузырных тканей желчью, перегиб ЖП, застой печёночного секрета, холестериновые бляшки на стенках органа, конкременты, опухоли. Таким образом, с помощью УЗИ обследуют печень, желчный пузырь и желчевыводящие пути.

УЗИ позволит оценить состояние печени и желчного пузыря
Кроме того, не стоит забывать о газе, который заполняет полость ЖП. УЗИ с желчегонным завтраком позволит выявить определённый тип, который связан с нарушением сокращения ЖП и его протоков.
Обследовать желчный можно с помощью компьютерной томографии. Но как утверждают медики, этот метод диагностики не обладает особыми преимуществами перед ультразвуковым исследованием.
Сцинтиграфия желчного пузыря
Обследование, с помощью которого изучают анатомию и физиологию билиарного тракта, моторику ЖП, степень проходимости желчевыводящих каналов, называют сцинтографией. Согласно методике, в организм больного внутривенно вводят радиоактивный изотоп. Препарат метаболизируется печёночными клетками и выделяется в билиарную систему. Сканирование выполняют с интервалом в 10–15 минут на протяжении 1–2 часов.

Сцинтиграфия – это высокоинформативный неинвазивный метод диагностики
С помощью динамической сцинтографии отслеживают движение желчи из ЖП. В отличие от УЗИ, сцинтография не позволяет выявить конкременты в билиарном тракте. А у пациентов, которые перед исследованием принимали спиртные напитки, может проявиться ложно-положительный результат.
Как правило, во время сцинтографии оценивают состояние желчного и печени.
Дополнительные исследования
Исследование желчного пузыря и желчных протоков можно осуществлять с помощью магнитно-резонансной томографии. Рентгенологическое исследование – это менее эффективный метод диагностики по сравнению с МРТ. Рентген будет более информативным с применением контрастного раствора, который проникает в билиарную систему, смешивается с желчью и задерживает рентгеновское излучение. Обзорный снимок брюшной полости делают при подозрении на перфорацию ЖП. Таким способом можно исключить калькулёзный холецистит (камни в желчном) и кальциноз (скопление кальция на стенках органа).

МРТ поможет оценить работу желчного пузыря
Магнитно-резонансная томография поможет оценить работу ЖП, выявить анатомические изменения органа (новообразования, деформация, расстройства функциональности). С помощью МРТ обнаруживают конкременты. МР-холангиография позволит получить двух- или трёхмерный снимок ЖП и его путей.
Кроме того, для диагностики заболеваний желчного применяют ЭРХПГ (эндоскопическая ретроградная холангиопанкреатография). С её помощью можно идентифицировать обструкцию желчевыводящих и панкреатических протоков. Для оценки состояния билиарного тракта применяют следующие радиоизотопные исследования:
- Холесцинтография – это рентгенологическое исследования ЖП с применением контрастного раствора. Его применяют, чтобы выявить воспаление желчного с острым течением или «отключенный» ЖП (состояние, при котором желчь не поступает в ЖП и не выделяется из него). Такая картина наблюдается после удаления желчного.
- Радионуклидная холецстография позволяет определить нарушения моторики ЖП и его протоков.
- Внутривенная холангиохолецистография применяется для идентификации «отключенного» желчного. Кроме того, с помощью исследования выявляют камни в пузыре или его желчных ходах.
- Пероральная холецистография – это рентгендиагностические исследование с применением контрастного раствора, с помощью которого можно получить снимок ЖП. Назначается при подозрении на дискинезии, воспаление шейки желчного пузыря.
Последние 2 методики редко применяются в современной медицине.
Кроме того, важно установить дифференциальный диагноз.
Заболевания желчного пузыря
Медики выделяют типичные болезни, которые выявляют при исследовании билиарной системы:
- Холецистит. В результате проникновения патогенных микроорганизмов в ЖП развивается воспалительный процесс. Как следствие, стенки органа утолщаются. Этот недуг проявляется болью справа под рёберами, лихорадкой, запором.
- Желчнокаменная болезнь (ЖКБ). Иногда во время диагностики в ЖП выявляют песок, густую желчь или камни. Это происходит вследствие нарушения оттока печёночного секрета в результате закупорки желчных ходов или нарушения сокращения органов билиарной системы. Это провоцирует застой желчи и образование конкрементов. Образования перекрывают просвет выводного протока ЖП и провоцируют желтуху.

Во время диагностики желчного выявляют множество заболеваний
ЖКБ проявляется желтушностью, режущей или колющей болью в области желчного пузыря, которая иррадиирует в верхнюю конечность или лопатку. Иногда болезненные ощущения распространяются на всю грудную клетку, тогда больной ошибочно считает, что у него болит сердце.
- Дискинезия ЖП. При этой болезни нарушается сократительная способность органа, его протоков, проявляются проблемы с работой сфинктера Одди. Как следствие, возникают расстройства оттока желчи. Спровоцировать патологию может вегетативная дисфункция, заболевания ЖП или эндокринных желез.
- Обструкция желчных путей. Печёночный секрет не может проникнуть в ЖП и 12-перстную кишку при наличии конкрементов. Характерные признаки заболевания – боль в правой части живота, пожелтение кожи и склер, обесцвечивание кала, потемнение мочи.
- Полипы в ЖП. Патологические разрастания эпителиальной ткани нарушают движение желчи, как следствие, затрудняется её выделение в 12-перстную кишку. Это заболевание можно спутать с желчнокаменной болезнью.
Это наиболее распространённые заболевания, которые диагностируют во время исследования ЖП.
Оценка состояния желчных ходов
При необходимости врач назначает прицельное исследование желчевыводящих каналов. Для этого применяют ультразвуковое исследование или МР-холангиографию. Чаще всего состояние пациента ухудшается в результате желчнокаменной болезни. Чуть реже нарушения функциональности желчных ходов провоцируют паразиты, которые застряли в протоках, стриктуры (спазм стенки протоки) или новообразования.
Выявление паразитарных болезней
Наиболее распространёнными заболеваниями билиарной системы являются лямблиоз, заражение сосальщиками. Чтобы уточнить диагноз, проводят ультразвуковое исследование, с помощью которого выявляют паразитов. Кроме того, важно провести исследование крови на наличие антител к лямблиям, описторхам и другим сосальщикам. Анализ каловых масс для выявления лямблий и яиц паразитов.
При необходимости изучают желчь на наличие паразитов, во время исследования применяют дуоденальный зонд или эндоскоп.
Исходя из всего вышеизложенного, диагностика ЖП – это обязательное условие, позволяющее выявить актуальное состояние органа. Только после тщательного исследования врач сможет определить тактику лечения и необходимые профилактические меры.


