Причины рака желчного пузыря

В масштабе общей структуры злокачественных патологий на долю рака желчного пузыря приходится около восьми процентов (а среди онкологических патологий органов ЖКТ она составляет не более 0,5%), именно поэтому многим врачам общей практики неизвестна специфика его выявления и тактика лечения.
Чаще всего злокачественное новообразование развивается из клеток слизистых оболочек дна желчного пузыря или его шейки.
Определение и статистика онкологического заболевания
Рак желчного пузыря относится к категории довольно редких злокачественных опухолей, поражающих ткани этого органа, имеющего бобовидную форму, располагающегося у нижней части печени и предназначенного для хранения и накопления особой жидкости – желчи.
Вырабатываемая клетками печени, желчь является незаменимой участницей пищеварительного процесса.
Среди опухолей желчного пузыря рак стоит на первом месте, причем в 74% случаев он выявляется у пациентов, имеющих также желчнокаменную болезнь или холецистит. Таким образом, спровоцировать развитие рака желчного пузыря способен любой фактор, приводящий к появлению желчных камней, поскольку недугу свойственно развиваться в обызвествленном желчном пузыре.
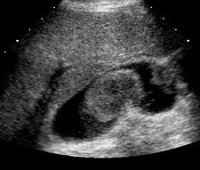
На фото УЗИ диагностика, которая показывает рак желчного пузыря

Женщины подвергаются ему в четыре раза чаще, нежели мужчины. Как правило, этому заболеванию подвержены пациенты, относящиеся к возрастной категории старше пятидесяти лет.
Причины и факторы риска
Специфические причины, являющиеся виновницами развития рака желчного пузыря, доподлинно неизвестны, поэтому считается, что чаще всего активизации онкогена способствуют следующие факторы риска:
- Наличие генетической предрасположенности и случаи аналогичных заболеваний в семейном анамнезе.
- Длительный контакт с канцерогенами, входящими в состав средств бытовой химии.
- Работа на вредном производстве, связанном с изготовлением резины и выплавкой металла.
- Наличие паразитарной инвазии (клонорхоза, описторхоза) или неспецифического язвенного колита.
- Пристрастие к употреблению алкогольных напитков и курению табака.
- Злоупотребление соленой, копченой, жирной и жареной пищей.
- Проживание в районах с неблагоприятной экологической обстановкой.
Предрасполагать к развитию рака желчного пузыря может также наличие:
- длительно существующей желчнокаменной болезни (предполагается, что толчком к дисплазии эпителиальных тканей является их хроническое воспаление и постоянная травматизация);
- склерозирующего холангита (воспаления печени);
- аденоматозных полипов желчного пузыря, диаметр которых превышает один сантиметр;
- хронического холецистита;
- билиарного цирроза;
- врожденного фиброза и поликистоза печени.
Типы
Разное гистологическое строение злокачественных новообразований желчного пузыря является основанием для разделения его на разные типы, представленные:
- аденокарциномой;
- скирром;
- низкодифференцированным раком;
- слизистым раком;
- солидным раком;
- плоскоклеточным раком.
Для всех типов характерна высокая степень злокачественности и тенденция к раннему метастазированию (чаще всего с использованием лимфатических путей).
Первые симптомы рака желчного пузыря
На ранних стадиях заболевания специфические признаки практически отсутствуют. Как правило, на этом этапе развития рак желчного пузыря обнаруживают совершенно случайно во время гистологического исследования тканей, изъятых в ходе операции холецистэктомии при калькулезном холецистите.
У десятой части пациентов отмечается наличие мигрирующего тромбофлебита (так называемого синдрома Труссо). При этом синдроме в разных частях тела образуются флеботромбозы, практически не поддающиеся лечению.
Ранний период рака желчного пузыря, характеризующийся наличием неспецифических проявлений, часто называют дожелтушным. На этом этапе у больных появляется ощущение вздутия в подложечной области, тяжесть в правом подреберье, различные нарушения стула, частая тошнота, сильная слабость, состояние постоянного недомогания, резкая потеря веса.
Длительность дожелтушного периода обусловлена локализацией опухолевого очага и его близостью к желчевыводящим путям. При локализации опухолевого процесса в хвосте и теле поджелудочной железы дожелтушный период длится гораздо дольше, нежели при поражении ее головки или внепеченочных протоков.
Общая симптоматика проявлений
 При дальнейшем развитии злокачественного новообразования развивается интенсивная механическая желтуха, сопровождающаяся целым комплексом симптомов.
При дальнейшем развитии злокачественного новообразования развивается интенсивная механическая желтуха, сопровождающаяся целым комплексом симптомов.
В ряде случаев именно они первыми указывают на наличие далеко зашедшего процесса.
Желтуха обусловлена прорастанием опухоли или механическим сдавливанием желчного протока, препятствующим свободному оттоку желчи в полость двенадцатиперстной кишки.
Для желтушного периода помимо стойкой желтухи характерно значительное увеличение печени, наличие тошноты, рвоты, постоянного кожного зуда, изменение окраски мочи (она темнеет) и кала (он становится более светлым).
Закупорка желчных протоков тканями злокачественного новообразования приводит к эмпиеме или водянке желчного пузыря, воспалению желчных протоков (холангиту) и вторичному билиарному циррозу печени.
Поражение печени раковыми клетками приводит к появлению симптоматики печеночной недостаточности, выражающейся вялостью, замедлением психических реакций, резкой мышечной слабостью (адинамией).
Рак желчного пузыря, достигший поздних стадий, приводит к канцероматозу брюшины, брюшной водянке (асциту) и крайнему истощению организма (кахексии).
Стадии болезни
- При нулевой стадии мутировавшие клетки, сосредоточенные на внутренней стенке желчного пузыря, начинают активно поражать его здоровые ткани.
- Для заболевания 1 стадии характерно наличие небольшого удлиненного или овального новообразования, локализующегося на стенке желчного пузыря и слегка вдающегося в его полость. Внешне похожее на полип, оно отличается стремительностью своего роста. Опухоль первой стадии в своем развитии проходит два этапа. Во время первого происходит поражение стенок желчного пузыря: его внутреннего и соединительнотканного слоев. Во время второго этапа опухоль захватывает клетки мышечной ткани и еще одного соединительного слоя.
- Для развития опухоли 2 стадии также характерно два этапа. На первом происходит поражение висцеральной брюшины. Затем опухолевый процесс распространяется на ткани поджелудочной железы, печени, толстого и тонкого кишечника и ближайших лимфатических сосудов.
- На 3 стадии злокачественное новообразование поражает кровеносные сосуды печени, получая возможность распространения по всему организму.
- 4 стадия характеризуется отдаленным метастазированием и поражением дальних органов и лимфатических сосудов.
Пути метастазирования
Рак желчного пузыря может метастазировать тремя путями:
- Путем прорастания в прилежащие ткани (печень, поджелудочную железу, толстый и тонкий кишечник, лимфатические сосуды).
- Лимфогенным путем (через лимфатические сосуды).
- Гематогенным путем (по кровеносным сосудам вместе с кровотоком).
Диагностика
 Продолжительная бессимптомность протекания, а также низкая специфичность его проявлений являются виновницами того, что в большинстве (в 70%) случаев рак желчного пузыря диагностируется уже на стадии неоперабельной опухоли.
Продолжительная бессимптомность протекания, а также низкая специфичность его проявлений являются виновницами того, что в большинстве (в 70%) случаев рак желчного пузыря диагностируется уже на стадии неоперабельной опухоли.
- При физикальном осмотре больного пальпация выявляет увеличение желчного пузыря, селезенки и печени, а также наличие инфильтрата в брюшной полости.
- Для определения операбельности опухоли и наличия метастазов проводят диагностическую лапароскопию.
- Узи органов брюшной полости и желчного пузыря позволяет не только выявить ряд патологических изменений, произошедших в них в результате опухолевого процесса, но и помочь при заборе биоматериалов в ходе выполнения пункции.
- При сомнениях в диагнозе выполняют биопсию печени или чрескожную биопсию желчного пузыря.
- В крови больного измеряют концентрацию раково-эмбрионального антигена и выполняют ее биохимический анализ.
- Уточняющая диагностика выполняется методами КТ, чрескожной чреспеченочной холангиографии, МРТ, ретроградной холангиопанкреатографии и холесцинтиграфии.
- Лечение рака желчного пузыря должно быть радикальным. При диагностировании его на ранних (0, I и II) стадиях проводят операцию простой или расширенной холецистэктомии (удаления желчного пузыря).
- При раке III стадии проводят более объемную операцию, помимо холецистэктомии включающую еще и иссечение пораженных тканей правой доли печени. При наличии показаний выполняют удаление поджелудочной железы и двенадцатиперстной кишки (панкреатодуоденэктомию).
- При неоперабельной опухоли выполняют целый комплекс паллиативных мер, призванных уменьшить желтуху путем реканализации (восстановления просвета) желчных протоков или создания нового пути для оттока желчи методом наложения поверхностного желчного свища.
Виды стандартного лечения
После выполнения хирургических операций, а также при наличии неоперабельной опухоли желчного пузыря обязательно проводят курс химиотерапии и лучевой терапии.
Отзывы пациентов
Екатерина:
Моей маме удалили желчный пузырь, регионарные лимфоузлы и часть печени в ходе операции холицистэктомии и регионарной лимфаденэктомии (опухоль была выявлена на второй стадии). После операции она десять дней провела в реанимации, чувствовала сильную слабость и тошноту.
Из больницы ее выписали в удовлетворительном состоянии. Результаты последнего МРТ показали наличие нескольких новообразований в легких, увеличение печени, наличие жидкости в брюшной полости, гиперплазию надпочечника, лимфаденопатию молочных желез.
После операции боли в левом боку стали постоянными, иногда они отдают в живот и в спину. Если не принимать во внимание боли, состояние мамы в целом нормальное. У нее хороший аппетит и нормальное пищеварение (хотя цвет стула по-прежнему остается светлым). После химиотерапии сильно выпадают волосы.
Прогноз выживаемости
При раке желчного пузыря благоприятным является только прогноз для заболевания, случайно выявленного на самой ранней стадии при выполнении операции по удалению этого органа (холецистэктомии).
В большинстве случаев заболевание выявляется на стадии возникновения отдаленных метастазов, когда опухоль является уже неоперабельной. Именно этим обстоятельством объясняется крайняя неблагоприятность прогноза для жизни пациентов.
В таких ситуациях средняя продолжительность жизни больных не превышает и трех месяцев. Прожить около года удается незначительному (не более 15%) количеству заболевших. Пятилетняя выживаемость прооперированных пациентов не превышает 13%.
Видеоролик о диете после удаления желчного пузыря:
Загрузка…
Рак желчного пузыря – злокачественная опухоль (чаще аденокарцинома или плоскоклеточный рак) тканей желчного пузыря. Рак желчного пузыря протекает с болями в правом подреберье, тошнотой, рвотой, потерей массы тела, желтухой. При диагностике рака желчного пузыря учитываются данные УЗИ, пункции желчного пузыря, холецистографии, КТ, МРТ, РХПГ, диагностической лапароскопии. С целью радикального лечения рака желчного пузыря необходимо проведение холецистэктомии, резекции правой доли печени, иногда – панкреатодуоденэктомии.
Общие сведения
Рак желчного пузыря встречается в 2-8% наблюдений. В гастроэнтерологии, среди злокачественных новообразований органов ЖКТ, рак желчного пузыря занимает пятое место. Опухолевый процесс в желчном пузыре выявляется преимущественно у женщин старше 50 лет. По морфологическому типу первичный рак желчного пузыря в 70-80% представлен аденокарциномой различной дифференцировки, в остальных – плоскоклеточным или папиллярным раком.
Опухолевый рост обычно начинается в области дна пузыря или его шейки; в дальнейшем распространяется на холедох и пузырный проток, печень, прилежащие анатомические структуры (желудок, двенадцатиперстную кишку, толстый кишечник). Рак желчного пузыря часто сочетается с раком внепеченочных желчных путей. Метастазирование рака желчного пузыря чаще всего происходит в регионарные лимфоузлы, печень, брюшину, сальник, яичники, плевру.
Рак желчного пузыря
Причины
Две трети случаев рака желчного пузыря развивается на фоне длительного предшествующего течения желчнокаменной болезни или хронического холецистита. Наиболее часто опухоль возникает в кальцифицированном желчном пузыре. Считается, что канцерогенезу способствует травмирование слизистого слоя пузыря перемещающимися желчными камнями.
К фоновым заболеваниям, предрасполагающим к возникновению рака желчного пузыря, относят полипы и кисты желчного пузыря, кальциноз, сальмонеллез, хеликобактерную инфекцию. В группу повышенного риска по развитию рака желчного пузыря входят курильщики, люди, страдающие ожирением, злоупотребляющие алкоголем, контактирующие с химическими канцерогенами, питающиеся преимущественно жирной и жареной пищей.
Классификация
Клиническая классификация по системе TNM выделяет следующие стадии рака желчного пузыря.
- Tis – преинвазивный рак желчного пузыря
- Т1 – прорастание опухолью слизистого (Т1а) или мышечного слоя (T1b) стенки желчного пузыря
- Т2 – инвазия стенки желчного пузыря вплоть до серозного слоя; инфильтрация в печень отсутствует
- ТЗ – прорастание опухолью серозной оболочки с распространением на висцеральную брюшину или печень (глубина инвазии до 2 см)
- Т4 – инвазия в печень на глубину более 2 см либо прорастание в другие органы (желудок, 12-перстную кишку, ободочную кишку, сальник, поджелудочную железу, внепеченочные желчные пути).
- N0 — метастатическое поражение регионарных лимфоузлов не определяется
- N1 – имеется поражение лимфатических узлов общего и околопузырного желчного протока либо ворот печени
- N2 – метастазы в лимфоузлы 12-перстной кишки, головки поджелудочной железы, воротной вены, верхней мезентериальной или чревной артерий.
- М0 — отдаленные метастазы не выявляются
- M1 — определяются отдаленные метастазы рака желчного пузыря.
Симптомы рака желчного пузыря
На ранних этапах рак желчного пузыря развивается бессимптомно. Чаще всего местнораспространенный рак желчного пузыря является случайной гистологической находкой при холецистэктомии по поводу калькулезного холецистита.
По мере увеличения образования появляются малоспецифические проявления: слабость, снижение аппетита, периодически возникающая тупая боль в правом подреберье и эпигастрии, похудание, повышение температуры тела до субфебрильных значений. В дальнейшем присоединяется желтуха, тошнота, рвота, кожный зуд, изменяется окраска кала (светлеет) и мочи (темнеет). При закупорке опухолью желчных протоков возникает водянка или эмпиема желчного пузыря, холангит, вторичный билиарный цирроз печени.
Вовлечение печени в опухолевый процесс сопровождается нарастанием признаков печеночной недостаточности — вялости, адинамии, замедления психических реакций. В поздних стадиях рака желчного пузыря у пациентов выявляется канцероматоз брюшины, асцит, кахексия. В редких случаях клиника рака желчного пузыря разворачивается молниеносно и протекает с явлениями тяжелейшей интоксикации, сепсиса.
Диагностика
Ввиду длительной бессимптомности рака желчного пузыря и малоспецифичности его проявлений до 70% случаев заболевания диагностируются уже в поздних неоперабельных стадиях. При пальпации живота определяется гепатомегалия, увеличенный желчный пузырь, спленомегалия, иногда — инфильтрат в брюшной полости. Характерными изменениями биохимических проб служат повышение значений билирубина крови, трансаминаз, уровня щелочной фосфатазы. Специфическим лабораторным тестом на рак желчного пузыря является определение в крови маркера — ракового антигена 19-9 (СА 19-9).
УЗИ печени и желчного пузыря выявляет увеличение размеров органов, утолщение и неравномерную плотность стенок пузыря, дополнительные эхо-сигналы в его просвете и т. д. При первичном раке желчного пузыря в печени могут определяться метастазы. В сомнительных случаях прибегают к прицельной чрескожной биопсии желчного пузыря или биопсии печени с последующей морфологической верификацией материала. Для выяснения заинтересованности других органов выполняется расширенное УЗИ брюшной полости.
С целью уточняющей инструментальной диагностики может применяться холецистография, чрескожная чреспеченочная холангиография, ретроградная холангиопанкреатография, КТ и МРТ, холесцинтиграфия. С целью определения операбельности рака желчного пузыря в ряде случаев показано проведение диагностической лапароскопии.
Лечение рака желчного пузыря
Радикальное лечение рака желчного пузыря предполагает раннее хирургическое вмешательство. При местнораспространенном раке желчного пузыря (Т1-Т2) адекватным объемом может служить простая или расширенная холецистэктомия. При необходимости удаления желчных протоков производится наложение гепатикоеюноанастамоза. При стадии Т3 объем оперативного вмешательства будет включать холецистэктомию, резекцию правой доли печени, по показаниям — панкреатодуоденэктомию.
В случае неоперабельного рака желчного пузыря проводятся паллиативные вмешательства, направленные на уменьшение желтухи. Они могут включать реканализацию протоков (эндоскопическое стентирование), наложение холецистодигестивных анастомозов, наложение наружного желчного свища путем чреспеченочной пункции и др. После хирургических вмешательств, а также при нерезектабельном раке желчного пузыря применяется лучевая и химиотерапия.
Прогноз и профилактика рака желчного пузыря
Отдаленный прогноз при раке желчного пузыря в целом неблагоприятен, поскольку заболевание в большинстве случаев диагностируется довольно поздно. Неблагоприятный исход наблюдается при выявлении отдаленных метастазов, невозможности радикального удаления опухоли. Результаты выживаемости после радикальных вмешательств противоречивы: имеются данные о 5-летней выживаемости 12-40% пациентов.
Профилактикой рака желчного пузыря является устранение и ослабление действия факторов риска: своевременное лечение ЖКБ, отказ от нездоровых привычек и питания, достаточная физическая активность, поддержание оптимального веса и др.
Рак желчного пузыря (РЖП) – одна из редко встречающихся патологий. По статистике, диагностируется у 2 пациентов на 100 тыс. населения. Среди всех опухолей органов пищеварительного тракта по распространенности рак желчного занимает шестую позицию, на нее приходится только 0,5%. Причиной развития болезни принято считать перерождение клеток, расположенных в слизистой оболочке органа.
Опаснее всего заболевание для людей старше 70 лет, причем на долю мужчин приходится в 1,5 раза меньше, чем женщин. Факторами риска возникновения принято полагать несбалансированное питание, насыщенный стрессами и вредными привычками образ жизни, а также травмы, создаваемые камнями в желчном пузыре. ЖКБ присутствует в 100% случаев.
Что это такое?
Рак желчного пузыря – планомерно развивающаяся мутация, когда клеточные структуры слизистой меняются в ДНК. Они перестают делиться, как это в них заложено природой, но куда стремительнее размножаются. В итоге формируется злокачественная опухоль.
На III-IV стадиях онкология желчного пузыря переходит из локализации в печени на другие органы. Женщины от 50 лет составляют до 75% от всех выявленных случаев этого типа рака.
Жизненно необходима своевременная диагностика, но из-за бессимптомного протекания на начальной стадии в брюшной полости только 25% диагнозов приходится на начало болезни. Предотвратить переход на тяжелую стадию может лишь регулярная профилактическая диагностика.
Причины развития
Нельзя сказать, что какая-то причина является на 100% онкогенной, поскольку перечень предпосылок рака желчевыводящих путей включает:
- Наследственность. Вероятность онкопатологии, если в семье рак желчного пузыря или других органов пищеварительного тракта был у кого-то из кровных родственников, возрастает до 60%.
- Возраст. Большая часть диагнозов поставлена людям от 50 лет.
- Воздействие канцерогенов.
- Кисты и полипы, камни в желчном пузыре.
- Токсичные условия труда, например, на химических или сталеплавильных заводах.
- Глистная инвазия (описторхоз).
- Хроническое воспаление того или иного органа пищеварительного тракта (болезнь Крона, неспецифический язвенный колит).
- Несбалансированный рацион: употребление продуктов с повышенным содержанием канцерогенов, алкоголя, а также фастфуда с большой концентрацией консервантов и прочих химических добавок.
- Курение.
- Ослабленный иммунитет.
Если пациента уже имеется та или иная патология печени, он входит в группу риска. В 60% случаев хронический холецистит завершается появлением опухоли желчного пузыря. Точно так же желчнокаменная болезнь при отсутствии адекватного лечения и нарушении пациентом рекомендованного лечащим врачом курса ведет к новообразованиям в желчном пузыре (опухоли) в 4 случаях из 10.
Виды и симптоматика патологии
Подразделение рака желчного пузыря – это его разновидности:
- Аденокарцинома – развивается из эпителиальных клеток.
- Скирр – отличается плотными фиброзными новообразованиями.
- Низкодифференцированный рак – отличается злокачественностью и стремительным характером распространения.
- Слизистый рак, его еще называют перстневидноклеточным, отличается высоким полиморфизмом.
- Солидный рак – агрессивная форма эпителиального новообразования.
- Плоскоклеточный рак – быстроразвивающаяся патология слизистой желчного пузыря и желчевыводящих путей.
На I стадии любого рака желчного пузыря наблюдаются симптомы и проявления:
- Вздутие живота.
- Распирающие ощущение справа сразу под ребрами.
- Тошнота приступами.
- Тупая боль справа в животе.
- Расстройство перистальтики: запоры, диарея.
- Слабость.
- Повышенная температура.
- Потеря массы тела.
Насколько долго болезнь будет протекать без внешнего проявления в виде желтухи, определяется типом онкопатологии и ее расположением в печени. При локализации около поджелудочной железы дожелтушный период и выявление признаков рака желчного пузыря растягиваются по времени. Как только происходит прорастание раковых клеток в поджелудочную, появляются признаки желтухи, состояние пациента резко ухудшается.
На последующих стадиях опухоли желчного пузыря возникают симптомы:
- желтушность склер и кожи, сигнализирующая о проникновении пищеварительного фермента в кровь;
- температура выше 38°с;
- светлый кал (до белого цвета), темная моча;
- зуд кожных покровов;
- заторможенность, слабость;
- горечь во рту;
- анорексия;
- болевой синдром.
С пережатием желчных протоков из-за разросшейся опухоли развивается гнойное воспаление. На III-IV стадиях у человека наступает сильное истощение. Изредка онкопатология развивается столь стремительно, что возникают мощнейшая интоксикация и сепсис. Первые симптомы рака желчного пузыря зачастую пропускают, считая их признаками других болезней печени.
Стадии заболевания
| 0, или Tis | Раковые клетки находятся преимущественно во внутреннем слое желчного пузыря |
| I, или Т1 | Опухоль разрастается в слизистую желчного пузыря (Т1a), а после – в мышечную ткань (Т1b). В это время обычно новообразование имеет овальную форму, а локализуется на внутренней стенке пузыря или в пораженном протоке |
| II, или Т2 | Рак проникает в так называемый серозный слой, покидая границы мышечной ткани. Это затрагивает уже висцеральную брюшину, но пока инфильтрация в область печени не происходит |
| III, или Т3 | Патологические клетки захватывают серозный слой, а далее переходят уже на смежные органы, печень. Метастазы типичны для этой стадии, поскольку вовлечены уже сосуды. Раковые клетки кровь быстро разносит по телу |
| IV, или Т4 | Завершающая, когда область печени поражена более чем на 20 мм, а онкообразование охватывает желудок, двенадцатиперстную кишку, поджелудочную |
От того, на какой стадии (какова степень) рак желчного пузыря, напрямую зависит прогноз. Врач оценивает объективную картину на основании современных методов диагностики.
Начальная стадия
Эту стадию чаще называют дожелтушной. Пациент уже испытывает проблемы с перистальтикой, часто наблюдается вздутие живота, слабость. Возникает тошнота, аппетит пропадает, вес уменьшается.
Насколько долго будет длиться начальная стадия, напрямую зависит от того места, откуда начинается разрастаться опухоль. Чем ближе к головке поджелудочной железы или внепеченочным протокам, тем быстрее.
Дальнейшее развитие
На смену дожелтушному периоду приходит стадия механической желтухи. Главная причина ее развития – сужение желчных протоков, из-за чего пищеварительный фермент не попадает полностью в двенадцатиперстную кишку. Печень разрастается, опорожнения желудка становятся постоянными, кожа краснеет и зудит, кал и моча резко меняют свой цвет.
Из-за частичной или полной непроходимости желчных протоков развиваются водянка, вторичный билиарный цирроз и т.д. Пациент становятся все более вялым, ему трудно сосредоточиться, организм постепенно истощается.
Метастазы
На III стадии онкология переходит в смежные органы и системы – дает метастазы. Для их проникновения имеются три пути:
- Прорастая во все смежные ткани.
- Проникая в лимфу.
- Распространяясь по крови.
Болезнь не выбирает какой-то один путь, но пользуется всеми, чем и представляет опасность для жизни и сложность в лечении.
Как диагностировать?
Для определения жизнеспособности печени, ее дезинтоксикационной работы делают печеночные пробы. С их помощью определяют показатели билирубина, концентрацию щелочной фосфотазы, содержание альбумина, а также протромбиновое время. Второй анализ – индикация маркера СА 19-9, свидетельствующего о том, что развивается онкология. Также проверяют кровь на биохимию и сдают тест на раково-эмбриональный антиген (РЭА).
Самый эффективный инструментальный метод диагностики – УЗИ печени, в ходе которого замеряют ее размер, и желчного пузыря.
Когда полученные данные свидетельствуют об увеличении, это дает основания предположить наличие онкообразования. УЗИ покажет уплотнение в стенках пузыря, а также его измененную и неоднородную структуру. Для того чтобы уточнить стадию рака, потребуется проведение сонографии брюшной полости.
Если предыдущие анализы показали, что основания для тревоги имеются, врач назначает дополнительную инструментальную диагностику:
- Холецистография. Так называют рентгенографию желчного пузыря, когда оценивают состояние стенок, а также выявляют патологические процессы.
- Биопсия.
- ЧЧХ (чрескожная чреспеченочная холангиография) – после введения контрастного вещества пациенту прокалывают брюшину и печень, чтобы детально изучить состояние желчных протоков.
- Лапарскопия. Проводится для определения операбельности онкообразования.
- Компьютерная томография.
Лечение
На I стадии вырезают желчный пузырь, чтобы не дать раку распространиться. Прогноз в данном случае – до 60% пациентов излечиваются полностью. Гораздо чаще из-за бессимптомного течения I стадии к врачу пациент обращается на более поздних сроках. Вырезать полностью хирургическим путем пораженные ткани уже не удается.
Осложняет процесс лечения риск рецидива. У пациента с удаленным желчным пузырем может развиться рак желчных протоков, лечить который еще сложнее. Рецидив почти всегда завершается летальным исходом.
С помощью малоинвазивного лапараскопического хирургического вмешательства операция по удалению желчного пузыря со злокачественным образованием представляет собой выполнение небольших по размеру проколов в стенках брюшной полости. Через них специальными инструментами под контролем видеокамер и УЗИ происходит удаление пораженного органа. Риск осложнений и длительность реабилитационного периода после применения хирургического метода сокращаются в несколько раз.
На III и последующих стадиях лечение рака желчного пузыря включает:
- Химиотерапию. В организм вводятся препараты, обладающие способностью уничтожать раковые клетки. Это позволяет уменьшить размер новообразования. Симптоматика ослабевает, пациент получает облегчение. Поскольку все эти препараты высокотоксичны, самочувствие остается тяжелым. Рвота, аллопеция, слабость, скачки массы тела – норма при таком лечении. Проводят химиотерапию курсами, подбираемыми онкологом индивидуально.
- Лучевую терапию. Позволяет при помощи рентгеновского облучения коагулировать перерожденные клетки. Проводят процедуру наружным и внутренним методами.
- Радиационную терапию. Пациенту вводят сенсибилизаторы, которые повышают восприимчивость клеток к облучению радиацией. Метод позволяет продлить жизнь пациенту на несколько лет.
Дальнейший прогноз
Если рак удалось выявить на I или II стадиях, прогноз самый благоприятный. Длительное лечение позволяет добиться полного выздоровления в 90% случаев. Но так бывает редко, гораздо чаще болезнь выявляют поздно. Процент выживаемости с аденокарциномой, как и при терапии рака молочной железы и лечении рака двенадцатиперстной кишки, стремится к 0. Если выявлена IV стадия, вероятно, пациенту осталось не больше 3 месяцев. Только 15% больным удается продлить жизнь до 1 года.


