После удаления желчного пузыря образование камней
Осложнением ЖКБ (желчнокаменной болезни) является холедохолитиаз, или камни в желчных протоках. Они проявляются как первичная патология (самостоятельное образование холециститных уплотнений), так и побочный результат основного заболевания. Конкременты в желчевыводящих путях – часто встречающееся явление. Диагностируются у каждого шестого человека в возрасте от 40 до 60 лет. Возникают камни в протоке в силу миграции, воспаления или образования спаек. Длительное течение приводит к негативным деструктивным процессам – язве, прободению, разрывам.
Основные причины
В желчные протоки камни попадают из пузыря (в 80% случаев). Перемещение конкрементов происходит из-за нарушенной сократительной функции органа. Давление утолщенных стенок в прямом смысле выталкивает камни в желчевыводящие пути. Маленький размер отложения увеличивает вероятность его попадания в проток. Это главные причины холедохолитиаза.
В самом холедохе образование камней происходит в 15-20% случаях желчнокаменной болезни. Их формирование обусловлено воспалительными процессами, паразитарными заражениями (гельминтозами), механическими повреждениями во время эндоскопических процедур или хирургическим вмешательством. Разрастание соединительной ткани в протоках способствует образованию спаек, которые в свою очередь задерживают прохождение билиарного сладжа. Осадок накапливается, уплотняется и шлифуется – классическая схема образования конкрементов.
В процессе миграции камней из пузыря в проходы стенки органа раздражаются, появляются отек, воспалительный очаг. Пока конкременты маленькие и повреждение тканей незначительно, твердые субстанции могут самостоятельно выходить в двенадцатиперстную кишку.
По мере роста камней, прогрессирования воспалительных процессов и разрастания спаек происходит полная или частичная закупорка желчевыводящих путей. В результате холедох аномально расширяется над пробкой, желчь застаивается, появляются абсцессы и гнойные папулы. В тяжелой стадии камни в протоках вызывают прободение желчных проходов, полное отключение циркуляции биологической жидкости.
Симптомы камней в протоках
В 20% случаев камень в протоке никак себя не проявляет, не вызывает увеличения объема желчи и дискомфорта. Такое возможно при небольшом размере конкремента, который не мешает оттоку жидкости. Патологические проявления начинаются после полной или частичной закупорки протока. В острой форме симптомы камней в желчных протоках усугубляются отечностью тканей в отдаленных отделах пузыря и сосочков двенадцатиперстной кишки.
Клинические признаки яркие, позволяют с высокой степенью точности диагностировать эту форму осложнения желчнокаменной болезни. Комплекс симптомов состоит из:
- интенсивных болей в области брюшины;
- повышенной общей температуры тела;
- озноба, лихорадки в ночное время суток;
- обесцвечивания кала с большим содержанием жира;
- темной, мутной мочи.
Больные отмечают, что после болевого приступа у них живот пучит, а также появляются метеоризм, горькая отрыжка. В тяжелых случаях возникает рефлекторная рвота, которая не приносит облегчения, болезненность в правом подреберье. Как только камень в протоке желчного пузыря меняет положение, все симптомы самоустраняются.
Окрашивание кожи и слизистых оболочек в желтый цвет – типичный признак болезни, проявляется в случае длительной закупорки проходов. Если приступ длится менее 2-3 часов, механическая желтуха не успевает развиться. Но уровень билирубина незначительно повышается. В случае блокирования протоки камнем более чем на сутки симптомы становятся специфическими. Живот мягкий, боли проходят полностью, в правом боку ощущается дискомфорт.
Полная закупорка просвета протока приводит к усугублению симптоматики. Нарушается гомеостаз, свертывание крови, появляются гематомы в местах повреждений кожных покровов, сыпь. Накопление желтого пигмента в коже провоцирует зуд. Нарушается процесс пищеварения, который проявляется неустойчивым стулом, тошнотой, рвотой.
Методы обследования
Камни в протоках желчного пузыря диагностируются путем проведения лабораторных, инструментальных, оперативных исследований. Первый этап – сбор анамнеза и визуальный осмотр пациента. Выясняются время появления симптомов, развитие болезни, сопутствующие заболевания, образ жизни.
На основании первичных данных сдаются анализы крови, мочи и кала. Если камень в желчном протоке присутствует, билирубин и холестерин в крови имеют повышенный уровень. Но часто показатели биохимического анализа остаются в норме. Миграция конкрементов определяет состав биологического материала. Если в момент забора камни эвакуируются из холедоха, лабораторные исследования не выявят аномалий.
В обязательном порядке назначается УЗИ желчного пузыря и печени. Это позволяет обнаружить анатомические изменения в проходах, застой желчи, конкременты в просветах холедоха.
Если результаты исследования смазаны или вызывают сомнения лечащего врача, дополнительно назначается эндоскопическая ретроградная холангиопанкреатография. Преимущество метода заключается в одновременной диагностике и удалении камней.
Для уточнения диагноза ЖКБ, осложненной холедохолитиазом (камень в желчном протоке), применяется печеночная холангиография. В сложных случаях проводят МР-холедохопанкреатографию. КТ желчевыводящих путей используется редко в силу низкой информативности для данной патологии.
Методы лечения
Терапия камней в желчных протоках преследует сразу несколько целей – восстановить метаболические процессы, стабилизировать циркуляцию желчи, привести к природным показателям состав и предупредить образование конкрементов.
Медикаментозная терапия
Традиционное лечение камня в желчном протоке без операции является скорее поддерживающим методом, чем основным. Фармакологические средства назначаются для снятия первичной симптоматики – боли и воспаления, так называемая скорая помощь при камнях. Медикаментозный курс состоит из комплекса препаратов:
- антацидная группа – для понижения кислотности в ЖКТ;
- ферменты для пищеварения;
- нитроглицерин для восстановления сократительной функции оттока желчи;
- антибиотики для устранения воспалений, причиной которых является микроб или грибок;
- анестетики и спазмолитики для снятия сильных схваткообразных болей, при которых состояние больного оценивается как тяжелое.
Медикаменты не удаляют камни – об этом следует помнить при покупке широко рекламируемых препаратов.
Лапароскопия
Современный малоинвазивный метод, при котором операция на желчном пузыре проводится через проколы брюшной полости (как правило, 4 отверстия диаметром не более 1,5 см). Главным преимуществом лапароскопии является большой обзор для врача.
Хирургическое вмешательство осуществляется специальными инструментами, которые выводят визуальную картинку внутренних органов на монитор с увеличением до 40 раз. Это сравнимо с проведением пластических операций под микроскопом. Даже очень мелкие камни в желчном протоке становятся доступны для удаления лапароскопией.
Холедохотомия
Операцию применяют, когда камни в протоке желчного пузыря намного превышают размер прохода и могут не только полностью отключить орган, но и спровоцировать разрыв тканей. В 30% случаев холедохотомию проводят в рамках холецистэктомии для исключения развития опухолей, в том числе злокачественных.
Несмотря на высокую частотность подобного хирургического вмешательства, показания к нему имеют спорный вопрос. Вмешательство на фоне сомнительной диагностики расценивается как грубейшая врачебная ошибка.
Полный отказ – упущение возможности сохранить функциональность желчного пузыря. Поэтому в современной гастроэнтерологии холедохотомия проводится только после дифференцированной диагностики и когда альтернативное лечение не принесло ожидаемых результатов.
Вскрытие желчных протоков осуществляется путем рассечения кожных покровов брюшной полости. Кюреткой удаляются все камни, проводится тест на проходимость соска двенадцатиперстной кишки для предупреждения отмирания тканей. Не менее чем на 14 дней устанавливается дренаж для отвода желчи из организма.
Ультразвуковая терапия
Лечение относится к физиотерапевтическим процедурам. Камни разбиваются посредством ударно-звуковой волны. Раздробленные в песок конкременты выводятся естественным путем через кишечник и лимфатическую систему. Длительность неинвазивной операции составляет 30-40 минут, количество сеансов определяется лечащим врачом по результатам контрольной диагностики. Эффективность оценивается через 6 месяцев. Если произошел рецидив, больному показан повторный сеанс.
Контактная литотрипсия
Это операция в случае, когда обнаружены камни в протоках после удаления желчного пузыря. На сегодняшний день является самым эффективным методом для дробления конкрементов. Твердоимпульсный гольмиевый лазер воздействует непосредственно на образования при помощи аппарата, введенного через разрезы в брюшной полости.
Процедура длится не более получаса, реабилитационный период – 10-14 дней. В течение двух месяцев проводится еженедельный мониторинг для выявления рецидивов.
Оперативное удаление камней в протоках
Классическая хирургическая операция показана, когда камни в желчном протоке невозможно удалить малоинвазивным эндоскопическим способом. Операция сочетается с холедохотомией или полным удалением придаточного органа. Показаниями является рецидив холедохолитиаза с образованием множественных камней.
Народная медицина
Домашние способы лечения не могут способствовать рассасыванию камней. Но помогают предупредить их рост путем нормализации состава желчи, уменьшения уровня холестерина и стабилизации циркуляции жидкостей в организме. Регулярное употребление простых и доступных продуктов, отваров, настоек продлевает ремиссию желчнокаменной болезни. Хорошим эффектом обладают:
- лимонная вода – 4 столовых ложки свежевыжатого сока лимона развести в 250 мл кипяченой воды. Пить натощак каждое утро;
- овощной сок – отжать 1 свеклу, 4 моркови, 1 огурец. Употреблять 2 раза в день в течение 14 дней;
- яблочный уксус – 1 столовую ложку уксуса развести в 250 мл яблочного сока (можно консервированного). Применять в период возникновения болевого симптома.
Для облегчения состояния также применяют чай из перечной мяты, отвары лекарственных трав, настойку корня одуванчика.
Профилактика камнеобразования
При высоком риске образования конкрементов в протоках желчного пузыря (генетическая предрасположенность, ожирение, малоподвижный образ жизни) необходимо принимать безотлагательные меры по предупреждению опасного заболевания:
- регулярно очищать организм при помощи лечебной диеты №5;
- полностью пересмотреть режим питания, исключив продукты с большим содержанием жиров;
- приемы пищи раздробить на маленькие порции;
- привести вес к нормальным физиологическим показателям;
- своевременно и тщательно пролечивать все заболевания, особенно сезонные.
Сохранить природную функциональность ЖКТ, избежать длительной терапии, предупредить развитие нарушений в организме по силам каждому человеку. Тело постоянно дает подсказки о своем состоянии. Проявить внимание, не игнорировать первичные симптомы – единственное условие для снижения риска опасных патологий.
Видео
Камни в желчных протоках после удаления желчного пузыря образуются вследствие нарушения жирового обмена в организме. Жир накапливается, перекрывает выход жидкости, вызывает желтуху. При желчнокаменной болезни рекомендуется сделать холецистэктомию.

Могут ли образовываться камни после удаления нездорового желчного пузыря
Вследствие нарушения обменных процессов могут образовываться камни, заболевание называется холедохолитиаз. Причины состояния:
- неправильное питание, употребление жареной и жирной пищи;
- нарушение частоты приема пищи (большие перерывы);
- хронические воспалительные процессы;
- образование кист и стриктур;
- заражение глистами.
Камни в желчных протоках формируются из холестериновых кристаллов или кальциевых известковых солей. Образование проходит в самом пузыре, затем они продвигаются по протоку.
Если нарушать режим питания, не соблюдать предписаний врача, в протоках могут появиться конкременты.
Желчь участвует в расщеплении жиров вместе с ферментами кишечника и поджелудочной железы. После удаления болезненного желчного возникает недостаток фермента. Система не справляется с большим поступлением жиров. Если пренебречь диетой, после удаления нездорового желчного, в протоках могут формироваться холестериновые камни, приводящие к закупорке и образованию желтухи.
Симптомы и причины камней в желчных протоках после удаления желчного пузыря
Образование камней после удаления желчного пузыря чаще встречается среди людей, которые питаются животными белками и жирами.
Вегетарианцы не имеют проблем с данной патологией.
После удаления пузыря возникает два вида симптомов:
- Ложный или остаточный. Когда после операции в протоке могут оставаться камни вследствие того, что достать их было невозможно, они находились в глубине. Пациент может ощутить их, появляется боль, желтушность.
- Истинные. Образуются вследствие прогрессирования желчекаменной болезни. Вследствие сужения желчевыводящих протоков, изменения состава желчи, которая становится очень густой. Конкременты могут быть плавающими и застревать в узких местах, вызывая колики.
Образования темного цвета, продолговатой формы. Концентрация мягкая, содержат билирубин.
Определить камни в желчных протоках можно по симптомам:
- основной – наличие острых, тянущих болей в правом подреберье, по которым определяется закупорка;
- внешние признаки – пожелтение склер глаз, кожи. Состояние проходит самостоятельно после смещения экскрементов по протоку;
- возникновение холангита (воспалительного процесса, вызванного инфекцией). Повышается температура, присутствуют признаки отравления, повышается болевой синдром.
Заболевание может прогрессировать, вследствие неправильного питания, после удаления пузыря, риск развития патологии очень велик.
Методы диагностики состояния
Симптомы наличия камней в протоках после удаления желчного могут возникнуть после операции. Нужно четко выполнять рекомендации врача, чтобы снова не появились конкременты в пузыре.
Чтобы установить правильный диагноз нужно обратиться к врачу гастроэнтерологу. Определить ложные камни в желчных протоках специалист может по жалобам пациента, но точно поставит диагноз после сдачи анализов. Если результат анализа крови выявляет высокое содержание щелочного фосфатаза, значит возможно наличие экскрементов, следует продолжить исследование.
Высокий показатель билирубина будет показывать при наличии внешних признаков желтухи. Сильное воспаление покажет высокий уровень лейкоцитов.
Кроме анализа крови, пациент будет направлен на УЗИ органов брюшной полости или МРТ. В сложных случаях, после удаления пузыря, вводится контрастное вещество в вену или желчный проток. Тонкой иглой производится прокол, вводится эндоскоп (эндоскопическая ретроградная холангиография). Процедура позволяет исследовать, производить лечение.
Как удалить такие камни
Современные методы позволяют удалять камни в протоках после удаления желчного пузыря без полосной операции. Используются медикаментозные способы лечения, которые растворяют образования (например, Вивасан). Если терапия не помогает, применяются новые хирургические методики с современными аппаратами.
Ультразвуковое дробление
Воздействие высокого давления и вибрации дробит камни до размеров 3 мм. Небольшого размера они сами выходят в двенадцатиперстную кишку. Процедура рекомендуется, когда конкременты имеют нетвердую структуру. Мягкие холестериновые легче поддаются действию волн. Существует вероятность повреждения стенок протока острыми краями.
Лазерное дробление
Процедура проводится на специальном оборудовании под наркозом. В брюшине делаются проколы, вводится инструмент. С помощью лазерного луча дробятся любые камни в протоках желчи. Выводятся из организма самостоятельно.
Во время процедуры появляется опасность ожога стенок органа, приводящий к образованию язв.
Лапароскопия
Удаление камней с помощью специальных приспособлений. Хирург проводит операцию под наркозом. В брюшине делают два надреза. В один вводится камера, другой – аппарат по удалению экскрементов. Всю область поражения врач видит на мониторе. По окончании операции на протоки ставятся скобы.
Полостная операция
При больших камнях в протоках желчи, сильном воспалении или после осложнений, делается разрез 15-30 см от пупка до правого ребра. Выполняется под общим наркозом. Длительный период реабилитации.
Какой путь лечения выбрать, решает врач. Зависит от установленного диагноза. Открытые операции делаются редко. Чаще проводится удаление камней в пузыре с помощью специальных аппаратов. Реабилитация после вмешательств уменьшается в несколько раз.
Как предотвратить появление новых конкрементов
После удаления болезненного желчного нездорового пузыря происходит перестройка организма. Недостаток фермента для расщепления жиров, может вызвать негативную реакцию. Функция организма полностью не восстанавливается.
Хирургическое вмешательство спровоцирует постхолецистэктомический синдром:
- могут остаться небольшие осколки, которые остались глубоко в печени;
- во время операции может произойти деформация или повреждение слизистой оболочки протока;
- воспалительный процесс может вызвать гепатит или проблемы ЖКТ.
Чтобы избежать появления новых конкрементов в протоках желчи после удаления пузыря, надо соблюдать рекомендации врача по правильному питанию. Основная профилактическая мера. Диета для предотвращения появления камней должна состоять из продуктов:
- молочно-кислые продукты;
- отварные овощи, свежие фрукты;
- отварное нежирное мясо и рыба;
- гречневая, рисовая каша.
Запрещено употреблять копченые, соленые, жирные продукты, острые приправы. Важен распорядок питания при проблемах с желчными протоками. Нельзя перегружать желудок обильной порцией. Нужно разделить весь объем еды на 5-6 приемов. Облегчит переваривание пищи, не вызовет негативных последствий и камней.
Статья была одобрена редакцией
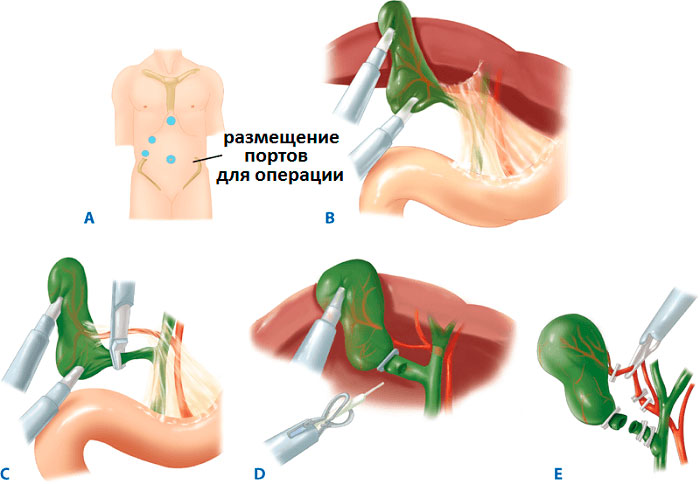
На сегодня удаление желчного пузыря остается основным методом лечения холецистита и желчнокаменной болезни. Операция проводится несколькими способами и имеет различия по оперативному доступу к пораженному органу. «Золотым стандартом» признана лапароскопическая холецистэктомия, выполняемая с помощью специального оборудования. При наличии противопоказаний резекция осуществляется традиционно (через большой разрез в брюшной стенке) или с использованием минидоступа.
Что такое холецистэктомия
Пузырь служит хранилищем для желчи, которая выводит из организма излишки холестерина, токсины и билирубин. Он является важнейшей составляющей в пищеварительной цепочке. От слаженности работы желчного зависит качество расщепления и всасывания питательных веществ.
Нарушение функциональности полостного органа приводит к развитию патологических процессов. На определенном этапе помогает прием медикаментов и диетическое питание. Но в большинстве случаев требуется незамедлительное применение радикальных мер по удалению полостного органа.
Операция называется холецистэктомией и назначается, как планово, так и по экстренным показаниям. Предпочтительнее плановое проведение с предоперационной подготовкой пациента. Но существуют ситуации, при которых даже незначительное промедление грозит развитием тяжелых осложнений.
Почему проводится операция
Для лечения камней в органе используются различные методы. Это диета, литолитическая терапия или экстракорпоральное дробление камней ультразвуком. Каждый из них имеет свои недостатки и не является гарантией излечения.
Лекарственные средства для растворения камней токсичны, требуют длительного применения и плохо переносятся большинством пациентов. Экстракорпоральная литотрипсия разбивает крупные конкременты на мелкие фрагменты, но существует опасность перекрытия желчного протока крупным камнем и появления механической желтухи, а также других осложнений.
Эвакуация конкрементов из желчного не исключает повторного образования камней. Это означает, что после консервативного лечения сохраняются патологические изменения в органе и наличием факторов, которые ранее способствовали камнеобразованию.
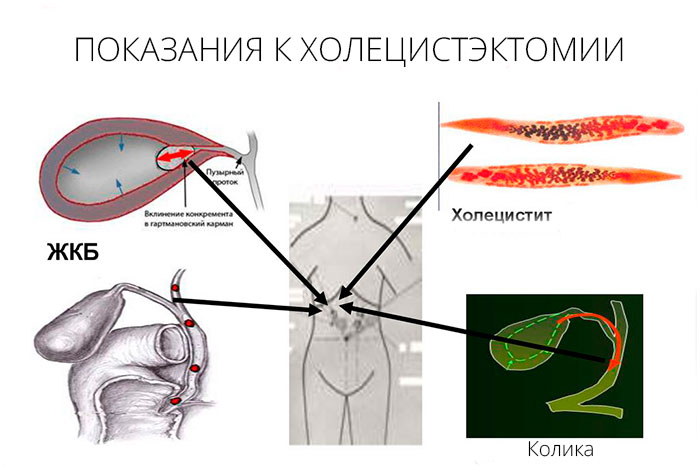
Показания к проведению
Операция по удалению желчного пузыря требуется, если орган перестает функционировать и становится источником патологических процессов. Врач может назначить лапароскопическую или открытую холецистэктомию, если у больного:
- наличие камней в главном пузырном протоке;
- острый холецистит;
- обтурация (перекрытие) желчевыводящих путей;
- приступы печеночной колики;
- желчнокаменная болезнь с незначительными проявлениями или отсутствием признаков заболевания;
- отложение солей кальция в тканях желчного пузыря;
- холестероз – насыщение стенок органа холестерином на фоне ЖКБ;
- формирование полипов на слизистой органа;
- появление вторичного (желчного) панкреатита;
- новообразования различного генеза.
Все эти патологии представляют опасность для жизни пациента. Если операция холецистэктомия была проведена вовремя, это способствует выздоровлению больного и предупреждает развитие таких серьезных осложнений, как:
- абсцесс;
- механическая желтуха;
- воспаление желчных путей;
- нарушение моторики 12-перстной кишки (дуоденостаз);
- почечная и печеночная недостаточность.
При развитии гангренозного холецистита, появлении сквозного дефекта в стенке желчного пузыря (перфорации), это значит, что требуется срочное проведение операции.
Противопоказания
В каких случаях не проводится холецистэктомия:
- сердечная и дыхательная недостаточность в стадии декомпенсации;
- деструкция желчного пузыря;
- тяжелые хронические заболевания;
- низкие показатели свертываемости крови;
- онкология;
- острые инфекционные патологии;
- обширный перитонит;
- скопление лимфоидной жидкости или крови в передней брюшной стенке;
- 1 и 3 триместр беременности;
- врожденные дефекты желчного пузыря;
- выраженное воспаление в области шейки ЖП.
При появлении показаний к холецистэктомии у пожилых пациентов, лапароскопия или лапаротомия проводится независимо от возраста.
Операцию могут отменить из-за риска послеоперационных осложнений при наличии:
- сопутствующих соматических болезней;
- блокирование пузырного протока;
- гной в полости пузыря;
- наличие ранее проведенных операций в брюшной полости.
Операция по удалению желчного пузыря откладывается, если:
- человеку более 70 лет и он страдает хроническим заболеванием, протекающее в тяжелой форме;
- холангит – воспалительные процессы в желчных протоках;
- образование множества спаек в брюшной полости;
- механическая желтуха;
- цирроз;
- склероатрофический желчный пузырь;
- язвенное поражение стенок двенадцатиперстной кишки;
- ожирение 3-4 стадии;
- хронический панкреатит на фоне разрастания опухолевой ткани.
Острый холецистит в первые трое суток лечится лапароскопической холецистэктомией, если время упущено, значит, операция противопоказана.
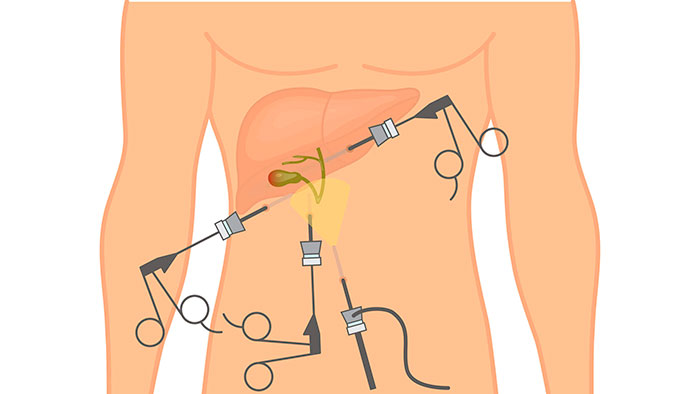
Типы оперативного вмешательства
В зависимости от показаний, операция может проводиться разными способами. В хирургии существует классификация, в основе которой лежит способ доступа к поврежденному органу в ходе операции.
Виды холецистэктомии и их описание:
- Лапаротомия – иссечение желчного открытым способом. Для этого делают большой разрез (15-20 см) на передней стенке живота.
- Лапароскопия – операция проводится через 3 аккуратных минипрокола с помощью эндоскопического оборудования.
- Холецистэктомия минидоступом – миниинвазивная манипуляция с незначительным травмированием тканей. Для резекции достаточно вертикального разреза 3-7 в области правого подреберья.
Какой тип операции применим в конкретном случае, определяет врач после получения результатов полного обследования пациента. Если противопоказаний нет, предпочтение отдается лапароскопической холецистэктомии, у нее самые лучшие характеристики.
Подготовка к операции
Плановое хирургическое лечение предполагает проведение предоперационной диагностики. Это позволяет провести оценку общего функционального состояния, наличие инфекции, аллергии, воспаления и других противопоказаний. Успех оперативного вмешательства много значит от качества подготовки.
Перечень методов обследования перед резекцией желчного пузыря:
- общее и биохимическое исследование крови и мочи;
- реакция на RW;
- анализ на наличие гепатита В и С;
- гемостазиограмма;
- описание электрокардиограммы;
- определение группы крови и резус-фактора;
- УЗИ билиарной системы и органов брюшной полости;
- флюорография;
- ФГС или колоноскопия (по показаниям).
Дополнительно может понадобиться консультация кардиолога, аллерголога, гастроэнтеролога и эндокринолога. Подробная диагностика поможет определить оптимальный вид наркоза и предположить реакцию организма на ЛХЭ операцию.
За 3 суток до плановой холецистэктомии рекомендуется перейти на щадящее питание, желательно не есть овощи, фрукты, хлебобулочные изделия. Накануне вечером можно поужинать йогуртом, кефиром или кашей, а также провести очищение кишечника с помощью клизмы. За 8 часов до оперативного вмешательства есть и пить запрещено.
Полостная холецистэктомия
Лапаротомия – это хирургическая манипуляция, которая проводится через обширное трепанационное окно. Проводится после неудачно проведенной лапароскопии или по специальным показаниям:
- воспаление брюшины (перитонит);
- гангренозный холецистит;
- рак или малигнизация доброкачественных образований;
- наличие большого количества камней (более 2/3 объема);
- абсцесс;
- водянка живота (скопление лимфоидной ткани);
- травмы пузыря.
Лапаротомия может стать продолжением ЛХЭ, если:
- поврежден печеночный проток;
- началось внутреннее кровотечение;
- образовались свищи.
В момент установки от вводимых троакаров могут повредиться внутренние органы, что также исправляется с помощью открытой операции.
Этапы лапаротомии
Техника хирургического вмешательства в открытом доступе включает следующие действия:
- Выполняется разрез (15-30 см) посреди живота или под правым ребром.
- Желчный пузырь освобождается от окружающих его жировых тканей.
- Перекрываются кровеносные сосуды и желчевыводящие протоки.
- Пузырь отсекают от печени и удаляют.
- Ложе в месте удаленного органа ушивается саморассасывающейся хирургической нитью или прижигается хирургическим лазером.
- Операционная рана постепенно ушивается по слоям.
Открытая (полостная) холецистэктомия проводится под общей анестезией и может продолжаться до 2 часов. К данной технике прибегают редко из-за обширной травматизации тканей живота, большого косметического дефекта в месте разреза и риска спаечного процесса. Дополнительным минусом является длительное восстановление.
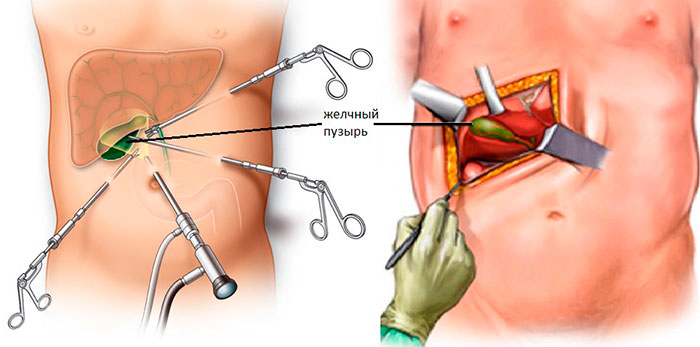
Лапароскопическая операция
К самому распространенному методу хирургического лечения относят эндоскопическую холецистэктомию. Это малоинвазивная процедура удаления желчного пузыря с минимальным повреждением передней стенки живота.
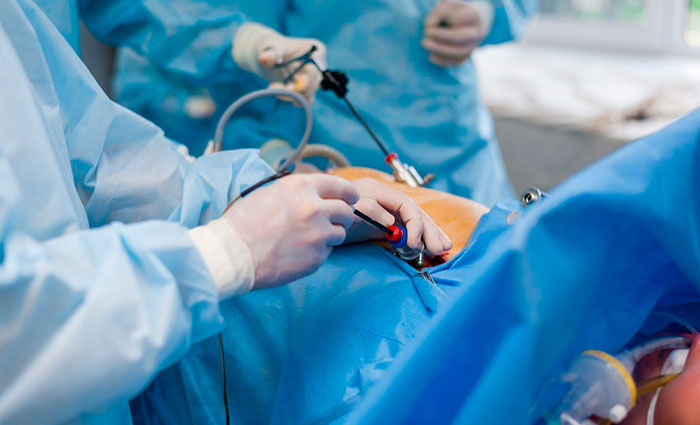
Пораженный орган извлекается через один из 3-4 разрезов, размер которых не превышает 10 мм. Впоследствии места проколов срастаются с формированием едва заметных рубчиков. Длительность хирургического вмешательства лапароскопически варьируется в пределах 30-90 минут и зависит от веса больного, продолжительности наркоза и наличии камней в протоках.
Преимущества и недостатки
Плюсы в видеолапароскопической эндоскопии:
- лапароскоп позволяет хорошо «видеть» место операции;
- отсутствие боли в послеоперационный период;
- наименьшая травматичность в сравнении с другими техниками;
- короткий срок пребывания в стационаре (1-4 дня);
- низкий риск формирования спаек и грыжевых образований;
- быстрое восстановление трудоспособности.
Как и любой другой медицинской манипуляции, минусы у эндоскопической операции тоже есть:
- вероятность присоединения инфекции;
- кровотечение;
- нарушение целостности внутренних органов медицинскими инструментами;
- отсутствие возможности удаление камней из протоков.
Если во время операции выявляется осложнение (инфильтрат, спайки), лечение продолжают через широкий доступ с выполнением традиционной техники.
Ход операции
Хирургическое лечение проводится в стерильных условиях под общим наркозом. Описание этапов ЛХЭ:
- В рамках подготовки в желудок устанавливают зонд, в мочевой пузырь – катетер. Для профилактики образования тромбов, на ноги надевают противоэмболические чулки.
- В полость живота через прокол ниже пупка нагнетается окись азот или углекислый газ, чтобы улучшить доступ хирургам за счет поднятия живота.
- В 3-4 точках вводятся троакары с микроинструментами на конце. Процедура проводится под мониторингом с помощью лапароскопа.
- Пузырь отодвигается от тканей, печеночный проток и артерия пережимаются скобами.
- Орган иссекается и извлекается через пупочный разрез. Поврежденные участки тканей удаляются, сосуды купируются.
- Осуществляется промывка полостей раствором с антисептиком.
- Инструменты удаляются, на разрезы накладывают швы.
На всех этапах операции манипуляции контролируются визуализацией происходящего на экране монитора за счет микроскопической камеры, которая передает изображение, находясь в животе.

Операционные риски
Вероятность осложнений в ходе операции по поводу холецистэктомии ничтожно мала. По статистике, ситуации зафиксированы у 1 из 100 оперируемых. Иногда наблюдаются случаи травмирования троакарами внутренних органов. Но причиной чаще всего служат аномалии расположения органов. В редких случаях есть риск развития внутреннего кровотечения или нарушения целостности протока желчного пузыря.
Послеоперационный период
Непосредственно после операции, в первые 4 часа, необходимо соблюдение постельного режима. После лапароскопии вставать и начинать ходить рекомендуется уже через 6-8 часов. Пациент может жаловаться на тянущие болезненные ощущения в месте введения инструментов. Сильный болевой синдром отсутствует.
В большинстве случаев срок восстановления занимает не более 7-14 дней. В течение этого периода важно соблюдать режим двигательной активности – 1-2 месяца избегать тяжелых физических нагрузок, что способствует:
- предупреждению застойных явлений в легких;
- нормализации работы кишечника;
- уменьшения риска появления спаек.
При появлении болей, диспепсических расстройств, врач назначает лекарственные препараты, устраняющие негативную симптоматику.
Диета
После операции лапароскопической или открытой холецистэктомии у взрослых большое значение имеет правильное питание. После удаления желчного пузыря желчь небольшими порциями поступает в 12-перстную кишку напрямую. Поэтому следует избегать еды с большим содержанием жиров.
В первый день можно пить только воду, на 2 день – обезжиренный кефир и чай. В дальнейшем рацион составляют с учетом разрешенных продуктов:
| Разрешено | Запрещено |
|
|
| Каша из риса, овсянки, гречки на молоке. Крупа обязательно должна быть хорошо проварена. | Пшенная, перловая, кукурузная крупа |
| Жирное мясо: свинина, баранина |
| Вермишель мелкого размера, картофельное пюре | Консервы копченые блюда |
| Жареная, соленая рыба |
| Обезжиренный творог без сахара, кефир | Острый сыр, молочные продукты с высокой жирностью |
| Недавно испеченный хлеб, сдобная выпечка, изделия с кремом |
| Вареные или паровые овощи: морковь, цветная капуста, кабачки, картофель, тыква | Чеснок, щавель, капуста белокочанная, огурцы, репа, шпинат, грибы |
|
|
Режим питания после лапароскопической холецистэктомии должен быть дробным (5-6 раз в день), а еда теплой. Жидкость должна поступать в организм в достаточном количестве – не менее 2 л в сутки.

Возможные осложнения
У большинства пациентов резекция органа проходит успешно. Негативные последствия проявляются у 2 из 10 взрослых пациентов. Чаще осложнения наблюдаются у пожилых больных или при деструктивных видах патологии.
После удаления органа происходят изменения, которые могут послужить толчком к развитию вторичных патологий:
- меняется состав желчного секрета;
- нарушается процесс поступления желчи в 12-перстную кишку;
- нарушение процесса переваривания пищи;
- избыточное газообразование в кишечнике;
- нарушение перистальтики;
- расширяются печеночные протоки.
Такие явления способствуют появлению осложнений, которые могут возникнуть на разных этапах реабилитации после холецистэктомии. Перечень возможных последствий:
- гастродуоденальный рефлюкс;
- дуоденит;
- послеоперационная грыжа;
- нарушение баланса микрофлоры в кишечнике;
- формирование спаек;
- рубцы, уменьшающие просвет желчных протоков;
- воспаление тонкой или толстой кишки;
- гастрит;
- диарея;
- кишечные колики.


