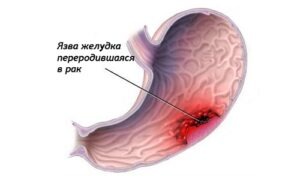
После шунтирование желудка может быть рак
Выбор хирургического лечения при раке любого органа является важным моментом, как для пациента, так и для оперирующего хирурга. На проведение операции влияют множество факторов: стадия распространения процесса, индивидуальные особенности пациента и другое.
 Но все же, если врачи решили отправить пациента на операционный стол, они должны детально подготовиться к ней. Консилиум из нескольких специалистов должен оценить все за и против, и выбрать самый подходящий метод хирургического вмешательства. От успешности проведенной операции будет зависеть дальнейший прогноз пациента на будущую жизнь.
Но все же, если врачи решили отправить пациента на операционный стол, они должны детально подготовиться к ней. Консилиум из нескольких специалистов должен оценить все за и против, и выбрать самый подходящий метод хирургического вмешательства. От успешности проведенной операции будет зависеть дальнейший прогноз пациента на будущую жизнь.
Рассуждая о плане хирургического лечения, во внимание берется точное размещение онкологического процесса, структура клеток и тип роста. Немало важными моментами являются масштабы распространения и контакты с другими органами (сдавливание, или прорастание).
Исходя их перечисленных факторов, можно выделить такую схему:
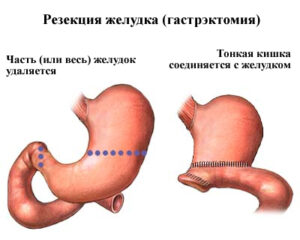
Частичное удаление желудка
Оперативное вмешательство с названием Резекция желудка, назначается больному, у которого злокачественное новообразование размещается в нижних отделах желудка, в месте соединения с двенадцатиперстной кишкой. Объем удаляемой части, выбирается с учетом масштабов поражения желудка раком. Эта операция позволяет произвести полное удаление ракового образования, но после нее объем желудка станет намного меньше.
К плюсам можно отнести тот факт, что кардиальный сфинктер, который соединяет пищевод с желудком остается нетронутым. По окончанию лечения, у человека остается поперечный рубец на животе.
Гастрэктомия
Тотальная (полная) гастрэктомия проводится в качестве лечения рака с локализацией в среднем отделе желудка. Хирургическое вмешательство проводится в виде удаления целого органа с последующим использованием Y-образного анастомоза по Ру. В результате подобного вмешательства, пищевод становится, напрямую соединен с тонкой кишкой.
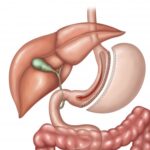
Расширенная гастрэктомия проводится больным, у которых раковое новообразование размещено в верхнем отделе желудка, либо в месте соединения желудка с пищеводом. Во время этой операции хирурги проводят удаление не только желудка. Вместе с ним удаляют:
- Небольшая часть сальника (небольшая часть брюшины, отвечающая за удержание желудка в положенном месте);
- Селезенку (важный орган иммунной системы);
- Тотальное или частичное удаление поджелудочной железы;
- Регионарные лимфоузлы.
Лапароскопическая гастрэктомия
Такая операция проводится с помощью специального аппарата лапароскопа, который сводит к минимуму вмешательства хирурга внутрь организма. Она не требует выполнения широких разрезов. Во время использования лапароскопа врач управляет инструментом, который похож на эластичную трубку. На нем есть специальный окуляр, через него доктор осматривает брюшную полость. Лапароскоп позволяет использовать небольшие инструменты, которыми пользуется хирург через наблюдение в окуляр. В большинстве операций лапароскопом, достаточно создать несколько небольших разрезов (не более 1 сантиметра длиной), через которые вводится трубка. Но в отдельных случаях, они могут быть немного шире. В руках опытного специалиста, данный аппарат поможет провести удаление части или всего органа.
Как показывает статистика, лечение больных лапароскопической хирургией, в разы уменьшает развитие ряда осложнений, если сравнивать ее с традиционными методами операции. Так же, врачи дают, более положительные прогнозы на скорое выздоровление.
Но есть и свои минусы в этом методе лечения, которые возникают, не очень часто, но все же приносят некоторые неудобства работе хирурга. В редких случаях, во время операции лапароскопом, врач вынужден перейти на выполнение стандартного метода оперирования. Это может быть спровоцировано неудобным расположением опухоли или ее большими размерами. Иногда причины кроются за сложным кровотечением, которое невозможно контролировать лапароскопом.
Удаление желудка и части пищевода
 Когда опухоли успела поразить пищевод, в месте соединения его с желудком, то хирурги принимают решение о проведении эзофагогастрэктомии. После подобной операции, верхний отдел пищевода навсегда остается соединенным с тонкой кишкой.
Когда опухоли успела поразить пищевод, в месте соединения его с желудком, то хирурги принимают решение о проведении эзофагогастрэктомии. После подобной операции, верхний отдел пищевода навсегда остается соединенным с тонкой кишкой.
Некоторые хирурги могут сохранить пациенту нижний отдел желудка, из которого формируют трубку. В ходе такой операции, пищевод соединяют не с тонкой кишкой, а с сохраненной частью желудка.
Проведение операции возможно методом разреза на брюшной стенке, или на грудной клетке. Учитывая это, рубец на теле пациента, который проходил курс лечения от рака желудка и перенес операцию по удалению части пищевода с желудком, может быть размещен по ходу одного из ребер, или в средней части брюшной стенки.
Операция направлена на облегчение симптомов
 В случае невозможности применения операции для лечения, она может проводиться для симптоматической терапии, которая улучшит жизнь пациента. Часто она требуется при возникновении полной или частичной непроходимости пищи в желудке. Если раковое образование достигло внушительных размеров, оно может стать препятствием для прохождения пищи, такое осложнение возникает довольно часто. Для того, что бы облегчить данное состояние, больному проводится операция по удалению части или всего органа.
В случае невозможности применения операции для лечения, она может проводиться для симптоматической терапии, которая улучшит жизнь пациента. Часто она требуется при возникновении полной или частичной непроходимости пищи в желудке. Если раковое образование достигло внушительных размеров, оно может стать препятствием для прохождения пищи, такое осложнение возникает довольно часто. Для того, что бы облегчить данное состояние, больному проводится операция по удалению части или всего органа.
Некоторым пациентам проводится операция – шунтирование. Во время такого вмешательства, хирург подшивает часть желудка над местом закупорки, к тонкому кишечнику. Это позволяет пищевым массам беспрепятственно продвигаться по ЖКТ.
Даже если опухоль разрослась настолько, что не может быть удалена хирургически, проведение операций для облегчения состояния проводятся в любом случае. Такой метод лечения, называется (паллиативное хирургическое лечение). Отзывы многих врачей могут сказать, что пациенты чувствуют себя лучше, и благодаря такому лечению живут немного дольше.
Послеоперационное питание и диета
 Проведение операции по поводу рака желудка, приводит к тому, что употребляемая пища попадает сразу в 12-перстную кишку. Такой факт вынуждает человека полностью сменить свое питание, он должен соблюдать диету, в которой отсутствуют все продукты длительного переваривания. Большое значение в реабилитационный период, имеет не только питание, но и режим для и активности больного.
Проведение операции по поводу рака желудка, приводит к тому, что употребляемая пища попадает сразу в 12-перстную кишку. Такой факт вынуждает человека полностью сменить свое питание, он должен соблюдать диету, в которой отсутствуют все продукты длительного переваривания. Большое значение в реабилитационный период, имеет не только питание, но и режим для и активности больного.
Человек, перенесший операцию на желудке не обязательно становится инвалидом. Некоторые ограничения, которые возникают после операции, могут не особо влиять на качество жизни. Кроме питания и диеты можно: как и раньше выполнять работу, общаться с людьми, ходить на прогулки и т.д. Но в первый год, нужно беречь мышечный и сухожильный корсет, который восстанавливается после операции.
Стоимость диетического меню не обязательно будет слишком высокой, и человеку не нужно переживать по этому поводу. Очень важно, что бы продукты были тщательно обработаны и легко усвоялись.
Суточное питание должно составлять 6-8 раз, порциями по 200-300 грамм. Показано употреблять ферменты для лучшего пищеварения и контроля дефекации. Для более регулярных испражнений, можно применять слабые слабительные, но главное не переборщить, так как может возникать диарея.
Разрешенные продукты питания: нежирное мясо, овощи, соки. Пищу следует готовить на пару, тушить, отваривать, или запекать, но без корочки. Употребляемая еда должна быть теплой (холодная или горячая приводит к раздражению органов ЖКТ). Любые отклонения от диеты, провоцируют серьезные проблемы с пищеварением, как минимум у человека возникнут симптомы диареи или запора.
Прогнозы насчет длительности и качества жизни, во многом зависит от его отношения к рекомендациям врачей, особенно насчет питания. Так же рекомендовано систематически проходить лечение в санаториях.
Пациенты, которые поправляются после операции на желудке, должны соблюдать и некоторые ограничения: противопоказана физиотерапия, длительное пребывание на открытом солнце, посещение бани или сауны. Если женщина хочет забеременеть, ей необходимо посоветоваться с врачом-онкологом.
Рецидивы рака
Ни один онколог не может дать 100% прогноз на выздоровления, особенно если операция не закончилась настолько успешно, как планировалось сразу. Существует некоторый риск по поводу того, что рак желудка после операции даст рецидив.
Рецидив может произойти из-за оставленной части органа, на который успела распространиться метастаза, но хирург не учел такую возможность и не удалил такой участок. По срокам развития повторного рака, выделяют 2 стадии, которые соответствуют сроку рецидивирования (ранняя — до 5 лет после операции, и поздняя — больше 5 лет). Наличие рецидива наблюдается у каждого 3 пациента.
В качестве особых случаев, отмечают так называемый экзогастральный рецидив. Во время которого, регионарные метастазы, оставшиеся после операции по удалению рака желудка, вновь прорастают в желудочные стенки и анастомоз, с появлением специфической симптоматики рецидива. Данные метастазы скрываются в области малого сальника и в забрюшинных лимфоузлах. По времени разрастания, относятся к группе раннего рецидива.
Стать причиной рецидива раковой опухоли может хронический гастрит, и различного рода раздражения области анастомоза (основные причины несоблюдения диеты). Такой рецидив, имеет поздний характер, до 15 лет после резекции.
Больные с повторным раком, имеют не очень благоприятный прогноз. Ни один врач не сможет дать точный прогноз, сколько осталось пациенту. Живут они по-разному, это зависит от состояния организма и соблюдения врачебных назначений.
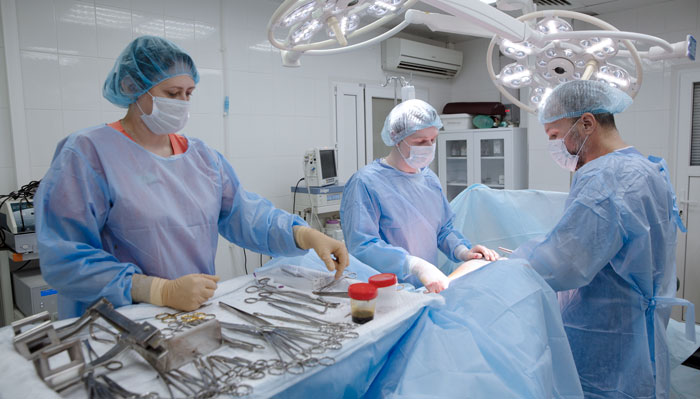
Удаление желудка или гастрэктомия — травматичное вмешательство, трудно дающееся больному и оставляющее пожизненные осложнения, но рак желудка не имеет шансов на излечение, если операцию не делать.
До операции онкологический больной редко думает, как жить после удаления желудка, ему важно быстро избавиться от опухоли, чтобы выжить. После хирургического лечения приходит понимание, что отсутствующий орган не заменят искусственным, и проблем со здоровьем уже не избежать.
Показания для операции удаления желудка при раке
Современная онкология стремится свести к минимуму объем удаляемых тканей, чтобы минимизировать осложнения после операции и последующие страдания пациента, тем не менее полное удаление желудка одна из самых частых операций при раке.
Гастрэктомия выполняется при опухоли, как 1, так и 3 стадии, абсолютное противопоказание для хирургического вмешательства — наличие отдалённых метастазов рака.
Гастрэктомию проводят, когда операция меньшего объёма невыполнима или не гарантирует отсутствие рецидива. Гастрэктомия — это последняя возможность для спасения, иным способом карциному излечить не удается.
Только в одном случае при 4 стадии желудочной карциномы существует относительное противопоказание к хирургии — метастазирование в яичник. Относительное оттого, что при возможности удаления первичной опухоли и пораженного метастазами яичника, одномоментно выполняется сразу две операции: гастрэктомия и овариэктомия, иногда и вместе с маткой. Но если что-то удалить невозможно, хирургический этап лечения заменяется на химиотерапию.
Как удаляют желудок при раке?
Подход к желудку через брюшную стенку — оперативный доступ — зависит от состояния пациента и протяженности опухолевого процесса в пищеводе. Во время операции пищевод пересекается на 5–7 сантиметров выше опухоли, полностью удаляется желудок и сальниковые сумки с лимфатическими узлами. В брюшной полости не должно остаться ни единого опухолевого очага.
Типичные разрезы кожи и мягких тканей живота:
- Классический разрез проходит по средней линии живота — это срединная лапаротомия.
- В некоторых случаях прибегают к продлению разреза с живота на грудную стенку — это тораколапоротомия.
- При необходимости удаления значительного участка пораженного пищевода дополнительно к срединной лапаротомии делают разрез между ребрами.
- К пораженному раком пищеводу можно подобраться и изнутри — через диафрагму, что возможно и при классическом доступе.
Какой оперативный доступ при удалении лучше
Не существует стандартов, определяющих где и сколько надо разрезать брюшной стенки и как далеко продвинуться в грудной полости, всё базируется на индивидуальных особенностях конкретного пациента и опухолевого поражения.
Хирург-онколог самостоятельно выбирает хирургический доступ, при максимальном обзоре поля деятельности позволяющий минимальное повреждение здоровых тканей и оптимальную технику операции, снижающую возможность осложнений после удаления желудка.

Сегодня при раннем раке открытые операции успешно заменяются эндоскопическими технологиями, лапароскопическая гастрэктомия, несомненно, технически сложнее, но для пациента выгоднее, поскольку не увеличивает осложнения после операции, восстановление пациента проходит быстрее.
Способ доступа к больному органу и методику операции определяет хирург-онколог, его выбор отражает практический хирургический опыт и персональные навыки, не сомневайтесь, профессиональная квалификация специалистов нашей клиники всегда на уровне «высший класс».
Этапы удаления желудка
Ход операции удаления всего или только части органа (резекции) протекает по одному плану, но с разным объёмом удаляемых тканей.
- Сначала проводится мобилизация — отсечение органа от фиксирующих его внутренних связок, перевязка питающих артерий и вен. Одновременно проводится тщательный осмотр органов брюшной полости и на основе увиденного в план операции вносятся коррективы.
- Второй этап — собственно удаление, с отсечением желудка от пищевода и двенадцатиперстной кишки. При вовлечении в опухолевый конгломерат близлежащих органов брюшной полости, в том числе диафрагмы или печени, поджелудочной железы или толстого кишечника, если технически возможно, выполняются сложные и объемные комбинированные операции, то есть гастрэктомия и, например, резекция поджелудочной железы или печени.
- Третий этап — восстановление пищеварительного тракта, то есть соединение пищевода с кишечником, что обеспечит в дальнейшем передвижение пищи.
Восстановление после операции
Рак желудка приводит к серьёзным внутриклеточным изменениям, нарушаются все биохимические процессы, поскольку организм не получает необходимых ему веществ из-за нарушения всасывания в желудочно-кишечном тракте. Ещё несколько десятилетий назад после гастрэктомии погибал каждый четвёртый пациент, сегодня осложнения и смертность сведены к минимальным показателям.
Послеоперационное восстановление очень индивидуально, на нем сказывается возраст и пол пациента, существующие у него хронические болезни и степень нарушений, обусловленных карциномой, вовлечение других органов брюшной полости и «живой» вес больного. На длительности восстановления отражается даже время года, так лето не самое благоприятное время для хирургических манипуляций.
Главное для больного — не торопиться после удаления желудка побыстрее покинуть клинику, так как незавершенность лечебных мероприятий впоследствии откликнется проблемами со здоровьем, которые могут основательно испортить жизнь.
Осложнения после операции при раке
Ранние осложнения немногочисленны, но при несвоевременном выявлении могут быть фатальными для пациента.
Несостоятельность швов в месте соединения пищевода с кишкой — в анастомозе — возникает не оттого, что хирург «что-то не то сделал», а обусловлена недостаточностью внутренних резервов организма, нарушениями гомеостаза, слабостью иммунной защиты и неполноценностью питания — нутритивным статусом до лечения. Частота этого осложнения колеблется от 2% до 10%.
Нарушение оттока панкреатических секретов из-за отечности поджелудочной железы может привести к развитию острого панкреатита. На частоте панкреатита сказывается хирургическая техника, но определяющую роль играет объем удаленных тканей и исходное состояние органов желудочно-кишечного тракта. Главное — вовремя диагностировать осложнение и проводить адекватную медикаментозную профилактику.

Несостоятельность швов и панкреатит способны инициировать воспалительные процессы внутри брюшной полости, в частности, абсцесс или перитонит, кишечную непроходимость или локальное скопление жидкости.
Процент перечисленных патологических послеоперационных состояний небольшой, а в нашей клинике значительно ниже средних статистических величин, потому что на результате отражается талант и опыт хирурга-онколога в сочетании с отличными диагностическими возможностями.
Реабилитация после удаления желудка при раке
Переоценить значение восстановительных мероприятий после гастрэктомии невозможно, по большому счёту хорошее самочувствие «приходит» к пациенту через месяц после выписки из больницы. Если попытаться коротко ответить на вопрос «как живут после удаления желудка», то однозначно неважно, когда живут без помощи специалистов.
Рана зарастёт, но восстановление нормального питательного нутритивного статуса в измененном пищеварительном тракте проходит сложно — просто протертая и на пару приготовленная еда проблему не решает. А проблема сцеплена с недостаточностью иммунитета и отсутствием полноценного всасывания необходимых для организма питательных элементов.
Для скорейшего восстановления и продолжения противоопухолевого лечения требуется индивидуальная программа реабилитационных мероприятий.
Прогноз после удаления желудка
Онкологическая статистика знает, сколько живут больные карциномой желудка в зависимости от стадии. Нет литературных данных, сокращает ли жизнь удаление важнейшей части пищеварительного тракта, но точно известно, что продолжительность жизни больного зависит от распространенности первичной карциномы и биологических характеристик раковых клеток — дифференцировки, их чувствительности к химиотерапии и сопутствующих заболеваний.
Онкологическая наука очень точна, она знает, какой алгоритм диагностических исследований необходим при заболевании, сколько процентов больных разными стадиями и сколько лет в среднем живут, может предложить целый комплекс лечебных мероприятий при определенных морфологических характеристиках карциномы.
Одного не может онкология — дать конкретному пациенту рецепт оптимального лечения с точным расписанием необходимых ему манипуляций и процедур. Но это могут сделать и делают опытные онкологи Европейской клиники.
Запись
на консультацию
круглосуточно
Список литературы
- Давыдов М.И., Туркин И.Н., Полоцкий Б.Е./Современная хирургия рака желудка: от D2 к D3// Материалы IX Российского онкологического конгресса; Москва 2005.
- Стилиди И.С., Неред С.Н./Современные представления об основных принципах хирургического лечения местно-распространенного рака желудка // Практическая онкология; 2009; Т.10, № 1.
- Янкин A.B./Современная хирургия рака желудка //Практическая онкология;2009; Т. 10, № 1.
- Curcio G., Mocciaro F., Tarantino I. et al./Self-Expandable Metal Stent for Closure of a Large Leak after Total Gastrectomy //Case Rep. Gastroenterol.;2010; № 4.
- Etoh T., Inomata M., Shiraishi N., Kitano S./Revisional Surgery After Gastrectomy for Gastric Cancer //Surg. Laparosc. Endose. Percutan. Tech.;2010.;v. 20, № 5.
- Isgiider A.S., Nazli O., Tansug T., et al/ Total gastrectomy for gastric carcinoma// Hepatogastroenter.; 2005; v. 52.
- Zhang C.H., Zhan W.H., He Y.L. et al. /Spleen preservation in radical surgery for gastric cardia cancer //Ann. Surg. Oncol.; 2007; v. 14.


