Патологии желчного пузыря у ребенка
Все чаще в последнее время специалистами диагностируются аномальные формы желчного пузыря у детей различных возрастов – согласно статистике это 25% подрастающего поколения. Наиболее частые нарушения наблюдаются у подростков – на фоне стремительного физического развития застой желчи на протяжении длительного времени становится причиной возникновения острых воспалительных процессов, вплоть до образования в протоках, выводящих желчь, и желчном пузыре камней и песка. Достижения современной медицины помогают справиться с большинством заболеваний, при этом основной задачей родителей остается своевременное выявление недуга и обращение за помощью к специалистам. Ведь лечение нельзя откладывать, тем более нельзя заниматься самолечением.
О том, что подразумевается под термином деформация желчного пузыря у ребенка, о причинах заболевания, симптомах и лечении мы поговорим поподробнее.

Причины аномальных форм желчного у маленьких детей и подростков
 Желчный пузырь – это сложная система, без нормального функционирования которой организм поддается угнетению, как результат, ухудшение состояния здоровья, снижение активности и прочие последствия.
Желчный пузырь – это сложная система, без нормального функционирования которой организм поддается угнетению, как результат, ухудшение состояния здоровья, снижение активности и прочие последствия.
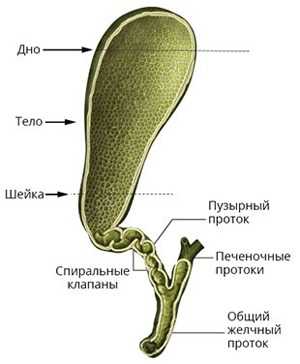
Итак, этот орган – совокупность трех функциональных элементов: тела, шейки и дна. По мере роста ребенка их расположение относительно друг друга меняется, вследствие чего происходит деформация – это может быть перегиб и перетяжка пузыря, перекручивание и загиб шейки, а также ряд других аномалий.
Причинами этого заболевания становятся различные факторы, прежде всего зависящие от того, врожденная это или приобретенная деформация. Для выявления характера заболевания врачи назначают проведение ультразвукового исследования.
Причины врожденной аномалии
Врожденное деформирование желчного пузыря может быть вызвано различными негативными факторами, воздействие которых было оказано на организм матери в период закладывания органов пищеварения ребенка – это первые 14 недель беременности.
К угнетающим факторам можно отнести:
- инфекционное или хроническое заболевание будущей мамы;
- прием определенных медикаментов;
- пассивную и активную формы курения;
- употребление алкогольных напитков.
Причины приобретенной аномалии
К самым распространенным причинам приобретенных аномальных форм пузыря относят процессы воспалительного характера, происходящие непосредственно в желчном и его протоках, а также воспаление желудочно-кишечного тракта. Последствием воспалений становится деформирование желчевыводящих протоков – как результат, затрудняется отток желчи, происходит ее застой. Именно он провоцирует появления желчекаменной болезни, начало процессов воспалительного характера в желчном.
Симптомы аномальных форм желчного у детей
Течение болезни может проходить с различной приоритетностью влияния определенного типа нервной системы – парасимпатической либо симпатической, от этого меняются и признаки заболевания, его симптоматика.
Специалисты выделяют два типа течения болезни:

- Гипертонически-гиперкинетический. При данном течении заболевания ребенок жалуется на приступообразные сильные боли, локализованные в правом подреберье. Как правило, они появляются вследствие нарушения режима питания (переедания), несоблюдения диеты (употребление пищи с ярко выраженным острым, кислым вкусом, повышенным уровнем жирности). Также причиной обострения могут стать интенсивные и регулярные физические нагрузки.
- Гипотоническо-гипокинетический. В ходе такого течения у детей наблюдаются длительные приступы неострой боли ноющего характера, также локализованные в правом подреберье. Такое состояние сопровождается плохим аппетитом, во рту после ночного сна может появиться горький привкус, появляется отрыжка с неприятным привкусом и тошнота.
Независимо от того, как протекает болезнь, в период ее обострения появляются общие симптомы, характерные для интоксикации организма:
- слабость;
- тошнота;
- повышение температуры тела;
- ломота в теле;
- реже – рвота.
Появление таких симптомов нельзя игнорировать, важно вовремя обратиться за помощью к специалистам.
Лечение аномальных форм желчного пузыря у детей
 Лечение аномальных форм желчного у детей, в большинстве случаев, носит медикаментозный характер с параллельным соблюдением предписанного врачом режима, диеты. Хирургическое вмешательство становится актуальным лишь в редких – очень тяжелых случаях.
Лечение аномальных форм желчного у детей, в большинстве случаев, носит медикаментозный характер с параллельным соблюдением предписанного врачом режима, диеты. Хирургическое вмешательство становится актуальным лишь в редких – очень тяжелых случаях.
Главной целью врачей становится нормализация процессов оттока желчи, купирование болевых синдромов и снятие воспалительных процессов. Важным условием скорейшего выздоровления является соблюдение постельного режима.
По мере исчезновения симптомов ребенок должен употреблять больше жидкости (за исключением газированных напитков, соков в тетрапаках). А питание должно носить строго диетический характер, список конкретных продуктов назначает лечащий врач (это могут быть молочные продукты, творог, определенные фрукты, нежирные бульоны, натуральные компоты из сухофруктов, паровые котлеты и прочее).
Если происходит возобновление болевых симптомов, во время приема пищи ребенок должен употреблять предписанные врачом обезболивающие препараты. Важно отметить, что в процессе лечения деформации желчного у детей и особенно новорожденных, не рекомендуется прием антибиотиков, желчегонных препаратов, витаминов групп С, В, А и Е. Если они и прописываются, то строго по назначению лечащего врача.
В условиях стационара также применяются следующие методики лечения аномалии форм желчного:
- физиотерапия;
- дезинтоксикационная терапия;
- травяное лечение.
Особое внимание уделяется лечебной физкультуре, которая способствует нормализации процессов оттока желчи, уменьшает риск возникновения обострений.
Соблюдение диеты необходимо не только в период обострения заболевания, но и на протяжении длительного периода времени, конкретные рекомендации, как правило, назначает лечащий врач с учетом тяжести и характера течения заболевания.
Деформация желчного пузыря у ребенка выявляется после рождения или в подростковом возрасте. Заболевание характеризуется нарушениями выделения желчи и диспепсическими симптомами: тошнота, боль, рвота и др. При своевременном выявлении болезни прогноз благоприятный. Комплексный подход к лечению, основанный на применении лекарственных средств и соблюдении диеты, позволяет устранить проявления патологии.
Основные причины
Деформация желчного пузыря у ребенка: симптомы и лечение
К причинам деформации желчного пузыря в детском возрасте относят несколько факторов. Как правило, все случаи патологии могут иметь наследственный или приобретенный характер. Это влияет на клинические проявления и подходы к терапии. Врожденные аномалии возникают в период беременности. В их возникновении большую роль имеют негативные воздействия на организм матери и плод: вредные привычки, прием лекарственных препаратов, воздействие лучевой энергии и др.
Приобретенные факторы, встречающиеся у детей, следующие:
- избыточная масса тела, в том числе ожирение. Увеличение количества жировой клетчатки вокруг органов приводит к изменению положения желчного пузыря, что может осложниться его деформацией;
- тяжелые или длительные физические нагрузки. Если ребенок занимается в спортивной секции, то подъем тяжестей может стать причиной опущения органов в брюшной полости;
- аномалии расположения желчного пузыря, которые на фоне дискинезии желчевыводящих путей или болезней печени приводят к деформации органа.
Установление конкретных причин развития заболевания необходимо для подбора лечебных мероприятий. Ребенка с симптомами патологии осматривают педиатр и врачи смежных специальностей, что позволяет уточнить диагноз и своевременно начать лечение.
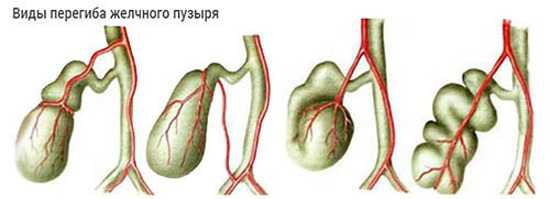
Классификация патологии
У 25-30% детей встречаются аномалии строения желчного пузыря. Выделяют несколько видов изменений органа по клинической классификации:
- изменение взаимоотношения стенок в результате воспалительных изменений;
- перегиб в области шейки органа;
- вращение дна желчного пузыря относительно тела;
- при врожденной форме заболевания часто выявляется s-образная деформация;
- сужение тела органа.
На характер клинических проявлений влияет степень выраженности деформации. Если орган изменен не сильно, то болезнь протекает скрыто — у ребенка отсутствуют симптомы патологии или они появляются на фоне погрешностей в диете. При выраженных изменениях в строении органа клинические признаки наблюдаются постоянно.
Клинические проявления
Причины деформации и симптомы тесно связаны
Проявления деформации желчного пузыря в детском возрасте отличаются у каждого пациента. Связано это с тем, что выраженность патологических изменений у больных отличается. К основным симптомам патологии относят:
- боль в правом подреберье, имеющая характер острого приступа. Подобный гипертонически-гиперкинетический тип болезни встречается наиболее часто. При гипотонически-гипокинетическом типе болевые ощущения выражены слабо и встречаются постоянно;
- тошнота и рвота, усиливающиеся после приема жирной пищи. Если они возникают чаще, чем 2 раза в час, то могут свидетельствовать о развитии негативных последствий болезни;
- нарушения стула в виде запора. Это связано с недостатком поступления желчи в тонкий кишечник и нарушением процессов пищеварения;
- изжога, появляющаяся в результате гастро-эзофагального рефлюкса. Ребенок ощущает неприятные ощущения за грудиной, которые усиливаются после трапезы. При этом отмечается чувство горечи в ротовой полости;
- метеоризм, развивающийся при попадании щелочного содержимого двенадцатиперстной кишки в желудок;
- общая слабость и повышенная потливость, связанные с нарушением пищеварения и недостаточным всасыванием питательных веществ из продуктов питания.
Степень тяжести заболевания у пациентов отличается. Как правило, дети долгое время могут скрывать неприятные ощущения и не жаловаться родителям. Обращение в больницу часто связано с острой болью в правом подреберье, которая приводит к изменению поведения ребенка.
Негативные последствия
Желчный пузырь — важный для пищеварения орган, выделяющий желчь в двенадцатиперстную кишку. Если его строение нарушено в результате деформации, то это может привести к осложнениям различной степени тяжести. Наиболее тяжелыми из них являются следующие:
- перегиб органа, сопровождающийся нарушением кровообращения и некрозом. В этом случае стенка желчного пузыря разрывается и его содержимое попадает в брюшную полость, вызывая перитонит;
- нарушение оттока желчи приводит к ее сгущению и создает предпосылку для развития желчнокаменной болезни.
Для предупреждения негативных последствий деформации органа родителям следует обращаться за медицинской помощью при первом появлении симптомов. Самолечение и использование народных методов недопустимо.
Диагностика
Врожденные аномалии и приобретенные состояния выявляются на УЗИ
Диагностика заболевания проводится врачом-педиатром или гастроэнтерологом. Специалист проводит обследование по следующему алгоритму:
- Сбор жалоб и давности их наличия. Врач беседует с ребенком и родителями. У последних узнает информацию о питании, физических нагрузках и перенесенных ранее заболеваниях.
- При внешнем осмотре оценивается мягкость и безболезненность живота. Проводится пальпация края печени. Он должен быть эластичным и безболезнен
- В биохимическом анализе крови возможно повышение билирубина и печеночных ферментов: АсАТ, АлАТ и щелочной фосфатазы. В клиническом анализе у небольшого количества больных выявляется увеличение количества лейкоцитов.
- Ультразвуковое исследование желчного пузыря — «золотой стандарт» диагностики. Во время исследования, врач получает возможность установить размер органа и выявить наличие в нем дефектов: деформацию стенок, наличие стеноза, перегиб и др. УЗИ рекомендуется проводить натощак.
- В тяжелых диагностических случаях может проводиться исследование протоков желчного пузыря с помощью эндоскопических методов. При этом могут быть удалены камни и другие патологические образования, создающие застой желчи.
- При наличии сопутствующих болезней внутренних органов проводятся консультации со смежными врачами и дополнительные исследования.
Интерпретировать результаты обследования должен только врач. Неправильная постановка диагноза и попытки самолечения способствуют прогрессированию патологии и развитию осложнений.
Подходы к терапии
Основная цель лечения — устранить боль и нормализовать отток желчи из желчного пузыря. Этого можно достичь с помощью лекарственных препаратов. Наиболее часто используют медикаменты следующих групп:
- спазмолитические средства, расслабляющие гладкую мускулатуру желчного пузыря и обеспечивающие нормальное течение желчи из органа. Спазмолитики используются в виде таблеток, а также инъекций, что зависит от клинической картины патологии;
- желчегонные препараты на основе урсодезоксихолевой кислоты. Они обеспечивают нормализацию оттока желчи, а также защищают клетки печени от повреждения;
- пробиотики, содержащие живые микроорганизмы, и эубиотики, способствующие росту нормальной микрофлоры толстого кишечника показаны детям с деформациями желчного пузыря. Препараты улучшают процесс пищеварения и прогноз для ребенка;
- витамины и минеральные комплексы;
- если первичное поражение желчного пузыря связано с бактериальной инфекцией, то больному подбирают антибиотики широкого спектра действия.
При выраженной деформации желчного пузыря эффективность консервативного лечения ограничена. В этом случае ребенку может быть выполнено хирургическое вмешательство, направленное на устранение перегиба или скручивания органа. Частота операций у больных — не более 5%.
Лекарственные препараты назначаются только врачом. Они имеют противопоказания, связанные с возрастом и сопутствующими болезнями, что необходимо учитывать при их применении.
Изменения питания
Лечение заболевания всегда включает диетотерапию. Специалисты отмечают, что правильное питание позволяет снизить выраженность проявлений патологии и уменьшить частоту их возникновения. В связи с этим,детям и их родителям рекомендуют соблюдать следующие принципы:
- дробный прием пищи небольшими порциями 5-6 раз за день. При этом 4 трапезы основные, а две являются перекусами;
- из питания исключаются жареные, копченые, острые и жирные блюда, а также бобовые культуры и пряности. Аналогичное ограничение распространяется на фастфуд и полуфабрикаты;
- среди напитков следует ограничить какао, черный чай и кофе;
- кондитерские изделия, содержащие большое количество углеводов — конфеты, варенье, шоколад и др., также исключаются из ежедневного питания.
В рационе увеличивают количество нежирных сортов мяса и рыбы. Их можно готовить на пару вместе с овощами. Положительный эффект наблюдается при употреблении некислых овощей, растительных масел с полиненасыщенными жирными кислотами, овощей и кисломолочных продуктов небольшой жирности.
Родителям важно помнить, что вне острого периода болезни, когда симптомы исчезают, следует продолжать придерживаться правильного питания. Ребенку не следует покупать сладости, посещать рестораны быстрого питания и пр. Это может привести к обострению заболевания и стать причиной развития осложнений.
Прогноз при деформации желчного пузыря у детей благоприятный. Заболевание при своевременном выявлении хорошо поддается терапии и не сопровождается рецидивами при соблюдении диеты. В тех случаях, когда обращение за медицинской помощью откладывалось, лекарственные средства имеют низкую эффективность. Проведение хирургического вмешательства позволяет устранить изменения в желчном пузыре и нормализовать отток желчи и процесс пищеварения.
Также интересно почитать: у ребенка под глазами синяки
Дискинезия желчного пузыря – это заболевание функционального характера, характеризующееся нарушениями двигательной функции желчного пузыря. Наряду с дискинезией желчевыводящих протоков оно является одним из наиболее частых в гастроэнтерологической практике среди детей, причём подавляющее большинство – подростки, это связано с изменениями их привычного режима питания после поступления в школу. Дискинезия желчного пузыря сказывается негативным образом не только на здоровье ребёнка, но и на его социальной адаптации, способности усваивать учебный материал. Чем раньше начнётся лечение, тем меньше осложнений даст это заболевание.

Что такое дискинезия желчного пузыря?
Желчь, произведённая печенью, собирается в желчном пузыре и участвует в процессах пищеварения. Когда съеденная пища уже прошла желудок и попала в двенадцатиперстную кишку, при нормальном функционировании желчный пузырь сокращается, выталкивая в неё желчь для продолжения дальнейшей ферментной обработки. Желчь необходима нашему организму для расщепления сложных жиров, вывода ряда токсичных веществ, которые не могут покинуть организм через мочевую систему.
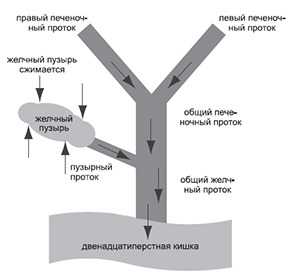 Дискинезия желчного пузыря – это функциональное нарушение, при котором происходит десинхронизация двигательных сокращений желчного пузыря и мышечных ворот. Либо желчный пузырь сокращается слишком сильно, и мышечные ворота не успевают раскрыться на достаточную ширину (в таком случае говорят о гипертонической дискинезии), либо желчный пузырь, напротив, сокращается недостаточно (гипотоническая дискинезия) – желчь и в том, и в другом случае застаивается внутри.
Дискинезия желчного пузыря – это функциональное нарушение, при котором происходит десинхронизация двигательных сокращений желчного пузыря и мышечных ворот. Либо желчный пузырь сокращается слишком сильно, и мышечные ворота не успевают раскрыться на достаточную ширину (в таком случае говорят о гипертонической дискинезии), либо желчный пузырь, напротив, сокращается недостаточно (гипотоническая дискинезия) – желчь и в том, и в другом случае застаивается внутри.
Застой желчи очень опасен. В ней могут начать образовываться желчные камни из солей и кальция или скапливаться токсические вещества. Есть риск заражения желчи инфекцией, тогда начнётся воспаление, которое в медицине называют холецистит. Прямой вред от дискинезии желчного пузыря – недостаточность обработки поступающей пищи. В итоге организм ребёнка не получает необходимые ему жирные кислоты, без которых невозможен здоровый обмен веществ. Такие патологии не могут протекать без последствий, поэтому важно своевременное обращение к врачу. Лечение должно осуществляться без задержек!
По каким признакам опознать болезнь?
Симптомы дискинезии желчного пузыря у детей крайне разнообразны, зависят от вида заболевания. Дискинезия с недостаточной сокращаемостью желчного пузыря может поначалу не беспокоить ребёнка. Однако, большинство случаев характеризуются наличием тошноты у детей, тяжестью в животе, смазанной, ноющей болью в правом подреберье, которая длится на протяжении длительного времени. Негативные симптомы заметно усугубляются, если ребёнка накормили жирным мясом, при этом могут появиться запоры или диарея.
 Дискинезия с повышенной сократимостью желчного пузыря имеет несколько иные симптомы. Она нередко возникает, если у ребёнка имеется вегетососудистая дисфункция или невротическое расстройство. Боль у этого вида болезни интенсивная, «желчные колики» в области правого подреберья переносятся очень тяжело. Иррадиирует такая колика к плечу и лопатке. Чаще всего она проявляет себя у детей, склонных к погрешностям в диете, а также переживших за день сильное эмоциональное напряжение, стресс. Прервать болевые симптомы помогут препараты, снимающие спазм, однако это не лечение, а лишь временная мера до обращения к врачу.
Дискинезия с повышенной сократимостью желчного пузыря имеет несколько иные симптомы. Она нередко возникает, если у ребёнка имеется вегетососудистая дисфункция или невротическое расстройство. Боль у этого вида болезни интенсивная, «желчные колики» в области правого подреберья переносятся очень тяжело. Иррадиирует такая колика к плечу и лопатке. Чаще всего она проявляет себя у детей, склонных к погрешностям в диете, а также переживших за день сильное эмоциональное напряжение, стресс. Прервать болевые симптомы помогут препараты, снимающие спазм, однако это не лечение, а лишь временная мера до обращения к врачу.
Также выделяют следующие симптомы, свойственные обоим видам дискинезии у детей:
- учащённое сердцебиение (тахикардия);
- цефалгия (головные боли);
- язык ребёнка пожелтевший от желчи, на поверхности виден налёт;
- во рту ощущается горьковатый привкус.
Поначалу между приступами у детей не наблюдаются никакие другие симптомы, однако затем эта билиарная дисфункция даёт осложнения в виде желтухи. Если не осуществляется лечение, нарушается выработка витаминов, ребёнка начинают мучить системные нарушения нервов, сердечно-сосудистые патологии.
Почему возникает?
Переход с домашнего питания на школьное – сложный этап для детей. Меняется режим дня, условия приёма пищи, на переменках школьник не всегда перебивает аппетит полезной едой. Нередко возникают функциональные расстройства – пищеварительная система перестаёт понимать, когда нужно выделять желчь, а когда нет.
Среди прочих причин развития дискинезии выделяют следующие:
- расстройства центральной нервной системы;
- эндокринные нарушения, связанные с неверной или несвоевременной выработкой гормонов;
- инфекционный гепатит;
- кишечные инфекции в анамнезе;
- невротические состояния, эмоциональное напряжение;
- нерациональное питание.
 Очень часто родители отдают своего ребёнка во всевозможные секции и кружки. Расписание очень плотное, график требует приёма пищи в строго отведённые для этого часы, причём независимо от того, голоден ребёнок или нет. Если кормить детей тогда, когда они не хотят, это также приводит к функциональным нарушениям. Наш организм не умеет питаться «про запас», голод – основной сигнал к готовности пищеварительной системы принимать еду. Это значит, что желчь в желчном пузыре скопилась, а желудок готовится к выделению кислот.
Очень часто родители отдают своего ребёнка во всевозможные секции и кружки. Расписание очень плотное, график требует приёма пищи в строго отведённые для этого часы, причём независимо от того, голоден ребёнок или нет. Если кормить детей тогда, когда они не хотят, это также приводит к функциональным нарушениям. Наш организм не умеет питаться «про запас», голод – основной сигнал к готовности пищеварительной системы принимать еду. Это значит, что желчь в желчном пузыре скопилась, а желудок готовится к выделению кислот.
Иногда болезнь возникает по причине отсутствия нормального притока желчи. Такое возможно при наличии перетяжек желчного пузыря или протоков, механических компрессий или сдавливаний. Следует учесть, что фактором развития дискинезии желчного пузыря стала дискинезия желчных протоков.
Факторы, увеличивающие риск возникновения болезни
У ребёнка нервная система ещё не до конца сформирована, поэтому ей свойственны более частые сбои в работе, чем у зрелого человека. Генетически обусловленные предрасположенности, а также такие заболевания, как вегетососудистая дистония, увеличивают риск развития дискинезии желчного пузыря.
Неблагоприятные внешние факторы – повышенный стресс в школе, сложности в общении со сверстниками, шумная, неблагожелательная обстановка в семье, трудности процесса обучения – могут привести к развитию психосоматических расстройств, то есть болезней на нервной почве. Для того, чтобы медикаментозное лечение, которое назначит врач, оказало положительный эффект, прежде всего потребуется устранить эти неблагоприятные факторы, ведущие к развитию заболевания.
На приёме у врача: диагностика
Когда вы поведёте своего ребёнка к гастроэнтерологу, вам предстоит ответить на многие вопросы, которые помогут составить анамнез заболевания. Вас спросят об особенностях питания, принятых у вас в семье, уровне стресса, с которым приходилось сталкиваться малышу. Только после этого назначается аппаратная и лабораторная диагностика, которая позволит узнать точный диагноз.
Для того, чтобы диагностировать дискинезию желчного пузыря, используются следующие методы:
- Лабораторные исследования. Анализ кала, мочи, биохимический анализ крови на печёночные ферменты.
-
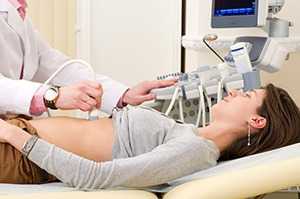 Ультразвуковое исследование. С помощью этого метода определяется объём желчного пузыря, орган просматривают на наличие врождённых отклонений развития. УЗИ используется для выявления желчных камней, формы дискинезии (гипер- или гипотоническая).
Ультразвуковое исследование. С помощью этого метода определяется объём желчного пузыря, орган просматривают на наличие врождённых отклонений развития. УЗИ используется для выявления желчных камней, формы дискинезии (гипер- или гипотоническая). - Дуоденальное зондирование. Этот способ помогает досконально изучить работу желчного пузыря, определить характеристики его моторной функции, сделать забор желчи и проанализировать её состав.
- Рентгенография. Особый её вид – холецистография.
Многие виды аппаратного исследования проводятся утром, натощак, детей перед ними не надо кормить. На основании полученных данных гастроэнтеролог проводит дифференциальную диагностику, отделяя одно заболевание от десятков похожих других. Только после этого подбирается лечение.
Лечение
Для того, чтобы лечение помогло, самым важным является соблюдение диеты. В зависимости от формы болезни она имеет свои характерные особенности.
 Гиперкинетическая, то есть подвижная форма заболевания требует дробного питания до 6 раз в день. Придётся отказаться от продуктов, которые повышают секрецию желчи, увеличивая сокращения пузыря. Под запретом любая жирная пища, острое, солёное, копчёное, жареное, нельзя будет сдобное тесто, пирожки, газированные напитки, жвачки. Полезны фрукты и ягоды, так как они оказывают положительное действие на желудочно-кишечный тракт.
Гиперкинетическая, то есть подвижная форма заболевания требует дробного питания до 6 раз в день. Придётся отказаться от продуктов, которые повышают секрецию желчи, увеличивая сокращения пузыря. Под запретом любая жирная пища, острое, солёное, копчёное, жареное, нельзя будет сдобное тесто, пирожки, газированные напитки, жвачки. Полезны фрукты и ягоды, так как они оказывают положительное действие на желудочно-кишечный тракт.
Также используются: спазмолитические средства для снятия боли, желчегонные средства (например, фламин), фитосборы, способствующие выработке желчи, минеральные воды с низкой или средней насыщенностью.
Особые случаи могут потребовать проведения тюбажа – процедуры по прогону желчи и промыванию желчных протоков.
Гипокинетическая, то есть малоподвижная форма, напротив – должна изобиловать в питании кислыми продуктами, которые способствуют выработке желчи: сметана, чёрный хлеб. Полезны овощи в любом виде, так как это клетчатка, стимулирующая моторику желчного пузыря. Врачи также рекомендуют использовать травяные настои, отвары желчегонного действия. Полезны минеральные воды с самой высокой степенью минерализации. Например, Ессентуки 17.
Психогенная природа болезни может обуславливать выбор терапевта в пользу антидепрессантов. Успокоить нервную систему поможет чай на мяте и мелиссе. Лечение будет включать в себя необходимость родителей оградить ребенка от стрессов, оказывать ему эмоциональную поддержку и любовь.
