Операция желчного пузыря восстановление
На сегодня удаление желчного пузыря остается основным методом лечения холецистита и желчнокаменной болезни. Операция проводится несколькими способами и имеет различия по оперативному доступу к пораженному органу. «Золотым стандартом» признана лапароскопическая холецистэктомия, выполняемая с помощью специального оборудования. При наличии противопоказаний резекция осуществляется традиционно (через большой разрез в брюшной стенке) или с использованием минидоступа.
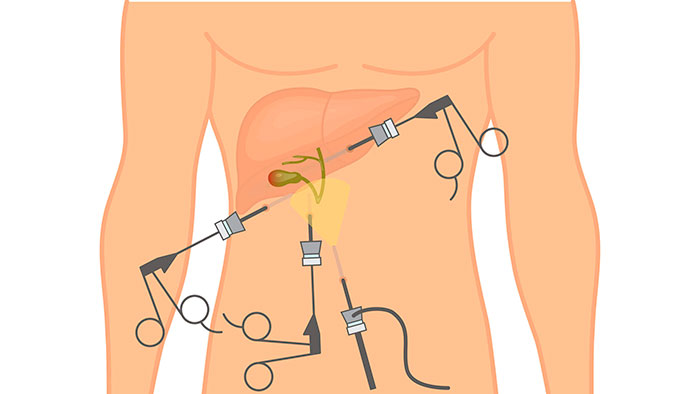
Что такое холецистэктомия
Пузырь служит хранилищем для желчи, которая выводит из организма излишки холестерина, токсины и билирубин. Он является важнейшей составляющей в пищеварительной цепочке. От слаженности работы желчного зависит качество расщепления и всасывания питательных веществ.
Нарушение функциональности полостного органа приводит к развитию патологических процессов. На определенном этапе помогает прием медикаментов и диетическое питание. Но в большинстве случаев требуется незамедлительное применение радикальных мер по удалению полостного органа.
Операция называется холецистэктомией и назначается, как планово, так и по экстренным показаниям. Предпочтительнее плановое проведение с предоперационной подготовкой пациента. Но существуют ситуации, при которых даже незначительное промедление грозит развитием тяжелых осложнений.
Почему проводится операция
Для лечения камней в органе используются различные методы. Это диета, литолитическая терапия или экстракорпоральное дробление камней ультразвуком. Каждый из них имеет свои недостатки и не является гарантией излечения.
Лекарственные средства для растворения камней токсичны, требуют длительного применения и плохо переносятся большинством пациентов. Экстракорпоральная литотрипсия разбивает крупные конкременты на мелкие фрагменты, но существует опасность перекрытия желчного протока крупным камнем и появления механической желтухи, а также других осложнений.
Эвакуация конкрементов из желчного не исключает повторного образования камней. Это означает, что после консервативного лечения сохраняются патологические изменения в органе и наличием факторов, которые ранее способствовали камнеобразованию.
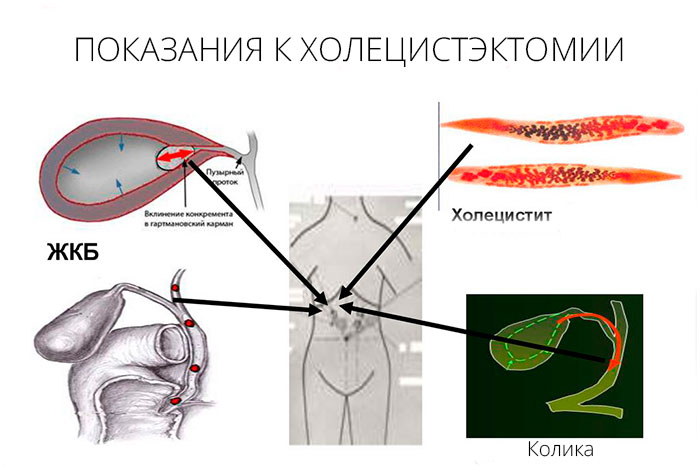
Показания к проведению
Операция по удалению желчного пузыря требуется, если орган перестает функционировать и становится источником патологических процессов. Врач может назначить лапароскопическую или открытую холецистэктомию, если у больного:
- наличие камней в главном пузырном протоке;
- острый холецистит;
- обтурация (перекрытие) желчевыводящих путей;
- приступы печеночной колики;
- желчнокаменная болезнь с незначительными проявлениями или отсутствием признаков заболевания;
- отложение солей кальция в тканях желчного пузыря;
- холестероз – насыщение стенок органа холестерином на фоне ЖКБ;
- формирование полипов на слизистой органа;
- появление вторичного (желчного) панкреатита;
- новообразования различного генеза.
Все эти патологии представляют опасность для жизни пациента. Если операция холецистэктомия была проведена вовремя, это способствует выздоровлению больного и предупреждает развитие таких серьезных осложнений, как:
- абсцесс;
- механическая желтуха;
- воспаление желчных путей;
- нарушение моторики 12-перстной кишки (дуоденостаз);
- почечная и печеночная недостаточность.
При развитии гангренозного холецистита, появлении сквозного дефекта в стенке желчного пузыря (перфорации), это значит, что требуется срочное проведение операции.
Противопоказания
В каких случаях не проводится холецистэктомия:
- сердечная и дыхательная недостаточность в стадии декомпенсации;
- деструкция желчного пузыря;
- тяжелые хронические заболевания;
- низкие показатели свертываемости крови;
- онкология;
- острые инфекционные патологии;
- обширный перитонит;
- скопление лимфоидной жидкости или крови в передней брюшной стенке;
- 1 и 3 триместр беременности;
- врожденные дефекты желчного пузыря;
- выраженное воспаление в области шейки ЖП.
При появлении показаний к холецистэктомии у пожилых пациентов, лапароскопия или лапаротомия проводится независимо от возраста.
Операцию могут отменить из-за риска послеоперационных осложнений при наличии:
- сопутствующих соматических болезней;
- блокирование пузырного протока;
- гной в полости пузыря;
- наличие ранее проведенных операций в брюшной полости.
Операция по удалению желчного пузыря откладывается, если:
- человеку более 70 лет и он страдает хроническим заболеванием, протекающее в тяжелой форме;
- холангит – воспалительные процессы в желчных протоках;
- образование множества спаек в брюшной полости;
- механическая желтуха;
- цирроз;
- склероатрофический желчный пузырь;
- язвенное поражение стенок двенадцатиперстной кишки;
- ожирение 3-4 стадии;
- хронический панкреатит на фоне разрастания опухолевой ткани.
Острый холецистит в первые трое суток лечится лапароскопической холецистэктомией, если время упущено, значит, операция противопоказана.
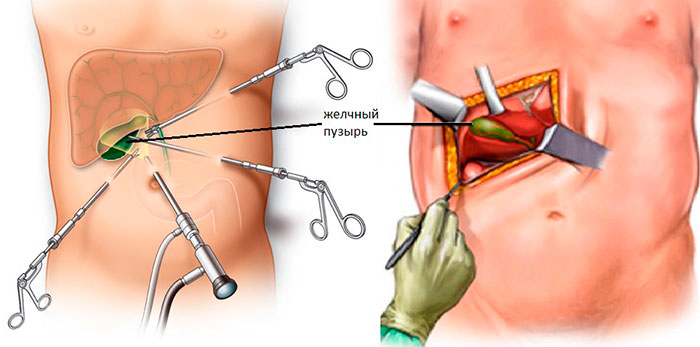
Типы оперативного вмешательства
В зависимости от показаний, операция может проводиться разными способами. В хирургии существует классификация, в основе которой лежит способ доступа к поврежденному органу в ходе операции.
Виды холецистэктомии и их описание:
- Лапаротомия – иссечение желчного открытым способом. Для этого делают большой разрез (15-20 см) на передней стенке живота.
- Лапароскопия – операция проводится через 3 аккуратных минипрокола с помощью эндоскопического оборудования.
- Холецистэктомия минидоступом – миниинвазивная манипуляция с незначительным травмированием тканей. Для резекции достаточно вертикального разреза 3-7 в области правого подреберья.
Какой тип операции применим в конкретном случае, определяет врач после получения результатов полного обследования пациента. Если противопоказаний нет, предпочтение отдается лапароскопической холецистэктомии, у нее самые лучшие характеристики.
Подготовка к операции
Плановое хирургическое лечение предполагает проведение предоперационной диагностики. Это позволяет провести оценку общего функционального состояния, наличие инфекции, аллергии, воспаления и других противопоказаний. Успех оперативного вмешательства много значит от качества подготовки.
Перечень методов обследования перед резекцией желчного пузыря:
- общее и биохимическое исследование крови и мочи;
- реакция на RW;
- анализ на наличие гепатита В и С;
- гемостазиограмма;
- описание электрокардиограммы;
- определение группы крови и резус-фактора;
- УЗИ билиарной системы и органов брюшной полости;
- флюорография;
- ФГС или колоноскопия (по показаниям).
Дополнительно может понадобиться консультация кардиолога, аллерголога, гастроэнтеролога и эндокринолога. Подробная диагностика поможет определить оптимальный вид наркоза и предположить реакцию организма на ЛХЭ операцию.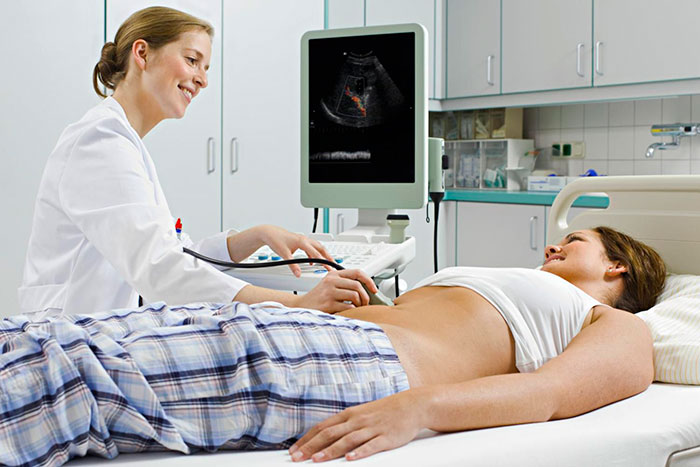
За 3 суток до плановой холецистэктомии рекомендуется перейти на щадящее питание, желательно не есть овощи, фрукты, хлебобулочные изделия. Накануне вечером можно поужинать йогуртом, кефиром или кашей, а также провести очищение кишечника с помощью клизмы. За 8 часов до оперативного вмешательства есть и пить запрещено.
Полостная холецистэктомия
Лапаротомия – это хирургическая манипуляция, которая проводится через обширное трепанационное окно. Проводится после неудачно проведенной лапароскопии или по специальным показаниям:
- воспаление брюшины (перитонит);
- гангренозный холецистит;
- рак или малигнизация доброкачественных образований;
- наличие большого количества камней (более 2/3 объема);
- абсцесс;
- водянка живота (скопление лимфоидной ткани);
- травмы пузыря.
Лапаротомия может стать продолжением ЛХЭ, если:
- поврежден печеночный проток;
- началось внутреннее кровотечение;
- образовались свищи.
В момент установки от вводимых троакаров могут повредиться внутренние органы, что также исправляется с помощью открытой операции.
Этапы лапаротомии
Техника хирургического вмешательства в открытом доступе включает следующие действия:
- Выполняется разрез (15-30 см) посреди живота или под правым ребром.
- Желчный пузырь освобождается от окружающих его жировых тканей.
- Перекрываются кровеносные сосуды и желчевыводящие протоки.
- Пузырь отсекают от печени и удаляют.
- Ложе в месте удаленного органа ушивается саморассасывающейся хирургической нитью или прижигается хирургическим лазером.
- Операционная рана постепенно ушивается по слоям.
Открытая (полостная) холецистэктомия проводится под общей анестезией и может продолжаться до 2 часов. К данной технике прибегают редко из-за обширной травматизации тканей живота, большого косметического дефекта в месте разреза и риска спаечного процесса. Дополнительным минусом является длительное восстановление.
Лапароскопическая операция
К самому распространенному методу хирургического лечения относят эндоскопическую холецистэктомию. Это малоинвазивная процедура удаления желчного пузыря с минимальным повреждением передней стенки живота.
Пораженный орган извлекается через один из 3-4 разрезов, размер которых не превышает 10 мм. Впоследствии места проколов срастаются с формированием едва заметных рубчиков. Длительность хирургического вмешательства лапароскопически варьируется в пределах 30-90 минут и зависит от веса больного, продолжительности наркоза и наличии камней в протоках.
Преимущества и недостатки
Плюсы в видеолапароскопической эндоскопии:
- лапароскоп позволяет хорошо «видеть» место операции;
- отсутствие боли в послеоперационный период;
- наименьшая травматичность в сравнении с другими техниками;
- короткий срок пребывания в стационаре (1-4 дня);
- низкий риск формирования спаек и грыжевых образований;
- быстрое восстановление трудоспособности.
Как и любой другой медицинской манипуляции, минусы у эндоскопической операции тоже есть:
- вероятность присоединения инфекции;
- кровотечение;
- нарушение целостности внутренних органов медицинскими инструментами;
- отсутствие возможности удаление камней из протоков.
Если во время операции выявляется осложнение (инфильтрат, спайки), лечение продолжают через широкий доступ с выполнением традиционной техники.
Ход операции
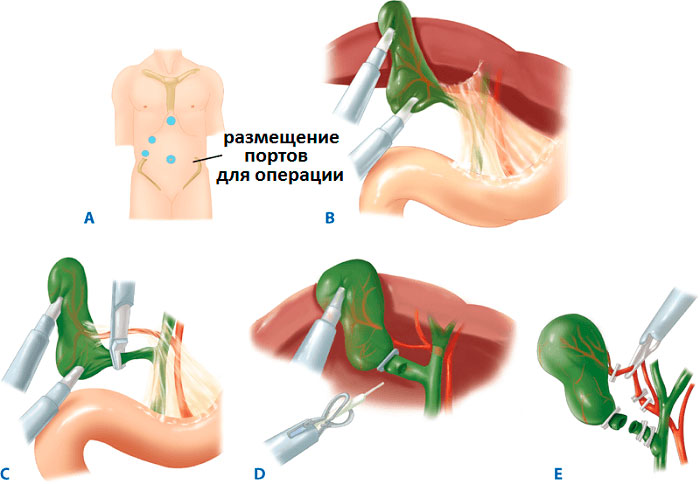
Хирургическое лечение проводится в стерильных условиях под общим наркозом. Описание этапов ЛХЭ:
- В рамках подготовки в желудок устанавливают зонд, в мочевой пузырь – катетер. Для профилактики образования тромбов, на ноги надевают противоэмболические чулки.
- В полость живота через прокол ниже пупка нагнетается окись азот или углекислый газ, чтобы улучшить доступ хирургам за счет поднятия живота.
- В 3-4 точках вводятся троакары с микроинструментами на конце. Процедура проводится под мониторингом с помощью лапароскопа.
- Пузырь отодвигается от тканей, печеночный проток и артерия пережимаются скобами.
- Орган иссекается и извлекается через пупочный разрез. Поврежденные участки тканей удаляются, сосуды купируются.
- Осуществляется промывка полостей раствором с антисептиком.
- Инструменты удаляются, на разрезы накладывают швы.
На всех этапах операции манипуляции контролируются визуализацией происходящего на экране монитора за счет микроскопической камеры, которая передает изображение, находясь в животе.
Операционные риски
Вероятность осложнений в ходе операции по поводу холецистэктомии ничтожно мала. По статистике, ситуации зафиксированы у 1 из 100 оперируемых. Иногда наблюдаются случаи травмирования троакарами внутренних органов. Но причиной чаще всего служат аномалии расположения органов. В редких случаях есть риск развития внутреннего кровотечения или нарушения целостности протока желчного пузыря.
Послеоперационный период
Непосредственно после операции, в первые 4 часа, необходимо соблюдение постельного режима. После лапароскопии вставать и начинать ходить рекомендуется уже через 6-8 часов. Пациент может жаловаться на тянущие болезненные ощущения в месте введения инструментов. Сильный болевой синдром отсутствует.
В большинстве случаев срок восстановления занимает не более 7-14 дней. В течение этого периода важно соблюдать режим двигательной активности – 1-2 месяца избегать тяжелых физических нагрузок, что способствует:
- предупреждению застойных явлений в легких;
- нормализации работы кишечника;
- уменьшения риска появления спаек.
При появлении болей, диспепсических расстройств, врач назначает лекарственные препараты, устраняющие негативную симптоматику.
Диета
После операции лапароскопической или открытой холецистэктомии у взрослых большое значение имеет правильное питание. После удаления желчного пузыря желчь небольшими порциями поступает в 12-перстную кишку напрямую. Поэтому следует избегать еды с большим содержанием жиров.
В первый день можно пить только воду, на 2 день – обезжиренный кефир и чай. В дальнейшем рацион составляют с учетом разрешенных продуктов:
| Разрешено | Запрещено |
|
|
| Каша из риса, овсянки, гречки на молоке. Крупа обязательно должна быть хорошо проварена. | Пшенная, перловая, кукурузная крупа |
| Жирное мясо: свинина, баранина |
| Вермишель мелкого размера, картофельное пюре | Консервы копченые блюда |
| Жареная, соленая рыба |
| Обезжиренный творог без сахара, кефир | Острый сыр, молочные продукты с высокой жирностью |
| Недавно испеченный хлеб, сдобная выпечка, изделия с кремом |
| Вареные или паровые овощи: морковь, цветная капуста, кабачки, картофель, тыква | Чеснок, щавель, капуста белокочанная, огурцы, репа, шпинат, грибы |
|
|
Режим питания после лапароскопической холецистэктомии должен быть дробным (5-6 раз в день), а еда теплой. Жидкость должна поступать в организм в достаточном количестве – не менее 2 л в сутки.

Возможные осложнения
У большинства пациентов резекция органа проходит успешно. Негативные последствия проявляются у 2 из 10 взрослых пациентов. Чаще осложнения наблюдаются у пожилых больных или при деструктивных видах патологии.
После удаления органа происходят изменения, которые могут послужить толчком к развитию вторичных патологий:
- меняется состав желчного секрета;
- нарушается процесс поступления желчи в 12-перстную кишку;
- нарушение процесса переваривания пищи;
- избыточное газообразование в кишечнике;
- нарушение перистальтики;
- расширяются печеночные протоки.
Такие явления способствуют появлению осложнений, которые могут возникнуть на разных этапах реабилитации после холецистэктомии. Перечень возможных последствий:
- гастродуоденальный рефлюкс;
- дуоденит;
- послеоперационная грыжа;
- нарушение баланса микрофлоры в кишечнике;
- формирование спаек;
- рубцы, уменьшающие просвет желчных протоков;
- воспаление тонкой или толстой кишки;
- гастрит;
- диарея;
- кишечные колики.
Осложнения могут проявиться после лапароскопической холецистэктомии, что является показанием для изменения тактики лечения.
Тревожные симптомы:
- выраженные абдоминальные боли;
- повышение температуры;
- желтуха с характерным окрашиванием кожных покровов;
- тяжесть в правом подреберье.
Большинство пациентов после удаления поврежденного органа полностью выздоравливают. У небольшого числа могут сохраниться или усилиться признаки болезни: горечь во рту, плохое пищеварение. Такое состояние называется постхолецистэктомическим синдромом и встречается у взрослых:
- с хроническим воспалением слизистой желудка;
- язвенным поражением;
- грыжей пищевода;
- колитом с хроническим течением.
Профилактикой синдрома является лечение сопутствующих патологий перед операцией.
Заключение
Прогноз наиболее благоприятный, если операция будет проводиться без разрезов. Для этого желательно не запускать патологию и оперироваться в плановом порядке. Когда лапароскопическая холецистэктомия проведена с соблюдением всех норм, больной выздоравливает и чувствует себя хорошо. Неприятные ощущения не возникнут, если придерживаться правил диетического питания и соблюдать рекомендации врача.
Видео
Посмотрите видео о жизни после удаления желчного пузыря.
Микрооперация по резекции желчного пузыря, перестающего выполнять свои функции, свершилась. У прооперированного пациента возникает задача – жить без утраченного органа. Помочь больному разобраться с дальнейшими действиями призвана специальная инструкция.
Негативные последствия
Современные методы выполнения лапароскопии позволяют врачам проводить операции, по завершению которых пациенты восстанавливаются быстрее, чем после лапаротомии. Но даже минимальное хирургическое вмешательство не происходит без последствий. Ведь удаляют не отдельно камни из желчного накопителя, но и собственно орган.
Вероятные трудности на ранней стадии
По завершении операции врач может диагностировать осложнения:
- Кровотечение. Состояние происходит из-за нарушения целостности стенок кровеносных сосудов.
- Проникновение желчи в область брюшной полости. У пациента возникает болезненность внутренних органов в подрёберном пространстве, рост температуры.
- Инфицирование места прокола. Случайно занесённые бактериальные инфекции вызывают сильные боли, приводят к покраснению, отёчности области раны.
- Повреждение стенок кишечника. Диагностируется усиленный болевой синдром, высокая температура тела, при запущенной стадии возможен перитонит.
- Некачественно выполненное дренирование приводит к дополнительным осложнениям.
Вышеозначенные осложнения возникают крайне редко, устраняются в рабочем порядке.
Ухудшение состояния в поздний период
В постоперационный период у 10-30% пациентов образовывается постхолецистэктомический синдром. Так специалисты называют комплекс симптомов, наблюдаемых после холецистэктомии. Заболевание характеризуется признаками:
- Нарушение стула;
- Тошнота;
- Повышенная (37-38С) температура;
- Чрезмерное газообразование;
- Желтушность кожных покровов;
- Болевые спазмы правого бока с прострелом в ключицу либо плечо;
- Слабость.
По статистике у женщин постхолецистэктомический синдром выявляется минимум в два раза чаще, чем у мужчин. Он может возникать незамедлительно после лапароскопической холецистэктомии либо спустя время.
Постхолецистэктомический синдром – нарушение нормального функционирования желчевыводящих протоков, подлежит соответствующей этиологической терапии. Своевременное медицинское вмешательство избавит от серьёзных последствий. Прооперированному нужно помнить: при проявлении болезненных симптомов немедленно обращаются к доктору. Мнение врача – закон.
После удаления накопителя желчи жизнь продолжается, но в функционировании организма происходят изменения. Человек должен понять: ограничения в принимаемой пище неизбежны, определённым образом оздоравливают организм. Итак, вмешательство произошло, рассмотрим последствия.
Восстановительный период
Любое хирургическое вмешательство – стресс организму. Невозможно предугадать время, требуемое человеческому телу, чтобы восстановиться. Отбросим варианты, когда следом за операцией появляются серьёзные осложнения, назовём определённый срок для восстановления.
Первые дни
Лапароскопическая операция не наносит такой вред организму, как полостная холецистэктомия. Реабилитационный этап неизбежен. После медицинского вмешательства пациент находится в лечебном учреждении под наблюдением докторов минимум 2 суток. Рекомендован круглосуточный уход, постельный режим. Больной в этот момент испытывает ощущения:
- Повышенное газообразование, диарея. При соблюдении рекомендуемого режима питания симптомы длятся две недели.
- Боль в зоне хирургических порезов. Болевые ощущения снимаются приёмом болеутоляющих средств.
- Тошнота. Симптом встречается преимущественно у аллергиков, вызван применением анестетиков, обезболивающих препаратов.
- Боли в полости живота, возникающие из-за введения воздуха в брюшное пространство. Это состояние становится своеобразной платой за минимальное хирургическое вмешательство, проходит за две недели. В момент боли желательно гладить живот круговыми движениями по ходу часовой стрелки.
- Сильное нервное возбуждение. Раздражительность проходит в течение времени реабилитации.
После завершения процедуры больному необходим строгий постельный режим. Садиться, переворачиваться разрешено спустя 5 часов после окончания операции. Если самочувствие не внушает опасений, разрешают вставать с кровати и становиться на ноги.
После удаления ЖП лапароскопическим методом на брюшной полости остаются швы, которые желательно не мочить. По прошествии двух суток возможно мыться при условии защиты раневых отверстий специальными повязками, устойчивыми к проникновению влаги и следить, чтобы не сбились. Перевязь снимают после купания. Естественно, к санитарным процедурам приступают после разрешения лечащего врача, когда снят дренаж.
В первые сутки после процедуры нельзя принимать пищу. Только через 5 часов допустимо выпить немного воды. Рацион вторых суток состоит из обезжиренного творога или некрепкого бульона. Частота приёма порций пищи составляет минимум 6 раз за сутки, в малых количествах. Обязательное суточное потребление жидкости – 2 литра.
Чтобы восстановление произошло быстрее, уделяют внимание физической активности. Даже неспешная ходьба способствует ускорению регенерирующих процессов, следует учитывать, что физические нагрузки непосредственно после операции противопоказаны.
Больных с неосложнённой послеоперационной стадией обычно выписывают на 1-7 сутки, начинается этап восстановления.
Действия после выписки
После выписывания из лечебного учреждения нужно встать на учет в медицинский центр. Участковый медик назначит дальнейший курс лекарств и проследит за протеканием восстановления. Своевременное обращение к врачу позволит избежать негативных последствий и не умереть.
Но медработник не сможет предотвратить осложнений, если больной будет нарушать предписанный режим. Успешная реабилитация после удаления желчного пузыря напрямую зависит от исполнения правил:
- носить бандаж;
- пищу принимать регулярно, в небольших количествах, но часто;
- регулярно обрабатывать раны;
- принимать лекарства, назначенные участковым врачом;
- тяжёлый физический труд недопустим;
- для профилактики появления пневмонии нужно регулярно делать дыхательную гимнастику;
- половая связь противопоказана первый месяц после холецистэктомии;
- утренняя зарядка способствует быстрому восстановлению;
- для женщин сигналом для обращения к врачу служит признак: месячные не пришли в срок;
- приём спиртосодержащих напитков запрещён;
- соблюдение предписанной диеты обязательно.
При выдаче листка нетрудоспособности обычно выдерживают сроки 10-30 календарных дней. Каждый послеоперационный этап зависит от индивидуальных особенностей метаболизма человека. После закрытия больничного листа нельзя сразу вернуться к обычной жизни, начинается новая стадия, привыкание организма к изменённому метаболизму.
Этап адаптации
Стоит помнить, что в человеческом организме нет лишних органов. Желчный пузырь выполнял функцию резервуара, в котором хранилась концентрированная желчь. Сбои в работе органа приносят сильную боль, без удаления не обойтись. После резекции мешочка печень не перестаёт выполнять природную функцию. На выздоровление организму необходим год, в течение которого работу, выполняемую желчным пузырём, возьмут на себя протоки внутри печени и большой желчный канал. Указанный промежуток необходимо учитывать советы.
Наставления по приёму пищи
После процедуры удаления желчного накопителя больным, примерно через месяц, назначают диету №5, обязательную при холецистэктомии. Она подразумевает выполнение ряда правил:
- питание желательно принимать по графику;
- перед приёмом пищи необходимо выпивать по стакану воды;
- еду принимать только в подогретом виде, от горячих и холодных блюд временно отказаться;
- периодичность принятия пищи – минимум 5 раз за сутки;
- объем принимаемых порций небольшой;
- употреблять тушёные, варёные или приготовленные на пару блюда;
- после приёма пищи 2 часа рекомендуется не наклоняться и не ложиться.
К разрешённым продуктам относятся:
- сухофрукты;
- молочные и овощные супы;
- рыбные блюда;
- блюда из курицы, говядины;
- отруби;
- кисломолочные продукты;
- свежая зелень;
- молочные каши (овсяная, гречневая и пшённая);
- подсушенный пшеничный и ржаной хлеб;
- тушёные овощи.
Необходимо обращать внимание на качество продуктов. Несоблюдение указанной диеты приводит к нарушению пищеварения и к серьёзным заболеваниям – к язве желудка. В этом случае, по рекомендации медицинского специалиста, нужно принимать Омепразол.
Лечение в реабилитационных местах
Для возвращения пациента к полноценной жизни, после проведения микрооперации по удалению желчного резервуара рекомендовано санаторно-курортное лечение с возможностью плавать в бассейне, загорать, купаться на открытом воздухе. В специализированных учреждениях больным предложено:
- ЛФК;
- электрофорез с использованием янтарной кислоты;
- диетотерапия;
- бальнеолечение – ванны с добавлением экстракта хвои, углекислоты, радона;
- приём Милдроната, Рибоксина.
Через установленный промежуток времени тело адаптируется к отсутствию накопителя желчи и люди возвращаются к полноценной жизни. Называют важные ограничения, о которых не стоит забывать.
Влияние операции на устоявшийся уклад
Оперативное вмешательство успешно проведено, восстановительный этап завершён, но как вести характерный человеку образ жизни? Присутствуют ограничения, которые внесёт холецистэктомия в повседневную жизнедеятельность человека.
Занятие спортом
Только на этапе восстановления существуют ограничения к физкультуре. Хотя не стоит забрасывать спорт, гимнастические занятия с незначительными нагрузками помогут быстрее восстановить нормальную работоспособность. По истечении полного месяца после резекции желчного резервуара рекомендуются упражнения:
- дыхательная гимнастика;
- езда на велосипеде;
- пешие прогулки;
- лечебная физкультура.
Через год, при отсутствии противопоказаний можно быстро вернуться ко всем видам спорта, даже если заниматься профессионально, и спорт связан с поднятием тяжестей.
Рождение ребёнка
Удаление ЖП – не повод отказаться от мысли о рождении ребёнка. Любая женщина после холецистэктомии может родить здорового ребёнка. Единственное условие – постоянный контроль врача на протяжении всей беременности. Во время ожидания потомства метаболизм женщины работает в усиленном режиме. На приём к доктору надо обязательно ездить согласно установленному графику. Многие пациентки жалуются на возвращение послеоперационных симптомов: «будто камень внутри, ложусь и он давит».
Особенности протекания беременности после холецистэктомии:
- часто возникает кожный зуд и увеличивается уровень желчных кислот в крови;
- регулярный приём желчегонных средств, поливитаминов, антигистаминных средств;
- возникают расстройства пищеварения: понос, запор; повышенное газообразование; изжога; тошнота;
- беременность часто провоцирует повторное появление камней;
- появляются боли в районе правого подреберья, с увеличением срока беременности они усиливаются;
- соблюдение диеты – обязательное условие для неосложнённого протекания беременности.
Проведённая процедура не является предпосылкой для родов, проводимых кесаревым путём. При отсутствии противопоказаний, которые устанавливают врачи, допустимы естественные роды.
Желчный пузырь – не жизненно важный орган. Его отсутствие не повлияет на продолжительность жизни человека, не внесёт существенные коррективы в повседневную жизнедеятельность. Без ЖП можно заниматься любыми видами спорта, даже пауэрлифтингом, а женщинам – рожать детей. Многие живут с ограничением потребления копчёных и жареных продуктов и обладают прекрасным самочувствием.


