Очаговый гастрит выходного отдела желудка

Современный образ жизни у подавляющей части населения связан с нерегулярным питанием, злоупотреблением вредной пищей и напитками, частыми стрессами, что негативно влияет на ЖКТ, провоцируя развитие болезней желудка. Очаговый гастрит входит в число распространенных патологий, поражающих слизистую оболочку органа. Болезнь диагностируется у лиц любой возрастной категории и требует незамедлительного лечения во избежание развития осложнений — рак, атрофия желудка.
Общие сведения и классификация
Очаговый гастрит отличается от прочих разновидностей воспаления стенок желудка особенностями локализации. Участки воспаления разбросаны по слизистой в виде патологических очагов — отсюда идет название недуга. Участки поражения могут быть одиночными и множественными.
Болезнь классифицируют в зависимости от тяжести воспаления и особенностей протекания:
- хронический — патология развивается на фоне неправильного лечения острой стадии гастрита, клиническая картина богата в период рецидива — многие симптомы напоминают рак; воспалительный процесс протекает вяло, участки эпителия на стенках слизистой видоизменены незначительно;
- атрофический — для болезни характерно наличие патологических участков с признаками атрофии — слизистая видоизменена на эпителиальную ткань; атрофический гастрит опасен в плане потери желез, продуцирующих пепсин — фермент пищеварения; нехватка пепсина вызывает дисфункцию пищеварительных процессов, провоцируя еще большее истончение стенок желудка;
- неатрофический — недуг, для которого характерно наличие патологических участков без истончения и перерождения слизистой; глубина и размер очагов зависит от длительности и интенсивности воспаления.
Провоцирующие факторы
Старт развитию патологии дает сочетание внешних и внутренних факторов. Более обширная категория — внешние факторы, не зависящие от наследственности:
- инфицирование желудка бактерией хеликобактер пилори; бактерия устойчива к кислой среде и способна вызывать опасные воспалительные процессы в виде атрофического и антрального гастрита;
- проблемы с организацией питания — переедание, отсутствие режима, злоупотребление жирной и копченой пищей вызывает эрозивный, катаральный, поверхностный гастрит;
- систематический прием спиртного в больших дозах и на протяжении долгого времени губительно влияет на желудок, провоцируя образование эрозийных дефектов на его стенках; у лиц с алкогольной зависимостью часто диагностируется субатрофическая и атрофическая формы воспаления;
- длительное употребление медикаментов из группы обезболивающих, противовоспалительных, антибиотиков способно отрицательно отражаться на состоянии желудка;
- стрессы играют не последнюю роль в возникновении воспалительных заболеваний желудка.
Внутренние факторы связаны с существующими дисфункциями в человеческом организме: наследственная предрасположенность, нарушения метаболизма, ослабленность иммунитета, болезни аутоиммунного и эндокринного характера, инфекционные болезни, анемия. Определенная роль в развитии очагового гастрита принадлежит возрастному фактору — лица старше 60–65 лет особо подвержены воспалительным процессам с перерождением тканей в ЖКТ.

Классические проявления болезни
Клиническая картина при очаговом гастрите зависит от запущенности воспалительного процесса, количества патологических участков и глубины поражения. Для легких стадий недуга характерно появление сразу после приема пищи дискомфорта и тяжести в эпигастрии, что обусловлено давлением пищевого кома на воспаленные очаги. Часто симптоматика дополняется приступами тошноты. При отсутствии лечения болезнь усугубляется, появляются типичные диспепсические симптомы:
- боль в эпигастральной области сразу после еды или спустя 30 минут; боли при очаговом гастрите распирающие, давящие; характерны «голодные» боли, исчезающие после принятия малого объема пищи или любой жидкости (чай, сок);
- отрыжка с кислым привкусом после еды;
- мучительная изжога с локализацией по центру грудины (по ходу пищевода);
- неприятный запах из ротовой полости и неприятный привкус;
- проблемы с аппетитом — от полного отсутствия до резкого подъема;
- нарушение стула — запоры, диарея;
- потеря веса.

Диагностика
Постановка верного диагноза важна для определения тактики дальнейших лечебных мероприятий. Очаговый гастрит следует дифференцировать с прочими воспалительными патологиями желудка — атрофическим поражением, язвенной болезнью. Точный диагноз устанавливают, основываясь на результатах лабораторных анализов и инструментальных исследований:
- анализ крови общий — помогает установить косвенный признак поражения желудка — снижение гемоглобина, что характерно при повреждении слизистой органа и возникновении аутоиммунных процессов в клетках;
- копрологическое исследование кала используется для дифференциации патологии желудка от болезней поджелудочной железы;
- дыхательный тест — достоверный способ выявления гастрита, вызванного хеликобактер пилори; при наличии микроба в выдыхаемом воздухе будет обнаружена высокая концентрация аммиака;
- анализ крови с помощью ИФА — точный метод обнаружения хеликобактер пилори;
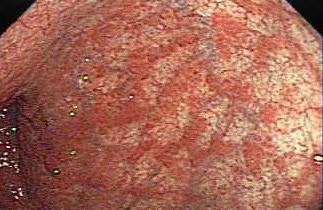
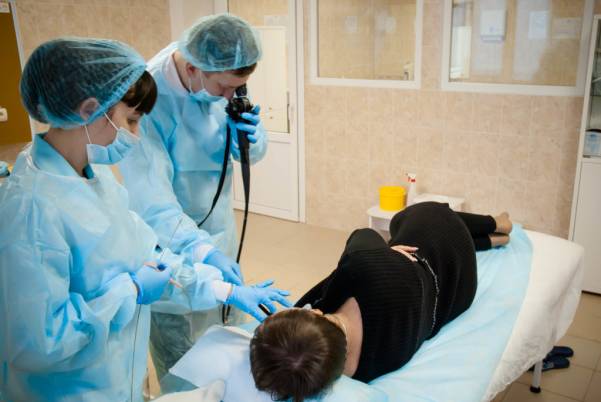
- фиброгастродуоденоскопия (ФГДС) — эндоскопическое исследование, позволяющее визуально оценить состояние полости желудка и поставить окончательный диагноз; при ФГДС одновременно проводится биопсия для последующего гистологического анализа.
Комплексная терапия
Лечение больных с очаговым гастритом включает не только использование медикаментов, но и диету, режим дня, физиопроцедуры. При строгом выполнении врачебных рекомендаций комплексная терапия принесет пользу. Для того, чтобы лечение дало максимальный эффект, важно учесть причины, вызвавшие болезнь. При острых формах недуга обязательно нахождение в стационарных условиях, при длительной ремиссии необходим регулярный контроль состояния и наблюдение у гастроэнтеролога.
Медикаментозное лечение имеет значимую роль, для излечения назначают:
- антибактериальные средства при выявлении хеликобактер пилори (Де-нол, Париет), после антибиотиков показан курс пре- и пробиотиков с целью коррекции баланса микрофлоры (Бифидумбактерин);
- при очаговом гастрите с высоким уровнем кислотности обязательны антисекреторные препараты, включая ингибиторы протонной помпы (Омепразол, Пантопразол) и блокаторы гистамина (Ранитидин, Роксатидин);
- для снятия диспепсических симптомов и ускорения процесса опорожнения желудка показаны прокинетики (Пассажикс, Мотилак);
- для понижения кислотности, защиты воспаленных очагов слизистой и купирования изжоги будут полезны антациды (Фосфалюгель, Маалокс);
- при наличии сопутствующих проблем со стороны поджелудочной железы и недостаточности пищеварительных ферментов показан курсовой прием панкреатина (Пангрол, Креон);
- при наличии выраженного болевого синдрома помогут спазмолитики — Дротаверин, Бускопан.

Для больных в стадии ремиссии полезно санаторно-курортное лечение в санаториях соответствующего профиля.
Диета
Диета при очаговом воспалении слизистой желудка незаменима — неправильное питание способно свести к нулю положительный результат от медикаментозной терапии. Питание при недуге щадящее, обязательному исключению из ежедневного рациона подлежат:
- пища, раздражающая слизистую желудка — соленое, жирное, пряное;
- пища с добавками, красителями, консервантами;
- продукты с обилием грубых пищевых волокон — белокочанная капуста, соя, горох, орехи, отруби;
- напитки с газом, магазинные соки.
Коррекция рациона осуществляется гастроэнтерологом, многое зависит от уровня кислотности — при гипоацидном гастрите будут полезны соки из овощей и фруктов, отвар ягод шиповника, виноград. При гиперацидном гастрите подобная пища запрещена, основу рациона составляют овощные супы-пюре, каши, кисели. Диетическое мясо (курица, кролик), отварные овощи (картофель, кабачки, тыква), молочная продукция (нежирная сметана, творог) разрешены при любой кислотности.
Для скорейшего восстановления желудка больным важно придерживаться четкого распорядка дня. Прием пищи по часам, рациональное чередование периодов работы и отдыха, нормальный сон способны наладить обменные процессы, обеспечить адекватное усвоение питательных веществ и поддержать организм в оптимальном состоянии.
Народная медицина
Лечение рецептами народной медицины пользуется популярностью в борьбе против очагового гастрита. Важно применять их в комплексе, с разрешения врача и на протяжении длительного периода. Народные рецепты направлены на снятие негативных симптомов очагового гастрита, восстановление и заживление воспаленных участков.
- Облепиховое масло используют при разных формах гастритов, язвенной болезни. Средство пьют натощак по 10 мл в период рецидива.
- Слизистый отвар семени льна способствует снижению кислотности, заживлению дефектов на стенках желудка, снятию болей. Отвар пьют ежедневно.
- Свежевыжатые соки из белокочанной капусты, картофеля — отличное средство для снятия воспалительных реакций, изжоги, желудочных кровотечений. Соки пьют в период ремиссии, что позволяет продлить ее.
- Сок, отжатый из листьев подорожника, помогает регенерировать слизистую желудка. Средство пьют по 10 мл, за 30 минут до приема пищи.
Очаговый гастрит — патология современного человека, отвыкшего от нормального питания и подтвержденного постоянным стрессам. При отсутствии лечения болезнь быстро прогрессирует и вылечиться с помощью лекарств и диеты становится невозможным. Ранее обращение к гастроэнтерологу при болях в желудке и полноценное обследование позволяют распознать болезнь на ранних стадиях, при которых прогноз на выздоровление в 95–100% случаев благоприятный.
Очаговый гастрит – распространённая патология слизистой прослойки желудка, поражающая людей всех возрастных категорий. От других видов воспаления слизистых тканей желудка очаговый гастрит отличается локализацией. Участки поражения распространяются не на всю слизистую, а расположены патологическими очагами. Воспалённые участки бывают одиночные и множественные.
При этой патологии требуется незамедлительная медицинская помощь, так как она может вызвать эрозию, язву и даже рак желудка.
Что это такое – очаговый гастрит
Термин очаговый гастрит означает внешнее проявление заболевания и при диагностике дополняется названием определённой формы болезни. Диагноз будет содержать характеристику повреждений слизистых тканей и локализацию этих повреждений. Характерной чертой этой гастропатологии является гиперплазия, то есть разрастание тканей слизистого эпителия желудочных стенок, которая распространяется на небольших участках.
Чаще всего очаговый гастрит развивается в антральном отделе желудка. Особенности течения заболевания и воспалительного процесса зависят от локализации и степени прогрессирования патологии. Гиперплазия острой формы характеризуется стремительным развитием. При заболевании хронической формы типичны периоды ремиссий и обострений и сопутствующие патологии ЖКТ.

Виды
По особенностям клинической картины очаговый гастрит разделяется на:
- острый;
- хронический.
Хронический очаговый гастрит имеет две фазы развития:
- Обострение.
- Ремиссия.
По уровню кислотности желудка заболевание может быть:
- с повышенной кислотностью;
- с нормальной кислотностью;
- с пониженной кислотностью.
В зависимости от особенностей патологического процесса очаговый гастрит бывает:
- Поверхностным. Поверхностные очаги воспаления располагаются на участке соединения желудка с 12-перстной кишкой. При этом вырабатывается недостаточное количество соляной кислоты, что провоцирует прогрессирование болезни.
- Гипертрофическим. На поверхности слизистой развиваются доброкачественные новообразования (небольшие уплотнения, кисты, опухоли). В тканях происходят изменения, при которых развивается полипозная, бородавчатая или зернистая поверхность уплотнений. Эти уплотнения препятствуют продуцированию желудочного сока, а между складками скапливается желудочный секрет, что нарушает процесс переваривания пищи.
- Атрофическим. При этой форме патологии изменения могут стать необратимыми. Воспалительный процесс более выраженный и затрагивает глубинные эпителиальные, в том числе железистые ткани желудка. Участки поражения располагаются по всему органу. Если отсутствует лечение, на поражённых участках отмирают железы, нарушаются моторные функции желудка, прекращается выработка желудочного сока.
- Катаральным. Этот вид гастрита характеризуется острой болью в нижней части живота после еды. Воспаление может быть спровоцировано различными агрессивными раздражителями (бактериальными, вирусными, алиментарными, температурными, химическими).
Причины
Очаговый гастрит считается полиэтиологическим заболеванием, его развитие у взрослых может быть вызвано множеством причин:

- генетическая предрасположенность;
- инфицирование бактерией Хеликобактер пилори;
- вирусное и бактериальное заражение;
- нездоровое и нерегулярное питание;
- курение;
- злоупотребление алкоголем;
- длительное употребление некоторых лекарств;
- частые стрессы;
- гормональные нарушения;
- дуоденальный рефлюкс;
- отравление, пищевые и химические ожоги;
- ослабленный иммунитет;
- гиподинамия;
- радиационное и лучевое облучение;
- последствия операций и травм;
- болезни ЖКТ;
- аутоиммунные и эндокринные заболевания, анемия;
- возрастные изменения (возраст старше 65 лет).
Симптомы
Симптоматика очагового гастрита зависит от прогрессирования патологических процессов, распространения и глубины поражённых участков. На ранней стадии болезни характерны дискомфорт и ощущение тяжести в эпигастральной области, что вызывается давлением содержимого желудка на очаги воспаления.
Без своевременного лечения заболевание усугубляется, и наблюдаются типичные признаки:
- Боли в эпигастрии (после еды или через полчаса). Болевые ощущения могут быть распирающими, давящими. Также характерны голодные боли, которые исчезают, если принять немного пищи или выпить жидкость.
- Кислая отрыжка.
- Сильная изжога.
- Неприятный запах изо рта.
- Беловатый или сероватый налёт на языке.
- Нарушения аппетита (полное отсутствие или резкий подъём).
- Чередование диареи и запоров.
- Вздутие живота.
- Тошнота со рвотой.
- Избыточное слюноотделение.
- Резкое похудение.
- Утомляемость и слабость.
- Субфебрильная температура тела, потливость.
- Непереносимость молока.
Диагностика
При очаговом гастрите проводится комплексное обследование. Назначаются лабораторные и инструментальные исследования:

- анализ крови для определения уровня гемоглобина;
- анализ крови ИФА. Определяет наличие бактерии Хеликобактер пилори;
- дыхательный тест на хеликобактерную инфекцию. При инфекционном заражении содержание аммиака в воздушных парах превышает норму;
- копрограмма. Анализ кала, при помощи которого заболевания желудка дифференцируются от болезней поджелудочной железы;
- фиброгастродуоденоскопия. Во время процедуры с помощью специального зонда детально рассматривается состояние слизистых тканей желудка и соседних органов, а также устанавливается диагноз. Также производится забор биопсии для гистологического исследования.
Лечение очагового гастрита
Лечить очаговый гастрит рекомендуется комплексом терапевтических мер, включающих:
- Медикаментозное лечение.
- Диетотерапию.
- Физиотерапию.
- Методы народной медицины с применением фитотерапии.
Все составляющие лечения должны применяться в комплексе. Длительность терапии зависит от степени тяжести патологии, наличия сопутствующих болезней и генетической предрасположенности к заболеваниям ЖКТ.
Медикаментозная терапия
При медикаментозном лечении очагового гастрита назначаются следующие препараты:
| Группа препаратов | Название |
| Антибиотики | Клацид |
| Блокаторы гистамина | Ранитидин |
| Ингибиторы протонной помпы | Омез |
| Ферментные средства | Фестал, Мезим, Абомин |
| Прокинетики | Мотилиум |
| Антациды | Гастал |
| Противорвотные средства | Церукал |
| Спазмолитики | Но-шпа, Дротаверин |
| Гастропротекторы | Эскейп |
Кроме этого, при определённых показаниях применяются:
- гепатопротекторы;
- анальгетики;
- обволакивающие и восстанавливающие средства;
- средства, нормализующие кислотность желудка;
- комплексы поливитаминов и минеральных веществ.
Диета
Большая роль при лечении очагового гастрита отводится диетическому питанию. В первые 2 дня обострения рекомендовано лечебное голодание, при котором разрешается пить отвар шиповника, некрепкий чай и минеральную воду без газа. Затем постепенно в рацион вводятся жидкие блюда. Диетолог составит список продуктов, которые разрешено и запрещено принимать в пищу, а также индивидуальное меню.
Основные продукты, которые можно и нельзя употреблять в пищу при очаговом гастрите:
| Можно | Нельзя |
| Постное мясо и рыба, курятина, крольчатина | Жирное мясо и рыба, сало, копчёности |
| Кисломолочная продукция | Острые, жареные, маринованные, солёные продукты, кетчуп и майонез |
| Отварные овощи | Крепкий чай, кофе, шоколад |
| Некислые фрукты и ягоды | Цитрусовые, виноград |
| Крупы | Алкогольные и газированные напитки |
| Оливковое и сливочное масло | Кондитерские изделия, сладкая выпечка |
| Подсушенный пшеничный хлеб | Ржаной хлеб |
| Фруктовые кисели и компоты | Бобовые, грибы, орехи |
При очаговом гастрите необходимо ограничить употребление соли, полностью исключить из рациона фастфуд, грубую или сухую пищу. Кроме того, нельзя употреблять очень горячую или холодную пищу, так как это усиливает продуцирование соляной кислоты, которая разрушает защитный слой слизистой и способствует образованию новых очагов воспаления.
Физиотерапия
Физиотерапевтические методы при лечении очагового гастрита ускоряют регенерацию тканей слизистой прослойки желудка и способствуют улучшению кровообращения в тканях органа. Назначаются следующие процедуры:
- Электрофорез с новокаином или платифиллином. При этом методе к лечебному действию постоянного тока добавляется эффект от введения лекарственного средства.
- Аппликация (парафиновая, озокеритовая, грязевая). Основной эффект этой процедуры – тепловой. Нагретое вещество хорошо прогревает ткани. При этом происходит всасывание в кровь полезных активных веществ. Это благотворно влияет на парасимпатическую нервную систему и тонизирует организм.
- Электромагнитные волны. Процедура улучшает обменные процессы, кровоток и работу внутренних органов. Кроме этого, повышается тонус, проводимость нервных волокон и сократимость мышц.
- Синусовые токи. Эти токи из-за большой частоты свободно проходят вглубь тела и благоприятно влияют на глубоко находящиеся клетки и органы: обезболивают, уменьшают спазм и улучшают кровоснабжение.
Народные средства
При лечении очагового гастрита широко используются рецепты народной медицины. Лечение народными средствами применяется вместе с медикаментозной терапией как вспомогательный метод, облегчает состояние больного и благотворно действует на органы пищеварения.
Несколько самых эффективных и доступных рецептов на основе натуральных средств и лечебных растений:
- облепиховое масло. Рекомендуется принимать как при обострении, так и для профилактики развития заболевания, так как средство оказывает регенерирующее и защитное действие на слизистые ткани желудка. Употребляют по 1 ст. лож. перед едой;
- свежий картофельный и капустный сок. Эти овощные соки восстанавливают нормальные функции желудка и предотвращают прогрессирование воспалительного процесса. Сок пьют в стадии ремиссии 2 раза в день по ½ стакана утром до завтрака и на ночь;
- сок подорожника уменьшает воспалительные процессы и заживляет язвочки. Свежевыжатый сок из листьев подорожника принимают по 1 ст. лож. утром за полчаса до еды две недели;
- отвар из овса и льняного семени. Средство уменьшает боли и устраняет тяжесть в желудке. 2 ст. лож. смеси заливают водой, доводят до кипения, остужают. Отвар принимать перед сном;
- оливковое масло благотворно влияет на работу органов ЖКТ, ускоряет заживление язв и воспалений. Рекомендуется как при пониженной, так и при повышенной кислотности желудка. Употреблять за полчаса до еды по 1 ст. лож. 3 раза в течение дня (два месяца).
Видео по теме:
Профилактика, осложнения и прогноз очагового гастрита
Важная роль в профилактике очагового гастрита отводится санаторно-курортному лечению и употреблению минеральной воды. При гиперацидном состоянии следует выпивать минеральную воду через пару часов после еды, при пониженной кислотности желудка лучше употреблять воду за 30 мин. перед едой. Полезно проводить курс лечения и в домашних условиях, например, каждые полгода пить минеральную воду по схеме, рекомендованной лечащим врачом, в течение месяца.
Чтобы предотвратить развитие очагового гастрита, необходимо придерживаться некоторых рекомендаций:
- Питаться регулярно и сбалансировано.
- Исключить из рациона острые и жирные блюда.
- Соблюдать режим отдыха и сна.
- Отказаться от курения и употребления алкоголя.
- Соблюдать правила санитарии и личной гигиены.
- Своевременно лечить заболевания ЖКТ.
- Если есть наследственная предрасположенность к болезням ЖКТ, нужно регулярно 2 раза в год проходить медицинское обследование и проходить лечение, включающее витаминные комплексы и гастропротекторы.
При отсутствии лечения очаговый гастрит может вызвать тяжёлые осложнения, значительно ухудшающие состояние здоровья:
- воспалительное поражение кишечника;
- язву желудка и 12-перстной кишки;
- хронический гастрит;
- желудочное кровотечение;
- рак желудка.
Очаговый гастрит отличается быстрым прогрессированием, на запущенной стадии его очень сложно, а иногда невозможно вылечить. При раннем выявлении болезни и своевременно начатом лечении прогноз выздоровления в 95% случаев будет благоприятным.


