Очаговое образование ложа желчного пузыря
После удаления желчного пузыря происходит некоторое преображение эхографической картины оставшихся отделов желчновыводящей системы, обусловленной рядом причин, в том числе, изменением их функциональной нагрузки и предшествовавшей патологией. Для удобства рассмотрения можно разделить описание на две зоны: изменения ложа желчного пузыря и изменения собственно протоковой системы. Необходи отметить, что 30-40% случаев существенных изменений может быть не зафиксировано.
Изменения зоны ложа желчного пузыря заключаются в сдвигах, вызванных нарушением анатомо-топографических взаимоотношений, и развитии осложнений послеоперационного периода.
После холецистэктомии без учета осложнений в ложе желчного пузыря могут выявляться:
— эхонегативное жидкостное образование с однородным содержимым, неровными контурами, без капсулы, с эффектом дистального псевдоусиления;
— послеоперационая серома — небольшое скопление серозной жидкости, в последствии медленно рассасывающиеся. Одним из главных отличительных признаков от абсцесса является отсутствие инфильтративных изменений вокруг и соответствующей клинической картины;
— гиперэхогенные участки, в том числе с линейными гиперэхогенными структурами, дающими эффект реверберации или акустического ослабления,
— участки фиброза, спайки, металлические скрепки; объемная структура типа «кокарды» (в зависимости от направления среза) с гипоэхогенным ободком и неоднородным внутренним содержимым, включая пузырьки газа с реверберацией, — подпаянная в опустевшее ложе желчного пузыря петля кишки;
— объемная жидкостная структура, по своим признакам практически неотличимая от желчного пузыря — эктазированная культя шейки удаленного желчного пузыря при высокой перевязке либо дилатированный фрагмент пузырного протока.
При осложнении послеоперационного периода чаще всего в области ложа желчного пузыря выявляется либо воспалительный инфильтрат с абсцедированием или без него, либо следствие несостоятельности швов. Воспалительный инфильтрат эхографически выглядит как зона смешанной (в большинстве случаев с преобладанием повышенной) эхогенности, с неоднородной внутренней структурой, нечеткими, несколько «размытыми» контурами. В инфильтрате могут выявляться, и очень часто так и бывает, петли кишечника. Появление там же нечетко очерченной гапоанэхоидной зоны может свидетельствовать о развитии процесса абсцедирования с формированием впоследствии полноценного абсцесса брюшной полости с подпеченочной локализацией.
Ультразвуковые признаки подпеченочного абсцесса мало отличаются от абсцессов другой локализации и заключаются в выявлении эхонегативного, содержащего жидкость образования с неоднородной внутренней структурой (часто с содержанием внутри тканевого детрита в виде взвешенных элементов средней и повышенной эхогенности и пузырьков газа) и нечеткими, неровными внешними контурами.
Как уже отмечено, если абсцесс созревает в сформированном инфильтрате, то он располагается внутри последнего. Если же процессы абсцедирования и формирования инфильтрата идут одновременно, то абсцесс может находиться в непосредственном контакте с тканью вентральной поверхности печени.
При несостоятельности швов эхография выявляет последствия в виде скопления относительно больших количеств жидкости под, вентральной поверхностью печени, между печенью и почкой, печенью и поджелудочной железой. Данные скопления в большинстве случаев бывают осумкованы, поэтому не носят разлитого характера.
Изменения протоковой системы обычно при отсутствии осложнений заключаются в умеренном расширении холедоха, общего печеночного протока и главных долевых протоков, так как они частично принимают на себя функцию желчного пузыря как резервуара желчи. При этом диаметр холедоха не превышает 8-11 мм, общего печеночного протока — 5-8 мм, главных долевых протоков — 3-5 мм. Другие особенности (степень и характер расширения) обычно связаны с предшествующими изменениями. При осложненном течении могут выявляться разнообразные изменения, соответствующие характеру осложнений, например, острый гнойный холангит, склерозирующий холангит, холедохолитиаз и т.д.
Огромная важность ультразвукового исследования в данном случае заключается в возможности динамичного и высокоинформативного контроля в режиме реального времени, своевременного выявления осложнений, оценки эффективности лечебных мероприятий и положения дренажей, проведения манипуляций под контролем ультразвука.
Ультразвуковые признаки доброкачестенных опухолевых поражений желчевыводящей системы.
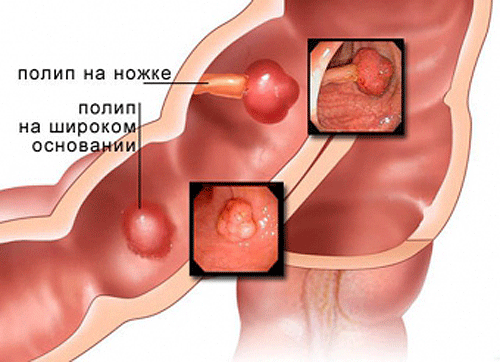
Полипоз желчного пузыряявляется одним из наиболее распространенных опухолевых поражений желчевыводящей системы. Полипы желчного пузыря обычно не представляют собой неразрешимой диагностической задачи, кроме случаев дифференциальной диагностики с мелкими конкрементами, злокачественными опухолями небольших размеров, сгустками желчи и т.п. По эхографической картине полипы можно дифференцировать на холестериновые, аденоматозные и смешанные.
— холестериновые полипы эхографически выявляются как округло-овальные гиперэхогенные объемные образования, интимно прилегающие к одной из стенок (в некоторых случаях удается визуализировать ножку-основание), имеющие несколько бугристые контуры и достаточно однородную структуру. Акустической тени полипы не дают и не смещаются при изменении положения тела;
— аденоматозные полипы эхографически отличаются от холестериновых средней эхогенностью и более четкой визуализацией внутренней структуры, которая является в большинстве случаев однородной. Остальные признаки остаются прежними;
— смешанные полипы чаще всего представляют собой аденоматозные полипы средней эхогенности с гиперэхогенными участками. Полипы желчного пузыря могут быть как единичными, так и множественными. Довольно часто полипы желчного пузыря комбинируются с полипами ЖКТ (желудок, прямая кишка). Размеры выявляемых при эхографии полипов колебаются от 1-3 до 15-20 мм.
Дифференциальная диагностика полипов базируется на собственно эхографической картине — форма, размеры, эхогенность, структура, подвижность, и наблюдении в динамике.
Немалигнизированные полипы увеличиваются в размерах медленно, не имеют в большинстве случаев широкого основания.
Гиперпластические холецистопатии — группа невоспалительных гиперпластических и дегенеративных заболеваний желчного пузыря, в которую входят: аденомиоматоз, холестероз, липоматоз, фиброматоз, невроматоз;
—аденомиоматозжелчного пузыря характеризуется пролиферацией эпителия с псевдожелезистыми структурами и синусами Рокитанского-Ашоффа. В эхографической картине при аденомиоматозе выявляется утолщение стенки желчного пузыря с мелкими эхонегативными включениями (синусами), в некоторых срезах открывающимися в полость желчного пузыря. В ряде случаев вместо эхонегативных включений визуализируются мелкие гиперэхогенные включения иногда с акустической тенью или эффектом реверберации — мелкие конкременты, пузырьки газа, сгустки желчи или полипоидные разрастания. расположенные внутри синусов Рокитанского-Ашоффа. Мелкие полипы могут выявляться также и в полости желчного пузыря. Возможные варианты распространенности процесса — диффузный, сегментарный, очаговый. Точность диагноза пребывает в зависимости, не говоря о качестве ультразвукового прибора, от степени выраженности и характера распространенности процесса;
—холестерозжелчного пузыря — аномальное накопление холестерина в стенке последнего с симптомом «земляничного желчного пузыря» — множественные мелкие (до 1 — 3 мм) гиперэхогенные участки. Иногда холестероз может быть ошибочно диагностирован как желчекаменная болезнь. Дифференциальная диагностика основывается на особенностях морфологических изменений — расположение в толще стенки, несмещаемость, отсутствие акустической тени;
— нейрофиброматоз и липоматозжелчного пузыря — крайне редкие патологические состояния, с трудом выявляемые при ультразвуковом исследовании ввиду скудности эхографической картины — незначительные или множественные изменения стенки желчного пузыря с изменением ее эхогенности и структуры.
Злокачественные опухоли желчного пузыря и общего желчного протока
Рак желчного пузыря также достаточно редкое заболевание, встречающееся преимущественно у женщин. Возникает чаще всего на фоне хронического холецистита и желчнокаменной болезни. Выраженная вариабельность эхографический картины рака желчного пузыря часто обусловлена не только особенностями роста, но и большим разнообразием эхографических видов опухоли. Опухоль желчного пузыря всегда исходит из его стенки. По степени прорастания стенки и преимущественному направлению роста опухоли можно условно разделить на 4 группы — эндофитные, интрафильтративные, экзофитные и смешанные:
—эндофитные опухоли,исходящие из внутренних листков стенки желчного пузыря, располагаются преимущественно в полости последнего. Структура опухоли чаще всего неоднородная, эхогенность обычно порышенная, однако в некоторых случаях опухоль может быть гипо- и даже анэхогенной, что существенно затрудняет ее выявление. Контуры обычно неровные, бугристые, придающие образованию вид «цветной капусты». Очень часто внутри опухоли выявляются конкременты, также затрудняющие диагностику данного заболевания.
— инфилыпративные опухоли прорастают толщу стенки желчного пузыря и вызывают ее утолщение либо на ограниченном участке, либо на всем протяжении. Эхографически опухоль может быть средней или пониженной эхогенности с неоднородной структурой. Характер изменений требует проведения дифференциальной диагностики с хроническим холециститом и другими гиперпластическими процессами;
— экзофитные опухоли, также исходя из стенки желчного пузыря, имеют вектор распространения, направленный наружу, и прорастают окружающие органы и ткани. Чаще такие варианты опухоли локализируются в области шейки и передней стенке. Эхографические признаки такие же, как и в предыдущих вариантах. Учитывая особенности распространения, необходимо дифференцировать данный вариант в частности с лимфоидной инфильтрацией ложа желчного пузыря и ворот печени, что может
встретиться при лимфопролиферативных процессах;
— смешанный вариант роста опухоли включает в себя особенности предыдущих.
Помимо одного из вариантов опухоли, описанных выше, в желчном пузыре могут присутствовать конкременты различного размера, обладающие характерными акустическими признаками (за исключением, пожалуй, только находящихся непосредственно в толще опухоли), и сгустки желчи. В эхографической картине рака желчного пузыря наиболее сложным моментом является дифференциальная диагностика. Дифференцировать рак желчного пузыря приходится с метастазами в желчный пузырь, хроническим холециститом и желчнокаменной болезнью, полипозом, гиперпластическими процессами, сгустками замазкообразной желчи, утолщением стенки желчного пузыря при ряде других заболеваний.
Рак общего желчного протока — один из редких видов злокачественного поражения желчновыводящей системы. Холангиокарциномы в большинстве случаев имеют медленный инфильтрирующий стенку рост и до наступления обструкции протока практически не выявляется при эхографии. В редких случаях халангиокарцинома может выглядеть как папиллярное или по липоидное образование с преимущественным расположением в просвете протока. Структура данных опухолей может казаться достаточно однородной при небольших размерах и неоднородной при достижении опухолью размеров более 10 мм в диаметре. Эхогенность колеблется от сопоставимой с паренхимой печени до повышенной. Контуры опухоли обычно неровные, фестончатые и нечеткие. Вторичными признаками, заставляющими искать первопричину, являются расширение выше расположенных желчевыводящих протоков, увеличение желчного пузыря и общеклинические проявления. Опухоли Клацкина, располагающиеся в общем печеночном протоке у слияние правого и левого долевых протоков, не имеют сколько-нибудь существенных особенностей эхографической картины и вторичных признаков.
Помимо рака желчевыводящих протоков к билиарной гипертензии, связанной с обструкцией желчевыводящих протоков объемным солидным образованием, могут привести также метастазы в лимфатические узлы по ходу печеночно-двенадцатиперстной связки, метастазы непосредственно в стенку холедоха, увеличение лимфатических узлов данного региона при некоторых лимфопролиферативных заболеваниях.
Дата добавления: 2015-10-22; просмотров: 7881; Опубликованный материал нарушает авторские права? | Защита персональных данных | ЗАКАЗАТЬ РАБОТУ
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: При сдаче лабораторной работы, студент делает вид, что все знает; преподаватель делает вид, что верит ему. 9614 — | 7393 — или читать все…
Читайте также:
Услышав об очаговых образованиях, найденных в печени, даже самый сильный духом пациент будет испуган. Это медицинский термин, которым пользуются врачи ультразвуковой диагностики для описания некоего патологического процесса в структуре паренхимы органа. Чтобы точно знать, что собой представляет эта проблема, нужно вооружиться кое-какими медицинскими знаниями.
Что это такое?
Под очаговыми образованиями печени понимаются патологические новообразования в структуре органа. Речь может идти о патологических очагах двух видов:
- Кистозные полости. Это мешкообразные образования, заполненные клеточной жидкостью или гнойным экссудатом (если речь идет об абсцессах).
- Новообразования. Опухоли доброкачественного, злокачественного характера.
Очаговые образования могут быть как единичными, так и множественными. В целом, речь идет об огромном числе возможных заболеваний, объединенных единым термином.
Причины формирования
Существует масса возможных причин формирования узлов различной этиологии в структуре печени. Среди них:
-
 Отягощенная наследственность. Само собой разумеется, опухоли, кистозные полости непосредственно по наследству не передаются. Речь идет лишь о наследовании особенностей обмена веществ, а также работы желудочно-кишечного тракта. Если у кого-либо в роду по восходящей линии было обнаружено образование печени, риск появления такого же поражения составляет примерно 5%. Если страдал не один родственник, вероятность повышается до 10-15%. Однако это не безусловные цифры. Все зависит от образа жизни и привычек конкретного пациента.
Отягощенная наследственность. Само собой разумеется, опухоли, кистозные полости непосредственно по наследству не передаются. Речь идет лишь о наследовании особенностей обмена веществ, а также работы желудочно-кишечного тракта. Если у кого-либо в роду по восходящей линии было обнаружено образование печени, риск появления такого же поражения составляет примерно 5%. Если страдал не один родственник, вероятность повышается до 10-15%. Однако это не безусловные цифры. Все зависит от образа жизни и привычек конкретного пациента. - Наличие заболеваний печени в анамнезе. Воспалительные поражения печени, вроде гепатитов лекарственного или инфекционного характера, цирроза могут вызывать формирование патологических очагов в органе.
- Наличие болезней желчного пузыря. Воспалительные заболевания желчного пузыря (холецистит, дискинезия желчевыводящих путей) способствуют развитию вторичного поражения печени.
- Инфекционные заболевания. Речь идет о не санированных очагах хронического воспаления. Парадоксально, но даже кариозные зубы могут стать причиной разрастания патологических образований органа.
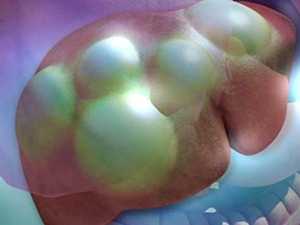
Эхинококковые кисты в печени
Паразитарные поражения печени. Можно говорить о поражении эхинококками, печеночными сосальщиками-двуустками. Пути заражения самые разные. Чаще всего инфицирование происходит алиментарным (пищевым) путем. С током крови описанные гельминты попадают во внутренние органы. В первую очередь страдает печень. Оседая в органе, патологические организмы начинают активную деятельность. Организм реагирует на «вторженцев», отвечая воспалением. Огромное количество лейкоцитов и других защитных клеток атакуют «нарушителей» без особого успеха. В итоге организм пациента отграничивает патологические микроорганизмы фиброзной капсулой (инкапсулирует их). Такие капсулы и видны на УЗИ.
- Патологии внутриутробного развития. Обычно речь идет о воспалении желчевыводящих путей еще в период нахождения в утробе матери. В таких случаях формируются кисты.
- Неблагоприятная экологическая обстановка в месте проживания. Этот фактор негативно сказывается на здоровье в целом и в частности, на состоянии печени.
- Избыток жирных продуктов в рационе.
Это наиболее частые причины, по которым формируются очаговые образования в печени.
Классификация
Все новообразования органа условно можно разделить на доброкачественные и злокачественные.
Доброкачественные
Среди доброкачественных новообразований в печени выделяют следующие:
- Цистаденомы. Представляют собой кистоподобные структуры. Гетерогенны по строению. Состоят из множества небольших камер, заполненных жидкостью. Продуцируют особые протеины — муцины.
- Кисты печени. Доброкачественные образования. Киста — это мешкообразная структура, заполненная клеточной жидкостью и, чуть реже, другим экссудатом (желчным, гнойным). Отличаются стабильным характером, не склонны к росту и малигнизации (озлокачествлению). Чаще всего встречаются в правой доле печени.
- Гамартома. Встречаются у детей и подростков и, крайне редко, могут быть обнаружены у взрослых пациентов. Представляют собой опухолевидные структуры, возникающие в результате спонтанного разрастания тканей печени. Несмотря на это, отличаются доброкачественным характером и не склонны к малигнизации. Гамартома относится к врожденным порокам развития, и обнаруживаются чаще всего случайно.
- Аденомы печени. Встречаются крайне редко. Такие опухоли образуются из железистых клеток органа. Основную группу риска составляют женщины в возрасте от 20 до 50 лет. Сложно отграничиваются от других типов опухолей, поэтому при обнаружении в обязательном порядке проводится биопсия тканей для последующего гистологического исследования.
- Гиперплазия печени. Представляет собой нарушение фрагментации (дольчатости) органа. Сложно отличима от злокачественного перерождения гепатоцитов, поэтому обязательно проводится гистологическое исследование.
- Гемангиомы. Под гемангиомой понимают доброкачественную опухоль органа. Как и другие доброкачественные опухоли, гемангиома не склонна к инфильтративному росту и не дает метастазов. Хорошо васкуляризирована (обеспечивается кровью), поскольку происходит из сосудистых тканей. Несмотря на доброкачественность, требует обязательного динамического наблюдения. Растет крайне медленно. На долю этих опухолей приходится до 85% всех образований, обнаруженных в печени.
- Липома. Иначе — жировое образование в печени. Доброкачественна по характеру, однако по УЗИ отграничить липому от других типов опухолей проблематично. Требуется проведение компьютерной томографии.
- Паразитарные поражения. Доброкачественны по своему характеру, но трудно поддаются лечению.
- Абсцесс. По характеру схож с кистой, однако абсцессы заполнены гнойным отделяемым. Крайне опасен, поскольку при вскрытии гной выходит в окружающие ткани брюшной полости, вызывая перитонит.
- Гематома печени. Обычно формируется после получения травм.
Злокачественные
- Гемангиоэндотелиома (ангиосаркома). Происходит из клеток лимфатических узлов и сосудов. Отличается сравнительно мягким течением. По УЗИ такие очаговые поражения печени определяются как плотные узлы в тканях печени.
- Карцинома фиброламеллярная. Формируется из тканей печени. Отличается сравнительно медленным течением.
- Гепатоцеллюлярный рак печени. Формируется из клеток-гепатоцитов. Характеризуется стремительным разрушением органа. Провоцирует цирроз и нарушение печеночного кровообращения.
- Гепатобластома. Может отличаться инфильтративным ростом. В то же самое время это непредсказуемая опухоль, которая может протекать более доброкачественно.
- Саркома Капоши. Крайне агрессивная опухоль, отличающаяся диффузным ростом и стремительным разрастанием. К счастью, встречается редко.
- Холангиокарцинома. Это объемное образование характеризуется инфильтративным ростом. Рано дает метастазы. Такой опухоли присуща тенденция к закупорке вен.
Это наиболее часто встречающиеся очаговые изменения печени.
Сопутствующие симптомы
Симптоматика, как правило, отсутствует. Патологические проявления возникают при крупных образованиях и обуславливаются двумя механизмами воздействия: компрессией окружающих тканей и очаговыми изменениями органа. Среди характерных проявлений:

- Болевой синдром. Боль локализуется в правом боку (подреберье). По характеру — ноющая, тянущая, монотонная. Неспецифический признак. Может сопутствовать гепатитам и циррозу.
- Тяжесть в области правого бока, ощущение распирания.
- Явления механической желтухи с пожелтением кожных покровов и склер глаз.
- Нарушения пищеварительных процессов с характерными изжогой, нарушениями стула, метеоризмом.
При злокачественных новообразованиях на печени большого размера и гельминтозных поражениях развиваются следующие симптомы:
- бледность кожных покровов;
- чувство слабости, разбитости;
- явления общей интоксикации: головная боль, тошнота, повышение температуры;
- стойкая гипертермия;
- резкое снижение веса;
- отсутствие желания есть.
Эта симптоматика не специфична. Поставить точку в вопросе о причинах может только врач после проведения тщательной диагностики.
Прогноз
При доброкачественных опухолях — благоприятный (кроме поражения эхинококками). Злокачественные образования отличаются агрессивным течением и неблагоприятным прогнозом, поскольку часто заболевание определяется на развитых стадиях. 5-и летняя выживаемость достигает 25% (усреднено) 10-и летняя — 8-10%.
Диагностика
Обследование начинается с посещения профильного специалиста. Как доброкачественные, так и злокачественные опухоли печени лечат врачи гастроэнтерологи и онкологи-гастроэнтерологи. На первичном приеме врач задает вопросы, чтобы выявить характер жалоб и составить первичную картину заболевания. Дальше наступает очередь пальпации. Физикальное исследование дает возможность врачу оценить структуру печени и выявить новообразования. Затем необходимо провести ряд инструментальных исследований. Среди них:
-
 Ультразвуковая диагностика. Является главным способом выявления любых объемных образований в тканях печени. Такое исследование считается универсальным, но не позволят определить тип очагового поражения печени. Необходима как для выявления заболевания, так и для оценки эффективности лечения.
Ультразвуковая диагностика. Является главным способом выявления любых объемных образований в тканях печени. Такое исследование считается универсальным, но не позволят определить тип очагового поражения печени. Необходима как для выявления заболевания, так и для оценки эффективности лечения. - МРТ/КТ. Считается золотым стандартом в деле диагностики. Наиболее информативна компьютерная томография с контрастом. Дает возможность получить детальнейшие снимки печени и объемных процессов.
- Биопсия. Необходима для гистологического исследования тканей. Позволяет определить тип опухоли.
Кроме того, прибегают к анализу крови на онкомаркеры.
При доброкачественных образованиях показано динамическое наблюдение. Каждые 2-3 месяца проводится УЗИ и/или КТ.
Лечение
Основу лечения как доброкачественных, так и злокачественных очагов составляет оперативное вмешательство. При доброкачественных опухолях и опухолевидных структурах показано динамическое наблюдение. Если новообразование начинает расти — показана хирургическая резекция. Со злокачественными образованиями дело обстоит несколько сложнее. Показано немедленное удаление опухоли, а в тяжелых случаях, резекция всей печени с дальнейшей трансплантацией органа. В дальнейшем проводится курс химиотерапии и лучевой терапии. Полное излечение возможно и при злокачественных опухолях. Важно выявить патологию на начальной стадии. Только в этом случае лечение будет эффективным.
Часто задаваемые вопросы врачу
Насколько опасны очаговые образования органа?
Все зависит от их характера. Доброкачественные, как правило, угрозы жизни не несут и обнаруживаются случайно. Злокачественные — крайне опасны. Именно поэтому рекомендуется регулярно (раз в 6 месяцев) проходить профилактические осмотры. Не стоит дожидаться разрастания опухолей.
Каковы симптомы опухолей и опухолевидных образований?
Как правило, симптомы возникают на поздних стадиях развития опухолей. До этого момента проявления минимальные или вовсе отсутствуют.
Как лечатся новообразования?
Только оперативным путем. Эффективных альтернатив не существует.
Лечатся ли вообще очаговые поражения печеночной ткани?
В большинстве случаев лечение не требуется, поскольку образование доброкачественное. Злокачественные опухоли лечатся хирургическим путем, а также химио- и лучевой терапией. Весьма успешно. При обнаружении образования на ранних этапах вероятность излечения максимальная.
К какому врачу обращаться?
К гастроэнтерологу, онкологу-гастроэнтерологу.
Очаговые образования печени чаще всего доброкачественные и не требуют лечения до определенного момента. Главная проблема состоит в дифференциальной диагностике. Не всегда можно точно определить тип опухоли, поэтому-то так необходимо посетить врача при первых же подозрениях.