Моча на желчный пузырь
Цвет мочи указывает на протекание в организме определенных процессов, которые могут быть как физиологическими, так и патологическими. К одной из таких патологий относится холецистит, который представляет собой воспалительный процесс, протекающий в области желчного пузыря.
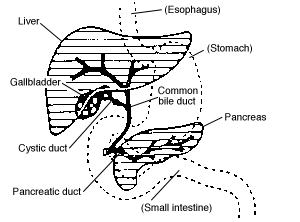
Желчный пузырь является небольшим органом. Он расположен немного ниже печени и оказывает непосредственное участие в процессе пищеварения.
Зачастую, холецистит начинается настолько стремительно, что пациент не успевает опомниться. Если своевременно не проводятся терапевтические мероприятия, данное заболевание переходит в хроническую форму. В большинстве случаев, развитию данной патологии подвержены женщины, перешедшие рубеж сорокалетия.
Причины холецистита
Воспаление стенок желчного пузыря происходит по разным причинам.
В основном, провоцирующим фактором считается наличие конкрементов в полости пузыря. Как и любой другой орган в человеческом теле, печень выполняет массу функций, одной из которых считается синтез холестерина. После образования, холестерин попадает в желчный раствор, состоящий из различных веществ, в число которых входят кислоты, билирубин, вода и пр.
Если равновесие желчных кислот и холестерина нарушается в ту или иную сторону, происходит образование кристаллических конкрементов, которые прикрепляются к внутренним стенкам желчных протоков. В результате, отток желчи блокируется и, она начинает накапливаться в полости пузыря, что становится причиной развития воспалительного процесса.
Если при появлении данной патологии не проводить терапевтические мероприятия, в полости пузыря может развиться инфекция и привести к немыслимым последствиям. Такой вид холецистита называется каменным.
Кроме каменного холецистита существует и другой – бескаменный. Он возникает вследствие:
- проникновения в полость желчного пузыря бактерий или инфекций: брюшной тиф, сальмонелла и пр.;
- после проведения хирургических мероприятий или травмирования пищеварительных органов;
- вследствие получения сильных ожогов;
- при склонности к запорам;
при неправильном функционировании иммунной системы; - если пациент ведет сидячий образ жизни;
- при эндокринных заболеваниях.
Мало того, существует ряд сопутствующих факторов, которые могут стать серьезными провокаторами холецистита:
- дисконезия желчных путей – неравномерный выход желчи. Данная патология не считается опасной, но она может спровоцировать появление конкрементов в полости пузыря, что, в свою очередь, приведет к холециститу;
- гастрит, при котором отмечается пониженная кислотность;
- расстройство кровообращения в области стенок пузыря.
Клинические симптомы
Воспалительный процесс, протекающий в области желчного пузыря, отличается ярко-выраженной симптоматикой, на которую невозможно не обратить свое внимание. При острой форме холецистита, пациента беспокоят:
- сильные, острые и не проходящие болевые ощущения в области живота, которые могут отдавать в правую лопатку;
- чрезмерное повышение температуры тела;
слабость и озноб; - появление желтизны в области белков глаз;
- сильное потемнение биологической жидкости. Цвет мочи при холецистите приобретает чрезмерно темные оттенки, вследствие увеличения в крови уровня билирубина;
- наличие светлого стула;
- появление тошноты, в редких случаях, она может сопровождаться рвотой.
Хроническая форма патологии проявляется таким образом:
- пациента практически постоянно беспокоит тупая, ноющая боль в области правого ребра;
- легкая тошнота;
- появление неприятной тяжести в желудке после употребления жирной, острой, жареной пищи и сладких газированных напитков.
Иногда клинические симптомы патологии могут проявляться после того, как организм подвергся сильному стрессу: переохлаждение, переутомление, нахождение длительное время в сидячем положении, депрессия и пр.
Диагностика
Грамотное назначение лечения зависит от проведения диагностических мероприятий. Первым делом, специалист проводит беседу с пациентом, во время которой узнает о всех беспокоящих его симптомах. Затем назначается проведение исследования.
Лабораторные анализы
Общий анализ крови считается весьма важным, так как с его помощью можно выявить уровень лейкоцитов. Повышенный лейкоцитоз является показателем того, что в организме присутствует инфекция, однако, данный нюанс не считается показателем холецистита.
На следующем этапе обследования назначается биохимия крови, при проведении которой большое внимание уделяется количеству в ней билирубина. Билирубин является показателем правильного функционирования печени и желчного пузыря. У абсолютно здорового человека его уровень может варьироваться от 3,4 до 17,1 мкмоль/л. Однако, если пациент страдает расстройством оттока желчи или заболеваниями печени, данный показатель будет намного выше.
Повышение уровня билирубина наблюдается не только в крови пациента, но и в его биологической жидкости и в испражнениях, поэтому анализы мочи и кала, позволят подтвердить подозрение на холецистит.
Также, для выявления проблем с печенью, пациенту будет назначен анализ на печеночные пробы. Этот вид диагностики считается обязательным и позволяет определить:
- тип билирубина в крови, а также его количество;
- уровень других ферментов, содержащихся в крови.
УЗИ и КТ
После проведения всех лабораторных анализов, пациенту назначается более детальное обследование печени и желчного пузыря:
- ультразвуковое исследование;
- компьютерная томография.
Эти виды диагностического исследования позволяют:
- проверить целостность тканей печени;
- исключить появление новообразований;
- определить уровень закупоривания желчных протоков;
- выявить воспалительный процесс.
Главное преимущество этих видов диагностики – они могут применяться для обследования беременных женщин и детей, так как не оказывают негативного воздействия на человеческое здоровье.
Холецистохолангиография
Если у специалиста есть подозрение на появление камней в желчных протоках, назначается холецистохолангиография. Данный метод исследования представляет собой, введение внутрь пациента специального контрастирующего вещества, а затем выполнение рентгенографических снимков. Холецистохолангиография позволяет:
- просмотреть форму, размер и расположение пузыря, а также его протоков;
- выявить наличие конкрементов;
- определить функциональность пузыря.
Гастродуоденальное зондирование
Несмотря на все вышеперечисленные диагностические мероприятия, они не позволяют определить состояние самой желчи. Для этого исследования применяется гастродуоденальное зондирование, представляющее собой очень сложную процедуру в отличие от всех вышеперечисленных.
Пациент приходит в клинику и принимает натощак специальный препарат, вызывающий стремительный отток желчи. После этого, он ложится на медицинскую кушетку и проглатывает зонд, позволяющий выявить количество выделяемой желчи, а также взять небольшую ее часть на анализ. В итоге, данный вид исследования, позволяет определить наличие инородных включений в желчи и ее химический состав, что даст возможность диагностировать патологию.
Лечение
Если у пациента присутствуют сильные, непрекращающиеся боли, а также признаки желтухи, он должен немедленно быть госпитализирован в больницу.
В большинстве случаев, для лечения холецистита применяется оперативное вмешательство. Тем не менее, если симптоматика заболевания не проявляется особо остро, может быть назначено консервативное лечение с применением:
- противовоспалительных препаратов;
- средств, способствующих оттоку желчи;
- спазмолитиков;
- антибиотиков.
Если медикаментозное лечение не показывает положительной динамики, назначаются хирургические мероприятия. Тем не менее, оперативное вмешательство не дает гарантии того, что заболевание не возвратится. Во избежание повторного развития патологии, следует придерживаться определенного питания, при котором строго воспрещается употреблять:
- копченые изделия;
- колбасы;
- острые, пряные и жареные блюда;
- соленья;
- шоколад;
- алкогольные напитки;
- сладкую газировку.
При холецистите разрешается употреблять легкие супы, приготовленные на овощном или рыбном бульоне, отварные овощи, каши с минимальным добавлением сливочного масла, молочные и кисломолочные продукты невысокой жирности, чай, компоты. В небольшом количестве можно кушать отварное мясо и рыбу.
Холецистит – это серьезное заболевание, которое требует грамотной диагностики и проведения длительных терапевтических мероприятий. Если пациента беспокоят симптомы данной патологии, следует незамедлительно обратиться к специалисту и начать лечение, в противном случае, последствия могут быть весьма непредсказуемыми.
Видео: Холецистит — как с ним бороться?
Холецистит — воспаление стенок желчного пузыря. Симптоматика схожа с рядом других патологий желудочно-кишечного тракта (ЖКТ). Правильно поставить диагноз помогут результаты лабораторных исследований, УЗИ, компьютерная томография.
Анализы при холецистите выявляют отступления показателей от норм, сигнализируют о начале воспаления, помогают дать оценку состояния печени, желчных протоков.
Диагностика
Холецистит — патология желчного пузыря в сочетании с функциональными расстройствами желчевыделительной системы. Заболевание возникает как следствие погрешностей в питании, инфекционных поражений кишечника и печени, инвазии паразитами. Холецистит может носить наследственный характер, быть проявлением потрясения.
Задача диагностических мероприятий — выявить причину появления и развития патологии.
Возможны 2 формы течения:
- Острая. Характеризуется резкой болью справа под ребрами, тошнотой, рвотными позывами, неприятными ощущениями в кишечнике, желтушностью кожи и склер глаз, повышением температуры от 38°С. Причина — нарушен желчный отток.
- Хроническая. Развитие идет постепенно. Отличается ноющими болями, слабостью, снижением веса, повторяющейся тошнотой. Часто на фоне длительного воспаления в пузыре образуются конкременты.
Заболевание долгое время не проявляет себя или его принимают за другие патологии ЖКТ. Выявить его может комплексная диагностика, которая включает ряд стандартных процедур:
- анализы на холецистит: представляют забор биоматериала (кровь, моча, кал);
- проведение УЗИ-диагностики, компьютерной томографии;
- дуоденальное зондирование для взятия проб желчи;
- печеночное исследование (АСД).
Гастроэнтеролог фиксирует жалобы пациента, осматривает его, изучает анамнез болезни. На основе полученных сведений ставит предварительный диагноз, который требует подтверждения анализами и дополнительными диагностиками.
[sc name=”rtb_content_up”]
Лечение холецистита длительное, строго под контролем врача, часто в условиях стационара. Ежегодно проводят весь комплекс диагностических процедур. Это позволит вести наблюдение за развитием болезни или засвидетельствовать выздоровление.
Анализ крови
При изменении состояния пациента в сторону ухудшения, опасении развития воспаления в организме делается забор крови для изучения и определения отклонений в ее составе.
Врач назначает 2 вида обследования:
- Клиническое (ОАК). Определяет количество кровяных телец. Берется капиллярная кровь.
- Биохимическое. Изучает широкий диапазон ферментов, веществ. Объект исследования — венозная кровь.
Анализы крови при холецистите делаются после 12-часового голодания. Чтобы получить точную информацию, их проводят через равные промежутки времени.
Общий анализ крови необходим для определения количества лейкоцитов, нейтрофилов, СОЭ. В период обострения болезни они будут повышены, что говорит о воспалительном процессе. Низкий уровень гемоглобина укажет на анемию. При хроническом течении параметры кровяных телец будут в норме или меньше ее. На долгое воспаление в холецистите указывает пониженный уровень лейкоцитов (лейкопения).
Биохимическое исследование кровяного состава
Показатели биохимического анализа крови при холецистите информируют об уровне билирубина, холестазе. Увеличение в крови показателей нормы щелочной фосфатазы, глобулинов определяет холецистит и застой желчи в пузыре. Повышенный непрямой билирубин предполагает конкременты в желчном пузыре, сокращение сосудов, деструктивные изменения органа, внепеченочный холестаз.
Достоверность результатов зависит от правильной подготовки. Необходимо:
- отказаться от алкоголя, жирной и острой пищи за 5 дней;
- прекратить принимать лекарственные средства за 3 дня (по согласованию с врачом);
- уменьшить физические нагрузки;
- последний прием пищи, напитков перед забором крови должен быть за 12 часов до исследования;
- проведение УЗИ, рентгена перед сдачей анализа запрещено.
Несоблюдение правил исказит результаты, что будет способствовать постановке ложного диагноза.
Анализ желчи
Лабораторное изучение выявляет отступления от стандартных величин в ее структуре. Нормы состава и секреции:
- базальная — прозрачная светло-желтая, плотность 1007-1015, слабощелочная;
- пузырная — прозрачная темно-зеленого цвета, плотность 1016-1035, pH 6.5-7.5;
- печеночная — прозрачная светло-желтая, плотность 1007-1011, pH 7.5-8.2.
Фракционное исследование позволит судить о нарушениях функционирования системы желчевыделения. Порции желчи, собранные при исследовании зондом, отправляют на биохимию, при необходимости – на гистологию и микроскопию. Пробы изучают на чувствительность к антибиотикам, микрофлору.
Если показатели анализа отклоняются от норм, можно диагностировать:
- Воспалительный процесс. Характеризуется снижением прозрачности желчи, увеличением лейкоцитов, присутствием цилиндрических клеток.
- Камни в протоках, застой желчи. Выявляются при повышенном холестерине, наличии кристаллов кальция.
Исследование желчи может выявить присутствие гельминтов в 12-перстной кишке, желчевыводящих путях.
Анализ печеночной пробы
Кровь на печеночные пробы показывает вид воспалительного процесса (острый, хронический), выявляет или подтверждает поражение органа.
Виды проб, их нормы (ммоль час/л):
- АЛТ — 0,1-0,68;
- АСТ — 0,1-0,45;
- ГГТ — 0,6-3,96;
- ЩФ — 1-3;
- билирубин — 8,6-20,5.
Повышенное содержание АЛТ, АСТ говорит о воспалении вирусной, токсической, лекарственной этиологии. Увеличение ГГТ можно обнаружить, когда состояние желчного пузыря, его тканей и холедохов не позволяет им полноценно работать. Излишки ЩФ подразумевают неправильный отток желчи, изменение в тканях органа.
Гипербилирубинемия – признак застоя желчи. Причина — нахождение камней в желчном пузыре. Повышенная концентрация билирубина в крови больного может указывать на патологические изменения в печени (цирроз, гепатиты, онкологическое заболевание).
[sc name=”rtb_content_mid”]
Анализ мочи и каловых масс
Как желчный пузырь выполняет свою функцию, оценить можно по результатам проверки урины и кала пациента.
Главный показатель — количество билирубина в биоматериале. Низкое содержание вещества в испражнениях приводит к его накоплению в коже. Желтый оттенок дермы — прямое доказательство неправильного функционирования печени и желчного пузыря.
При холецистите может быть обесцвечивание кала. Копрограмма показывает много азотистых продуктов, жира, которые придают белесый оттенок. Причина — недостаток желчи в кишечнике из-за непроходимости холедохов (ЖКБ).
Анализ кала дает информацию о паразитарных поражениях печени, желчевыводящих каналов.
Какие должны быть анализы мочи при холецистите:
- цвет темно-коричневый;
- кислотность не выше 7 pH;
- билирубин 17-34 ммоль/л;
- превышена норма белка;
- присутствуют фосфаты;
- наличие слизи, бактерий.
Показатели мочи отражают воспаление в желчном пузыре, закупорку каналов оттока желчи.
Правила сбора:
- исключить из рациона продукты, меняющие ее цвет;
- за 2-3 дня прекратить прием витаминов, мочегонных лекарств;
- собирать мочу с утра, именно среднюю часть.
Контейнер для анализов должен быть стерильным. Хранить материал нельзя.
Ультразвуковое исследование и компьютерная томография
Чтобы дополнить анамнез, проводится УЗИ желчного пузыря. Ультразвук выявляет изменение размеров и формы органа, неравномерность стенок, присутствие внутри уплотнений, камней. Позволяет увидеть неравномерное накопление желчи, определить ее плотность.
Подготовка к скринингу:
- голодание 12 часов до процедуры;
- исключить напитки (чай, кофе), курение, жевательную резинку на 2-3 дня перед проведением УЗИ, КТ.
Обследование проводится в двух положениях: на спине, на левом боку.
Форма холецистита определяется компьютерной томографией, с помощью которой можно выявить – острая или хроническая фаза. Дополнительно информирует о новообразованиях, воспалении протоков (холангит), дискинезии, полипах и камнях в полости пузыря, его каналов. Лучевой способ дает больше информации о патологии органа, чем УЗИ.
[sc name=”rtb_content_down”]
Специальная подготовка не требуется. При контрастном способе есть ограничение в последнем приеме пищи (за 4-5 часов). Во время процедуры пациент должен снять все украшения, чтобы не исказить результат. Положение – лежа на спине.
Для диагностики заболевания желчного пузыря комплексное инструментальное обследование наиболее информативно. Отличительная его черта — неинвазивность.
Исследование желчного пузыря специальным зондом
Исследовав методом гастродуоденального зондирования желчный пузырь, диагностируют изменения в работе органа. Подготовительный этап заключается в суточном голодании, приеме желчегонных средств.
Зондирование проходит поэтапно:
- Материал берется из 12-перстной кишки. Порция «A» собирается 10-20 мин.
- При помощи специального раствора, который вливается через зонд, стимулируется сжатие сфинктера Одди (3-5 мин).
- Желчь собирается из внепеченочных холедохов. Сбор длится около 3 мин.
- «B» берется из желчного пузыря в течение 20-30 мин.
- «C» забирается из печени. Заключительный этап длится 30 мин.
Полученный биоматериал проверяется по 2 направлениям:
- Микроскопия — для обнаружения слизи, кислот, лейкоцитов, микролитов и ряда других веществ. Наличие их в порции «B» говорит о воспалении органа.
- Биохимия — определяет уровни билирубина, лизоцима, белков, щелочной фосфатазы, иммуноглобулинов A и B. Отклонения от норм подтверждает диагноз холецистит.
Повторная процедура зондирования делается через 3 суток. Ее проводят с целью анализа желчных протоков на присутствие паразитов, а также для оценки сократимости путей, выводящих желчь.
Какие анализы сдают при холецистите, решает только врач. Комплекс исследований, применяемых в медицине, помогает дать точное заключение. Инструментальные способы проводятся разным оборудованием, но цель одна — определить патологии желчного пузыря и желчевыводящих протоков.
Лабораторная диагностика информирует о воспалительных процессах в органах, наличии болезнетворных бактерий и паразитов. Включает общий и биохимический анализ крови, печеночные пробы, анализ мочи, кала. После тщательного осмотра гастроэнтеролог найдет истинную причину недомогания с помощью анализов и исследований, проводимых ультразвуком (УЗИ) и лучевой томографией (КТ).
Холецистит доставляет неприятные ощущения, боль, ухудшение общего состояния. Часто маскируется под иные болезни в ЖКТ.