Мкдц операция желчный пузырь


Отделение абдоминальной хирургии МКДЦ организовано в 2006 году. Первая хирургическая операция в современных операционных, созданных по европейским стандартам, выполнена в августе 2006 г. Основным направлением научно-практической работы отделения стала хирургия печени. Одним из основателей направления являлся профессор А.Ю. Анисимов. С первых дней заведующим отделения работает к.м.н А.Ф. Галимзянов. Впервые в Республике Татарстан налажен прием тяжелых больных с осложненными формами портальной гипертензии и выполнены операции по формированию порто-кавальных анастомозов. В активном взаимодействии с отделением эндоскопии освоены современные методы лечения варикозного расширения вен пищевода – эндоскопическое лигирование и склерозирование. Приоритетное значение имеет развитие эндоваскулярных методов диагностики и лечения патологии печени и портальной системы.
В 2008 г. с открытием в отделении хирургии клинической базы кафедры эндоскопической хирургии КГМА и приходом профессора Л.Е. Славина получили свое развитие эндоскопическая и эндокринная хирургия. Во взаимодействии с кафедрой эндокринологии КГМА внедрено хирургическое лечение тиреотоксикоза и гормонально-активных опухолей надпочечника, с отделением рентгенохирургии МКДЦ – забор крови из надпочечниковых вен для топической диагностики. Впервые в регионе выполнены лапароскопические операции с использованием однопортового доступа, эндоскопическая забрюшинная адреналэктомия.
 |  | |
| |
МЫ ЛЕЧИМ
- желчнокаменную болезнь и ее осложнения;
- грыжи передней брюшной стенки;
- доброкачественные новообразования печени (кисты, гемангиомы) и эхинококкоз;
- диафрагмальные грыжи;
- опухоли надпочечников (в том числе гормонально-активные);
- заболевания щитовидной и паращитовидных желез (в том числе гормонально-активных);
- синдром портальной гипертензии (цирроз печени, патология воротной вены);
- неотложные заболевания органов брюшной полости;
- патологию прямой кишки.
МЕТОДЫ ЛЕЧЕНИЯ
- лапароскопические операции на желчном пузыре;
- эндоскопические операции на желчевыводящих потоках;
- протезирование брюшной стенки (в том числе лапароскопическим способом);
- резекция печени (в том числе лапароскопическим способом);
- миниинвазивные рентгенохирургические вмешательства;
- лапароскопическая фундопликация;
- лапароскопическое удаление надпочечника с опухолью;
- удаление щитовидной и паращитовидной желез (в том числе видеоассистированное);
- операции на системе воротной вены (в том числе лапароскопическим способом);
- эндоскопическое лигирование и склерозирование варикозно-расширенных вен пищевода и желудка;
- миниинвазивные рентгенохирургические вмешательства;
- открытые, лапароскопические и миниинвазивные операции (в том числе и под ультразвуковым контролем);
- удаление геморроидальных трещин (в том числе малоинвазивными методдиками).
ЭКСКЛЮЗИВНЫЕ ВОЗМОЖНОСТИ ОТДЕЛЕНИЯ
Возможность выполнять лапароскопические операции с использованием однопортового доступа (NOTUS), а также адреналэктомия.
НАГРАДЫ, ДИПЛОМЫ, СЕРТИФИКАТЫ
Врачи хирургического отделения проходили обучение на рабочем месте по программе «Портальная гипертензия», в Научном центре хирургии Российской академии медицинских наук им. академика Б.В. Петровского, г. Москва 2007 г., являются дипломантами VI Международного Конгресса хирургов – гепатологов России и стран СНГ «Актуальные проблемы хирургической гепатологии» 2008г, а также действительными членами «Российской ассоциации хирургов – гепатологов».
В отделении постоянно проводятся научные разработки, которые в дальнейшем реализуются в виде кандидатских диссертаций. Сотрудниками отделения опубликовано более 50 научных работ, в том числе в ведущих хирургических журналах России.
На базе отделения кафедра эндоскопии, общей и эндоскопической хирургии ГОУ ДПО КГМА проводит циклы усовершенствования врачей:
- Профессиональная переподготовка по специальности «Эндоскопия»
- Общее усовершенствование по специальности «Диагностическая и лечебная эндоскопия»
- Общее усовершенствование по специальности «Общая и эндоскопическая хирургия».
- Тематическое усовершенствование по специальности “Пластическая хирургия с основами хирургической косметологии”.
В 2013г. сотрудники хирургического отделения ГАУЗ МКДЦ за разработку и внедрение в клиническую практику методик хирургического лечения больных эндокринологического профиля, в рамках проведения Всероссийского конкурса «100 лучших товаров России», были удостоены званий дипломант и лауреат в двух номинациях.
НАУЧНАЯ РАБОТА ОТДЕЛЕНИЯ
Врачи хирургического отделения проходили обучение на рабочем месте по программе «Портальная гипертензия», в Научном центре хирургии Российской академии медицинских наук им. академика Б.В. Петровского, г. Москва 2007 г. Врачи отделения абдоминальной хирургии являются дипломантами VI Международного Конгресса хирургов–гепатологов России и стран СНГ «Актуальные проблемы хирургической гепатологии» 2008г, а также действительными членами «Российской ассоциации хирургов–гепатологов».
В отделении постоянно проводятся научные разработки, которые в дальнейшем реализуются в виде кандидатских диссертаций. Сотрудниками отделения опубликовано более 50 научных работ, в том числе в ведущих хирургических журналах России.
На базе отделения кафедра эндоскопии, общей и эндоскопической хирургии ГОУ ДПО КГМА проводит циклы усовершенствования врачей:
- Профессиональная переподготовка по специальности «Эндоскопия»
- Общее усовершенствование по специальности «Диагностическая и лечебная эндоскопия»
- Общее усовершенствование по специальности «Общая и эндоскопическая хирургия».
- Тематическое усовершенствование по специальности “Пластическая хирургия с основами хирургической косметологии”.
В 2013г. сотрудники хирургического отделения ГАУЗ МКДЦ за разработку и внедрение в клиническую практику методик хирургического лечения больных эндокринологического профиля, в рамках проведения Всероссийского конкурса «100 лучших товаров России», были удостоены званий дипломант и лауреат в двух номинациях.
МЕЖДУНАРОДНЫЕ ПАРТНЕРЫ И КОНТАКТЫ
Практическая работа отделения неразрывно связана с научной деятельностью, что позволило значительно улучшить показатели обследования и лечения пациентов, подготовить и защитить 2 кандидатские диссертации, принимать активное участие в международных симпозиумах и конференциях Ассоциации хирургов-гепатологов России и стран СНГ, Российского общества эндоскопических хирургов, общества герниологов и хирургической эндокринологии. Работы врачей отделения ежегодно публикуются в ведущих мировых научных изданиях.
ПРЕССА ОБ ОТДЕЛЕНИИ
- Специалисты центра в сюжете передачи «Среда обитания» телекомпании ТНВ // Научно-популярный журнал «Вестник» — 28 мая 2014 года.
- Специалисты хирургического отделения МКДЦ стали лауреатами Всероссийского конкурса качества // Научно-популярный журнал «Вестник» — 1 августа 2013 года.
На сегодня удаление желчного пузыря остается основным методом лечения холецистита и желчнокаменной болезни. Операция проводится несколькими способами и имеет различия по оперативному доступу к пораженному органу. «Золотым стандартом» признана лапароскопическая холецистэктомия, выполняемая с помощью специального оборудования. При наличии противопоказаний резекция осуществляется традиционно (через большой разрез в брюшной стенке) или с использованием минидоступа.
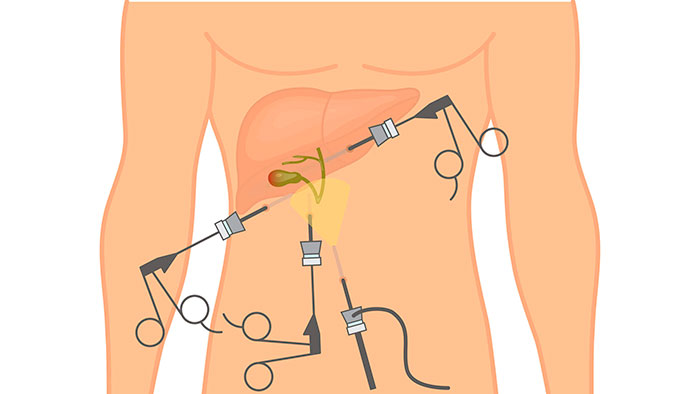
Что такое холецистэктомия
Пузырь служит хранилищем для желчи, которая выводит из организма излишки холестерина, токсины и билирубин. Он является важнейшей составляющей в пищеварительной цепочке. От слаженности работы желчного зависит качество расщепления и всасывания питательных веществ.
Нарушение функциональности полостного органа приводит к развитию патологических процессов. На определенном этапе помогает прием медикаментов и диетическое питание. Но в большинстве случаев требуется незамедлительное применение радикальных мер по удалению полостного органа.
Операция называется холецистэктомией и назначается, как планово, так и по экстренным показаниям. Предпочтительнее плановое проведение с предоперационной подготовкой пациента. Но существуют ситуации, при которых даже незначительное промедление грозит развитием тяжелых осложнений.
Почему проводится операция
Для лечения камней в органе используются различные методы. Это диета, литолитическая терапия или экстракорпоральное дробление камней ультразвуком. Каждый из них имеет свои недостатки и не является гарантией излечения.
Лекарственные средства для растворения камней токсичны, требуют длительного применения и плохо переносятся большинством пациентов. Экстракорпоральная литотрипсия разбивает крупные конкременты на мелкие фрагменты, но существует опасность перекрытия желчного протока крупным камнем и появления механической желтухи, а также других осложнений.
Эвакуация конкрементов из желчного не исключает повторного образования камней. Это означает, что после консервативного лечения сохраняются патологические изменения в органе и наличием факторов, которые ранее способствовали камнеобразованию.
Показания к проведению
Операция по удалению желчного пузыря требуется, если орган перестает функционировать и становится источником патологических процессов. Врач может назначить лапароскопическую или открытую холецистэктомию, если у больного:
- наличие камней в главном пузырном протоке;
- острый холецистит;
- обтурация (перекрытие) желчевыводящих путей;
- приступы печеночной колики;
- желчнокаменная болезнь с незначительными проявлениями или отсутствием признаков заболевания;
- отложение солей кальция в тканях желчного пузыря;
- холестероз – насыщение стенок органа холестерином на фоне ЖКБ;
- формирование полипов на слизистой органа;
- появление вторичного (желчного) панкреатита;
- новообразования различного генеза.
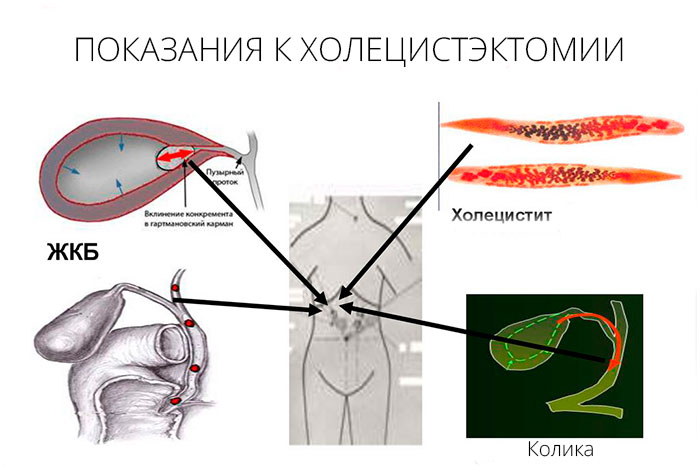
Все эти патологии представляют опасность для жизни пациента. Если операция холецистэктомия была проведена вовремя, это способствует выздоровлению больного и предупреждает развитие таких серьезных осложнений, как:
- абсцесс;
- механическая желтуха;
- воспаление желчных путей;
- нарушение моторики 12-перстной кишки (дуоденостаз);
- почечная и печеночная недостаточность.
При развитии гангренозного холецистита, появлении сквозного дефекта в стенке желчного пузыря (перфорации), это значит, что требуется срочное проведение операции.
Противопоказания
В каких случаях не проводится холецистэктомия:
- сердечная и дыхательная недостаточность в стадии декомпенсации;
- деструкция желчного пузыря;
- тяжелые хронические заболевания;
- низкие показатели свертываемости крови;
- онкология;
- острые инфекционные патологии;
- обширный перитонит;
- скопление лимфоидной жидкости или крови в передней брюшной стенке;
- 1 и 3 триместр беременности;
- врожденные дефекты желчного пузыря;
- выраженное воспаление в области шейки ЖП.
При появлении показаний к холецистэктомии у пожилых пациентов, лапароскопия или лапаротомия проводится независимо от возраста.
Операцию могут отменить из-за риска послеоперационных осложнений при наличии:
- сопутствующих соматических болезней;
- блокирование пузырного протока;
- гной в полости пузыря;
- наличие ранее проведенных операций в брюшной полости.
Операция по удалению желчного пузыря откладывается, если:
- человеку более 70 лет и он страдает хроническим заболеванием, протекающее в тяжелой форме;
- холангит – воспалительные процессы в желчных протоках;
- образование множества спаек в брюшной полости;
- механическая желтуха;
- цирроз;
- склероатрофический желчный пузырь;
- язвенное поражение стенок двенадцатиперстной кишки;
- ожирение 3-4 стадии;
- хронический панкреатит на фоне разрастания опухолевой ткани.
Острый холецистит в первые трое суток лечится лапароскопической холецистэктомией, если время упущено, значит, операция противопоказана.
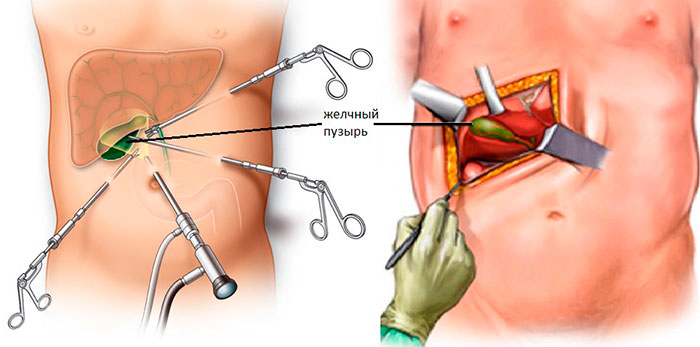
Типы оперативного вмешательства
В зависимости от показаний, операция может проводиться разными способами. В хирургии существует классификация, в основе которой лежит способ доступа к поврежденному органу в ходе операции.
Виды холецистэктомии и их описание:
- Лапаротомия – иссечение желчного открытым способом. Для этого делают большой разрез (15-20 см) на передней стенке живота.
- Лапароскопия – операция проводится через 3 аккуратных минипрокола с помощью эндоскопического оборудования.
- Холецистэктомия минидоступом – миниинвазивная манипуляция с незначительным травмированием тканей. Для резекции достаточно вертикального разреза 3-7 в области правого подреберья.
Какой тип операции применим в конкретном случае, определяет врач после получения результатов полного обследования пациента. Если противопоказаний нет, предпочтение отдается лапароскопической холецистэктомии, у нее самые лучшие характеристики.
Подготовка к операции
Плановое хирургическое лечение предполагает проведение предоперационной диагностики. Это позволяет провести оценку общего функционального состояния, наличие инфекции, аллергии, воспаления и других противопоказаний. Успех оперативного вмешательства много значит от качества подготовки.
Перечень методов обследования перед резекцией желчного пузыря:
- общее и биохимическое исследование крови и мочи;
- реакция на RW;
- анализ на наличие гепатита В и С;
- гемостазиограмма;
- описание электрокардиограммы;
- определение группы крови и резус-фактора;
- УЗИ билиарной системы и органов брюшной полости;
- флюорография;
- ФГС или колоноскопия (по показаниям).
Дополнительно может понадобиться консультация кардиолога, аллерголога, гастроэнтеролога и эндокринолога. Подробная диагностика поможет определить оптимальный вид наркоза и предположить реакцию организма на ЛХЭ операцию.
За 3 суток до плановой холецистэктомии рекомендуется перейти на щадящее питание, желательно не есть овощи, фрукты, хлебобулочные изделия. Накануне вечером можно поужинать йогуртом, кефиром или кашей, а также провести очищение кишечника с помощью клизмы. За 8 часов до оперативного вмешательства есть и пить запрещено.
Полостная холецистэктомия
Лапаротомия – это хирургическая манипуляция, которая проводится через обширное трепанационное окно. Проводится после неудачно проведенной лапароскопии или по специальным показаниям:
- воспаление брюшины (перитонит);
- гангренозный холецистит;
- рак или малигнизация доброкачественных образований;
- наличие большого количества камней (более 2/3 объема);
- абсцесс;
- водянка живота (скопление лимфоидной ткани);
- травмы пузыря.
Лапаротомия может стать продолжением ЛХЭ, если:
- поврежден печеночный проток;
- началось внутреннее кровотечение;
- образовались свищи.
В момент установки от вводимых троакаров могут повредиться внутренние органы, что также исправляется с помощью открытой операции.
Этапы лапаротомии
Техника хирургического вмешательства в открытом доступе включает следующие действия:
- Выполняется разрез (15-30 см) посреди живота или под правым ребром.
- Желчный пузырь освобождается от окружающих его жировых тканей.
- Перекрываются кровеносные сосуды и желчевыводящие протоки.
- Пузырь отсекают от печени и удаляют.
- Ложе в месте удаленного органа ушивается саморассасывающейся хирургической нитью или прижигается хирургическим лазером.
- Операционная рана постепенно ушивается по слоям.
Открытая (полостная) холецистэктомия проводится под общей анестезией и может продолжаться до 2 часов. К данной технике прибегают редко из-за обширной травматизации тканей живота, большого косметического дефекта в месте разреза и риска спаечного процесса. Дополнительным минусом является длительное восстановление.
Лапароскопическая операция
К самому распространенному методу хирургического лечения относят эндоскопическую холецистэктомию. Это малоинвазивная процедура удаления желчного пузыря с минимальным повреждением передней стенки живота.
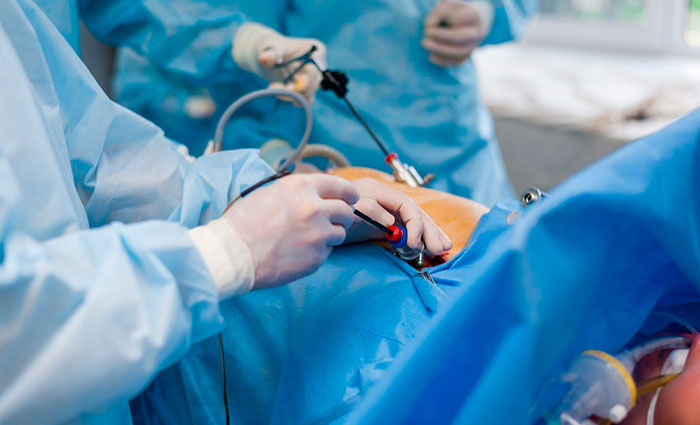
Пораженный орган извлекается через один из 3-4 разрезов, размер которых не превышает 10 мм. Впоследствии места проколов срастаются с формированием едва заметных рубчиков. Длительность хирургического вмешательства лапароскопически варьируется в пределах 30-90 минут и зависит от веса больного, продолжительности наркоза и наличии камней в протоках.
Преимущества и недостатки
Плюсы в видеолапароскопической эндоскопии:
- лапароскоп позволяет хорошо «видеть» место операции;
- отсутствие боли в послеоперационный период;
- наименьшая травматичность в сравнении с другими техниками;
- короткий срок пребывания в стационаре (1-4 дня);
- низкий риск формирования спаек и грыжевых образований;
- быстрое восстановление трудоспособности.
Как и любой другой медицинской манипуляции, минусы у эндоскопической операции тоже есть:
- вероятность присоединения инфекции;
- кровотечение;
- нарушение целостности внутренних органов медицинскими инструментами;
- отсутствие возможности удаление камней из протоков.
Если во время операции выявляется осложнение (инфильтрат, спайки), лечение продолжают через широкий доступ с выполнением традиционной техники.
Ход операции
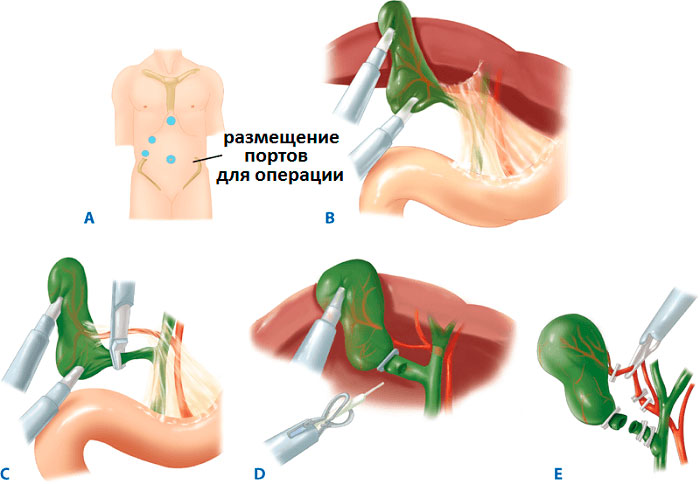
Хирургическое лечение проводится в стерильных условиях под общим наркозом. Описание этапов ЛХЭ:
- В рамках подготовки в желудок устанавливают зонд, в мочевой пузырь – катетер. Для профилактики образования тромбов, на ноги надевают противоэмболические чулки.
- В полость живота через прокол ниже пупка нагнетается окись азот или углекислый газ, чтобы улучшить доступ хирургам за счет поднятия живота.
- В 3-4 точках вводятся троакары с микроинструментами на конце. Процедура проводится под мониторингом с помощью лапароскопа.
- Пузырь отодвигается от тканей, печеночный проток и артерия пережимаются скобами.
- Орган иссекается и извлекается через пупочный разрез. Поврежденные участки тканей удаляются, сосуды купируются.
- Осуществляется промывка полостей раствором с антисептиком.
- Инструменты удаляются, на разрезы накладывают швы.
На всех этапах операции манипуляции контролируются визуализацией происходящего на экране монитора за счет микроскопической камеры, которая передает изображение, находясь в животе.
Операционные риски
Вероятность осложнений в ходе операции по поводу холецистэктомии ничтожно мала. По статистике, ситуации зафиксированы у 1 из 100 оперируемых. Иногда наблюдаются случаи травмирования троакарами внутренних органов. Но причиной чаще всего служат аномалии расположения органов. В редких случаях есть риск развития внутреннего кровотечения или нарушения целостности протока желчного пузыря.
Послеоперационный период
Непосредственно после операции, в первые 4 часа, необходимо соблюдение постельного режима. После лапароскопии вставать и начинать ходить рекомендуется уже через 6-8 часов. Пациент может жаловаться на тянущие болезненные ощущения в месте введения инструментов. Сильный болевой синдром отсутствует.
В большинстве случаев срок восстановления занимает не более 7-14 дней. В течение этого периода важно соблюдать режим двигательной активности – 1-2 месяца избегать тяжелых физических нагрузок, что способствует:
- предупреждению застойных явлений в легких;
- нормализации работы кишечника;
- уменьшения риска появления спаек.
При появлении болей, диспепсических расстройств, врач назначает лекарственные препараты, устраняющие негативную симптоматику.
Диета
После операции лапароскопической или открытой холецистэктомии у взрослых большое значение имеет правильное питание. После удаления желчного пузыря желчь небольшими порциями поступает в 12-перстную кишку напрямую. Поэтому следует избегать еды с большим содержанием жиров.
В первый день можно пить только воду, на 2 день – обезжиренный кефир и чай. В дальнейшем рацион составляют с учетом разрешенных продуктов:
| Разрешено | Запрещено |
|
|
| Каша из риса, овсянки, гречки на молоке. Крупа обязательно должна быть хорошо проварена. | Пшенная, перловая, кукурузная крупа |
| Жирное мясо: свинина, баранина |
| Вермишель мелкого размера, картофельное пюре | Консервы копченые блюда |
| Жареная, соленая рыба |
| Обезжиренный творог без сахара, кефир | Острый сыр, молочные продукты с высокой жирностью |
| Недавно испеченный хлеб, сдобная выпечка, изделия с кремом |
| Вареные или паровые овощи: морковь, цветная капуста, кабачки, картофель, тыква | Чеснок, щавель, капуста белокочанная, огурцы, репа, шпинат, грибы |
|
|
Режим питания после лапароскопической холецистэктомии должен быть дробным (5-6 раз в день), а еда теплой. Жидкость должна поступать в организм в достаточном количестве – не менее 2 л в сутки.

Возможные осложнения
У большинства пациентов резекция органа проходит успешно. Негативные последствия проявляются у 2 из 10 взрослых пациентов. Чаще осложнения наблюдаются у пожилых больных или при деструктивных видах патологии.
После удаления органа происходят изменения, которые могут послужить толчком к развитию вторичных патологий:
- меняется состав желчного секрета;
- нарушается процесс поступления желчи в 12-перстную кишку;
- нарушение процесса переваривания пищи;
- избыточное газообразование в кишечнике;
- нарушение перистальтики;
- расширяются печеночные протоки.
Такие явления способствуют появлению осложнений, которые могут возникнуть на разных этапах реабилитации после холецистэктомии. Перечень возможных последствий:
- гастродуоденальный рефлюкс;
- дуоденит;
- послеоперационная грыжа;
- нарушение баланса микрофлоры в кишечнике;
- формирование спаек;
- рубцы, уменьшающие просвет желчных протоков;
- воспаление тонкой или толстой кишки;
- гастрит;
- диарея;
- кишечные колики.
Осложнения могут проявиться после лапароскопической холецистэктомии, что является показанием для изменения тактики лечения.
Тревожные симптомы:
- выраженные абдоминальные боли;
- повышение температуры;
- желтуха с характерным окрашиванием кожных покровов;
- тяжесть в правом подреберье.
Большинство пациентов после удаления поврежденного органа полностью выздоравливают. У небольшого числа могут сохраниться или усилиться признаки болезни: горечь во рту, плохое пищеварение. Такое состояние называется постхолецистэктомическим синдромом и встречается у взрослых:
- с хроническим воспалением слизистой желудка;
- язвенным поражением;
- грыжей пищевода;
- колитом с хроническим течением.
Профилактикой синдрома является лечение сопутствующих патологий перед операцией.
Заключение
Прогноз наиболее благоприятный, если операция будет проводиться без разрезов. Для этого желательно не запускать патологию и оперироваться в плановом порядке. Когда лапароскопическая холецистэктомия проведена с соблюдением всех норм, больной выздоравливает и чувствует себя хорошо. Неприятные ощущения не возникнут, если придерживаться правил диетического питания и соблюдать рекомендации врача.
Видео
Посмотрите видео о жизни после удаления желчного пузыря.