Метастаз рака желудка пупок

Клиническая картина.
Первоначально рак желудка в течение
длительного времени ничем себя не
проявляет.Первые признаки заболевания
выявляются в случаях, когда разрастание
опухоли столь значимо, что она начинает
препятствовать необходимой деятельности
желудка, вызывая сужение его канала,
уменьшение емкости желудка и нарушение
эвакуации содержимого (феномен
обтурации); когда в связи с распадом
опухоли начинается кровотечение из
разрушенных сосудов, приводящее к
постоянно нарастающей гипохромной
анемии (феномен деструкции); когда
появляется интоксикация в результате
продуктов распада опухоли, всасывания
микробных токсинов при развитии
инфекции в тканях опухоли или в ее
окружности (феномен интоксикации);
когда опухоль начинает прорастать в
прилежащие органы, так или иначе нарушая
их жизнедеятельность. Иногда первыми
признаками заболевания могут быть
случайно выявленные отдаленные
метастазы.
Первые проявления рака
желудка очень разнообразны и зависят
от многих факторов, главными из которых
являются: локализация опухоли, характер
ее роста; морфологическое строение,
вовлечение в процесс соседних органов,
общие расстройства жизнедеятельности
организма.
Наиболее типичными
симптомами рака желудка являются
нарушения проходимости канала различной
выраженности в результате его сужения
из-за разрастания опухоли. Эти явления
будут более выраженными й ранними
при локализации опухоли во входном и
в выходном отделах желудка и могут
отсутствовать при расположении опухоли
в области тела желудка, у большой
кривизны или на дне.
При расположении опухоли
во входе в желудок в кардии первым
признаком является дисфагия. В начале
могут быть ощущения царапания, жжения
и боли за грудиной, появляющиеся при
проглатывании пищи. Иногда первым
признаком может быть полная непроходимость
пищевода. Чаще она наблюдается, когда
опухоль достигает значительных размеров,
однако может быть выражена и при маленьких
опухолях в связи с возникновением в
момент прохождения пищи спазма
желудочной стенки. Дисфагии при
кардиоэзофагеальном раке может и не
быть. Это характерно для инфильтративной
эндофитной формы рака желудка, когда
желудочная стенка представляет
собой твердую и лишенную способности
сокращаться зияющую трубку, через
которую свободно проваливается пища.
Нарушение проходимости
входного отдела желудка чаще наблюдается
при эндофитных опухолях, инфильтрирующих
желудочную стенку. Раковая инфильтрация
распространяется на слизистую, потом
мышечную оболочку стенки желудка,
при этом вначале возникает спазм, а
затем — нарастающее нарушение
сократительной способности мышц из-за
вовлечения их в патологический процесс.
Экзофитные опухоли реже и позже приводят
к нарушению проходимости входа в желудок.
Дисфагия вначале проявляется при
прохождении твердой пищи. Больные
вынуждены каждый глоток пищи запивать
водой. По мере роста опухоли дисфагия
выражена при прохождении кашицеобразной
пищи, далее жидкой, и наконец наступает
полная дисфагия IV степени — никакая
пища не проходит в желудок. Постепенно
нарастающее нарушение проходимости
приводит к растяжению расположенного
выше сужения участка пищевода, в
котором начинают скапливаться пищевые
массы, частично проталкиваемые
сокращениями пищевода в желудок, а
частично выбрасываемые наружу в виде
отрыжки. При этом больные быстро
истощаются, обезвоживаются, теряют
массу тела. Кожа становится сухой и
дряблой. Тургор тканей резко снижается.
Если опухоль располагается
субкардиально, то прежде чем закрыть
кардию, она захватывает участки желудка,
изъязвляется и кровоточит. Поэтому
до появления непроходимости раз
виваются общие расстройства,
вызванные хронической крово-потерей,
интоксикацией, всасыванием продуктов
распада опухоли и микробных токсинов.
Нередко появляются боли в эпи- гастрии
слева.При локализации опухоли в
верхней трети тела желудка первым
симптомом могут быть боли за грудиной
или между лопатками (как сердечные
боли). Больных поначалу лечат в
терапевтических отделениях от стенокардии.
Боли — это результат усиленных сокращений
пищевода при нарушении проходимости
входа в желудок. Возникают они в момент
принятия пищи, когда для проталкивания
пищевого комка в желудок пищевод должен
усиленно сокращаться (больной пьет
обычно воду или производит глубокие
вдохи). Когда над местом сужения
образовалось супрастенотическое
расширение пищевода непосредственно
за приемом небольших количеств пищи,
болей может не быть. Они появляются
позднее в связи с растяжением
пищевода скопившейся в нем пищей,
слизью, а поскольку боли не связаны с
приемом пищи — их возникновение связывают
с нарушениями со стороны сердца.
Одна из самых неблагоприятных
форм опухолей — рак дна желудка. При
этой локализации заболевание долгое
время протекает бессимптомно и
клинические проявления наблюдаются,
когда опухоль прорастает либо диафрагму
(левосторонний плеврит), либо врастает
в кардиальный жом (дисфагия), либо
врастает забрюшинно (боли в левом
подреберье). При эндофитных опухолях
вовлечение диафрагмы, входного отдела
желудка и окружающих органов наблюдается
значительно чаще, чем при экзофитных.
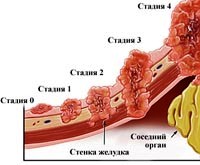
При расположении опухоли
в теле желудка долгое время нет
клинической картины желудочных
расстройств. Поначалу у больных могут
появляться общая слабость, повышенная
утомляемость, отсутствие аппетита,
апатия. При росте и распаде опухоли у
больных развиваются анемия, интоксикация.
В дальнейшем по мере роста опухоли и
прорастании ее забрюшинно возникает
болевой синдром. Боли в эпигастрии
беспокоят и натощак, и после еды, и по
ночам. Обычно терапевтическим мероприятиям
они не поддаются.
У 80% больных раком желудка
имеет место так называемый «синдром
малых признаков» (А.И. Савицкий, 1948),
характеризующийся:
1) потерей общего тонуса
— появлением беспричинной слабости,
снижением трудоспособности, быстрой
утомляемостью;
2) психической депрессией
— потерей интереса к окружающему, труду,
апатией;
3) немотивированным стойким
снижением аппетита, иногда его потерей,
отвращением к пище;
4) явлениями желудочного
дискомфорта — потерей чувства сытости,
радости от еды, ощущением переполнения
желудка, распирания газами, чувством
тяжести, иногда болезненностью в
подложечной области;
5) анемией;
6) иногда беспричинным
прогрессирующим похудением.
Таким образом, при
поражении раком желудка можно выделить
пять основных синдромов: болевой,
желудочного дискомфорта, диспептический,
анемический, нарушения эвакуации из
желудка.
Метастазирует рак
желудка преимущественно
лимфогенным, гематогенным и имплантационным
путями.В настоящее время на основании
работ JBSGC (1998) де
тально описаны 16 групп
регионарных лимфатических узлов,
формирующих четыре последовательные
этапа метастазирования от различных
отделов желудка — N 1 до N4:
• первый этап:
перигастральные лимфоколлекторы,
расположенные в связочном аппарате
желудка (1—6);
• второй этап: лимфатические
узлы по ходу артериальных стволов: левой
желудочной артерии (7), общей печеночной
артерии (8), чревного ствола (9), в воротах
селезенки (10), по ходу селезеночной
артерии (11);
• третий этап: лимфатические
узлы гепатодуоденальной связки (12);
ретропанкреатодуоденальные (13), корня
брыжейки поперечно-ободочной кишки
(14);
• четвертый этап:
лимфатические узлы по ходу верхней
брыжеечной артерии (15), парааортальные
(16).
На основании классификации
и с учетом исследований по результатам
выживаемости (М. Sapako и соавт., 1995; Т.
Auko и соавт., 1998) вовлечение лимфатических
коллекторов
N1—N2 рассматривается
как регионарное метастазирование,
тогда как вовлечение N3—N4, как отдаленное
метастазирование (Ml).
Отдаленными лимфатическими
метастазами при раке желудка являются
метастаз Вирхова, метастаз в пупок,
метастаз Крукенберга.Гематогенное
метастазирование происходит в печень,
почки, кости, головной мозг,
легкие.Имплантационное метастазирование
— это диссеминация по висцеральной
и париетальной брюшинам, асцит,
метастаз Шницдера.
Исследование включает
не только осмотр, пальпацию, перкуссию
местного статуса, но и зон отдаленного
метастазирования (пальпация надключичных
областей, пупочной области, печени; у
женщин обязательным является бидигитальный
ректовагинальный осмотр для исключения
метастазов опухоли в яичниках (метастаз
Крукенберга) и в заднем дугласовом
кармане (метастаз Шницдера); у мужчин —
пальцевое исследование прямой кишки
для исключения метастаза Шницдера.
Лекция!!!
Пальпация шейных
лимфатических узлов ( метастаз Вирхова
)
Подмышечные ЛУ (Ирландский
метастаз)
В яичнике двухсторонний
(Крукенберга)
Параректальная клетчатка
(метастаз Шинцлера)
Метастаз в пупок,
канцероматоз брюшины (метастаз сестры
Джозев)
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Лимфогенное метастазирование[править|править
вики-текст]
Метастазы рака желудка обнаруживаются
в регионарных лимфатических узлах: по
ходу левой и правой желудочных артерий,
правой и левой желудочно-сальниковых,
селезеночной — регионарных узлах
первого этапа лимфооттока; чревных
узлах (второго этапа лимфооттока);
парааортальных, паракавальных и других.
Выделяют специфические формы лимфогенного
метастазирования:
Метастазы
Вирхова («Вирховские узлы») —
поражение лимфатических узлов левой
надключичной области, между
ножками грудино-ключично-сосцевидной
мышцы;Метастазы
Шницлера — в параректальныелимфоузлы;Метастазы
Айриша — в подмышечные лимфоузлы;Метастаз
сестры Марии Джозеф — в пупок по
ходу круглой связки печени;Метастазы
Крукенберга — в яичники.
Первые два вида можно выявить пальпаторно
и при УЗИ;
для подтверждения используется
пункционная биопсия. Рак Крукенберга
выявляется при УЗИ и лапароскопии, может
быть произведена лапароскопическая
УЗИ и пункция[10].
Указанные виды метастазов свидетельствуют
о поздней стадии рака, когда резектабельность
опухоли сомнительна.
7. Фгс, лапароскопия, лапароцентез
Лапароцентез—
прокол передней брюшной стенки с
целью обнаружения или исключения
наличия патологического содержимого:
крови, желчи, экссудата и других жидкостей,
а также газа в брюшной полости. Кроме
того, лапароцентез выполняют для
наложения пневмоперитонеума перед
лапароскопией и некоторыми
рентгенологическими исследованиями,
например, по поводу патологии диафрагмы.
Показания к лапароцентезу
—
Закрытая травма живота в случае
отсутствия достоверных клинических,
рентгенологических и лабораторных
признаков повреждения внутренних
органов.—
Сочетанные повреждения головы, туловища,
конечностей.—
Политравма, особенно осложненная
травматическим шоком и коматозным
состоянием.—
Закрытая травма живота и сочетанная
травма у лиц в состоянии алкогольного
опьянения и наркотического оглушения.—
Неопределенная клиническая картина
острого живота в результате введения
наркотического анальгетика на
догоспитальном этапе.—
Быстрое угасание жизненных функций
при сочетанной травме, необъяснимое
повреждениями головы, груди и
конечностей.—
Проникающее ранение груди с вероятным
ранением диафрагмы (ножевая рана
ниже 4 ребра) при отсутствии показаний
к экстренной торакотомии.—
Невозможность исключить травматический
дефект диафрагмы торакоскопией,
рентгеноконтрастным исследованием
раневого канала (вульнеографией) и
осмотром при первичной хирургической
обработке раны грудной стенки.—
Подозрение на перфорацию полого органа,
кисты; подозрение на внутрибрюшное
кровотечение и перитонит.
По виду и лабораторному исследованию
жидкости, полученной при лапароцентезе
(примесь желудочного, кишечного
содержимого, желчи, мочи, повышенное
содержание амилазы) можно предположить
повреждение или заболевание определенного
органа и выработать адекватную лечебную
программу.
Необоснованная диагностическая лапаротомияпо
поводу ложного острого живота отрицательно
отражается на состоянии
больного.Диагностическая
лапаротомияу пострадавшего с
политравмой может представлять опасность
для жизни, так как угнетает диафрагмальное
дыхание и увеличивает гипоксию. В
ургентной абдоминальной хирургии
наблюдаются послеоперационные
аспирационные пневмониты, делирий и
эвентрация кишечника, особенно в группе
лиц, находившихся в состоянии алкогольного
опьянения. Поэтому лапароцентез
предпочтительнее.
К решению вопроса о проведении
диагностического лапароцентеза следует
подходить индивидуально, учитывая
особенности клинической ситуации.
При наличии резерва времени лапароцентезу
предшествуют подробный сбор анамнеза,
тщательное объективное исследование
больного, лабораторная и лучевая
диагностика. В критических ситуациях,
при нестабильной гемодинамике резерв
времени для выполнения стандартного
диагностического алгоритма отсутствует.
Лапароцентез может быстро подтвердить
повреждение органов брюшной полости.
Быстрота, несложность, достаточно
высокая информативность лапароцентеза,
минимальный набор инструментов
являются его преимуществами в случае
массового поступления пострадавших.
Противопоказания к лапароцентезу
— выраженный метеоризм, спаечная
болезнь брюшной полости, послеоперационная
вентральная грыжа—
ввиду реальной опасности ранения стенки
кишки.
Методика лапароцентеза
В настоящее время методом выбора
лапароцентеза является троакарная
пункция, которая, как правило, выполняется
под местной инфильтрационной анестезией
по средней линии на 2 см ниже пупка.
Остроконечным скальпелем делают разрез
до 1 см кожи, подкожной клетчатки и
апоневроза. Двумя цапфами захватывают
пупочное кольцо и максимально поднимают
стенку живота для создания в брюшной
полости безопасного пространства
при введении троакара. Г.А. Орлов (1947)
исследовал на пироговских распилах
трупов топографию внутренних органов
брюшной полости при тяге за апоневроз
в зоне пупка во время лапароцентеза.
Петли тонкой кишки, восходящая и
нисходящая ободочная кишка смещаются
к средней линии. В брюшной полости
образуется пространство без внутренних
органов высотой от 8 до 14 см под точкой
приложения тяги. Высота полости между
брюшной стенкой и внутренностями
постепенно уменьшается по мере удаления
от этой точки.
Троакар умеренным усилием вращательными
движениями вводят в брюшную полости
под углом 45° по направлению к мечевидному
отростку. Стилет удаляют. К предполагаемому
месту скопления жидкости через гильзу
троакара продвигают силиконовую трубку
с боковыми отверстиями — «шарящий»
катетер и аспирируют содержимое брюшной
полости. С его помощью удается выявить
наличие жидкости объемом более 100 мл.
Если жидкость при лапароцентезе
отсутствует, в брюшную полость капельной
системой вводят от 500 до 1200 мл изотонического
раствора хлорида натрия. В аспирированном
растворе могут присутствовать кровь и
другие патологические примеси.
Некоторые отрицательно относятся к
перитонеальному лаважу, полагая, что
при травме кишки он ведет к распространенному
микробному обсеменению брюшной полости
при лапароцентезе.
О травматическом дефекте, перфоративной
язве желудка и двенадцатиперстной кишки
свидетельствует положительная йодная
проба (Неймарк, 1972). К 3 мл экссудата из
брюшной полости добавляют 5 капель 10%
раствора йода. Темное грязновато-синее
окрашивание экссудата свидетельствует
о наличии крахмала и патогномонично
для гастродуоденального содержимого.
При выраженной клинике острого живота
и отсутствии аспирата трубку после
лапароцентеза целесообразно оставить
в брюшной полости на 48 часов с целью
обнаружения возможного появления крови
и экссудата.
Эластичный «шарящий» катетер при встрече
с препятствием (плоскостной спайкой,
петлей кишки) может скрутиться и не
проникнуть в исследуемую область живота.
Этого недостатка лишен диагностический
набор для лапароцентеза, который включает
изогнутый троакар и спиралевидный
металлический «шарящий» зонд с кривизной,
приближающейся к кривизне боковых
каналов брюшной полости. Диагностический
металлический зонд с отверстиями
продвигают клювом вперед, скользя
по париетальной брюшине передне-боковой
стенки живота, затем по брюшине бокового
канала. При лапароцентеза исследуют
типичные места скопления жидкости:
подпеченочное и левое поддиафрагмальное
пространство, подвздошные ямки, малый
таз. Положение металлического зонда в
брюшной полости определяют пальпаторно
в момент давления изнутри на стенку
живота рабочим концом инструмента.
Достоверность и осложнения лапароцентеза
Лапароцентез неинформативен при
повреждениях поджелудочной железы,
внебрюшинных отделов двенадцатиперстной
и толстой кишок, особенно в первые
часы после травмы — ложноотрицательный
результат исследования. Спустя 5—6
и более часов после травмы поджелудочной
железы возрастает вероятность выявления
экссудата с высоким содержанием амилазы.
Скопление экссудата и крови в брюшных
карманах, отграниченных от свободной
полости стенками органов, связками и
сращениями, также не обнаруживается
лапароцентезом.
Обширные забрюшинные гематомы, например,
вследствие переломов костей таза,
сопровождаются пропотеванием через
брюшину кровянистого транссудата.
Возможно поступление крови в брюшную
полость из раневого канала стенки живота
при введении троакара через мышцы в
подвздошной области. Ошибочное заключение
лапароцентеза о внутрибрюшном кровотечении
следует рассматривать как
ложноположительный результат. Таким
образом, диагностические возможности
лапароцентеза с «шарящим» катетером
имеют определенный предел. В случаях
неубедительных данных, полученных при
диагностическом лапароцентезе у
пострадавших с сочетанными повреждениями,
и тревожной клинической картине острого
живота необходимо ставить вопрос о
проведении экстренной лапаротомии.
Диагнотический пневмоперитонеумпри
лапароцентезе используют для
дифференциальной диагностики релаксаций,
истинных грыж, опухолей и кист
диафрагмы, поддиафрагмальных образований,
в частности, опухолей, кист печени и
селезенки, перикардиальных кист и
брюшно-средостенных липом. Исследование
проводят натощак, толстую кишку очищают
клизмами. Обычно прокол передней стенки
живота выполняют стандартной тонкой
иглой с мандреном или иглой Вереша по
наружному краю левой прямой мышцы
на уровне пупка, а также в точках Калька.
Облегчает прокол произвольное напряжение
больным брюшного пресса. Слои стенки
живота преодолевают иглой постепенно,
толчковыми движениями. Проникновение
иглы через последнее препятствие —
поперечную фасцию и париетальную брюшину
— ощущается в виде провала. После
извлечения мандрена следует убедиться
в отсутствии поступления крови через
иглу. Целесообразно ввести в брюшную
полость 3—5 мл раствора новокаина.
Свободное поступление раствора в полость
и отсутствие обратного тока после
отсоединения шприца свидетельствует
о правильном положении иглы. С помощью
аппарата для внутриполостного
введения газов в брюшную полость вводят
300—500 см3, реже 800 см3 кислорода. Газ
перемещается в свободной брюшной полости
в зависимости от положения тела больного.
Рентгенологическое исследование
выполняют спустя час после наложения
пневмоперитонеума. В вертикальном
положении газ распространяется под
диафрагмой. На фоне прослойки газа
отчетливо видны особенности положения
диафрагмы и патологического образования,
их топографические отношения со
смежными органами брюшной полости.
Считают, что случайный прокол иглой
кишки при лапароцентезе, как правило,
не имеет фатальных последствий.
Результаты исследования в эксперименте
степени опасности чрескожной пункции
брюшной полости: прокол кишки диаметром
1 мм герметизировался через 1—2 минуты.
8. РН-метрия пищевода и желудка
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #