Лучевая диагностика желчного пузыря
Острый холецистит. УЗ-признаки острого
холецистита:
Неравномерное утолщение стенки пузыря
(более 3 мм) с ее негомогенностью,
слоистостью и иногда нечетким
отграничением от печени за счет отека
и инфильтрации перивезикальной
клетчатки.Точное соответствие болезненности,
вызываемой давлением датчика, месту
расположения пузыря (симптом Мерфи).
Однако эти данные УЗИ недостаточно
специфичны.
В этих случаях может быть полезно УЗИ
с ЦДК (цветное допплеровское картирование,
позволяющее получить цветную карту
кровотока).
УЗИ с ЦДК показано:
При неопределенных данных УЗИ в серой
шкале.Для дифференциальной диагностики между
острым и хроническим холециститом
(утолщение стенки при первом – в 95%
случаев сопровождается воспалительным
усилением кровотока, при втором – без
гиперваскуляризации).Для дифференциальной диагностики между
воспалением и раком пузыря, который в
20-30% случаев также проявляется утолщением
стенки.При раке желчного пузыря: извитость,
увеличение калибра, ампутация пузырной
артерии, патологическое сосудообразование.
Ложнонегативные результаты редки и,
возможно, отражают снижение перфузии
в ранней стадии острого холецистита
или наблюдаются при сосудистом ишемическом
генезе заболевания.
КТ показана при осложнениях, если УЗИ
недостаточно информативно. Лучше, чем
на рентгенограммах или при УЗИ,
определяются пузырьки газа в просвете
и в стенке желчного пузыря при
эмфизематозном холецистите и
перивезикальные изменения.
Хронический холецистит. УЗ-признаки
хронического холецистита:
Утолщение стенки неспецифично и может
быть истолковано в пользу хронического
холецистита только в свете анамнестических
указаний.Сморщивание пузыря, грубые рубцовые
изменения.Нарушение опорожнения желчного пузыря.
Желчнокаменная болезнь. Хронический
холецистит бескаменный встречается
редко, значительно чаще возникает
калькулезный холецистит.
Первичный метод визуализации – УЗИ.
Одно из преимуществ УЗИ – возможность
изменять положение пациента, что
способствует распознаванию камней.
Чувствительность УЗИ – 95-99%. Камень на
сонограмме выглядит как гиперэхогенное
образование с акустической тенью за
ним (акустическая дорожка).
Причины ложноотрицательных результатов
УЗИ:
Мелкие камни в шейке пузыря.
Глубокое расположение камня за реберной
дугой.
В этих случаях может помочь холецистография.
Причины ложноположительных находок –
неоднородная эхогенность застойной
желчи в пузыре (длительная механическая
желтуха, длительное голодание,
парентеральное питание). При неинформативном
УЗИ, расхождениях его результатов с
клиническими данными и при планируемом
нехирургическом лечении показана КТ.
Целесообразно использовать КТ при
камнях желчного пузыря как метод отбора
больных для нехирургического лечения.
Последнее исключается в случаях сплошного
обызвествления камней. Их растворимость
лучше при кольцевидном или сложном
обызвествлении.
Рак желчного пузыря. Первоначальный
метод УЗИ. Если заподозрен рак, показана
КТ. Картина ранних форм рака неспецифична.
Опухолевое утолщение стенки пузыря
трудно дифференцировать от холецистита
(главная причина ложноположительных
диагнозов рака). Лучше распознаются
большие опухоли, замещающие желчный
пузырь и прорастающие в ворота печени
и в ее ткань (50% опухолей пузыря). Сходно
могут выглядеть и другие злокачественные
опухоли этой области.
Холангиокарцинома. Обычным лучевым
признаком холангиокарциномы является
расширение желчных протоков выше уровня
опухолевого поражения, увеличивается
желчный пузырь, развивается механическая
желтуха. Быстропрогрессирующее расширение
протоков, что определяется при УЗИ, КТ,
МРТ.
Визуализация играет ведущую роль в
диагностике механической желтухи. Ее
задачи – установить наличие обструкции,
уровень протяженности и причину.
Первичный метод – УЗИ, определяющее
расширение желчных протоков как
отличительную черту механической
желтухи. В остром периоде расширение
протоков не успевает развиться (если
показатели билирубина заставляют
подозревать механическую желтуху,
повторное УЗИ, холесцинтиграфия,
холангиография). КТ с усилением позволяет
лучше распознать, чем на УЗИ, расширение
внутрипеченочных протоков, и лучше
визуализируется внутрипанкреатическая
часть холедоха. КТ превосходит УЗИ при
дистальной обструкции холедоха.
Ограничение КТ: не визуализируются
одинаковые по плотности с желчью желчные
камни. КТ-холангиография – метод,
обеспечивающий изображение (на базе
спиральной КТ) всего контрастированного
желчного дерева в противоположность
фрагментированному по отдельным слоям
при обычной КТ. Приближается по своим
возможностям к ЭРХПГ, позволяя
визуализировать большинство камней в
желчных протоках и, как правило,
подтвердить или исключить билиарную
обструкцию.
Наибольшее внимание привлекает (МРХПГ)
МР-холангиопанкреатография, обеспечивающая
отличное изображение всего желчного
дерева и в 80-90% случаев – панкреатического
протока и его главных ветвей без введения
КС. МРХПГ займет место между УЗИ и прямой
холангиографией. МРХПГ несколько
уступает прямой холангиографии в
распознавании камней и оценке
злокачественных стриктур. Преимущество
перед прямой холангиографией –
визуализация протоков по обе стороны
от места обструкции.
Перемежающая, или неполная обструкция
протоков (холелитиаз), лучше распознается
при прямой холангиографии и при
динамической гепахолангиосцинтиграфии.
Лучшим методом распознавания сужений
желчных протоков является ЭРПХ и ЧПХГ.
Показания к прямой холангиографии:
Неопределенные данные УЗИ и КТ; однако,
в отличие от этих методов не визуализируются
изменения вне просвета протоков.Дифференциальная диагностика обструкций
с крутым обрывом протока и не
визуализирующимися при УЗИ и КТ опухолью
или камнем.Дифференциальная диагностика
холангиокарцином и склерозирующего
холангита: лучше других методов
демонстрирует характерные для последнего
рассеянные участки расширения протоков
(чаще как вне-, так и внутрипеченочных)
или чередование стриктур и расширений
(трудности непреодолимы в случае
развития холангиокарциномы на фоне
склерозирующего холангита). Однако при
КТ лучше визуализируются протоки к
периферии от стриктур, в которые не
всегда проникает КС, и, тем самым, лучше
отображаются множественные стриктуры.Предваряет дренирование желчных путей,
уточняя макроморфологию и локализацию
стриктур и оптимизируя тактику (например,
определение локализации стриктуры
выше или ниже места впадения пузырного
протока).
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Лучевая диагностика рака желчного пузыря
а) Терминология:
1. Аббревиатура:
• Карцинома желчного пузыря (gallbladder carcinoma — GBC)
2. Определение:
• Наиболее часто встречающееся новообразование желчных путей, характеризуется наихудшим прогнозом
б) Визуализация:
1. Общая характеристика:
• Основные диагностические признаки:
о Объемное образование ямки желчного пузыря с нечеткими контурами
о Прорастает в печень и прилегающие органы
о Метастатическая лимфаденопатия регионарных лимфоузлов
• Морфология:
о Три основных морфологических типа:
— Полипоидное объемное образование в просвете желчного пузыря: > 1 см, утолщенное основание, неровные края
— Диффузное или очаговое утолщение стенки желчного пузыря: асимметричное обширное утолщение неправильной формы
— Крупное мягкотканное объемное образование, инфильтрирующее ямку желчного пузыря/замещающее собой желчный пузырь ± прорастающее печень
2. УЗИ при раке желчного пузыря:
• УЗИ в черно-белом режиме:
о Опухоль обычно гипоэхогенна по сравнению с нормальной тканью печени
о Прорастающая за пределы желчного пузыря опухоль, инфильтрирующая его ямку и распространяющаяся в печень
о Гетерогенное утолщение стенки желчного пузыря неправильной формы:
— Признаки озлокачествления включают в себя толщину > 5 мм, неправильную форму и асимметрию
о Полипоидное образование умеренной эхогенности в просвете желчного пузыря:
— Размеры >1 см-независимый диагностический признак
— Дольчатая поверхность
— Гипоэхогенность глубоких тканей опухоли
о Конкременты ± кальциноз стенки желчного пузыря
о Дополнительные неблагоприятные факторы — признаки местной инвазии, лимфаденопатия и отдаленные метастазы
• Цветовая допплерография:
о Зоны васкуляризации в толще объемного образования
о Наличие у полипа крупнее 1 см васкуляризованной сердцевины
• УЗИ с контрастным усилением:
о Признаки, с большой вероятностью свидетельствующие о злокачественном характере утолщения стенки желчного пузыря:
— Нарушение целостности наружной или внутренней границы стенки
— Очаговое утолщение стенки > 10 мм
о Метод обеспечивает лучшую визуализацию полипа в просвете желчного пузыря
о В раннюю фазу более контрастный по сравнению с печенью, вымывание контраста в течение 35 секунд: позволяет более эффективно обнаружить, точнее охарактеризовать опухоль и оценить ее инвазию
о Извитые сосуды
• Современные методики УЗИ, находящиеся в стадии разработки:
о УЗИ высокого разрешения (high-resolution US-HRUS): комбинация высоко- и низкочастотных излучателей может способствовать более точной оценке размеров полипов в просвете желчного пузыря
3. КТ при раке желчного пузыря:
• КТ может использоваться в качестве дополнительного метода исследования, когда стенка желчного пузыря скрыта конкрементами
• Предоперационная оценка распространенности опухоли, лимфа-денопатии, отдаленных метастазов
4. МРТ при раке желчного пузыря:
• Т1-ВИ:
о Изо- или гипоинтенсивна по сравнению с нормальной тканью печени
• Т2-ВИ:
о Гетерогенна, гиперинтенсивна по сравнению с печенью
• Т1-ВИ с контрастированием
о Контрастирование в раннюю артериальную фазу, нечеткость контуров
о Фиброзные стромальные компоненты опухоли могут удерживать контрастный агент и в более поздние фазы
• МР холангиопанкреатография:
о Обтурация или инвазия протоков ± расширение желчных путей
• Используется в основном для определения стадии опухоли и степени ее инвазии:
о Т1-ВИ с контрастированием в различных режимах (с подавлением жира) -наиболее информативный метод выявления и оценки инвазии опухоли в прилегающие органы и сосудистые структуры (воротная вена, печеночная артерия), отсевов в брюшину
5. Сцинтиграфия:
• ПЭТ/КТ:
о Интенсивное накопление F-18-фтордезоксиглюкозы
о Трудно дифференцировать от воспалительного процесса (утолщение стенки) или другой злокачественной опухоли
6. Рекомендации по визуализации:
• Оптимальный метод визуализации:
о УЗИ — для первичной диагностики и характеристики, КТ с контрастным усилением или МРТ-при предоперационной диагностике и определении стадии процесса
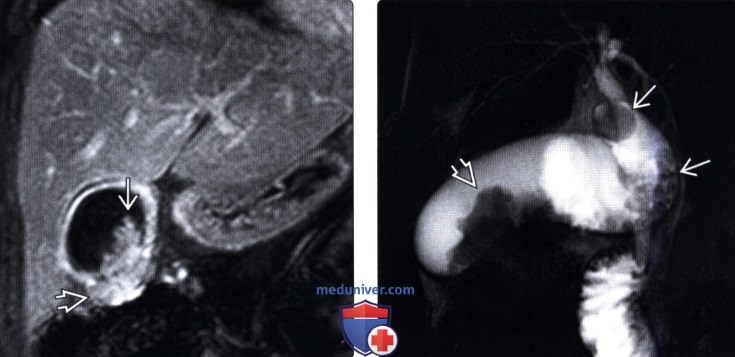
(Левый) У пациентки 67 лет с острым панкреатитом на сагиттальном УЗ срезе определяется крупное полипоидное объемное образование дна желчного пузыря, имеющее собственную сосудистую сеть.
(Правый) При МРТ в просвете желчного пузыря визуализируется дольчатое полипоидное образование, гетерогенное и гиперинтенсивное по сравнению с прилегающей печенью. Обратите внимание на угловатый конкремент в шейке желчного пузыря и отечность поджелудочной железы, вызванную острым интерстициальным отечным панкреатитом.
в) Дифференциальная диагностика рака желчного пузыря:
1. Полип желчного пузыря: гиперпластический или аденоматозный:
• Полипоидное объемное образование слизистой оболочки:
о Умеренно эхогенное не отбрасывающее тени образование
о Неподвижное, фиксированное к стенке желчного пузыря
о При допплерографии сосудистая сеть не определяется
• Как правило, размеры <1 см ± множественные = доброкачественный холестериновый полип
2. Гиперпластический холецистоз:
• Очаговое или диффузное утолщение стенки желчного пузыря:
о Очаговое утолщение в области дна желчного пузыря
о Фокальное утолщение в средней части желчного пузыря (деформация типа «песочных часов»)
• Интрамуральные кристаллы холестерина в виде мелких эхогенных очагов с артефактами типа «хвоста кометы»:
о «Нитки жемчуга» на МРТ
• Инфильтрация прилегающих тканей и метастатическое поражение лимфоузлов отсутствуют
3. Хронический холецистит:
• Диффузное утолщение стенки желчного пузыря, контур гладкий или неровный
• Сморщенный желчный пузырь (возможна облитерация просвета)
• Конкременты желчного пузыря
4. Ксантогранулематозный холецистит:
• Инфильтративный интрамуральный воспалительный процесс, приводящий к формированию нечетко отграниченного утолщения стенки желчного пузыря
• Конкременты желчного пузыря
• Отличительные признаки:
о Наличие интрамуральных гипоэхогенных/сниженной плотности узлов
о Непрерывность слизистой оболочки
о Поражение лимфоузлов и инвазия в печень или в желчные пути отсутствуют
• До операции дифференцировать от карциномы желчного пузыря почти невозможно
5. Метастатическое поражение ямки желчного пузыря:
• Картина вариабельна (полипоидное, инфильтрация стенки, объемное образование ямки желчного пузыря)
• Метастазы: меланома может метастазировать непосредственно в слизистую желчного пузыря
• Прямая инвазия: первичные опухоли печени по желчным путям прорастают в желчный пузырь
• Симулирует: лимфаденопатия ворот печени:
о Наиболее часто-лимфома и карцинома ЖКТ
• Наличие данных о злокачественной опухоли в анамнезе
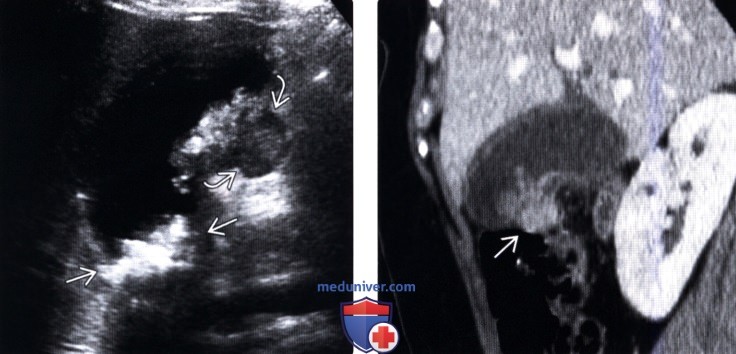
(Левый) У женщины 37 лет с острыми болями в правом верхнем квадранте живота на сагиттальном УЗ срезе желчного пузыря визуализируются отбрасывающие тень конкременты и сладж, а также опухолевидное дольчатое локальное утолщение стенки, прорастающее трансмурально.
(Правый) При КТ с контрастным усилением в режиме мульти планарной реконструкции в той же сагиттальной плоскости определяется полипоидное объемное образование стенки желчного пузыря, накапливающее контраст.
г) Патология:
1. Общая характеристика:
• Этиология:
о Патогенез:
— Чаще всего сопровождается конкрементами желчного пузыря — слущивание/изъязвление слизистой оболочки — регенерация — метаплазия/дисплазия
— Реже развивается в результате малигнизации аденоматозных полипов
• Обычно поражает дно или шейку желчного пузыря
• Тонкий мышечный слой и близость печени, лимфатических узлов и сосудистой сети — раннее местное, лимфогенное и гематогенное распространение:
о Прорастание сквозь серозную оболочку — диссеминация в брюшину (асцит, отсевы в сальник/брюшину)
2. Стадии, степени и классификация рака желчного пузыря:
• Стадия I: ограничена слизистой оболочкой
• Стадия II: поражены слизистая оболочка и мышечный слой
• Стадия III: распространяется на серозную оболочку
• Стадия IV: поражение лимфоузлов:
о Состояние лимфоузлов имеет наибольшее значение для общего прогноза
• Стадия V: распространение непосредственно в печень или отдаленные метастазы
3. Микроскопия:
• Аденокарцинома (80-95%)

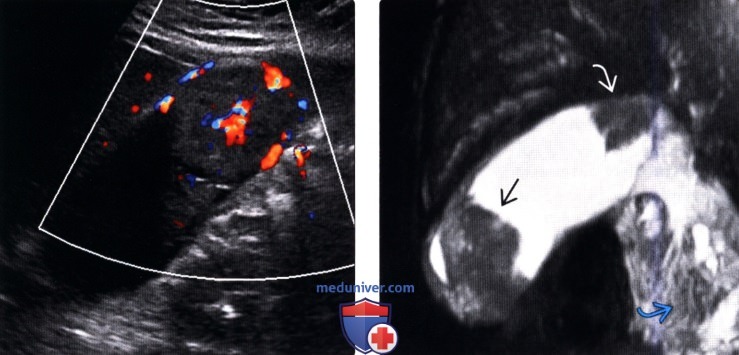
(Левый) При динамической МРТ в постгадолиниевую фазу в корональной плоскости наблюдается отсроченное прогрессирующее накопление контраста дольчатым полипоидным образованием, также виден дефект контрастной стенки желчного пузыря.
(Правый) У этого же пациента при МР холангиопанкреатографии определяются конкременты шейки и тела желчного пузыря и дольчатое полипоидное образование, пролабирующее в просвет желчного пузыря.
д) Клинические особенности:
1. Проявления рака желчного пузыря:
• Наиболее частые жалобы/симптомы:
о Боли в правом верхнем квадранте живота, потеря веса, анорексия, лихорадка
о Желтуха: когда опухоль прорастает общий или правый печеночные или общий желчный протоки
2. Демография:
• Возраст:
о Средний возраст: 65 лет
• Пол:
о Ж:М 3:1; женский пол является независимым фактором риска
3. Эпидемиология:
о Частота 3-7%
• Факторы риска:
о Конкременты желчного пузыря
о Полипы:
— Установлено, что до 88% аденоматозных полипов > 10 мм у пациентов старше 50 лет имеют участки озлокачествления
о Хроническая инфекция:
— Salmonella typhi и S. paratyphi, Helicobacter pylori
о Аномальное слияние панкреатобилиарных протоков (anomalous union of the pancreaticobiliary ducts-AUPBD)
о «Фарфоровый» желчный пузырь: спорно:
— Более вероятно, что «фарфоровый» желчный пузырь является проявлением хронического воспаления,которое само по себе провоцирует развитие карциномы желчного пузыря
о Генетика: выраженная географическая вариабельность наследственной предрасположенности к карциноме желчного пузыря:
— Отягощенный семейный анамнез является значимым фактором риска
о Другие хронические воспалительные состояния, в том числе воспалительные заболевания кишечника (первичный склерозирующий холангит) и семейный аденоматозный полипоз, токсические воздействия (курение сигарет; рабочие, работающие с нефтепродуктами, резиной, на бумажных фабриках)
4. Течение и прогноз:
• Наиболее важными прогностическими факторами являются гистологический тип и стадия на момент постановки диагноза
• Распространяется путем местной инвазии в печень, поражает лимфоузлы ворот печени и парааортальные узлы, гематогенным путем распространяется в печень
5. Лечение рака желчного пузыря:
• На ранних стадиях (Tis или Т1а): традиционная холецистэктомия
• При распространении за пределы мышечного слоя: радикальная холецистэктомия ± частичная гепатэктомия ± диссекция лимфоузлов
• Профилактическое лечение: пациентам старше 50 лет при размерах полипов более 10 мм рекомендуется холецистэктомия
е) Диагностическая памятка:
1. Следует учесть:
• Чаще всего становится случайной диагностической находкой после холецистэктомии по поводу предположительно доброкачественного заболевания
2. Советы по интерпретации изображений:
• Объемное образование, инфильтрирующее ямку желчного пузыря и прорастающее в печень
• Крупное полипоидное образование слизистой желчного пузыря с собственной кровеносной системой
• Сопровождается лимфаденопатией близлежащих лимфоузлов
ж) Список использованной литературы:
1. Kim JH et ah High-resolution sonography for distinguishing neoplastic gallbladder polyps and staging gallbladder cancer. AJR Ami Roentgenol. 204(2):W150-9, 2015
2. Cariati A et al: Gallbladder cancers: associated conditions, histological types, prognosis, and prevention. Eur J Gastroenterol Hepatol. 26(5):562-9, 2014
3. Pitt SC et al: Incidental gallbladder cancer at cholecystectomy: when should the surgeon be suspicious? Ann Surg. 260(1): 128-33, 2014
4. Runner GJ et al: Gallbladder wall thickening. AJR Am J Roentgenol. 202(1):W1 -W12, 2014
5. Wernberg JA et al: Gallbladder cancer. Surg Clin North Am. 94(2):343 60, 2014
6. Xu JM et al: Differential diagnosis of gallbladder wall thickening: the usefulness of contrast-enhanced ultrasound. Ultrasound Med Biol. 40(12):2794-804, 2014
7. Zemour J et al: Gallbladder tumor and pseudotumor: Diagnosis and manage-ment.J Vise Surg. 151 (4):289-300, 2014
8. Cairns V et al: Risk and Cost-effectiveness of Surveillance Followed by Cholecystectomy for Gallbladder Polyps. Arch Surg. 147(12): 1078-83, 2012
9. Kai К et al: Clinicopathologic features of advanced gallbladder cancer associated with adenomyomatosis. Virchows Arch. 459(6):573-80, 2011
10. Edge SB et al: AJCC Cancer Staging Manual, 7th ed. New York: Springer, 2010
11. Meacock LM et al: Evaluation of gallbladder and biliary duct disease using microbubble contrast-enhanced ultrasound. Br J Radiol. 83(991):615-27, 2010
12. Catalano OA et al: MR imaging of the gallbladder: a pictorial essay. Radio graphics. 28(1):135-55; quiz324, 2008
— Вернуться в оглавление раздела «Лучевая медицина»
Редактор: Искандер Милевски. Дата публикации: 6.11.2019