Культя желчного пузыря на узи
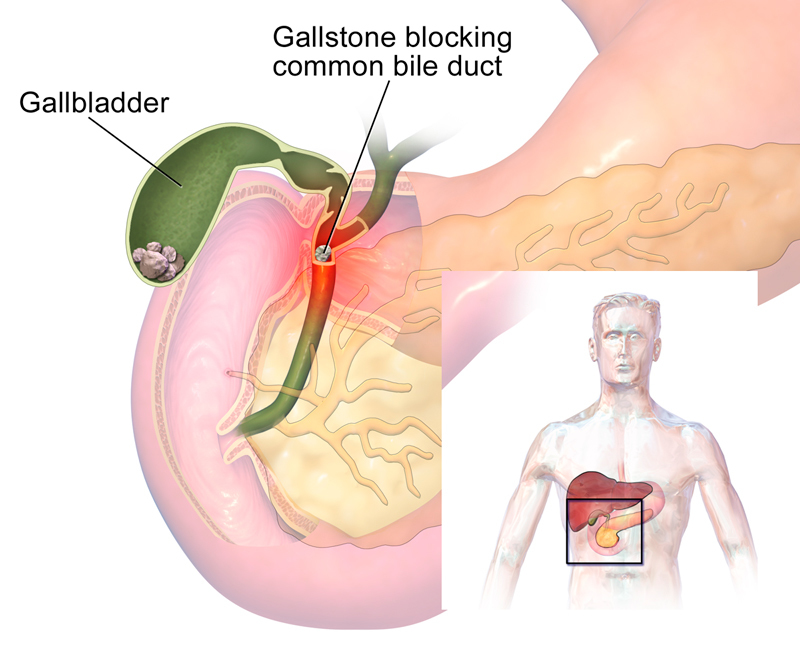
Длинная культя пузырного протока – это осложнение после проведенной холецистэктомии (удаления желчного пузыря), которое чаще всего возникает из-за ошибки неопытного или уставшего хирурга, делавшего операцию в вечернее или ночное время. В результате у пациента развивается целый комплекс симптомов, сходный с проявлениями дискинезии желчевыводящих путей.
В увеличенной культе пузырного протока развиваются воспалительные процессы, зачастую снова образуются камни. Пациента начинают беспокоить боли в правом подреберье или в области пупка, иррадиирующие в лопатку или плечо (на правой стороне тела). Боли могут быть острого, тянущего или ноющего характера. Наряду с этими симптомами появляются диспепсические расстройства: тошнота, рвота, диарея, изжога и отрыжка.
Диагностика
Для постановки точного диагноза необходимо собрать полный анамнез: выслушать жалобы пациента, провести осмотр, выяснить объем проводимого хирургического вмешательства и его характер (плановый или экстренный). Важно знать, какие заболевания ЖКТ имеются у пациента, так как воспаления и язвы желудка, панкреатит в хронической стадии, эзофагит, грыжа пищеводного отверстия диафрагмы и другие болезни могут также, как и длинная культя пузырного протока, быть главными факторами развития постхолецистэктомического симптомокомплекса.
Инструментальные методы диагностики синдрома культи пузырного протока включают в себя следующие обследования:
- УЗИ;
- чрескожная чреспеченочная холангиография (ЧЧС);
- эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ);
- МРТ-холангиография;
- анализы крови (клинический и биохимический);
- анализ кала (на яйца глист и копрограмма);
- общий анализ мочи.
Лечение
Органические изменения в желчевыводящих протоках могут быть удалены с помощью мало травматических эндоскопических методов под ультразвуковым контролем. Более тяжелые патологии лечатся повторным хирургическим вмешательством. Чаща всего применяется лапароскопия.
Дальнейшее лечение проводится с использованием консервативных методов:
- Для снятия спазмов и болей принимаются спазмолитические и обезболивающие препараты, прописанные лечащим врачом.
- Для контроля за оттоком желчи, а именно за работой сфинктера Одди, используются препараты нитроглицерина.
- Для улучшения пищеварения — ферменты.
- Для нейтрализации желудочного сока — антацидные средства.
- Для лечения воспалительных процессов прописываются антибиотики.
- Строгая диета с полным исключением из рациона соленой, жирной и острой пищи, бобовых культур, полуфабрикатов, шпината и др. (диета №5).
Все медикаментозные препараты должны приниматься строго по инструкции при четком соблюдении дозировки. Так как большинство лекарственных средств оказывают раздражающее действие на желудочно-кишечный тракт (вплоть до возникновения язв или рецидивов язвенной болезни), к их выбору надо подходить с особой ответственностью.
Лекарственные препараты, назначаемые для лечения постхолецистэктомического синдрома, должны улучшать защитные функции слизистых оболочек ЖКТ, повышая их защитный барьер и препятствуя развитию язвенной болезни. К таким препаратам относятся гастро- и энтеропротекторы. Они создают механическую защиту повреждений слизистых оболочек, повышают устойчивость клеток и тканей ЖКТ к агрессивным факторам (в т.ч. кислотно-пептическим), улучшают микроциркуляцию и обмен веществ, а также способствуют регенерации клеток.
№493958 Резидуальный конкремент культи желчного пузыря после холецистэктомии
Новиков Сергей Валентинович Муж., 43 лет. Россия Москва
Зарегистрированный пользователь
16.08.2011 14:36
Не соц.опрос и не «теоретический» вопрос для практикующих хирургов от коллеги коллегам:
Пациентка, россиянка, с хроническим калькулезным холециститом, по настоятельному увещеванию родственников, открывших клинику в земле обетованной, согласилась оперироваться в Израильской клинике. В плановом порядке была выполнена лапароскопическая холецистэктомия. Послеоперационный период протекал без осложнений, контрольных обследований не выполнялось, пациентка в положенные сроки выписалась и убыла на родину.
Через несколько дней у пациентки возникла температура. Пациентка лечилась в домашних условиях. Но состояние ухудшалось, присоединилось пожелтение кожных покровов и она обратилась за помощью в отечественное лечебное учреждение. При УЗИ выявлено расширение внутри- и внепеченочных желчных протоков, множественные конкременты во внепеченочных желчных протоках, абсцесс печени. Пациентке дренировали под УЗИ абсцесс печени, а конкременты из протоков были удалены эндоскопически (РХПГ+МЛЭ). Абсцесс благополучно был излечен.
Но! При рентгеноскопии желчных протоков (РХПГ) была выявлено следующая проблема. Во время лапароскопической холецистэктомии был удален не весь желчный пузырь, а оставлен весь пузырный проток с шейкой и фрагментом Гартмановского кармана желчного пузыря. Во фрагменте желчного пузыря остался камень 10 мм. Пациентка чувствует себя удовлетворительно, после полной ликвидации абсцесса, холангита, желтухи и удаления всех камней из протоков.
В данный момент стоит вопрос об удалении резидуального камня при помощи ретроградной эндоскопии (РХПГ+МЛЭ) через пузырный проток (если это удастся, то остается большая культя фрагмента желчного пузыря) или выполнять повторную лапароскопию с полным удалением остатков желчного пузыря с камнем и шейки пузыря с пузырным протоком (пациентка не в восторге от повторной операции)?
Вопросы:
1. При УЗИ до холецистэктомии не было выявлено наличие холедохолитиаза из-за неквалифицированного УЗИ или конкременты мигрировали из пузыря в протоки в процессе манипуляций с пузырем во время операции?
2. Контрольное УЗИ после любой плановой неосложненной операции не выполняется за рубежом? А как принято в Вашей клинике?
3. Насколько нежелательно оставление большой культи желчного пузыря в случае удаления резидуального конкремента при РХПГ+МЛЭ?
4. Как Вы поступали в Вашей практике в подобных случаях?
Ваше мнение?
Заранее благодарен!
Ответит можно в личном сообщении.
| |||||
| |||||
| |||||
Мнение зала, форум (0) | Похожие вопросы, темы (10) |
СОЗДАТЬ НОВОЕ СООБЩЕНИЕ.
Но Вы — неавторизованный пользователь.
Если Вы регистрировались ранее, то «залогиньтесь» (форма логина в правой верхней части сайта). Если вы здесь впервые, то зарегистрируйтесь.
Если Вы зарегистрируетесь, то сможете в дальнейшем отслеживать ответы на свои сообщения, продолжать диалог в интересных темах с
другими пользователями и консультантами. Помимо этого, регистрация позволит Вам вести приватную переписку с консультантами и другими пользователями сайта.
Зарегистрироваться Создать сообщение без регистрации
Рецидив
болей после так называемых органосохраняющих
операций, например холецистостомии,
связан с тем, что причина заболевания
не устранена. В равной мере это относится
и к тем случаям, когда оставлена часть
желчного пузыря или избыточная культя
пузырного протока, особенно если
последние содержат патологические
включения в виде камней или замазки.
Избыточной культей, по мнению одних
авторов является культя, длина которой
превышает 0,5 см., по мнению других – от
1 до 2 см.
Клинической
картины, характерной для “болезни
культи” пузырного протока нет. Обычно
она смазана и не имеет строгой очерченности:
чаще всего возникают приступы болей в
правом подреберье, иногда с лихорадкой,
желтухой. Рентгенологически при
внутривенной холангиографии удается
обнаружить избыточную культю пузырного
протока, а также получить представление
о ширине гепатикохоледоха. Болевой
синдром и признаки желчной гипертензии
при обнаружении избыточной культи
пузырного протока являются показанием
к проведению повторной операции, цель
которой не только в удалении избыточной
культи, но и в полной ревизии гепатикохоледоха
с устранением препятствия свободному
току желчи в ДПК. Удаление оставленного
ранее желчного пузыря или его остатков,
а также избыточно длинной культи
пузырного протока является обязательным,
так как последние представляют не только
субстрат для поддержания воспалительной
реакции, но и могут содержать камни иди
замазкообразные массы, гранулемы или
другие источники воспалительного
процесса.
Стриктуры желчных протоков.
Сужение
желчевыводящих путей после ранее
произведенных операций составляет от
6,5 до 20%. Причины сужения протоков более
чем в 95% случаев связаны с травмой протока
во время операции на желчных путях,
желудке и ДПК, а также последствиями
манипуляций на протоке. Второй по частоте
причиной сужения протоков являются
воспалительные изменения стенок.
Воспаление может быть вызвано конкрементом
или дренажной трубкой, а также пролежнем
от камня или трубки. После удаления
трубки, если произошел надрыв стенки
протока, также начинается процесс
рубцевания. Причиной сужения может
явиться вторичное вовлечение протоков
в процесс в связи с язвенной болезнью,
перихоледохеальным лимфаденитом или
другими воспалительными явлениями в
гепатопанкреатодуоденальной зоне.
Причиной стриктуры желчных протоков
может быть первичный склерозирующий
холангит (болезнь Дельбе). Заболевание
чаще встречается у мужчин. Первые
клинические признаки в виде желтухи,
кожного зуда и лихорадки в возрасте
20-40 лет, у 25-75% больных болезнь сочетается
с язвенным колитом. Морфологическая
картина сводится к перипортальной
реакции тканей с лимфоидной инфильтрацией
плазмотическими клетками и макрофагами,
перидуктальному фиброзу с утолщением
стенок протока и сужением просвета.
В
постановке диагноза ведущая роль
принадлежит непосредственному
контрастированию желчных протоков либо
путем ретроградной панкреатохолангиографии,
либо путем чрескожной чреспеченочной
холангиографии. При неполной стриктуре
контрастное вещество узкой полоской
поступает в дистальный отдел протока
с последующей эвакуацией в ДПК.
Профилактикой
этого тяжелого последствия операций
на желчных путях является прежде всего
плановая санация больных с ЖКБ, выполнение
основных правил техники при проведении
операции на желчных путях, щадящие
манипуляции на органах
гепатопанкреатодуоденальной зоны.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
После удаления желчного пузыря происходит некоторое преображение эхографической картины оставшихся отделов желчновыводящей системы, обусловленной рядом причин, в том числе, изменением их функциональной нагрузки и предшествовавшей патологией. Для удобства рассмотрения можно разделить описание на две зоны: изменения ложа желчного пузыря и изменения собственно протоковой системы. Необходи отметить, что 30-40% случаев существенных изменений может быть не зафиксировано.
Изменения зоны ложа желчного пузыря заключаются в сдвигах, вызванных нарушением анатомо-топографических взаимоотношений, и развитии осложнений послеоперационного периода.
После холецистэктомии без учета осложнений в ложе желчного пузыря могут выявляться:
— эхонегативное жидкостное образование с однородным содержимым, неровными контурами, без капсулы, с эффектом дистального псевдоусиления;
— послеоперационая серома — небольшое скопление серозной жидкости, в последствии медленно рассасывающиеся. Одним из главных отличительных признаков от абсцесса является отсутствие инфильтративных изменений вокруг и соответствующей клинической картины;
— гиперэхогенные участки, в том числе с линейными гиперэхогенными структурами, дающими эффект реверберации или акустического ослабления,
— участки фиброза, спайки, металлические скрепки; объемная структура типа «кокарды» (в зависимости от направления среза) с гипоэхогенным ободком и неоднородным внутренним содержимым, включая пузырьки газа с реверберацией, — подпаянная в опустевшее ложе желчного пузыря петля кишки;
— объемная жидкостная структура, по своим признакам практически неотличимая от желчного пузыря — эктазированная культя шейки удаленного желчного пузыря при высокой перевязке либо дилатированный фрагмент пузырного протока.
При осложнении послеоперационного периода чаще всего в области ложа желчного пузыря выявляется либо воспалительный инфильтрат с абсцедированием или без него, либо следствие несостоятельности швов. Воспалительный инфильтрат эхографически выглядит как зона смешанной (в большинстве случаев с преобладанием повышенной) эхогенности, с неоднородной внутренней структурой, нечеткими, несколько «размытыми» контурами. В инфильтрате могут выявляться, и очень часто так и бывает, петли кишечника. Появление там же нечетко очерченной гапоанэхоидной зоны может свидетельствовать о развитии процесса абсцедирования с формированием впоследствии полноценного абсцесса брюшной полости с подпеченочной локализацией.
Ультразвуковые признаки подпеченочного абсцесса мало отличаются от абсцессов другой локализации и заключаются в выявлении эхонегативного, содержащего жидкость образования с неоднородной внутренней структурой (часто с содержанием внутри тканевого детрита в виде взвешенных элементов средней и повышенной эхогенности и пузырьков газа) и нечеткими, неровными внешними контурами.
Как уже отмечено, если абсцесс созревает в сформированном инфильтрате, то он располагается внутри последнего. Если же процессы абсцедирования и формирования инфильтрата идут одновременно, то абсцесс может находиться в непосредственном контакте с тканью вентральной поверхности печени.
При несостоятельности швов эхография выявляет последствия в виде скопления относительно больших количеств жидкости под, вентральной поверхностью печени, между печенью и почкой, печенью и поджелудочной железой. Данные скопления в большинстве случаев бывают осумкованы, поэтому не носят разлитого характера.
Изменения протоковой системы обычно при отсутствии осложнений заключаются в умеренном расширении холедоха, общего печеночного протока и главных долевых протоков, так как они частично принимают на себя функцию желчного пузыря как резервуара желчи. При этом диаметр холедоха не превышает 8-11 мм, общего печеночного протока — 5-8 мм, главных долевых протоков — 3-5 мм. Другие особенности (степень и характер расширения) обычно связаны с предшествующими изменениями. При осложненном течении могут выявляться разнообразные изменения, соответствующие характеру осложнений, например, острый гнойный холангит, склерозирующий холангит, холедохолитиаз и т.д.
Огромная важность ультразвукового исследования в данном случае заключается в возможности динамичного и высокоинформативного контроля в режиме реального времени, своевременного выявления осложнений, оценки эффективности лечебных мероприятий и положения дренажей, проведения манипуляций под контролем ультразвука.
Ультразвуковые признаки доброкачестенных опухолевых поражений желчевыводящей системы.
Полипоз желчного пузыряявляется одним из наиболее распространенных опухолевых поражений желчевыводящей системы. Полипы желчного пузыря обычно не представляют собой неразрешимой диагностической задачи, кроме случаев дифференциальной диагностики с мелкими конкрементами, злокачественными опухолями небольших размеров, сгустками желчи и т.п. По эхографической картине полипы можно дифференцировать на холестериновые, аденоматозные и смешанные.
— холестериновые полипы эхографически выявляются как округло-овальные гиперэхогенные объемные образования, интимно прилегающие к одной из стенок (в некоторых случаях удается визуализировать ножку-основание), имеющие несколько бугристые контуры и достаточно однородную структуру. Акустической тени полипы не дают и не смещаются при изменении положения тела;
— аденоматозные полипы эхографически отличаются от холестериновых средней эхогенностью и более четкой визуализацией внутренней структуры, которая является в большинстве случаев однородной. Остальные признаки остаются прежними;
— смешанные полипы чаще всего представляют собой аденоматозные полипы средней эхогенности с гиперэхогенными участками. Полипы желчного пузыря могут быть как единичными, так и множественными. Довольно часто полипы желчного пузыря комбинируются с полипами ЖКТ (желудок, прямая кишка). Размеры выявляемых при эхографии полипов колебаются от 1-3 до 15-20 мм.
Дифференциальная диагностика полипов базируется на собственно эхографической картине — форма, размеры, эхогенность, структура, подвижность, и наблюдении в динамике.
Немалигнизированные полипы увеличиваются в размерах медленно, не имеют в большинстве случаев широкого основания.
Гиперпластические холецистопатии — группа невоспалительных гиперпластических и дегенеративных заболеваний желчного пузыря, в которую входят: аденомиоматоз, холестероз, липоматоз, фиброматоз, невроматоз;
—аденомиоматозжелчного пузыря характеризуется пролиферацией эпителия с псевдожелезистыми структурами и синусами Рокитанского-Ашоффа. В эхографической картине при аденомиоматозе выявляется утолщение стенки желчного пузыря с мелкими эхонегативными включениями (синусами), в некоторых срезах открывающимися в полость желчного пузыря. В ряде случаев вместо эхонегативных включений визуализируются мелкие гиперэхогенные включения иногда с акустической тенью или эффектом реверберации — мелкие конкременты, пузырьки газа, сгустки желчи или полипоидные разрастания. расположенные внутри синусов Рокитанского-Ашоффа. Мелкие полипы могут выявляться также и в полости желчного пузыря. Возможные варианты распространенности процесса — диффузный, сегментарный, очаговый. Точность диагноза пребывает в зависимости, не говоря о качестве ультразвукового прибора, от степени выраженности и характера распространенности процесса;
—холестерозжелчного пузыря — аномальное накопление холестерина в стенке последнего с симптомом «земляничного желчного пузыря» — множественные мелкие (до 1 — 3 мм) гиперэхогенные участки. Иногда холестероз может быть ошибочно диагностирован как желчекаменная болезнь. Дифференциальная диагностика основывается на особенностях морфологических изменений — расположение в толще стенки, несмещаемость, отсутствие акустической тени;
— нейрофиброматоз и липоматозжелчного пузыря — крайне редкие патологические состояния, с трудом выявляемые при ультразвуковом исследовании ввиду скудности эхографической картины — незначительные или множественные изменения стенки желчного пузыря с изменением ее эхогенности и структуры.
Злокачественные опухоли желчного пузыря и общего желчного протока
Рак желчного пузыря также достаточно редкое заболевание, встречающееся преимущественно у женщин. Возникает чаще всего на фоне хронического холецистита и желчнокаменной болезни. Выраженная вариабельность эхографический картины рака желчного пузыря часто обусловлена не только особенностями роста, но и большим разнообразием эхографических видов опухоли. Опухоль желчного пузыря всегда исходит из его стенки. По степени прорастания стенки и преимущественному направлению роста опухоли можно условно разделить на 4 группы — эндофитные, интрафильтративные, экзофитные и смешанные:
—эндофитные опухоли,исходящие из внутренних листков стенки желчного пузыря, располагаются преимущественно в полости последнего. Структура опухоли чаще всего неоднородная, эхогенность обычно порышенная, однако в некоторых случаях опухоль может быть гипо- и даже анэхогенной, что существенно затрудняет ее выявление. Контуры обычно неровные, бугристые, придающие образованию вид «цветной капусты». Очень часто внутри опухоли выявляются конкременты, также затрудняющие диагностику данного заболевания.
— инфилыпративные опухоли прорастают толщу стенки желчного пузыря и вызывают ее утолщение либо на ограниченном участке, либо на всем протяжении. Эхографически опухоль может быть средней или пониженной эхогенности с неоднородной структурой. Характер изменений требует проведения дифференциальной диагностики с хроническим холециститом и другими гиперпластическими процессами;
— экзофитные опухоли, также исходя из стенки желчного пузыря, имеют вектор распространения, направленный наружу, и прорастают окружающие органы и ткани. Чаще такие варианты опухоли локализируются в области шейки и передней стенке. Эхографические признаки такие же, как и в предыдущих вариантах. Учитывая особенности распространения, необходимо дифференцировать данный вариант в частности с лимфоидной инфильтрацией ложа желчного пузыря и ворот печени, что может
встретиться при лимфопролиферативных процессах;
— смешанный вариант роста опухоли включает в себя особенности предыдущих.
Помимо одного из вариантов опухоли, описанных выше, в желчном пузыре могут присутствовать конкременты различного размера, обладающие характерными акустическими признаками (за исключением, пожалуй, только находящихся непосредственно в толще опухоли), и сгустки желчи. В эхографической картине рака желчного пузыря наиболее сложным моментом является дифференциальная диагностика. Дифференцировать рак желчного пузыря приходится с метастазами в желчный пузырь, хроническим холециститом и желчнокаменной болезнью, полипозом, гиперпластическими процессами, сгустками замазкообразной желчи, утолщением стенки желчного пузыря при ряде других заболеваний.
Рак общего желчного протока — один из редких видов злокачественного поражения желчновыводящей системы. Холангиокарциномы в большинстве случаев имеют медленный инфильтрирующий стенку рост и до наступления обструкции протока практически не выявляется при эхографии. В редких случаях халангиокарцинома может выглядеть как папиллярное или по липоидное образование с преимущественным расположением в просвете протока. Структура данных опухолей может казаться достаточно однородной при небольших размерах и неоднородной при достижении опухолью размеров более 10 мм в диаметре. Эхогенность колеблется от сопоставимой с паренхимой печени до повышенной. Контуры опухоли обычно неровные, фестончатые и нечеткие. Вторичными признаками, заставляющими искать первопричину, являются расширение выше расположенных желчевыводящих протоков, увеличение желчного пузыря и общеклинические проявления. Опухоли Клацкина, располагающиеся в общем печеночном протоке у слияние правого и левого долевых протоков, не имеют сколько-нибудь существенных особенностей эхографической картины и вторичных признаков.
Помимо рака желчевыводящих протоков к билиарной гипертензии, связанной с обструкцией желчевыводящих протоков объемным солидным образованием, могут привести также метастазы в лимфатические узлы по ходу печеночно-двенадцатиперстной связки, метастазы непосредственно в стенку холедоха, увеличение лимфатических узлов данного региона при некоторых лимфопролиферативных заболеваниях.
Дата добавления: 2015-10-22; просмотров: 7864; Опубликованный материал нарушает авторские права? | Защита персональных данных | ЗАКАЗАТЬ РАБОТУ
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Да какие ж вы математики, если запаролиться нормально не можете??? 8601 — | 7446 — или читать все…
Читайте также: