Классификация рака желчного пузыря по тнм
Заболеваемость
В странах Европейского союза заболеваемость раком желчного пузыря и внепеченочных желчных протоков (МКБ-10:С23-С24) приблизительно составляет 3,2 и 5,4 случая на 100 тыс. чел. в год, среди мужчин и женщин соответственно.
Заболеваемость внутрипеченочной холангиокарциномой (МКБ-10:С22.1) постоянно возрастает и составляет 0,9 ― 1,3 и 0,4 ― 0,7 случая на 100 тыс. чел. в год, среди мужчин и женщин соответственно. На долю внутрипеченочной холангиокарциномы приходится 10–15% случаев первичного рака печени (МКБ-10:С22).
В зонах высокого риска в странах Европейского союза (например, юг Италии) показатель заболеваемости возрастает до 4,9–7,4 и 2,9–4,3 случая на 100 тыс. чел. в год, для мужчин и женщин соответственно, а в Тайланде достигает 96 случаев на 100 тыс. чел. в год.
Диагностика
Диагноз должен быть основан на данных радиологического исследования (магнитно- резонансная томография или компьютерная томография, или оба метода) и патоморфологическом подтверждении диагноза в соответствии с классификацией ВОЗ, по результатам биопсии, тонкоигольной аспирационной биопсии или «brush»-биопсии.
Окончательный гистологический диагноз должен быть установлен до назначения химиотерапии, хотя это может не оказывать критического влияния на планирование хирургического вмешательства у пациентов с клинической картиной резектабельного рака желчного пузыря.
Стадирование
Стадирование включает полный сбор анамнеза, физикальное обследование, общий анализ крови, анализ крови на печеночные функциональные тесты, рентген грудной клетки, УЗИ, КТ или МРТ органов брюшной полости, эндоскопическую ретроградную или чрескожную чреспеченочную холангиографию, и, по возможности, эндоскопическую ультрасонографию, холангиоскопию и лапароскопию.
Стадирование проводится в соответствии с классификацией TNM 2002 года, систематизированной соответственно для рака желчного пузыря, опухолей внепеченочных желчных протоков и рака печени, включая рак внутрипеченочных желчных протоков.
TNM классификация для рака желчного пузыря и рака желчных протоков представлена в таблицах №1 и №2a,b,c. TNM классификация для печеночной холангиокарциномы такая же, как и для гепатоцеллюлярного рака печени. Холангиокарцинома ворот печени (опухоль Клацкина) клинически стадируется в зависимости от вовлечения в патологический процесс печеночных желчных протоков в соответствии с классификацией Bismuth–Corlette, которая представлена в таблице №3.
Лечение
Лечение случайно выявленного при гистологическом исследовании рака желчного пузыря
После лапароскопического подтверждения полной резектабельности, выполнение повторной радикальной резекции особенно рекомендовано у пациентов с T1b стадией карциномы (опухоль поражает мышечный слой), а также пациентам с более поздними стадиями.
У пациентов с T1a стадией заболевания (опухоль распространяется на собственную пластинку), которым была выполнена резекция желчного пузыря без нарушения его целостности, выполнение повторной резекции не показало лучших отдаленных результатов. Таким пациентам показано только динамическое наблюдение [III, B].
Таблица №1. TNM классификация рака желчного пузыря
Первичная опухоль (T)
TX Первичная опухоль не может быть оценена
T0 Нет признаков первичной опухоли
Tis Карцинома in situ
T1 Опухоль прорастает собственную пластинку или мышечный слой
T1a Опухоль прорастает собственную пластинку
T1b Опухоль прорастает мышечный слой
T2 Опухоль распространяется на окружающую мышечный слой соединительную ткань, нет распространения за пределы серозной оболочки или в печень
T3 Опухоль прорастает серозную оболочку (висцеральную брюшину) или непосредственно распространяется на один прилежащий орган, или и то и другое (распространение на 2 см или менее в паренхиме печени)
T4 Опухоль распространяется более чем на 2 см в паренхиме печени и/или в два или более прилежащих органа (желудок, двенадцатиперстная кишка, толстая кишка, поджелудочная железа, большой сальник, внепеченочные желчные протоки, печень)
Регионарные лимфатические узлы (N)
NX Регионарные лимфатические узлы не могут быть оценены
N0 Нет метастазов в регионарных лимфатических узлах
N1 Метастазы в лимфатических узлах пузырного протока, общего желчного протока и/или лимфатических узлах ворот печени (гепатодуоденальная связка)
N2 Метастазы в перипанкреатические лимфатические узлы (только в области головки поджелудочной железы), перидуоденальные, перипортальные, чревные и/или верхние мезентериальные лимфатические узлы
Отдаленные метастазы (M)
MX Невозможно оценить наличие отдаленных метастазов
M0 Нет отдаленных метастазов
M1 Есть отдаленные метастазы
Таблица №2a. TNM классификация рака внутрипеченочных желчных протоков
Первичная опухоль (T)
TX Первичная опухоль не может быть оценена
T0 Нет признаков первичной опухоли
Tis Карцинома in situ
T1 Солитарная опухоль без сосудистой инвазии
T2a Солитарная опухоль с признаками сосудистой инвазии
T2b Множественные опухоли с/без признаками сосудистой инвазии
T3 Опухоль прорастает висцеральную брюшину или распространяется на локальные околопеченочные структуры путем прямой инвазии
T4 Опухоль с признаками перидуктальной инвазии
Регионарные лимфатические узлы (N)
NX Регионарные лимфатические узлы не могут быть оценены
N0 Нет метастазов в регионарных лимфатических узлах
N1 Метастазы в регионарный лимфатических узлах
Отдаленные метастазы (M)
M0 Нет отдаленных метастазов
M1 Есть отдаленные метастазы
Лечение при случайной интраоперационной находке рака желчного пузыря
В случае обнаружения рака желчного пузыря в момент операции, должно быть интраоперационно проведено стадирование заболевания и выполнена расширенная холецистэктомия, включающая резекцию печени и лимфаденэктомию единым блоком, с или без удаления желчного протока. Решение должно быть принято в зависимости от резектабельности и экспертной оценки хирурга.
Лечение операбельных опухолей
Стандартом лечения является выполнение резекции опухоли в оптимальном объеме. Резекция опухоли желчного пузыря подразумевает выполнение расширенной холецистэктомии, включая одномоментную резекцию печени и лимфаденэктомию (лимфатические узлы ворот печени, желудочно-печеночной связки, задние дуоденальные лимфоузлы) с или без резекции желчного протока.
Расширенная гепатэктомия включает добавочную лобэктомию, т.к. расширенная резекция правой доли печени с резекцией портальной вены повышает операбельность и радикальность операции для 3 и 4 стадий холангиокарциномы ворот печени и обеспечивает лучшие показатели 5-летней выживаемости [III, B].
Выполнение предоперационной химиоэмболизации позволяет повысить остаточный объем печени у пациентов с предполагаемым пострезекционным объемом печеночной паренхимы
Показания к дренированию желчных протоков должны быть систематически рассмотрены специалистами хирургами до операции.
Даже если пациенты подверглись агрессивному хирургическому вмешательству, показатели 5-летней выживаемости составляют 5–10% при раке желчного пузыря и 10–40% при холангиокарциноме.
Назначение химиотерапии с включением 5-фторурацила способствует незначительному улучшению выживаемости среди пациентов, которым была выполнена резекция желчного пузыря в субоптимальном объеме [II, B].
Послеоперационное лечение при субоптимальной резекции холангиокарциномы остается противоречивым. Одинаково эффективными лечебными тактиками являются и симптоматическая терапия, и паллиативная химиотерапия и/или лучевая терапия.
В связи с тем, что и при опухолях желчного пузыря и при опухолях желчных протоков частота локорегионального рецидива после выполнения хирургического вмешательства достигает 52 %, должно быть рассмотрено назначение локорегиональной адъювантной терапии.
Некоторые ретроспективные исследования по применению адъювантной лучевой терапии показали улучшение выживаемости как среди больных раком желчного пузыря, так и среди пациентов с опухолями желчных протоков. Поэтому послеоперационная химиолучевая терапия может быть рассмотрена в качестве лечебного метода.
Таблица №2b. TNM классификация холангиокарциномы ворот печени.
Первичная опухоль (T)
TX Первичная опухоль не может быть оценена
T0 Нет признаков первичной опухоли
Tis Карцинома in situ
T1 Опухоль ограничена желчным протоком с вовлечением в патологический процесс мышечного или фиброзного слоев
T2a Опухоль распространяется за пределы стенки желчного протока на окружающую жировую ткань
T2b Опухоль распространяется на прилежащую паренхиму печени
T3 Опухоль распространяется на унилатеральные ветви портальной вены или печеночной артерии
T4 Опухоль распространяется на: портальную вену или ее ветви билатерально; или общую печеночную артерию; или билатерально на ветви желчного протока второго порядка; или унилатерально на ветви желчного протока второго порядка с вовлечением контралатеральных портальной вены или печеночной артерии.
Регионарные лимфатические узлы (N)
NX Регионарные лимфатические узлы не могут быть оценены.
N0 Нет метастазов в регионарных лимфатических узлах.
N1 Метастазы в регионарный лимфатических узлах (включая лимфатические узлы, расположенные вдоль пузырного протока, общего желчного протока, печеночной артерии и портальной вены).
N2 Метастазы в периаортальные, перикавальные, лимфоузлы верхней мезентериальной артерии и/или лимфоузлы чревной артерии.
Отдаленные метастазы (M)
M0 Нет отдаленных метастазов
M1 Есть отдаленные метастазы
Стадирование
Стадия 0 Tis N0 M0
Стадия I T1 N0 M0
Стадия II T2a-b N0 M0
Стадия IIIA T3 N0 M0
Стадия IIIB T1-3 N1 M0
Стадия IVA T4 N0-1 M0
Стадия IVB Любая T N2 M0; Любая T Любая N M1
Таблица №2с. TNM классификация дистальной холангиокарциномы.
Первичная опухоль (T)
TX Первичная опухоль не может быть оценена
T0 Нет признаков первичной опухоли
Tis Карцинома in situ
T1 Опухоль ограничена стенками желчного протока (по данным гистологии)
T2 Опухоль распространяется за пределы стенки желчного протока
T3 Опухоль распространяется на желчный пузырь, поджелудочную железу, двенадцатиперстную кишку или другие прилежащие органы без вовлечения чревного ствола или верхней мезентериальной артерии.
T4 Инвазия опухоли в чревный ствол или верхнюю мезентериальную артерию.
Регионарные лимфатические узлы (N)
NX Регионарные лимфатические узлы не могут быть оценены.
N0 Нет метастазов в регионарных лимфатических узлах.
N1 Метастазы в регионарный лимфатических узлах.
Отдаленные метастазы (M)
M0 Нет отдаленных метастазов
M1 Есть отдаленные метастазы
Стадирование
Стадия 0 Tis N0 M0
Стадия IA T1 N0 M0
Стадия IB T2 N0 M0
Стадия IIA T3 N0 M0
Стадия IIB T1-3 N1 M0
Стадия III T4 Любая N M0
Стадия IV Любая T Любая N M1
Таблица №3. Классификация Bismuth–Corlette по уровням вовлечения в опухолевый процесс печеночных желчных протоков
Тип I Опухоль прорастает общий печеночный желчный проток
Тип II Опухоль прорастает бифуркацию общего печеночного протока
Тип IIIa Опухоль прорастает правый общий печеночный желчный проток
Тип IIIb Опухоль прорастает левый общий печеночный желчный проток
Тип IV Опухоль прорастает правый и левый общие печеночные желчные протоки
Лечение нерезектабельных опухолей
Трансплантация печени показана строго в рамках клинических исследований в специализированных центрах для пациентов с ранней стадией холангиокарциномы и анатомически нерезектабельными краями. Данная методика являeтся экспериментальной и не должна применяться вне рамок клинических исследований.
В двух небольших рандомизированных исследованиях было показано улучшение общей выживаемости у больных с холангиокарциномой, которым, после декомпрессии желчного тракта, была выполнена фотодинамическая терапия [II, B].
У пациентов с большой опухолевой массой, определяемой при рентгенологическом исследовании, эффект от фотодинамической терапии может быть лимитирован, в связи с этим может быть рассмотрена комбинация с химиотерапией. Необходимо проведение клинических исследований по этому вопросу.
В одном исследовании III фазы было показано, что паллиативная химиотерапия улучшает качество и продолжительность жизни больных распространенными формами рака желчного пузыря [II, B], но в целом улучшение выживаемости среди пациентов, получавших химиотерапию, не доказано.
При отсутствии рандомизированных клинических исследований и общепринятых стандартов для проведения химиотерапии рутинно могут быть назначены 5-фторурацил или гемцитабин.
Основываясь на результатах объединенного анализа исследований II фазы, гемцитабин в комбинации с платиносодержащими препаратами может быть рассмотрен в качестве химиотерапевтического режима. На сегодняшний день, эта комбинация показала наибольшую частоту объективных ответов и контроля опухолевого роста у пациентов с диссеминированными формами рака желчного пузыря [III, B].
Одновременная химиолучевая терапия является дополнительным терапевтическим методом. Высокие дозы облучения, реализованные посредством брахитерапии с использвоанием иридия-192, могут улучшить локальный контроль над болезнью.
Неоадъювантная терапия не является рутинным методом лечения больных с локально распространенными формами болезни.
Пациентам с ранней стадией холангиокарциномы и нерезектабельной опухолью строго в рамках клинических исследований может быть рекомендована трансплантация печени.
В двух небольших рандомизированных исследованиях было показано улучшение выживаемости при назначении фотодинамической терапии больным с холангиокарциномой, после декомпрессии желчевыводящих путей [II, B]. У пациентов с большими опухолевыми массами, визуализированными по данным радиографического исследования, эффект от фотодинамической терапии может быть ограничен, в таком случае может быть рассмотрена комбинация лучевой и химиотерапии, хотя клинические исследования относительно эффективности данной лечебной тактики не проводились.
Паллиативное уменьшение симптомов желтухи может быть достигнуто путем эндоскопического или чрескожного стентирования желчного тракта или путем формирования желчно-двенадцатиперстного анастомоза. У пациентов с холангитом, развившимся вследствие обструктивной желтухи, лечебная тактика должна включать экстренное дренирование желчных протоков и назначение антибиотиков широкого спектра действия.
Оценка эффективности лечения
Оценку эффективности лечения рекомендовано проводить спустя 3 месяца после окончания фотодинамической терапии.
Оценка эффективности лечения должна включать холангиографию, выполняемую при рутинной замене стента и при клиническом обследовании после 2–3 курсов (8–12 недель) химиотерапии, анализ субъективных симптомов, общий и биохимический анализы крови, рентгенографию, УЗИ.
Наблюдение
Нет убедительных данных о том, что регулярное наблюдение после первичного лечения может улучшить отдаленные результаты.
Профилактические осмотры пациентов, которым выполнена оптимальная резекция, должны быть ограничены сбором анамнеза, физикальным исследованием предполагаемых симптомов, диетой и психологическими аспектами.
Первичная
опухоль (Т)
ТХ
– первичная опухоль не может быть
оценена
Т0
– нет явной первичной опухоли
Тis
– карцинома insitu
T1
– опухоль в пределах желчного протока,
распространяющаяся до мышечного слоя,
или фиброзных тканей
Т2а
– инвазия опухоли через стенку желчного
протока в окружающую жировую ткань
Т2b
– инвазия опухоли в прилегающую паренхиму
печени
Т3
– односторонняя инвазия опухоли в ветвь
портальной вены или печеночной артерии
Т4
– инвазия опухоли в портальную вену
или обе ее ветви; или общую печеночную
артерию; или вторичная билатеральная
инвазия в желчные протоки второго
порядка; или монолатеральная инвазия
в желчные протоки второго порядка и
контрлатеральное вовлечение воротной
вены или общей печеночной артерии.
Региональные
лимфатические узлы (N)
NX
– региональные лимфатические узлы не
могут быть оценены
N0
– нет метастазов в региональные
лимфатические узлы
N1
– метастазы в региональные лимфатические
узлы (включая изолированные пузырного
протока, общего желчного протока,
печеночной артерии и портальной вены)
N2
– Метастазы в периаортальные,
перикавальные, верхней брыжеечной
артерии и/или чревной артерии лимфатические
узлы
Отдаленные
метастазы
М0-
нет отдаленных метастазов
М1
– имеются отдаленные метастазы
Анатомическая стадия / прогностическая группа
Стадия | Tis | N0 | M0 |
Стадия | Т1 | N0 | M0 |
Стадия | Т2a-b | N0 | M0 |
Стадия | Т3 | N0 | M0 |
Стадия | Т1-3 | N1 | M0 |
Стадия | T4 | N0-1 | M0 |
Стадия | Tis-Т4 | N2 | M0 |
Tis-Т4 | N0-2 | M1 |
Гистологическая
градация
GX
– Градация не может быть оценена
G1
– Высокодифференцированная
G2
– Умеренно дифференцированная
G3
– Низкодифференцированная
G4
– Недифференцированная
Tnm классификация дистального рака желчных протоков (nccn Guidelines Version 1.2012, ajcc 7th ed., 2010)
Первичная
опухоль (Т)
ТХ
– первичная опухоль не может быть
оценена
Т0
–
нет явной первичной опухоли
Тis
– карцинома insitu
T1
– опухоль гистологически ограничена
желчным протоком
Т2а
– инвазия опухоли через стенку желчного
протока
Т3
– инвазия опухоли в желчный пузырь,
поджелудочную железу, двенадцатиперстную
кишку или другие прилежащие органы, без
вовлечения чревного ствола, или верхней
брыжеечной артерии
Т4
– Чревный ствол или верхняя брыжеечная
артерия вовлечены в опухоль;
Региональные
лимфатические узлы (N)
N0
– нет метастазов в региональные
лимфатические узлы
N1
– есть метастазы в региональные
лимфатические узлы
Отдаленные
метастазы
М0-
нет отдаленных метастазов
М1
– имеются отдаленные метастазы
Анатомическая стадия / прогностическая группа
Стадия | Tis | N0 | M0 |
Стадия | Т1 | N0 | M0 |
Стадия | Т2 | N0 | M0 |
Стадия | Т3 | N0 | M0 |
Стадия | Т1 | N1 | M0 |
Т2 | N1 | M0 | |
Т3 | N1 | M0 | |
Стадия | Т4 | N0-1 | M0 |
Стадия | Tis-Т4 | N1 | M1 |
Гистологическая
градация
GX
– Градация не может быть оценена
G1
– Высокодифференцированная
G2
– Умеренно дифференцированная
G3
– Низкодифференцированная
G4
– Недифференцированная
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
В течение последних
десяти лет в Республике Беларусь число
ежегодно регистрируемых случаев
заболевания злокачественными опухолями
внепеченочных желчных протоков
увеличилось почти в два раза: с 61 в 2001
году до 116 в 2010 г.
В 2010 году было
зарегистрировано 60 новых случаев
заболевания раком внепеченочных желчных
протоков и других отделов желчевыводящих
путей среди мужчин и 56 среди женщин. У
25 больных (21,6%) установлена I
стадия заболевания, у 41(35,3%) – II,
у 27 (23,3%) – III
стадия, у 16 (13,8%) – IV
стадия заболевания.
Грубый интенсивный
показатель заболеваемости злокачественными
опухолями этой локализации для всего
населения республики составил 1,2%000, для
мужчин — 1,3%000, для женщин — 1,1%000.
Стандартизованный показатель
заболеваемости в целом по республике
— 0,7%000, среди мужчин — 1,0%000, среди женщин
— 0,5%000.
На конец года в
онкологических учреждениях республики
состояло на учете 253 больных (131 мужчина
и 122 женщины). Болезненность в целом по
республике составила 2,60/0000,
2,90/0000
— у мужчин и 2,40/0000
— у женщин.
В 2010 году умерло
79 больных злокачественными опухолями
этой локализации (38 мужчин и 41 женщина).
Грубый интенсивный показатель смертности
составил 0,8%000 для всех категорий населения
(мужчин, женщин, всего населения), а
стандартизованный — 0,50/0000
для всего населения, 0,70/0000
у мужчин и 0,40/0000
у женщин.
Одногодичная
летальность для всего населения была
59,1%, у мужчин – 57,1%, у женщин – 61,1%.
Соотношение
смертности и заболеваемости выглядело
следующим образом: 0,68 – среди всего
населения, 0,63 – у мужчин, 0,73 – у женщин.
122. Гистологическая классификация
90% ХЦР
составляют аденокарциномы и 10% –
плоскоклеточная карцинома. Аденокарциному
разделяют на нодулярную, склерозирующую
и папиллярную.
123.
Определение степени злокачественности
холангиокарцином
основано на оценке процентного соотношения
железистого компонента опухоли:
G1 –
высокодифференцированная холангиокарцинома
(>95% железистого компонента);
G2 –
умереннодифференцированная
холангиокарцинома (50–95% железистого
компонента);
G3 –
низкодифференцированная холангиокарцинома
(<50% железистого компонента);
G4 – недифференцированная
карцинома (нет желез).
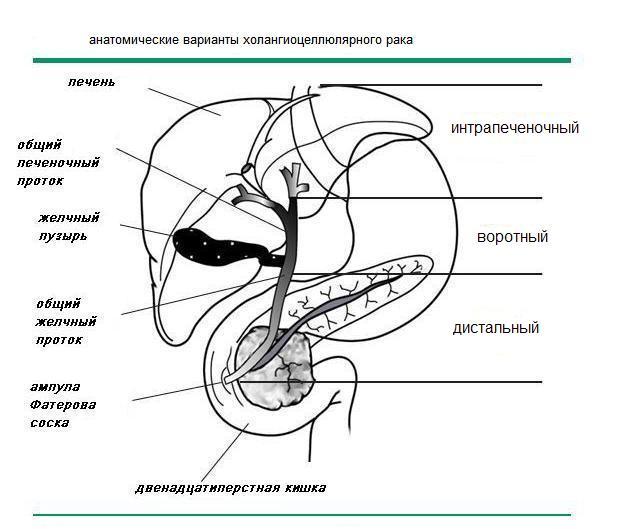
124. Анатомические варианты и прогноз.
К ХЦР
относятся рак желчного пузыря (РЖП –
С23), интрапеченочный ХЦР (ИХЦР – С22.1),
воротный ХЦР (ВХЦР или опухоль Клацкина
– С24) и дистальный ХЦР (ДХЦР – С24)*
(рисунок 5).
Примечание:
* – в 25% случаев рак Фатерова соска
является холангиокарциной.

Рисунок
5. Анатомические варианты холангиоцеллюлярного
рака.
125. Классификация
TNM(7-е издание,
2009 год)
Для
каждого анатомического варианта ХЦР
разработано TNM
стадирование, для ВХЦР дополнительно
применяется классификация Bismuth-Corlette.
125.1.
TNM классификация рака желчного пузыря.
125.1.1. Т – первичная
опухоль.
Tх –
недостаточно данных для оценки первичной
опухоли
T0 –
первичная опухоль не определяется
Тis
– рак in
situ
T1
– опухоль прорастает собственную
пластинку или мышечный слой
T1a
– опухоль прорастает собственную
пластинку
T1b
– опухоль прорастает мышечный слой
T2
– опухоль прорастает перимускулярную
соединительную ткань; нет распространения
на серозу или врастания в печень
T3
– опухоль прорастает серозу (висцеральную
брюшину) и/или прямая инвазия в печень
и/или другие соседние органы и структуры,
такие как желудок, ДПК, ободочная кишка,
поджелудочная железа, сальник, или
экстрапеченочные желчные протоки
T4
– инвазия опухоли в воротную вену или
печеночную артерию или инвазия 2-х и
более органов и структур
125.1.2. N – регионарные
лимфатические узлы.
Nx
– недостаточно данных для оценки
поражения лимфоузлов
N0
– нет признаков метастатического
поражения регионарных лимфатических
узлов
N1
– поражение л/у вдоль пузырного протока,
общего желчного протока, печеночной
артерии, и/или воротной вены
N2
– поражение парааортальных, паракавальных,
верхних мезентериальных, и/или чревных
л/у
125.1.3. М – отдаленные
метастазы.
М0 – нет отдаленных
метастазов.
М1 – есть отдаленные
метастазы.
125.1.4. Группировка
по стадиям (таблица 39)
Таблица 39
Стадия | TisN0M0 |
Стадия | T1N0M0 |
Стадия | T2N0M0 |
Стадия | T3N0M0 |
Стадия | T1-3N1M0 |
Стадия | T4N0-1M0 |
Стадия | любаяTN2M0 |
любая |
125.2.
TNM классификация ИХЦР.
125.2.1. Т – первичная
опухоль.
Tх –
недостаточно данных для оценки первичной
опухоли
T0 –
первичная опухоль не определяется
Тis
– рак in
situ
(внутрипротоковая опухоль)
T1
– одиночный узел без сосудистой инвазии
T2a
– одиночный узел с сосудистой инвазией
T2b
– множественные узлы с или без сосудистой
инвазии
T3
– опухоль прорастает висцеральную
брюшину или прямая инвазия в другие
соседние органы и структуры
T4
– опухоль с перипротоковой инвазией
125.2.2. N – регионарные
лимфатические узлы.
Nx
– недостаточно данных для оценки
поражения лимфоузлов
N0
– нет признаков метастатического
поражения регионарных лимфатических
узлов
N1
– есть поражение региональных л/у
125.2.3. М – отдаленные
метастазы.
М0 – нет отдаленных
метастазов.
М1 – есть отдаленные
метастазы.
125.2.4. Группировка
по стадиям (таблица 40)
Таблица 40
Стадия | TisN0M0 |
Стадия | T1N0M0 |
Стадия | T2N0M0 |
Стадия | T3N0M0 |
Стадия | T4N0M0, |
Стадия | любая |
125.3.
TNM классификация ВХЦР.
125.3.1. Т – первичная
опухоль.
Tх – недостаточно
данных для оценки первичной опухоли
T0 – первичная
опухоль не определяется
Тis
– рак in
situ
(внутрипротоковая опухоль)
T1
– опухоль ограничена желчным протоком
с распространением на мышечный слой
или фиброзную ткань
T2a
– опухоль распространяется за пределы
стенки протока с инвазией в окружающую
жировую ткань
T2b
– опухоль распространяется в окружающую
печеночную паренхиму
T3
– опухоль прорастает в ипсилатеральную
ветвь воротной вены или печеночной
артерии
T4
– инвазия опухоли в воротную вену или
ее ветви с обеих сторон; инвазия общей
печеночной артерии; распространение
опухоли на протоки 2-го порядка с обеих
сторон; ипсилатеральное поражение
протоков 2-го порядка с инвазией
контралатеральной ветви воротной вены
и печеночной артерии
125.3.2. N – регионарные
лимфатические узлы.
Nx
– недостаточно данных для оценки
поражения лимфоузлов
N0
– нет признаков метастатического
поражения регионарных лимфатических
узлов
N1
– поражение л/у вдоль пузырного протока,
общего желчного протока, печеночной
артерии, и/или воротной вены
N2
– поражение парааортальных, паракавальных,
верхних мезентериальных, и/или чревных
л/у
125.3.3. М – отдаленные
метастазы.
М0 – нет отдаленных
метастазов.
М1 – есть отдаленные
метастазы.
125.3.4. Группировка
по стадиям (таблица 41).
Таблица 41
Стадия | TisN0M0 |
Стадия | T1N0M0 |
Стадия | T2a-bN0M0 |
Стадия | T3N0M0 |
Стадия | T1-3N1M0 |
Стадия | T4N0-1M0 |
Стадия | любаяTN2M0 |
любая |
125.3.5.
Классификация Bismuth-Corlette
(таблица
42).
Таблица 42
Тип | Поражение общего |
Тип | Поражение |
Тип | Поражение |
Тип | Поражение |
Тип | Поражение |
125.4.
TNM классификация ДХЦР.
125.4.1. Т – первичная
опухоль.
Tх – недостаточно
данных для оценки первичной опухоли
T0 – первичная
опухоль не определяется
Тis
– рак in
situ
(внутрипротоковая опухоль)
T1
– опухоль ограничена стенкой протока
гистологически
T2
– опухоль распространяется за пределы
стенки протока
T3
– инвазия опухоли в чревный ствол или
верхнюю брыжеечную артерию
T4
– инвазия опухоли в воротную вену или
ее ветви с обеих сторон; инвазия общей
печеночной артерии; распространение
опухоли на протоки 2-го порядка с обеих
сторон; ипсилатеральное поражение
протоков 2-го порядка с инвазией
контралатеральной ветви воротной вены
и печеночной артерии
125.4.2. N – регионарные
лимфатические узлы.
Nx
– недостаточно данных для оценки
поражения лимфоузлов
N0
– нет признаков метастатического
поражения регионарных лимфатических
узлов
N1
– есть поражение региональных л/у
125.4.3. М – отдаленные
метастазы.
М0 – нет отдаленных
метастазов.
М1 – есть отдаленные
метастазы.
125.4.4. Группировка
по стадиям (таблица 42).
Таблица 42
Стадия | TisN0M0 |
Стадия | T1N0M0 |
Стадия | T2N0M0 |
Стадия | T3N0M0 |
Стадия | T1-3N1M0 |
Стадия | T4любаяNM0 |
Стадия | любая |
Соседние файлы в папке Протоколы
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #

