Камни в желчном пузыре новые методики
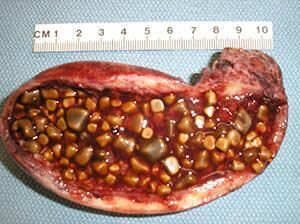
Конкременты в органах накопления жёлчи и их протоках – часто встречающаяся патология, обусловленная застоем содержимого и увеличением концентрации солей в нём. Нарушается отток секрета, происходит перерастяжение стенок анатомической структуры. При движении конкремента по выводящим путям травмируется их слизистая оболочка.

Удаление камней из жёлчного пузыря чаще производят консервативными или малотравматичными лапароскопическими методами. В отдельных случаях хирурги вынуждены переходить на открытую лапаротомию.
Показания
Оперативное вмешательство проводится не всем пациентам с конкрементами в пузыре. В соответствии с существующими рекомендациями, удаление камня размером менее 7 мм не производится. Такие образования проходят через желчевыводящие пути и попадают в кишечник, через который покидают организм. Холецистэктомия противопоказана и при камне более 7, но менее 10 мм, если он не приводит к развитию воспаления.
Вмешательство требуется при следующих состояниях:
- Хронический калькулезный холецистит – длительно протекающий процесс приводит к развитию раковых опухолей. В группе риска находятся больные старше 50 лет. Новообразования диагностируются на поздней стадии развития, когда уже являются неоперабельными. Поэтому профилактическое удаление пузыря оправданно.
- Колика – сравнительно мелкие конкременты, попадая в желчевыводящие протоки и двигаясь по ним, вызывают у пациента болезненные ощущения. Иногда состояние удаётся купировать спазмолитиками и НПВП, после лечения камень выходит в кишечник самостоятельно. Если подобные попытки оканчиваются неудачей, конкремент устраняют.
- Образования большого размера – камни диаметром более 10–15 мм являются слишком объёмными, чтобы проникнуть в проток. Они перекрывают его устье и прекращают выведение жёлчи. Это приводит к перерастяжению пузыря, возникновению болей, сбою пищеварительных процессов.
- Сахарный диабет – при нарушении функции островков Лангерганса холецистэктомию рекомендуется проводить планово, в спокойном периоде. Этот подход позволяет сделать предварительное обследование больного по всем интересующим врача направлениям.
Если камень имеет небольшие размеры, возможно его разрушение без применения оперативных приёмов (лазер, ультразвук). Подобные способы используются также с профилактической целью без вреда для больного. Поэтому с их помощью разрушают и выводят даже мелкие конкременты, не являющиеся показанием для холецистэктомии.
Подготовка к операции
Как лапаротомическое, так и лапароскопическое удаление камней требует предварительных мероприятий. За несколько дней до процедуры сдаются:
- Общий анализ крови и мочи.
- Биохимия.
- Кщс (кислотно-щелочное состояние) и электролиты.
- Коагулограмма.
 Кроме того, назначается повторное ультразвуковое исследование жёлчного пузыря и других органов брюшной полости. После консультации у терапевта производится отмена антикоагулянтов и антиагрегантов (Гепарин, Аспирин). Это позволяет снизить риск кровотечений.
Кроме того, назначается повторное ультразвуковое исследование жёлчного пузыря и других органов брюшной полости. После консультации у терапевта производится отмена антикоагулянтов и антиагрегантов (Гепарин, Аспирин). Это позволяет снизить риск кровотечений.
Накануне доставки в операционную пациенту делают очистительную клизму, рекомендуют выбрить лобок и живот, удалить зубные протезы, контактные линзы, ювелирные украшения. Всё это может помешать работе анестезиолога или хирурга. При необходимости вводят успокоительные препараты, чтобы человек выспался.
В наркозной палате ноги больного обматывают эластическими бинтами, осуществляют постановку периферического или центрального венозного катетера, вводят предварительный наркоз (Тиопентал, Пропофол). После этого врач интубирует пациента, подключает его к аппарату ИВЛ, кардиомонитору. Осуществляется доставка подготовленного больного в операционную и начинается процедура.
Лапаротомия – классическое вмешательство, доступ при котором обеспечивается за счёт широкого разреза. Лапароскопия – способ малоинвазивного извлечения пузыря, при котором хирург работает через небольшие проколы на брюшной стенке.
Методы удаления камней в желчном пузыре
В зависимости от состояния здоровья пациента, особенностей анатомического развития поражённого органа и размеров конкремента может использоваться несколько методик удаления последнего:
- Фармакологический способ.
- Ультразвук.
- Лазерная деструкция.
- Контактное химическое разрушение.
- Литотрипсия.
- Лапароскопия.
- Полостная холецистэктомия.
Тактику холелитолиза выбирает врач. Он учитывает имеющиеся показатели и наличие в ЛПУ следующих возможностей:
- Необходимое оборудование.
- Персонал, обладающий достаточной квалификацией.
- Вероятность лечения или профилактики рецидивов болезни, если имеет место удаление без операции.
Лекарства
Фармакологическая коррекция состояния осуществляется только в случаях, когда:
- Размер камня не превышает 15 мм.
- Отсутствует непроходимость жёлчных протоков.
- Пузырь сохраняет сократительную способность, а холелиты не занимают более 50% его объёма.
Для лечения применяют средства на основе урсодезоксихолевой и хенодезоксихолевой кислот. К числу лекарств первой группы относят Урсосан, Урсохол, Урсофальк. Препараты назначают по 0.01 г/кг веса больного, 1 раз в сутки. Курс лечения длится 6–12 месяцев. Действующий компонент тормозит синтез холестерина в печени, усиливает желчеобразование, снижает уровень растворяемости жирных спиртов в пищеварительных ферментах, способствует разрушению мелких некальцинированных конкрементов.
В основе действия средств хенодезоксихолевой кислоты (Хеносан, Хенофальк) преимущественно лежит снижение продукции холестерина за счёт блокирования микросомальных активных веществ, участвующих в его выработке. Средняя терапевтическая доза составляет 0.75 г в сутки. Назначается по 1 капсуле с утра и по 2 вечером. Объём препарата в одной таблетке равен 250 мг. Фармакологические эффекты сходны с таковыми у урсодезоксихолевых кислот.
Ультразвук
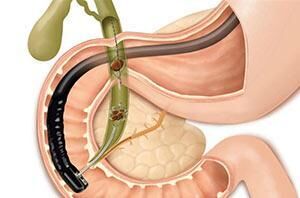 Золотым стандартом терапии ЖКБ является удаление камней без удаления жёлчного пузыря. Органосберегающие вмешательства возможны с использованием УЗИ. Процедура не является инвазивной и проводится через переднюю брюшную стенку, без нарушения её целостности. Для больного она практически ничем не отличается от обычного ультразвукового исследования. С помощью рассматриваемого способа возможна деструкция некальцинированных конкрементов диаметром 20–25 мм.
Золотым стандартом терапии ЖКБ является удаление камней без удаления жёлчного пузыря. Органосберегающие вмешательства возможны с использованием УЗИ. Процедура не является инвазивной и проводится через переднюю брюшную стенку, без нарушения её целостности. Для больного она практически ничем не отличается от обычного ультразвукового исследования. С помощью рассматриваемого способа возможна деструкция некальцинированных конкрементов диаметром 20–25 мм.
УЗИ-литолиз имеет существенные недостатки. Присутствует риск повреждения внутренней оболочки пузыря острыми обломками конкремента, обтурация протоков песком, образовавшимся из камней, подвергшихся деструкции. Это приводит к появлению колик, развитию острой формы холецистита или панкреатита. По причине опасности осложнений, большого количества ограничений и высокой стоимости широкого распространения метод не получил.
Лапароскопия
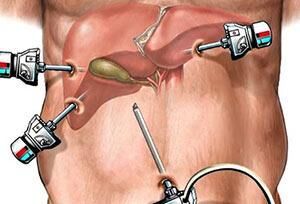 Удаление жёлчного пузыря посредством малоинвазивных приёмов – новая эра в лечении ЖКБ. Рассматриваемая тактика отличается малой травматичностью, эстетической составляющей (незаметные рубцы), коротким, в норме не превышающим 1–2 недель, периодом восстановления.
Удаление жёлчного пузыря посредством малоинвазивных приёмов – новая эра в лечении ЖКБ. Рассматриваемая тактика отличается малой травматичностью, эстетической составляющей (незаметные рубцы), коротким, в норме не превышающим 1–2 недель, периодом восстановления.
Операция по удалению камней проводится под общим наркозом. Пациенту накладывают пневмоперитонеум (наполнение брюшной полости углекислым газом), затем устанавливают тонкие порты. Вмешательство проводится с использованием специальных удлинённых инструментов малого диаметра.
Лечение лапароскопическим способом возможно не всегда. Противопоказанием являются острые состояния, 2–3 степень ожирения, внутрипечёночное расположение жёлчного пузыря, его онкологические заболевания. Помимо этого, от малоинвазивной холецистэктомии отказываются, если объём конкрементов велик или они имеют большие размеры.
Иногда факт невозможности удаления пузыря лапароскопическим способом выясняется уже в процессе операции. После этого хирурги переходят к классической лапаротомии, не выводя больного из наркоза.
Лазер
Деструкция камней с использованием излучения – разновидность контактного холелитолиза. Для воздействия на конкремент к нему протягивается световод, оказывающий необходимое влияние. Оперативный доступ реализуется методом, аналогичным лапароскопической холецистэктомии. Условиями для проведения манипуляции являются, следующие:
- Количество холелитов не более 3 штук.
- Размер каждого из образований 3 сантиметра или менее этого.
- Сохранное соматическое состояние, отсутствие острых патологических процессов.
Удаление лазером не проводят, если вес больного превышает 120–120 кг, возраст составляет 60 лет и более, имеет место плохое самочувствие. Осложнением операции могут стать ожоги и травмы жёлчного пузыря.
Контактный химический холелитолиз
Способ разрушения конкрементов с помощью активных веществ. В качестве лечебного препарата употребляется метил-трет-бутиловый эфир – сильный растворитель, способный расщеплять камни любого происхождения. При использовании в соответствии с технологией лечения средство не оказывает токсического действия на пузырь и организм больного в целом.
Подведение растворителя к конкрементам реализуется посредством тонкого катетера, который вводится через прокол в передней брюшной стенке. Манипуляция проходит под контролем видеоскопических методик (УЗИ, рентгенография). Разрушенные камни удаляются из пузыря в кишечник и покидают организм вместе с каловыми массами.
Литотрипсия
Методика разрушения конкрементов посредством ударно-волновой энергии. Манипуляция осуществляется с помощью литотриптора и параболического рефлектора. Они создают необходимую волну и подводят её к камню через небольшой прокол в брюшной стенке. Воздействие разрушает холелит, затем он самостоятельно выходит через жёлчный проток в двенадцатипёрстную кишку. Вмешательство проводится под контролем УЗИ.
К числу возможных осложнений относят риск неполного разрушения камня. При этом отломки могут обладать острыми гранями, травмирующими пузырь. Такое развитие событий требует перехода к лапароскопической или традиционной холецистэктомии. Если вмешательство прошло без осложнений и камни разрушились до состояния песка, в восстановительном периоде человеку назначаются лекарства, способствующие их окончательной деструкции и удалению.
Полостная холецистэктомия
 Классическая операция – это опасный и трудный метод извлечения жёлчного пузыря, наполненного конкрементами. При её реализации хирург производит широкий разрез брюшной стенки и работает непосредственно в очаге патологии. Вмешательство показано в тех случаях, когда менее инвазивные методики не могут быть использованы (большой размер камней, их количество, нетипичное расположение жёлчного пузыря).
Классическая операция – это опасный и трудный метод извлечения жёлчного пузыря, наполненного конкрементами. При её реализации хирург производит широкий разрез брюшной стенки и работает непосредственно в очаге патологии. Вмешательство показано в тех случаях, когда менее инвазивные методики не могут быть использованы (большой размер камней, их количество, нетипичное расположение жёлчного пузыря).
Операция отличается длительным периодом восстановления больного, необходимостью глубокого наркоза, долговременным пребыванием человека в стационаре. Риски сходны с таковыми для большинства проникающих абдоминальных вмешательств (кровотечение, инфицирование, несостоятельность лигатур и швов, выраженный болевой синдром, ошибка врача).
Как и когда удаляют желчный пузырь с камнями
Холецистэктомия классическим методом показана при длительном течении болезни, большом размере или объёме конкрементов. Помимо этого, лапаротомию проводят больным с солидным слоем подкожно-жировой клетчатки на животе. Вмешательство лучше производить в спокойном периоде.
Обострение желчнокаменной болезни является показанием к экстренной операции только при некупируемой колике или обтурации желчевыводящих путей. При отсутствии неотложных состояний обострение купируют с помощью диеты и лекарственных средств. После этого человек попадает на операционный стол.
Камни в жёлчном пузыре удаляют лапароскопическим методом, если их диаметр не превышает двух десятков миллиметров. При этом состояние больного и масса его тела позволяют провести подобное вмешательство. Противопоказанием является острый холецистит. Как и при подготовке к лапаротомии, обострение следует предварительно снять.
Органосберегающие манипуляции возможны только при небольшом размере камней. Количество пациентов, подходящих под параметры, не превышает 15% от общего числа обратившихся за помощью. Метод постоянно совершенствуется, поэтому количество противопоказаний становится всё меньше.
Возможные осложнения
Как инвазивные, так и консервативные способы дробления камней могут иметь негативные для пациента последствия. Все риски разделяют на два типа которые приведены в таблице:
| Связанные с разрушением камня | Общие операционные |
| Травмы пузыря острыми отломками Обтурация протока крупными частями конкремента Ожоги лазером Повреждение органа хирургическим инструментом Рецидивы при органосберегающих манипуляциях | Кровотечения Инфекции Болевой синдром Несостоятельность послеоперационных швов |
Процент осложнений неуклонно снижается. Этому способствует большое количество проводимых оперативных вмешательств и опыт хирургов, ежедневно совершенствующих свои профессиональные навыки.
Заключение врача
Холецистэктомия всё ещё является распространённой операцией, которая назначается большинству пациентов с высоким риском осложнений желчекаменной болезни. Однако уже сегодня медицинские организации стремятся к проведению органосберегающих вмешательств, после которых больному не требуется пожизненный приём таблетированных ферментов и соблюдение диеты. Шансы на успех лазерной или фармакологической коррекции существенно повышаются при раннем начале терапии. Поэтому обращаться к врачу необходимо при первых признаках патологии.
Загрузка…
Желчнокаменная болезнь – достаточно распространенная патология, которой страдают около 10% взрослого населения в России, Западной Европе и США, а в возрастной группе старше 70 лет этот показатель доходит до 30%. Встречается она преимущественно в промышленно развитых странах, где люди в большом количестве употребляют пищу, богатую животными белками и жирами. Согласно данным статистики, у женщин холелитиаз диагностируется в 3-8 раз чаще, чем у мужчин.
Желчный пузырь – это орган, прилегающий к печени и выполняющий роль резервуара для хранения желчи, которая продуцируется печенью. Желчь необходима для полноценного переваривания пищи и имеет сложный состав. Её основные компоненты – холестерин и билирубин (пигмент, производимый печенью). К основным причинам ЖКБ относят повышенное содержание холестерина в составе желчи, нарушения её оттока и застой, а также инфицирование желчного пузыря.
При длительном застое желчи холестерин выпадает в осадок, что постепенно приводит к образованию микроскопических элементов («песка»), которые со временем увеличиваются в размерах и соединяются в более крупные образования (конкременты).
Величина желчных камней варьируется в очень широких пределах, от нескольких миллиметров до нескольких сантиметров. В некоторых случаях один камень может занимать всю полость растянутого жёлчного пузыря. Камни с диаметром 1-2 мм могут проходить по желчным протокам, наличие более крупных конкрементов приводит к появлению клинических признаков ЖКБ.
В большинстве случаев заболевание протекает бессимптомно, но при возникновении резко выраженных клинических проявлений нередко приходится прибегать к экстренным мерам.
К типичным симптомам ЖКБ относятся внезапные приступы желчной (печеночной) колики, которые сопровождаются болями в правом подреберье, тошнотой, изжогой, рвотой, вздутием живота, повышением температуры, признаками желтухи.
Длительное протекание болезни приводит к сужению желчных протоков, инфицированию желчного пузыря и развитию хронических воспалительных процессов (холецистита, гепатита, панкреатита, дуоденита).
На сегодняшний день существуют следующие способы лечения ЖКБ:
Безоперационное удаление камней:
- Растворение медикаментозными препаратами;
- Дистанционная ультразвуковая литотрипсия;
Удаление с минимальной инвазивностью:
- Дробление камней лазером;
- Контактный химический литолиз;
Оперативное вмешательство:
- Лапароскопическое удаление камней из желчного пузыря;
- Эндоскопическая холецистектомия;
- Открытая полостная операция.
Стандарт ведения пациентов с ЖКБ в настоящее время заключается в следующем:
При обнаружении камней анализируется их состав. По химическому составу различают холестериновые, известковые, пигментные и смешанные конкременты. Холестериновые камни пытаются растворить при помощи препаратов желчных кислот (урсодезоксихолевой и хенодезоксихолевой). Более радикальным методом является дробление камней с помощью ультразвука или лазера и последующее растворение их мелких частиц и «песка» кислотами.
Однако основным методом лечения ЖКБ до сих пор является холецистектомия (удаление желчного пузыря вместе с камнями). При этом полостные операции постепенно уступают место эндоскопическому удалению.
Медикаментозное растворение камней
Растворению поддаются только холестериновые камни диаметром до 2 см (на известковые и пигментные камни этот способ не действует). С этой целью применяются аналоги желчных кислот Урсосан, Хенофальк, Урофальк, Хенохол и др.
Параллельно может проводиться стимуляция сократительной функции желчного пузыря и выработки желчи с помощью Аллохола, Холосаса, Зиксорина, Лиобила.
Противопоказания:
- Различные сопутствующие заболевания ЖКТ (язва, гастрит
) и почек; - Прием оральных контрацептивов, содержащих эстрогены;
- Ожирение;
- Беременность.
Недостатки:
- Высокая частота рецидивов (10-70%), так как после прекращения приема препаратов уровень холестерина в желчи снова повышается;
- Большая продолжительность курса лечения (от 6 месяцев до 3 лет);
- Такие побочные эффекты, как диарея (10% случаев), изменения печеночных проб (АЛТ и АСТ);
- Высокая стоимость препаратов.
Дробление камней ультразвуком
Этот метод основан на измельчении камней под воздействием высокого давления и вибрации регенерируемой ударной волны. Ультразвук разрушает камни и дробит их на более мелкие частицы с размерами, не превышающими 3 мм, которые в дальнейшем выводятся по желчным протокам в двенадцатиперстную кишку. Ультразвуковая литотрипсия подходит пациентам, у которых обнаружено небольшое количество (до 4 штук) довольно крупных холестериновых камней (до 3 см в диаметре), без известковых примесей в их составе.
Противопоказания:
- Нарушения свертываемости крови;
- Хронические воспалительные заболевания ЖКТ (холецистит, панкреатит
, язва); - Беременность.
Недостатки:
- Возможная закупорка желчных протоков в результате вибрации;
- Повреждение стенок желчного пузыря острыми краями фрагментов камней.
Дробление камней лазером
Доступ к желчному пузырю осуществляется через прокол на передней брюшной стенке. Лазерный луч подводится непосредственно в зону воздействия и расщепляет имеющиеся камни. Длительность процедуры – не более 20 минут.
Противопоказания:
- Вес пациента превышает 120 кг;
- Возраст старше 60 лет;
- Тяжелое общее состояние.
Недостатки:
- Вероятность ожога слизистой оболочки, который в дальнейшем может привести к развитию язвы;
- Травмирование стенок желчного пузыря острыми краями камней и обструкция желчных протоков;
- Потребность в наличии специального оборудования.
Контактный химический холелитолиз
Этот метод был разработан в рамках современной тенденции развития органосохраняющих способов лечения. С его помощью растворяются не только холестериновые камни, но и любые другие виды камней. Размеры и количество камней также не имеют значения. Данный метод может использоваться на любой стадии заболевания, и, в отличие от двух предыдущих, не только при бессимптомном течении болезни, но и при наличии её выраженных клинических признаков.
Его суть состоит в следующем: пациенту через кожу и печень под контролем УЗИ вводится в желчный пузырь тонкий катетер, по которому капельно вводят специальный препарат растворяющие камни. Эффективность метода составляет 90%.
В качестве препарата обычно используется метилтретбутиловый эфир, который является сильным органическим растворителем. Доказано, что желчный пузырь устойчив к цитотоксическому действию метилтретбутилового эфира.
Недостаток метода — Инвазивность.
Лапароскопия
Лапароскопия выполняется под общим наркозом. Камни удаляются с помощью троакар (металлических проводников), которые вводятся в разрезы на брюшной полости. Брюшина заполняется углекислым газом, в один из разрезов вводится трубка аппарата для передачи изображения на экран монитора. Ориентируясь на изображение, врач находит и вынимает камни. После окончания операции на протоки и сосуды желчного пузыря накладываются скобы. Длительность операции около часа, пребывание в стационаре – 1 неделя.
Показанием к лапароскопии является калькулезный холецистит.
Противопоказания:
- Ожирение;
- Слишком большие размеры камней;
- Наличие спаек после хирургических вмешательств;
- Абсцесс желчного пузыря,
- Заболевания сердца и дыхательной системы.
Холецистэктомия
И лапароскопия, и лапаротомия подразумевают в данном случае удаление самого желчного пузыря. Оперативное лечение показано при крупных размерах камней и частых рецидивах, которые сопровождаются сильными болевыми приступами, высокой температурой и различными осложнениями.
Лапароскопическая холецистэктомия
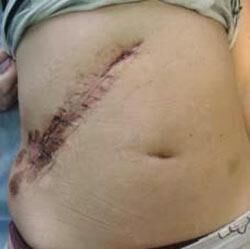
При лапароскопической холецистэктомии желчные камни удаляются вместе с пузырем через маленький разрез диаметром до 1,5 см на передней поверхности живота. Всего выполняется 3-4 таких разреза. Через другой разрез вводится лапароскоп (небольшая трубка с видеокамерой) для контроля проведения операции. Преимуществами лапароскопии перед полостной операцией являются короткий восстановительный период, отсутствие заметных шрамов и более низкая стоимость.
Полостная открытая операция
Открытая холецистэктомия проводится при наличии в желчном пузыре камней очень больших размеров, а также при разного рода осложнениях ЖКБ и воспалительных процессах во внутренних органах. При открытой операции жёлчный пузырь удаляется через разрез в 15-30 см, идущей от правого подреберья до пупка.
Недостатки:
- Высокая степень инвазивности;
- Потребность в наркозе;
- Риск внутреннего кровотечения или инфицирования;Возможность летального исхода при экстренном оперативном вмешательстве.
Почему нельзя удалять желчный пузырь
Удаление желчного пузыря приводит к цепочке биохимических изменений, в процессе которых сбивается регуляция тока желчи. Нарушается моторика мышц двенадцатиперстной кишки, желчь приобретает более жидкую консистенцию и слабо защищает орган от патогенных микроорганизмов, которые начинают размножаться, разрушая нормальную микрофлору пищеварительных органов. В результате желчные кислоты сильно раздражают слизистые оболочки, что может привести к дуодениту (воспалению двенадцатиперстной кишки), а также гастриту, эзофагиту (воспалению слизистой кишечника), энтериту (воспалению тонкого кишечника), колиту.
Дополнительно возникают нарушения вторичного всасывания: обычно желчь используется 5-6 раз, совершая обороты между печенью и кишечником, а при отсутствии желчного пузыря желчные кислоты быстро выводятся, что отрицательно сказывается на процессе пищеварения.
После холецистэктомии пациенты часто жалуются, что боли в правом подреберье и в области печени сохраняются, часто появляется горечь во рту, пища имеет металлический привкус.
Хирургическая операция не устраняет симптомы желчнокаменной болезни. Камни после удаления желчного пузыря могут образовываться в желчных протоках, и возникает так называемый холедохолитиаз.
Удаление пузыря проводится из-за образования в нем камней, причиной появления которых является патологическое изменение химического состава желчи, а после проведения операции эта причина остается. Продолжается секреция «плохой» камнеобразующей желчи, количество которой увеличивается, что оказывает негативное влияние не только на состояние ЖКТ, но и на другие системы организма.
На основании вышеизложенного можно сделать вывод, что неинвазивные и малоинвазивные методы могут использоваться в лечении молодых людей с начальными стадиями развития заболевания, камнями небольших размеров и с отсутствием серьезных противопоказаний. Однако и во всех остальных случаях следует помнить, что холецистэктомия – это последний выход, и прибегать к ней нужно тогда, когда все остальные методы оказались неэффективными.
Что желательно исключить из рациона
Состав рациона имеет большое значение при данном заболевании.
При камнях в желчном пузыре рекомендуется исключить из меню следующие продукты и блюда:
- Жирное мясо (свинина, баранина, говядина) и рыбу;
- Колбасы, копчености, соленья;
- Яйца;
- Сливочное масло;
- Бобовые, редьку, редис, баклажаны, огурцы, артишоки, спаржу, лук, чеснок;
- Жареные, кислые и острые блюда;
- Наваристые бульоны;
- Кофе, какао и алкоголь.
Рекомендуется употреблять продукты, стимулирующие выведение излишков холестерина:
- Гречу и овсянку;
- Фрукты, овощи;
- Молоко и молочные продукты с жирностью не более 5%;
- Постное мясо и рыбу;
- Компоты, морсы, минеральную воду до 2 литров в день.


