Какие операции бывают по удалению желчного пузыря
На сегодня удаление желчного пузыря остается основным методом лечения холецистита и желчнокаменной болезни. Операция проводится несколькими способами и имеет различия по оперативному доступу к пораженному органу. «Золотым стандартом» признана лапароскопическая холецистэктомия, выполняемая с помощью специального оборудования. При наличии противопоказаний резекция осуществляется традиционно (через большой разрез в брюшной стенке) или с использованием минидоступа.
Что такое холецистэктомия
Пузырь служит хранилищем для желчи, которая выводит из организма излишки холестерина, токсины и билирубин. Он является важнейшей составляющей в пищеварительной цепочке. От слаженности работы желчного зависит качество расщепления и всасывания питательных веществ.
Нарушение функциональности полостного органа приводит к развитию патологических процессов. На определенном этапе помогает прием медикаментов и диетическое питание. Но в большинстве случаев требуется незамедлительное применение радикальных мер по удалению полостного органа.
Операция называется холецистэктомией и назначается, как планово, так и по экстренным показаниям. Предпочтительнее плановое проведение с предоперационной подготовкой пациента. Но существуют ситуации, при которых даже незначительное промедление грозит развитием тяжелых осложнений.
Почему проводится операция
Для лечения камней в органе используются различные методы. Это диета, литолитическая терапия или экстракорпоральное дробление камней ультразвуком. Каждый из них имеет свои недостатки и не является гарантией излечения.
Лекарственные средства для растворения камней токсичны, требуют длительного применения и плохо переносятся большинством пациентов. Экстракорпоральная литотрипсия разбивает крупные конкременты на мелкие фрагменты, но существует опасность перекрытия желчного протока крупным камнем и появления механической желтухи, а также других осложнений.
Эвакуация конкрементов из желчного не исключает повторного образования камней. Это означает, что после консервативного лечения сохраняются патологические изменения в органе и наличием факторов, которые ранее способствовали камнеобразованию.
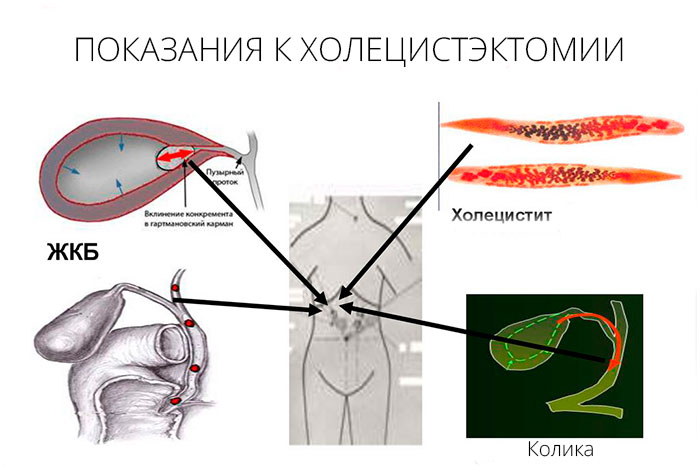
Показания к проведению
Операция по удалению желчного пузыря требуется, если орган перестает функционировать и становится источником патологических процессов. Врач может назначить лапароскопическую или открытую холецистэктомию, если у больного:
- наличие камней в главном пузырном протоке;
- острый холецистит;
- обтурация (перекрытие) желчевыводящих путей;
- приступы печеночной колики;
- желчнокаменная болезнь с незначительными проявлениями или отсутствием признаков заболевания;
- отложение солей кальция в тканях желчного пузыря;
- холестероз – насыщение стенок органа холестерином на фоне ЖКБ;
- формирование полипов на слизистой органа;
- появление вторичного (желчного) панкреатита;
- новообразования различного генеза.
Все эти патологии представляют опасность для жизни пациента. Если операция холецистэктомия была проведена вовремя, это способствует выздоровлению больного и предупреждает развитие таких серьезных осложнений, как:
- абсцесс;
- механическая желтуха;
- воспаление желчных путей;
- нарушение моторики 12-перстной кишки (дуоденостаз);
- почечная и печеночная недостаточность.
При развитии гангренозного холецистита, появлении сквозного дефекта в стенке желчного пузыря (перфорации), это значит, что требуется срочное проведение операции.
Противопоказания
В каких случаях не проводится холецистэктомия:
- сердечная и дыхательная недостаточность в стадии декомпенсации;
- деструкция желчного пузыря;
- тяжелые хронические заболевания;
- низкие показатели свертываемости крови;
- онкология;
- острые инфекционные патологии;
- обширный перитонит;
- скопление лимфоидной жидкости или крови в передней брюшной стенке;
- 1 и 3 триместр беременности;
- врожденные дефекты желчного пузыря;
- выраженное воспаление в области шейки ЖП.
При появлении показаний к холецистэктомии у пожилых пациентов, лапароскопия или лапаротомия проводится независимо от возраста.
Операцию могут отменить из-за риска послеоперационных осложнений при наличии:
- сопутствующих соматических болезней;
- блокирование пузырного протока;
- гной в полости пузыря;
- наличие ранее проведенных операций в брюшной полости.
Операция по удалению желчного пузыря откладывается, если:
- человеку более 70 лет и он страдает хроническим заболеванием, протекающее в тяжелой форме;
- холангит – воспалительные процессы в желчных протоках;
- образование множества спаек в брюшной полости;
- механическая желтуха;
- цирроз;
- склероатрофический желчный пузырь;
- язвенное поражение стенок двенадцатиперстной кишки;
- ожирение 3-4 стадии;
- хронический панкреатит на фоне разрастания опухолевой ткани.
Острый холецистит в первые трое суток лечится лапароскопической холецистэктомией, если время упущено, значит, операция противопоказана.
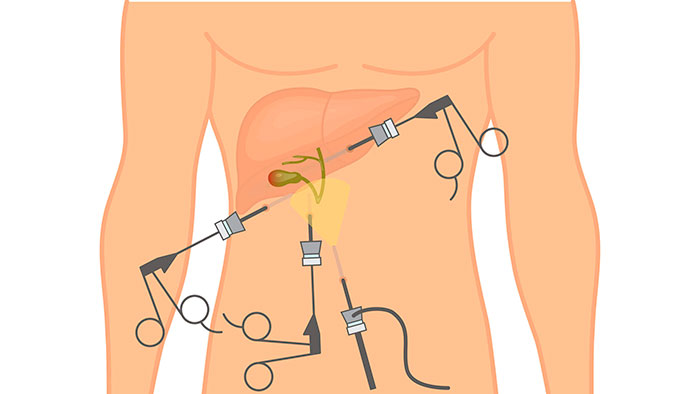
Типы оперативного вмешательства
В зависимости от показаний, операция может проводиться разными способами. В хирургии существует классификация, в основе которой лежит способ доступа к поврежденному органу в ходе операции.
Виды холецистэктомии и их описание:
- Лапаротомия – иссечение желчного открытым способом. Для этого делают большой разрез (15-20 см) на передней стенке живота.
- Лапароскопия – операция проводится через 3 аккуратных минипрокола с помощью эндоскопического оборудования.
- Холецистэктомия минидоступом – миниинвазивная манипуляция с незначительным травмированием тканей. Для резекции достаточно вертикального разреза 3-7 в области правого подреберья.
Какой тип операции применим в конкретном случае, определяет врач после получения результатов полного обследования пациента. Если противопоказаний нет, предпочтение отдается лапароскопической холецистэктомии, у нее самые лучшие характеристики.
Подготовка к операции
Плановое хирургическое лечение предполагает проведение предоперационной диагностики. Это позволяет провести оценку общего функционального состояния, наличие инфекции, аллергии, воспаления и других противопоказаний. Успех оперативного вмешательства много значит от качества подготовки.
Перечень методов обследования перед резекцией желчного пузыря:
- общее и биохимическое исследование крови и мочи;
- реакция на RW;
- анализ на наличие гепатита В и С;
- гемостазиограмма;
- описание электрокардиограммы;
- определение группы крови и резус-фактора;
- УЗИ билиарной системы и органов брюшной полости;
- флюорография;
- ФГС или колоноскопия (по показаниям).
Дополнительно может понадобиться консультация кардиолога, аллерголога, гастроэнтеролога и эндокринолога. Подробная диагностика поможет определить оптимальный вид наркоза и предположить реакцию организма на ЛХЭ операцию.
За 3 суток до плановой холецистэктомии рекомендуется перейти на щадящее питание, желательно не есть овощи, фрукты, хлебобулочные изделия. Накануне вечером можно поужинать йогуртом, кефиром или кашей, а также провести очищение кишечника с помощью клизмы. За 8 часов до оперативного вмешательства есть и пить запрещено.
Полостная холецистэктомия
Лапаротомия – это хирургическая манипуляция, которая проводится через обширное трепанационное окно. Проводится после неудачно проведенной лапароскопии или по специальным показаниям:
- воспаление брюшины (перитонит);
- гангренозный холецистит;
- рак или малигнизация доброкачественных образований;
- наличие большого количества камней (более 2/3 объема);
- абсцесс;
- водянка живота (скопление лимфоидной ткани);
- травмы пузыря.
Лапаротомия может стать продолжением ЛХЭ, если:
- поврежден печеночный проток;
- началось внутреннее кровотечение;
- образовались свищи.
В момент установки от вводимых троакаров могут повредиться внутренние органы, что также исправляется с помощью открытой операции.
Этапы лапаротомии
Техника хирургического вмешательства в открытом доступе включает следующие действия:
- Выполняется разрез (15-30 см) посреди живота или под правым ребром.
- Желчный пузырь освобождается от окружающих его жировых тканей.
- Перекрываются кровеносные сосуды и желчевыводящие протоки.
- Пузырь отсекают от печени и удаляют.
- Ложе в месте удаленного органа ушивается саморассасывающейся хирургической нитью или прижигается хирургическим лазером.
- Операционная рана постепенно ушивается по слоям.
Открытая (полостная) холецистэктомия проводится под общей анестезией и может продолжаться до 2 часов. К данной технике прибегают редко из-за обширной травматизации тканей живота, большого косметического дефекта в месте разреза и риска спаечного процесса. Дополнительным минусом является длительное восстановление.
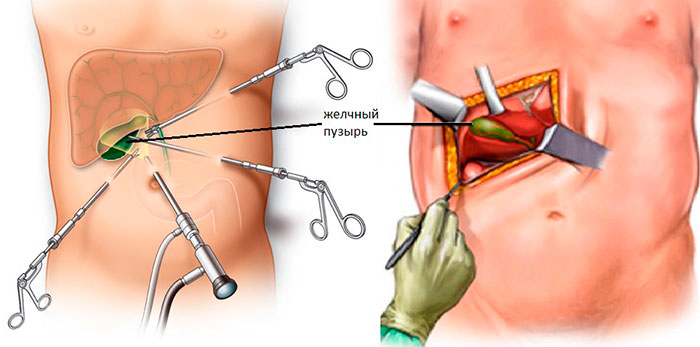
Лапароскопическая операция
К самому распространенному методу хирургического лечения относят эндоскопическую холецистэктомию. Это малоинвазивная процедура удаления желчного пузыря с минимальным повреждением передней стенки живота.

Пораженный орган извлекается через один из 3-4 разрезов, размер которых не превышает 10 мм. Впоследствии места проколов срастаются с формированием едва заметных рубчиков. Длительность хирургического вмешательства лапароскопически варьируется в пределах 30-90 минут и зависит от веса больного, продолжительности наркоза и наличии камней в протоках.
Преимущества и недостатки
Плюсы в видеолапароскопической эндоскопии:
- лапароскоп позволяет хорошо «видеть» место операции;
- отсутствие боли в послеоперационный период;
- наименьшая травматичность в сравнении с другими техниками;
- короткий срок пребывания в стационаре (1-4 дня);
- низкий риск формирования спаек и грыжевых образований;
- быстрое восстановление трудоспособности.
Как и любой другой медицинской манипуляции, минусы у эндоскопической операции тоже есть:
- вероятность присоединения инфекции;
- кровотечение;
- нарушение целостности внутренних органов медицинскими инструментами;
- отсутствие возможности удаление камней из протоков.
Если во время операции выявляется осложнение (инфильтрат, спайки), лечение продолжают через широкий доступ с выполнением традиционной техники.
Ход операции
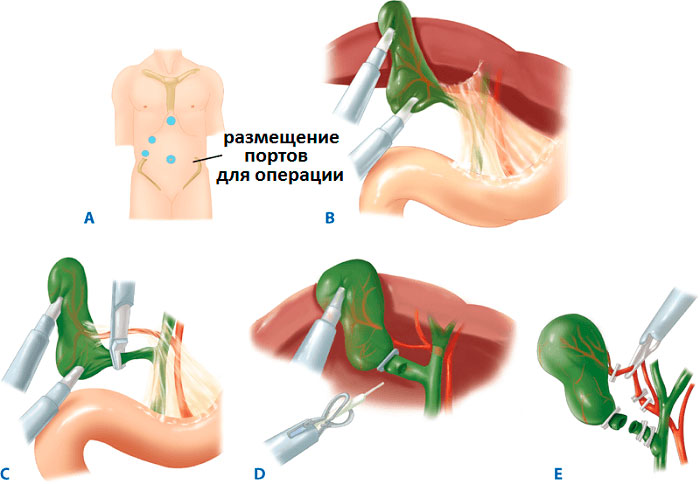
Хирургическое лечение проводится в стерильных условиях под общим наркозом. Описание этапов ЛХЭ:
- В рамках подготовки в желудок устанавливают зонд, в мочевой пузырь – катетер. Для профилактики образования тромбов, на ноги надевают противоэмболические чулки.
- В полость живота через прокол ниже пупка нагнетается окись азот или углекислый газ, чтобы улучшить доступ хирургам за счет поднятия живота.
- В 3-4 точках вводятся троакары с микроинструментами на конце. Процедура проводится под мониторингом с помощью лапароскопа.
- Пузырь отодвигается от тканей, печеночный проток и артерия пережимаются скобами.
- Орган иссекается и извлекается через пупочный разрез. Поврежденные участки тканей удаляются, сосуды купируются.
- Осуществляется промывка полостей раствором с антисептиком.
- Инструменты удаляются, на разрезы накладывают швы.
На всех этапах операции манипуляции контролируются визуализацией происходящего на экране монитора за счет микроскопической камеры, которая передает изображение, находясь в животе.
Операционные риски
Вероятность осложнений в ходе операции по поводу холецистэктомии ничтожно мала. По статистике, ситуации зафиксированы у 1 из 100 оперируемых. Иногда наблюдаются случаи травмирования троакарами внутренних органов. Но причиной чаще всего служат аномалии расположения органов. В редких случаях есть риск развития внутреннего кровотечения или нарушения целостности протока желчного пузыря.
Послеоперационный период
Непосредственно после операции, в первые 4 часа, необходимо соблюдение постельного режима. После лапароскопии вставать и начинать ходить рекомендуется уже через 6-8 часов. Пациент может жаловаться на тянущие болезненные ощущения в месте введения инструментов. Сильный болевой синдром отсутствует.
В большинстве случаев срок восстановления занимает не более 7-14 дней. В течение этого периода важно соблюдать режим двигательной активности – 1-2 месяца избегать тяжелых физических нагрузок, что способствует:
- предупреждению застойных явлений в легких;
- нормализации работы кишечника;
- уменьшения риска появления спаек.
При появлении болей, диспепсических расстройств, врач назначает лекарственные препараты, устраняющие негативную симптоматику.
Диета
После операции лапароскопической или открытой холецистэктомии у взрослых большое значение имеет правильное питание. После удаления желчного пузыря желчь небольшими порциями поступает в 12-перстную кишку напрямую. Поэтому следует избегать еды с большим содержанием жиров.
В первый день можно пить только воду, на 2 день – обезжиренный кефир и чай. В дальнейшем рацион составляют с учетом разрешенных продуктов:
| Разрешено | Запрещено |
|
|
| Каша из риса, овсянки, гречки на молоке. Крупа обязательно должна быть хорошо проварена. | Пшенная, перловая, кукурузная крупа |
| Жирное мясо: свинина, баранина |
| Вермишель мелкого размера, картофельное пюре | Консервы копченые блюда |
| Жареная, соленая рыба |
| Обезжиренный творог без сахара, кефир | Острый сыр, молочные продукты с высокой жирностью |
| Недавно испеченный хлеб, сдобная выпечка, изделия с кремом |
| Вареные или паровые овощи: морковь, цветная капуста, кабачки, картофель, тыква | Чеснок, щавель, капуста белокочанная, огурцы, репа, шпинат, грибы |
|
|
Режим питания после лапароскопической холецистэктомии должен быть дробным (5-6 раз в день), а еда теплой. Жидкость должна поступать в организм в достаточном количестве – не менее 2 л в сутки.

Возможные осложнения
У большинства пациентов резекция органа проходит успешно. Негативные последствия проявляются у 2 из 10 взрослых пациентов. Чаще осложнения наблюдаются у пожилых больных или при деструктивных видах патологии.
После удаления органа происходят изменения, которые могут послужить толчком к развитию вторичных патологий:
- меняется состав желчного секрета;
- нарушается процесс поступления желчи в 12-перстную кишку;
- нарушение процесса переваривания пищи;
- избыточное газообразование в кишечнике;
- нарушение перистальтики;
- расширяются печеночные протоки.
Такие явления способствуют появлению осложнений, которые могут возникнуть на разных этапах реабилитации после холецистэктомии. Перечень возможных последствий:
- гастродуоденальный рефлюкс;
- дуоденит;
- послеоперационная грыжа;
- нарушение баланса микрофлоры в кишечнике;
- формирование спаек;
- рубцы, уменьшающие просвет желчных протоков;
- воспаление тонкой или толстой кишки;
- гастрит;
- диарея;
- кишечные колики.
Осложнения могут проявиться после лапароскопической холецистэктомии, что является показанием для изменения тактики лечения.
Тревожные симптомы:
- выраженные абдоминальные боли;
- повышение температуры;
- желтуха с характерным окрашиванием кожных покровов;
- тяжесть в правом подреберье.
Большинство пациентов после удаления поврежденного органа полностью выздоравливают. У небольшого числа могут сохраниться или усилиться признаки болезни: горечь во рту, плохое пищеварение. Такое состояние называется постхолецистэктомическим синдромом и встречается у взрослых:
- с хроническим воспалением слизистой желудка;
- язвенным поражением;
- грыжей пищевода;
- колитом с хроническим течением.
Профилактикой синдрома является лечение сопутствующих патологий перед операцией.
Заключение
Прогноз наиболее благоприятный, если операция будет проводиться без разрезов. Для этого желательно не запускать патологию и оперироваться в плановом порядке. Когда лапароскопическая холецистэктомия проведена с соблюдением всех норм, больной выздоравливает и чувствует себя хорошо. Неприятные ощущения не возникнут, если придерживаться правил диетического питания и соблюдать рекомендации врача.
Видео
Посмотрите видео о жизни после удаления желчного пузыря.
Удаление желчного пузыря проводится при абсолютных и относительных показаниях, а после проведения операции при правильной реабилитации прогноз всегда благоприятный.
Желчный пузырь – это небольшой орган грушевидной формы, относящийся к пищеварительной системе человека.
Основное предназначение желчного пузыря заключается в обеспечении нормального пищеварительного процесса за счет накопления желчи. Объем накапливаемой желчи соответствует качеству потребляемой человеком пищи: более тяжелая пища требует больше ферментов требуется для ее переработки. Благодаря желчи усиливается кишечная моторика и всасывание полезных веществ, а ее бактерицидные свойства предотвращают гниение пищи в кишечнике.
Если уровень желчи будет повышен или, наоборот, снижен, могут развиться патологические состояния, крайне негативно сказывающиеся на работе пищеварительной системы в целом. Удаление желчного пузыря (холецистэктомия) часто становится единственным действенным методом устранения недуга. Так как это серьезное оперативное вмешательство может повлечь ряд осложнений, принимать решение о целесообразности его проведения должен исключительно врач-гастроэнтеролог совместно с квалифицированным хирургом.
Показания
Показания к операции по удалению желчного пузыря бывают абсолютными и относительными. К абсолютным показаниям относятся следующие патологические состояния:
- любые злокачественные новообразования желчного пузыря;
- доброкачественные новообразования, склонные к озлокачествлению;
- острое инфекционное воспаление органа (острый холецистит);
- хронический рецидивирующий холецистит;
- камни в желчном протоке, которые не представляется возможным удалить иными атравматичными способами;
- эмпиема желчного пузыря;
- гангрена желчного пузыря, возникшая вследствие закупорки питающей орган артерии;
- обструкция желчных путей, ведущих к двенадцатиперстной кишке;
- панкреатит в острой форме.
К относительным показаниям к выполнению холецистэктомии специалисты относят желчекаменную болезнь с бессимптомным течением, а также калькулезный холецистит в хронической форме.
Подготовка
Как и любое другое хирургическое вмешательство, удаление желчного пузыря проводится после соответствующих подготовительных мероприятий. Прежде всего, пациенту требуется пройти полное обследование, по результатам которого специалист сможет оценить состояние больного и подобрать оптимальный метод операции, а также минимизировать риски осложнений. Такое обследование обычно включает в себя:
- ультразвуковое исследование желчного пузыря, печени и поджелудочной железы;
- КТ брюшной полости;
- МРТ;
- ряд лабораторных анализов на исследование ферментов печени и поджелудочной железы;
- комплексное обследование сердечно-сосудистой и дыхательной систем.
После дооперационного обследования непосредственно перед хирургическим вмешательством также проводится подготовка пациента. Так, за несколько суток до назначенной операции врач может рекомендовать остановить прием лекарств, влияющих на свертываемость крови, назначить слабительное. В ночь перед холецистэктомией не разрешается употреблять пищу, прекратить употребление жидкости рекомендуется примерно за несколько часов до хирургического вмешательства. Непосредственно перед операцией необходимо провести гигиенические процедуры с использованием антибактериальных средств.
Виды оперативного вмешательства
Существует несколько способов проведения операции по удалению желчного пузыря. Классический метод – это открытое хирургическое вмешательство, которое проводится через обширный полостной разрез на передней брюшной стенке, называемое лапаротомией. Как правило, врачи прибегают к данному оперативному методу, когда имеется высокая степень инфицированния, сильный воспалительный процесс или камни крупных размеров. Исходя из того, что для выполнения подобной операции требуется проведение большого разреза, сроки госпитализации больных увеличиваются, также усложняется и реабилитационный период. Кроме того, после лапаротомии остается заметный рубец, а также могут развиться различные осложнения.
В ходе открытой холецистэктомии хирург выполняет разрез длиной в пятнадцать сантиметров, отводит в стороны ткани и мышцы брюшины, а затем немного перемещает в сторону печень, чтобы получить доступ к желчному пузырю. Из органа вырезают протоки и сосуды. После извлечения желчного пузыря при необходимости может ставиться дренажная трубка на несколько суток. По завершении всех манипуляций накладываются швы.
Лапаротомия в современной хирургии постепенно вытесняется иными, гораздо более щадящими методиками, к коим относится лапароскопия. Лапароскопическая холецистэктомия выполняется через совсем небольшие проколы на передней брюшной стенке с применением особого оборудования – лапароскопа, представляющего собой тонкую трубку с видеокамерой. Так, хирург, проводящий операцию, не контактирует с тканями пациента (контакт происходит только с медицинскими инструментами), существенно снижаются риски развития послеоперационных инфекций.
Лапароскопическая холецистэктомия выполняется в несколько этапов.
- Общий наркоз – применение общего наркоза требуется для того, чтобы брюшные мышцы полностью расслабились. Так как одновременно происходит и расслабление мышц диафрагмы, выполняется интубация легких.
- Передняя брюшная стенка обрабатывается антисептическим раствором, после этого в ней производятся проколы, необходимые для введения лапароскопа и инструментов. Как правило, через один прокол можно ввести сразу несколько инструментов. Также в брюшную полость подается газ, чтобы приподнять стенки брюшины для облегчения хирургических манипуляций.
- Желчный пузырь отделяется от окружающих тканей и сращений, если таковые имеются.
- Хирург накладывает специальные клипсы на желчный проток и артерии, после чего иссекает их.
- Удаляемый орган отделяется от печени и достается из брюшной полости.
- У
- даляются хирургические инструменты и газ, а проколы аккуратно зашиваются.
Сегодня все большое распространение приобретает так называемая косметическая лапароскопия, при которой используются инструменты очень маленького диаметра, соответственно на коже после такой операции практически не остается видимых рубцов. Сам желчный пузырь извлекается через пупочное отверстие.
Еще одним активно развивающимся направлением в современной хирургии являются транслюминальные оперативные вмешательства, при которых все манипуляции производятся через естественные отверстия в теле человека – анальное отверстие, влагалище, ротовую полость. В отверстие вводится так называемый манипулятор, оснащенный сразу несколькими инструментами, на брюшной полости выполняется всего один небольшой прокол в районе пупка, необходимый для ввода видеокамеры. Доступ к желчному пузырю осуществляется через разрез в стенке органа (прямой кишки, влагалища), этим же путем производится его удаление.
Длительность операции вне зависимости от выбранного метода может составлять от получаса до полутора часов.
Чтобы послеоперационный период протекал легко и гладко, крайне важно, чтобы хирург, выполняющий операцию, уделил особое внимание тщательной перевязке пузырной артерии, обработке протока, перитонизации печеночного ложа и зашиванию раны, если вмешательство проводилось традиционным методом.
Стоит отметить, что существуют определенные противопоказания для удаления желчного пузыря. Так, операция не проводится людям с серьезными сердечно-сосудистыми патологиями, с заболеваниями крови, влияющими на свертываемость, при перитоните, инфекционных поражениях брюшной стенки, во время беременности.
Реабилитационный период
Сразу же после хирургического вмешательства пациента направляют в отделение реанимации, а затем в больничную палату. Если оперативное вмешательство было выполнено лапароскопическим методом, больного могут выписать в этот же день или после ночи, проведенной в стационаре. Открытая операция требует гораздо более длительного восстановления. Выписка будет возможна только тогда, когда больной окажется в состоянии сам передвигаться и принимать пищу.
Вне зависимости от того, каким конкретно способом была выполнена операция, для полного выздоровления пациенту всегда требуется грамотная реабилитация. Несоблюдение врачебных рекомендаций может привести к негативным последствиям.
Боли после удаления желчного пузыря считаются нормальным явлением в период восстановления. Как правило, их наличие обуславливается присутствием газа в брюшной полости. Для купирования болевых ощущений выписывают обезболивающие препараты. Также после операции может болеть место разреза. Обычно боль стихает и полностью проходит за одну-две недели. Также возможна тошнота, рвота, жидкий стул после приема пищи, выделение водянистой кровянистой жидкости из раны в течение первых суток после оперативного вмешательства.
Так как организму требуется время, чтобы адаптироваться и возместить функцию утраченного желчного пузыря, пациентам назначается соответствующая медикаментозная терапия, которая подбирается всегда индивидуально.
Для обеспечения должного ухода за послеоперационной раной, необходима ежедневная смена повязок, ее регулярное промывание. Принимать ванную, купаться в водоемах и бассейнах можно только тогда, когда разрешит лечащий врач.
Как правило, после холецистэктомии пациенты могут вернуться к своему режиму питания уже через пару дней, однако врачи рекомендуют в реабилитационном периоде придерживаться диеты с минимальным содержанием жирной и острой пищи. Так как желчь более не скапливается в желчном пузыре, необходимо придерживаться принципов дробного питания, употребляя пищу небольшими порциями несколько раз в день. Чтобы восстановление прошло как можно скорее, желательно побольше гулять на свежем воздухе, не поднимать тяжестей, а также избегать любой напряженной деятельности.
Через несколько недель после удаления желчного пузыря можно начать выполнять лечебную гимнастику. Рекомендуется регулярно делать комплекс упражнений, направленных на укрепление брюшной стенки. Одним из таких упражнений является всем известный «велосипед».
Следует подчеркнуть, что полный восстановительный период после перенесенной холецистэктомии может продолжаться порядка двенадцати месяцев. Именно столько времени требуется человеческому организму, чтобы окончательно приспособиться к отсутствию желчного пузыря.
Прогноз
При условии, что хирургическая операция была проведена в соответствии с нормами безопасности, прогноз после удаления желчного пузыря в большинстве случаев благоприятный. У пациентов отмечается облегчение дискомфорта и боли, которые ранее присутствовали из-за наличия конкрементов в органе. Как правило, люди, перенесшие холецистэктомию, не испытывают в дальнейшем проблем с пищеварением, хотя в ряде случаев отмечается диарея в восстановительном периоде.
Возможные последствия
Как и после любой хирургической операции, после холецистэктомии могут развиться некоторые осложнения. Риск их возникновения зависит от общего состояния больного и причин, приведших к оперативному удалению желчного пузыря. К наиболее неблагоприятным последствиям операции относится разрыв пузыря в ходе удаления и утечка желчи из него, кровотечение, тромбоз сосудов, инфицирование послеоперационного шва, травмирование соседних органов, пневмония панкреатит.
Срочно обратиться к врачу рекомендуется при лихорадке, покраснении, отеке раны и кровотечении из нее, нарушениях дыхания, пожелтении склер глаз и кожных покровов.


