Эрозивный гастрит полипы в желудке

Желудочный полип — необычный нарост ткани на слизистой желудка. В зависимости от типа, полипы могут появляться в пучках в определенных областях желудка. Местоположение полипов как раз помогает идентифицировать его тип.
Полипы желудка
Большинство полипов желудка не являются раковыми, но есть некоторые типы, которые имеют более высокий риск превратиться в рак.
Классификация полипов желудка
Полипы желудка обычно делятся на две категории:
— Неопухолевые (доброкачественные или не раковые);
— Опухолевые (больший риск развития рака). В этих категориях эпителиальные полипы являются наиболее распространенными полипами желудка. Эпителиальные полипы включают полипы полипептида, гиперпластические полипы и аденоматозные полипы.
Полипные железы — самый распространенный полип желудка. Они встречаются на дне или верхней части желудка. Когда они обнаруживаются во время эндоскопии, их обычно бывает несколько, и они кажутся маленькими, ровными плоскими шишками. Эти полипы редко развиваются в рак. Полипы с большой железой часто связаны с использованием ингибитора протонного насоса. В таких случаях врач может рекомендовать пациенту прекратить прием лекарства.
Гиперпластические полипы появляются в пучках и встречаются разбросанными по всему желудку. Кроме того, эти полипы также обнаруживаются вблизи язвы желудка. Гиперпластические полипы сильно связаны с нарушениями, которые раздражают желудок, такими как хронический гастрит, гастрит H.pylori и пернициозная анемия (организм не поглощает достаточное количество витамина B-12, что вызывает снижение количества красных клеток в крови). Если бактерии H. pylori присутствуют и успешно лечатся, то гиперпластические полипы у большинства пациентов будут заживать. Риск рака, связанный с гиперпластическими полипами, является незначительным, но они могут быть связаны с повышенным риском рака в слизистой желудка, особенно если пациент страдает хроническим гастритом.
Существует риск развития рака внутри слизистой желудка, а не самого полипа, поэтому врач может также взять множественные биопсии области, окружающей полип.
Аденоматозные полипы являются наиболее распространенным неопластическим полипом и находятся в полости желудка (около дна). Они, как правило, являются началом рака желудка. Они также могут предполагать повышенный риск развития рака в кишечнике или в других местах организма. Врачу необходимо будет выполнить дополнительные обследования, чтобы правильно диагностировать и лечить заболевание. Из-за повышенного риска развития рака все аденоматозные полипы должны быть удалены. Удаление обычно делается с помощью эндоскопа. Врач может порекомендовать операцию, если таких полипов много, и если рак начал распространяться.
Кто в зоне риска?
Полипы желудка встречаются у взрослых мужчин и женщин всех возрастов. Они становятся все более распространенными по мере того, как человек стареет, и особенно затрагивают тех, кто старше 65 лет. Некоторые типы полипов, такие как полипы с фунгицидной железой, обычно встречаются у женщин среднего возраста.
Основные причины возникновения полипов желудка
Была идентифицирована связь между Helicobacter pylori (H. pylori), бактериями и полипами желудка. H. pylori бактерии могут привести к инфекции, которая в течение многих лет может вызвать язву желудка.
Кроме того, люди, которые используют ингибиторы протонного насоса для лечения гастрита и кислотный рефлюкс (изжогу), подвергаются большему риску полипов желудка. Ингибиторы протонного насоса — это препараты, которые уменьшают выработку кислоты в желудке.
Основные симптомы развития полипов желудка
Полипы желудка обычно не вызывают симптомов. Их обычно обнаруживают, когда пациента обследуют на предмет другой проблемы с желудком (гастрит, язва)
Большие полипы могут вызывать внутреннее кровотечение или боль в животе. Если внутреннее кровотечение продолжается, у пациента может развиться анемия (с низким содержанием железа). Иногда полипы могут вызывать закупорку отверстия из желудка в кишечник.
Методы диагностики полипов желудка
Полипы желудка обычно обнаруживаются во время эндоскопии для обследования другой проблемы с желудком. Эндоскопия — это процедура, при которой эндоскоп, гибкая трубка с камерой на конце, вставляется в рот и дальше через пищевод в желудок, чтобы исследовать его.
Хотя подавляющее большинство полипов желудка (более 90%) не приводят к раку, некоторые типы полипов нуждаются в дальнейшем обследовании, чтобы убедиться, что в нем нет раковых клеток. Если обнаружена аномальная область, берут биопсию (образцы тканей), с помощью эндоскопа. Эти ткани затем исследуются в лаборатории для поиска раковых клеток.
Как лечить полипы?
При необходимости полипы желудка можно удалить с помощью эндоскопа. Во время эндоскопии биопсия одного или нескольких полипов будет взята для обследования, чтобы убедиться, что ткань не является раковой. Если полипы большие или отличаются от других полипов, их можно полностью удалить, пока эндоскоп находится в желудке. Если обнаружено несколько полипов, врач может рекомендовать операцию.
Кроме того, полипы могут быть признаком гастрита, который может потребовать дополнительной диагностики и лечения.
Как часто нужно обследоваться при полипах желудка?
В зависимости от типа полипа желудка врач может рекомендовать еще одну эндоскопию в течение одного года для поиска новых полипов. Для пациентов, у которых были раковые полипы, последующая эндоскопия должна проводиться каждые шесть месяцев в течение первых трех лет.
Если у пациента есть семейный анамнез рака желудка, врач может рекомендовать пациенту проходить регулярную эндоскопию (каждые один-два года).
Для пациентов моложе 40, у которых есть несколько полипов, врач может также назначить дополнительное обследование в толстой кишке, в дополнение к желудку.
Как видим, от возникновения полипов в желудке не застрахован никто. Поэтому необходимо прислушиваться к своему организму и периодически раз в 3-4 года делать ФГДС (эндоскопия).
Дорогие читатели, если информация в статье оказалась для вас полезной, ставьте лайк и подписывайтесь на наш канал! Гарантирую, вы не пожалеете!
Нередко к гастроэнтерологу обращаются пациенты, у которых при эндоскопическом исследовании — эзофагогастродуоденоскопии (ЭГДС) желудка, проводимой по поводу или хронического гастрита, или болей в верхней половине живота, или с профилактической целью, выявляются полипы желудка — доброкачественные новообразования. Это тревожит больного. Задается вопрос: «Полип — это рак желудка?»
Полип представляет собой разрастание слизистой оболочки желудка. Его возможность трансформации в рак желудка зависит от гистологических, т.е. морфологических особенностей каждого полипа, изученных под микроскопом. Поэтому при обнаружении полипа или множества полипов при ЭГДС должна быть взята биопсия.
Виды полипов
Полипы желудка различают по гистологическим признакам. Гиперпластические полипы, вследствие разрастания (гиперплазии), отека поверхностного эпителия желудка, встречаются в 70-90 % всех полипов желудка. Часто встречаются множественные полипы. Полипы могут быть на тонкой ножке или широком основании. Риск злокачественного перерождения низок и составляет 0,6-4,5%.
Аденоматозные полипы — истинные полипы из железистого эпителия слизистой желудка. Они составляют 10-20% диагностированных полипов. Риск озлокачествления аденоматозных полипов высок, по различным сведениям от 5 до 75%, и зависит от размеров полипа. Крайне высокий риск злокачественного перерождения имеют полипы более 2 см.
Таким образом, риск злокачественного перерождения полипов выше при аденоматозных полипах, чем гиперпластических. Риск увеличивается с возрастом.
Существует ли связь хронического гастрита и возникновения полипов
Как правило, аденоматозные и гиперпластические полипы желудка возникают на фоне хронического гастрита. Они часто являются поздним проявлением хеликобактерной инфекции или хронического гастрита А (при В12 –дефицитной анемии, пернициозной анемии). Чтобы уточнить наличие и тяжесть хронического гастрита, необходимо выполнить множественные биопсии слизистой оболочки желудка. Следует обращать внимание на перестройку слизистой желудка и появление кишечной метаплазии. Диагноз гастрита – морфологический диагноз. Если обнаруживается инфекция H.pylori, следует провести антибактериальное лечение.
Что следует делать при обнаружении полипов
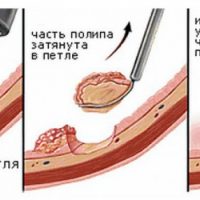 При обнаружении доброкачественных новообразований желудка (полипов) показано их удаление. Эпителиальные полипы размерами 3-5 мм полностью удаляются при биопсии, которая становится и диагностической, и лечебной процедурой. Полипы на ножке и на широком основании удаляются специальной петлей, большие полипы удаляются хирургическим путем. Все удаленные ткани подвергаются гистологическому исследованию.
При обнаружении доброкачественных новообразований желудка (полипов) показано их удаление. Эпителиальные полипы размерами 3-5 мм полностью удаляются при биопсии, которая становится и диагностической, и лечебной процедурой. Полипы на ножке и на широком основании удаляются специальной петлей, большие полипы удаляются хирургическим путем. Все удаленные ткани подвергаются гистологическому исследованию.
Окончательный диагноз доброкачественного образования в желудке (полипа) возможен после проведения эндоскопического обследования, биопсии и после морфологического исследования биоптата.
Как проявляются клинически полипы желудка
Около 50% полипов желудка протекают бессимптомно. Иногда могут проявляться болями в животе или желудочно-кишечными кровотечениями.
Удаление полипов при эндоскопическом исследовании достаточно безопасно и хорошо переносится пациентом. При удалении большого полипа на широком основании образуется повреждение слизистой, и для ускорения процесса заживления назначается короткий курс противоязвенной терапии (антисекреторные препараты, сукральфат).
Какие обследования необходимо пройти при выявлении полипа
При желудочных проблемах необходимо знать очень важные характеристики желудка:
- кислотность желудочного сока,
- уровень гормона гастрин-17,
- антитела к хеликобактер пилори.
Эти исследования возможно провести по анализу крови – гастропанели, клиническому анализу крови и уровню витамина В12 в крови.
Нужно ли наблюдать пациентов с полипами желудка
Если у пациента с выявленными полипами проведена правильная диагностика и установлена гиперпластическая форма полипа, то наблюдение не требуется. После удаления больших полипов на широком основании, представляющих аденоматозный полип, ЭГДГ повторяют через 3 месяца и через год. Если рецидива полипа нет, то ЭГДГ проводят по программе диспансеризации или «по требованию».
Содержание:
- Причины
- Виды заболевания
- Симптомы и признаки эрозии
- В чем опасность?
- Диагностирование
- Медикаментозное лечение
- Лечебное питание и образ жизни
- Народные средства лечения
- Профилактические меры
Эрозия желудка – дефект (поражение) поверхностного слоя слизистой оболочки, не достигающий мышечной пластины желудка, способный заживать без формирования соединительнотканного рубца.
Заболевание с развитием эрозий носит название эрозивный гастрит.
Внешне эрозия выглядит как язва 0,3-15 мм. диаметром, округлой или неправильной формы, может локализоваться в любом отделе желудка. Некоторые врачи считают эрозию предъязвенной болезнью, другие – самостоятельной нозологической формой.
На деле, эрозивные дефекты могут сочетаться с язвенными, особенно – при локализации в двенадцатиперстной кишке.
Эпидемиология
Эрозия диагностируется у 15% пациентов с гастроэнтерологическими заболеваниями, преимущественно, у людей старше 30 лет. Среди пожилых пациентов частота возникновения эрозий желудка в 2 раза выше, чем у молодых. У детей появление подобных дефектов – редкое явление.
Патогенез

Механизм развития заболевания изучен недостаточно. Предположительно, клетки слизистой оболочки желудка по мере влияния различных факторов испытывают кислородное «голодание». В результате развивается ишемия некоторых участков стенки желудка, что провоцирует нарушение проницаемости клеточных мембран.
Устремление к патологическому очагу частиц иммунной системы и лейкоцитов, усиленная выработка соляной кислоты, пепсина, генетическая предрасположенность к высокой сенсибилизации организма в комплексе приводят к развитию аутоиммунных процессов с образованием дефектных клеток и хронизации явлений.
Причины появления эрозий
По одной из теорий, основной причиной эрозий становится жизнедеятельность бактерий Helicobacter pylori в желудке. Это доказывается присутствием антител к инфекции в крови более чем у 90% выявленных больных.
Эрозивный гастрит может развиваться при участии таких факторов, как:
- Ожоги слизистой желудка, интоксикации, отравления парами химических веществ.
- Операции на органах ЖКТ, сердце, трансплантация органов, любые полостные вмешательства.
- Шоковые состояния, сильные потрясения, длительные стрессы и депрессии.
- Долговременный прием НПВП, кортикостероидов, антиаритмических средств.
- Прием грубой, недостаточно пережеванной, острой, излишне горячей пищи.
- Алкоголизм, курение.
- Заброс желчи в полость желудка.
- Повышение кислотности желудочного сока с одновременным снижением резистентности слизистой.
Иногда эрозивные дефекты в желудке появляются одновременно с доброкачественными и злокачественными опухолями, воспалительными болезнями кишечника, печени, легких, при заболеваниях крови и сердца.
Такие заболевания, как тромбозы или застои крови в портальной вене, часто сопровождаются эрозивным гастритом. Грыжа пищеводного отверстия диафрагмы также может осложняться геморрагическими эрозиями, локализующимися вблизи нее.
Виды заболевания
Эрозия слизистой желудка может существовать в следующих формах:
- Острая эрозия. Чаще всего локализуется на дне или теле желудка. Характеризуется отсутствием эпителиального слоя, слабо инфильтрирована лимфоцитами, имеет небольшие отложения фибрина на дне.
- Хроническая эрозия. В большинстве случаев представлена эрозией антрального отдела желудка, состоит из грануляционной ткани. На дне такого дефекта расширяются капилляры, наблюдается дистрофия желудочных желез, а по краям происходит наслоение гиперпластического эпителия.
В зависимости от количества эрозии стенок желудка могут быть:
- одиночными (общее число -1-3, расположены в разных отделах желудка);
- множественными (более 3-х в одном отделе).
По патоморфологическим признакам выделяют такие типы эрозий желудка:
- Геморрагические. Могут быть глубокими и поверхностными, сверху покрываются кровяным налетом, вокруг имеют бледную отечную оболочку.
- Плоские (поверхностные). У эрозий – чистое или выстланное белым налетом дно, невысокие края, гиперемированная слизистая вокруг дефекта в форме отечного ободка.
- Гиперпластические воспалительные, или полные эрозии. Внешне напоминают полипы, локализуются на вершине складок желудка, умеренно отечные.
Симптомы и признаки эрозии

Расположение эрозий в желудке разнообразно, поэтому их клиника часто различается типом и областью локализации болевых и прочих ощущений.
Эрозии антрального отдела приводят к дискомфорту в области центра живота, дефекты тела желудка – к болям в левом подреберье.
Симптомокомплекс заболевания включает геморрагические и язвенноподобные признаки.
Язвенноподобные симптомы эрозии появляются при любой стадии развития дефекта:
- болевые ощущения после приема пищи;
- иногда – боли на «голодный желудок»;
- частая изжога;
- тошнота, отрыгивание воздухом.
Геморрагические симптомы (встречаются у 1/5 пациентов, страдающих эрозиями желудка):
- темный стул по причине кровотечений из дефекта;
- редко – рвота с кровью;
- падение гемоглобина, анемия;
- слабость, низкая работоспособность.
Как правило, острая форма эрозивного гастрита оканчивается быстрой (5-15 дней) эпителизацией эрозий. После заживания их на слизистой желудка не остается каких-либо диагностируемых следов.
Гиперпластические эрозии чаще переходят в хроническое течение и могут существовать по нескольку лет, а затем исчезают. Некоторые эрозии такого типа существуют очень длительно, рецидивируя по мере влияния раздражающих факторов, часто обостряясь и подживая.
Последствия и осложнения для человека
Основная опасность эрозий — бессимптомные (скрытые) кровотечения, которые постепенно «подтачивают» здоровье человека вследствие снижения гемоглобина в крови и развития анемии.
Крупные геморрагические эрозии могут привести к сильному кровотечению, которое проявляется острым состоянием – коричневой рвотой, диареей с кровью. Подобное ухудшение самочувствия человека требует немедленного вызова «скорой»!
Риск перехода эрозий в злокачественные опухоли спорен. Как показывает практика наблюдений, малигнизация язв или эрозий довольно редка; в большинстве случаев обнаружение раковой опухоли желудка свидетельствует о первичном злокачественном процессе. Напротив, визуализация длительно неэпителизующихся эрозивных дефектов, особенно, в пожилом возрасте, является поводом для тщательного обследования толстого кишечника, поджелудочной железы и печени по причине вторичности некоторых язв, «дополнения» ими клиники основного заболевания.
Гиперпластические воспалительные эрозии при длительном развитии могут становиться пусковым механизмом для разрастания полипов, требующих хирургического удаления. Еще одно неприятное «свойство» эрозий – их частое сочетание с рефлюкс-эзофагитом, грыжами желудка, атрофическим гастритом, а также, при усугублении состояния слизистой – переход в язву.
Диагностика
Основной метод обнаружения эрозий, определения их разновидности и локализации, а также исключения злокачественности процесса – гастрофагодуоденоскопия с прицельной биопсией. Нередко этому типу исследования предшествует анализ кала на скрытую кровь, выявление анемии в общеклинических анализах, при этом не отмечаются видимые деформации или опухоли при рентгенографическом исследовании желудка.
У пожилых пациентов, а также при долгом не заживании доброкачественной эрозии, увеличении ее в размерах в обязательном порядке выполняется колоноскопия толстой кишки, УЗИ или МРТ органов брюшной полости.
Дифференциальный диагноз ставится с язвой желудка, раковыми новообразованиями, лимфоматозом, гиперпластическими полипами слизистой оболочки.
К какому врачу обратиться за помощью?
При болях в желудке, области живота, изжоге, отрыжке следует пойти на консультацию к гастроэнтерологу.
Медикаментозное лечение
Терапия эрозивного гастрита схожа с лечением язвы желудка, является комплексной и направлена на предупреждение кровотечений, быстрейшее заживление эрозии, снижение болевого синдрома у пациента. Примерная программа медикаментозного лечения:
- Антацидные средства (алмагель, кальция карбонат, окись магния, гевискон, маалокс).
- Обволакивающие лекарства (препараты гидроокиси алюминия, белой глины, висмута, а также семя льна).
- Препараты для заживления эрозий и блокаторы гистаминов (омепразол, гастрозол, омез, метронидазол, гастрозепин, циметидин, ранитидин).
- Таблетки-холинолитики (противоязвенные средства) – атропин, скополамин.
- Длительно – гастропротекторы (сайтотек, гелусил, сималдрат).
При наличии диагностированного кровотечения больного госпитализируют, желудок промывают ледяной водой. Далее лечение проводится в хирургическом отделении. По мере необходимости вводится кровь или плазма. Внутривенно выполняются инъекции гемостатических средств (фибриногена, аминокапроновой кислоты), внутримышечно – викасола, диноцина или других кровоостанавливающих препаратов. После прекращения кровотечения назначают лекарства: квамател, пепсидин.
Современными способами терапии геморрагических и кровоточащих эрозий, а также гиперпластических эрозий с риском формирования полипов является их лазерная коагуляция, радиоволновое прижигание или электрокоагуляция.
В тяжелых случаях может понадобиться эндоскопическое или даже полостное хирургическое вмешательство по устранению части желудка.
Критериями выздоровления считаются отсутствие симптомов эрозийных дефектов, улучшение состояния человека, а также визуализируемая эпителизация, уменьшение отека и гиперемии (при контрольном ФГДС через каждые 1-1,5 мес.).
Лечебное питание и образ жизни
Продолжая курить и принимать алкоголь, вылечить эрозивный гастрит будет намного сложнее. Здоровый образ жизни, полноценный сон и ограничение влияния негативных эмоций – залог успешного и быстрого избавления от болезни.
Правильное питание, а также специальная диета в терапии эрозий желудка занимают центральное место. Во многих случаях медикаментозные средства не так важны, как соблюдение всех рекомендаций по щадящему режиму готовки и потребления пищи.
В первую очередь, из меню исключается:
- вся грубая пища;
- овощи с жесткой, волокнистой клетчаткой;
- алкоголь, крепкий чай, кофе, газировка;
- черный хлеб;
- цитрусовые фрукты, соки из них;
- жирное мясо, молоко, сыр;
- любые жареные блюда;
- острые специи, копченая еда, уксус.
Вся остальная пища разрешена к потреблению. Особенно полезны витаминные овощи, фрукты, цельнозерновые каши, молочные продукты, рыба. Ни в коем случае нельзя есть пищу горячей или ледяной, а также глотать, плохо разжевав ее. Желательно кушать в одно и то же время суток, как минимум – 4-5 раз ежедневно.
При обострении эрозии потребляется только обволакивающая пища, протертая (отварная, паровая) или жидкая (супы со слизистыми крупами, пюре картофельное, паровые тефтели, кисели, некислая ряженка, кефир и т.д.).
Народное лечение

Помимо консервативного лечения существуют действенные народные методы терапии эрозий. Все же, взаимозаменяемость традиционных средств нетрадиционными не допускается: во избежание осложнений народные рецепты применяются параллельно основному лечению:
- Каждое утро до еды нужно кушать по 1 ложке меда. Такой способ помогает эрозии быстро эпителизироваться и исчезнуть безвозвратно.
- Из фитопрепаратов полезно пить настои цветков ромашки, календулы, травы бессмертника – по отдельности или смешав в виде сбора. Норма приготовления – 1 ложка сырья – 200 мл. кипятка.
- Одно из самых эффективных средств против эрозий желудка – облепиховое масло. Его принимают за 30 мин. до еды по 1 ложке. Рекомендуется покупать только натуральное масло первого холодного отжима, а не настой ягод облепихи на других растительных маслах.
- Обволакивающим, противовоспалительным и заживляющим действием обладает такое средство: залить кипятком (400 мл.) 2 ложки травы подорожника, оставить на 30 минут. Затем всыпать в настой 1 ложку семени льна, дать постоять еще 1 час. Выпить за день, поделив на несколько приемов.
- Еще одно результативное народное средство – прополис. Он прекрасно заживляет эрозии, ранки и язвы на слизистой желудка. Для лечения используется аптечная спиртовая настойка прополиса (10%). За полчаса до завтрака и ужина нужно накапать 30 капель настойки в стакан молока, выпить. Курс терапии – 21 день.
Профилактика
Меры профилактики схожи с таковыми при любом гастроэнтерологическом заболевании: здоровый образ жизни без курения и принятия спиртных напитков, правильное питание, лечение инфекционных, воспалительных и любых хронических болезней, по возможности – снижение пагубного влияния стресса (самоконтроль, прием специальных препаратов, седативных трав, релаксация, полноценный сон).
Важнейший пункт профилактики – исключение пагубного влияния лекарств на ЖКТ (одновременный прием гастропротекторов, подбор щадящих препаратов).


