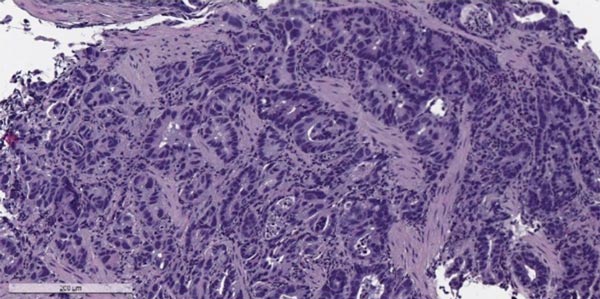
Эндоскопический скрининг рака желудка

«Единственной возможностью успешного лечения рака является выявление его на ранней стадии. Для этого необходимо проведение скрининга рака органов пищеварения с использованием самой современной эндоскопической техники»
проф. Нечипай А.М.
В каких случаях человеку нужно пройти гастроскопию?
«Если назначил врач. Если появились боли в желудке, изжога, другие признаки заболеваний», — примерно так многие ответят на этот вопрос. Но иногда, даже если симптомы появились недавно, бывает уже поздно.
Рак желудка, как и многие злокачественные опухоли, на ранних стадиях не проявляется никакими симптомами. Человека ничего не беспокоит, и он уверен, что здоров. Естественно, за помощью в больницу он не обращается. А ведь именно в это время лечение могло бы быть наиболее эффективным.
Зачастую, когда человека начинает что-то беспокоить, он обращается к врачу и проходит обследование, оказывается, что опухоль уже начала прорастать в соседние органы или дала метастазы. Это ухудшает прогноз.
Какова реальная ситуация в настоящее время? Наиболее красноречиво об этом расскажут цифры:
- Во время диагностики лишь у 1 из 100 больных выявляют рак желудка на I стадии. А ведь прогнозы в это время наиболее благоприятны: в течение 5 лет выживают 8 больных из 10.
- Еще у 6 из 100 обследованных людей с раком желудка выявляют II стадию. В течение 5 лет выживают 5 пациентов из 10.
- У 14–15 человек из тех же ста обнаруживают III стадию опухоли. В течение 5 лет выживает лишь 2–4 пациента из 10.
- У оставшихся 80 из 100 больных обнаруживается рак желудка IV стадии. И если такой больной проживет хотя бы 2 года с момента установления диагноза — результат считается хорошим.
Что такое скрининг?
Скрининг — это исследование, во время которого обследуют всех людей из определенной группы, несмотря на то, что у них отличное самочувствие, и они считают себя абсолютно здоровыми. Иными словами, скрининг — это профилактическое обследование. Оно помогает выявить болезни на ранних стадиях, начать своевременное лечение. А при онкологических и других опасных заболеваниях — спасти жизни многим людям.
Гастроскопия — процедура, которая занимает, как правило, 15 минут. Она не требует специальной подготовки (если не считать того, что с утра в день исследования нельзя есть и пить) и госпитализации в стационар. При этом гастроскопия имеет неоценимое значение в диагностике ранних стадий рака и предраковых состояний желудка.
Почему стоит пройти гастроскопию?
Показательным является пример Японии — страны, в которой в 1963 году был введен массовый скрининг рака желудка. В Европе и США сейчас 80% пациентов поступают на лечение с раком желудка на IV стадии, и лишь 5%-10% — на ранних стадиях. В Японии у 50% больных опухоль находится на ранних стадиях. Кроме того, в Японии средняя пятилетняя выживаемость пациентов с раком желудка составляет 53% — это один из самых высоких показателей в мире (во многих других странах — 20%-30%).
В онкологии скрининговые эндоскопические исследования проводятся главным образом для выявления ранних стадий рака и предопухолевых состояний верхнего отдела пищеварительной системы (пищевод, желудок и двенадцатиперстная кишка — эзофагогастродуоденоскопия), толстого кишечника (колоноскопия). Взрослым людям, особенно старшего возраста, эти исследования рекомендуется проходить раз в год.
В Европейской клинике гастроскопию и колоноскопию можно пройти по отдельности или в составе комплексного профилактического обследования Cancer-check, которое также включает анализы крови, рентген, КТ, УЗИ, дерматоскопию, функциональные, цитологические и генетические исследования.
Запись
на консультацию
круглосуточно
Вопрос, вынесенный в заголовок, не совсем корректен. Правильнее было бы рассматривать по-отдельности методы, позволяющие выявить рак желудка во время профилактического (скринингового) обследования, и методы диагностики, которые смогут подтвердить рак желудка и дать врачам больше информации о конкретной опухоли, в т.ч. о возможных ее уязвимостях перед определенным методом лечения. Так и поступим…
Рак желудка: что нужно знать о ранней диагностике, и какая диагностика поможет сделать лечение более эффективным и менее травматичным
Диагностируем рак желудка в рамках онкоскрининга
Скрининговые исследования — важная составляющая раннего выявления рака любого типа. Скрининг — регулярное прохождение здоровым человеком ряда диагностических процедур, как правило, не связанных с потенциально вредным воздействием методов диагностики на организм. Отрицательный результат с высокой долей вероятности говорит об отсутствии у человека онкологического заболевания в данной локализации (расположенной в конкретной анатомической зоне либо органе).
Скрининг рака желудка проводится с целью раннего выявления возможных новообразований на слизистой желудка. Задача профилактической диагностики непроста. Доступ к визуальному осмотру затруднен по объективным причинам, а два наиболее нейтральных метода диагностики — МРТ (магнитно-резонансная томография) и традиционное УЗИ (ультразвуковое исследование), — не предоставляют необходимой информации, т.к. полый орган с тонкими стенками не генерирует “ответа” необходимого уровня, который можно было бы визуализировать.
Таким образом, достоверными методами ранней диагностики, которые могут определить рак желудка на ранней стадии, являются визуальное обследование посредством вводимого в желудок через рот/пищевод оптического прибора и рентгенография желудка с контрастным веществом.
Что такое “гастроскопия”?
Перед тем, как привести распространенные в медицинской практике термины, следует остановиться на небольшом историческом аспекте, влияющим на неоднозначность трактовки назначений врача. “Гастроскопия”, согласно перевода с греческого, означает “осмотр” желудка. Изначально, методом такого “осмотра” была рентгенография. По мере изобретения и создания технологий, позволивших в настоящем смысле заглянуть внутрь желудка человека, большую популярность получил визуальный осмотр, во время которого применяется оптический прибор. И “гастроскопия” в современных условиях означает принципиально разные методы обследования желудка. Это следует учесть в общении с Вашим врачом, исключив различные толкования назначений.
Рентген желудка
Метод рентгенографии позволяет получить “фотографию” непрозрачных объектов, затрудняющих прохождение рентгеновского излучения. Однако желудок — полый тонкостенный орган, что же покажет снимок? Ответ прост: рентген желудка проводится для выявления различной степени накопления рентген-контрастного вещества (как правило, используются относительно нейтральные соли бария) внутренней поверхностью здорового желудка и возможными новообразованиями на ней. Но скрининг рака желудка на основе этого метода имеет существенный недостаток — лучевую нагрузку на организм (т.к. выполняется не один, а серия снимков, показывающих динамику прохождения рентген-контраста по ЖКТ). Поэтому включение рентгенографии в скрининг рака желудка целесообразно лишь у пациентов в группе риска. Массово рентген желудка среди здорового населения проводится только в Японии, что объясняется повышенной статистикой заболеваемости раком желудка в этой стране.
Эндоскопическая диагностика
С точки зрения воздействия на организм потенциально более безопасным является визуальный осмотр внутренней поверхности желудка. К тому же он лишен такого недостатка, как зависимость видимости новообразования от выбранной проекции рентгеновских снимков органа.
Однако, при всем развитии технологий медицинской техники, препятствием становится “человеческий фактор” — рефлекторные и психологические причины, значительно усложняющие введение эндоскопического инструмента через рот в полость желудка. Обеспечить беспрепятственное обследование в большинстве случаев позволяет сочетание мягкой местной анестезии и седативных средств.
Видеоэндоскопическое обследование желудка может иметь различные названия, зависящие от целевой зоны обследования и от особенностей применяемой техники:
- гастроскопия
- гастродуоденоскопия
- фиброгастродуоденоскопия
- фиброэзофагогастродуоденоскопия (ФЭГДС)
- видеоэзофагогастродуоденоскопия (ВЭГДС)
Если гастроскопия выполняется в специализированном онкоцентре, использующем современное оборудование (например, в Онкологической клинике МИБС в Санкт-Петербурге), существует возможность выполнить в рамках одной процедуры биопсию подозрительных участков слизистой желудка или выявленных новообразований.
Эндоскопическое УЗИ желудка (ультрасонография)
Набирает популярность совмещенная эндоскопическая диагностика, во время которой проводится как визуальная гастроскопия, так и ультразвуковое исследование (УЗИ) желудка.
Отличие эндоскопического УЗИ (ЭндоУЗИ) от традиционного ультразвукового исследования в размещении датчика непосредственно на эндоскопе, т.е. изнутри желудка. Таким образом врач получает более полную картину состояния органа с разрешающей способностью в 1 мм.
ЭндоУЗИ позволяет исследовать не только внутреннюю поверхность желудка, но и все его слои, т.е. диагностировать рак желудка, если у пациента имеются подслизистые новообразования, не видимые с поверхности.
Минусом является большая толщина эхоэндоскопа, в сравнении с современными эндоскопами для ФЭГДС, что еще больше ограничивает применение эхоэндоскопии в программах скрининга рака желудка.
Как видно из приведенного выше описания возможностей современной диагностики, рак желудка довольно сложно выявить с помощью массового скрининга. Поэтому важно учесть индивидуальные факторы риска рака желудка, принимая решение о включении / не включении гастроскопии в персональную программу онкоскрининга. А если человек наблюдает у себя симптомы рака желудка, своевременно пройдя диагностику он может спасти свою жизнь.
Диагностика, обеспечивающая лечение рака желудка
Несмотря на большую важность этого раздела для тех, кто в поисках квалифицированной медицинской помощи пришел на страницу по запросу “Рак желудка”, объем текста о методах диагностики, призванных установить наличие, размеры, расположение и распространенность рака желудка, будет значительно меньшим, чем часть о скрининге.
Связано это не с меньшим количеством доступных методов, которыми можно диагностировать рак желудка, а с их универсальностью. Гастроскопия в любом из ее видов (и ФЭГДС, и рентген желудка, и ЭндоУЗИ) является точным источником достоверной информации, на основании которой онколог поставит диагноз “рак желудка”, а междисциплинарный консилиум специалистов — разработает максимально эффективную тактику лечения.
Но между двумя этими этапами необходимо провести верификацию диагноза, т.е. убедиться в том, что новообразование состоит из злокачественных клеток. Единственный способ — взять образец ткани подозрительной части желудка (биопсия) во время эндоскопической гастроскопии и провести морфологическое исследование.
Если биопсия подтвердила рак желудка, целесообразно проведение иммуногистохимического исследования (ИГХ), которое призвано выявить потенциальную уязвимость конкретной опухоли к одному из современных таргетных препаратов. Если иммуногистохимия дает положительный ответ, тактика лечения будет иной, в том числе возможно лечение рака желудка без операции.
Но сначала — диагностика!
Пройти качественную диагностику, выполнить “пересмотр стекол” для получения “второго мнения” о типе клеток опухоли, а, при необходимости, безотлагательно начать и провести квалифицированное лечение рака желудка, Вы можете в Онкологической клинике МИБС в Санкт-Петербурге. Звоните сейчас, или закажите обратный звонок!

В настоящее время существует множество методов обследования желудочно-кишечного тракта (ЖКТ) и зачастую с целью диагностического поиска необходимо выполнение эндоскопических процедур. Даже при наличии показаний не каждый может решиться на выполнение гастро- или колоноскопии, а некоторым пациентам противопоказано проведение наркоза или медицинской седации. В таких ситуациях мы обращаемся за помощью к капсульной эндоскопии, которая за последние годы существенно усовершенствовалась и по ряду характеристик стала превосходить рутинные эндоскопические методы исследования. О том, какие способы скрининга и диагностики заболеваний ЖКТ существуют и каких успехов достигли эндоскопические методы исследования, расскажет врач-гастроэнтеролог, доктор медицинских наук, профессор Петр Леонидович Щербаков.
— Существует мнение, что онкология молодеет, в том числе это относится и к злокачественным заболеваниям ЖКТ. Так ли это?
— Эту проблему условно можно разделить на две большие части. С одной стороны, в связи с урбанизацией мы встречаемся с наличием большего количества канцерогенов, нежели 30–40 лет назад: пищевые добавки, полимеры, пластики, выхлопы автомобилей — всё это факторы, негативно влияющие на состояние здоровья. Существует тенденция к увеличению числа генетически-детерминированных заболеваний, например многие орфанные патологии стали встречаться чаще. Накапливаются генетические ошибки. Молодеют злокачественные заболевания где-то в среднем на 8–10 лет за поколение. С другой стороны, увеличение числа выявленных злокачественных новообразований связано и с улучшением диагностики. Говоря о диагностике с помощью эндоскопической техники, то нужно учитывать, что в 80–90-х годах и даже в конце XX века эндоскописты работали с оптической аппаратурой и осматривали слизистую оболочку верхних отделов ЖКТ или толстой кишки через эндоскоп глазами. Освещение было монополярное и смотрели одним глазом. Конечно, диагностика и выявление любых патологий были затруднены.
Сейчас появилась новая техника с увеличением более чем в 150 раз, так называемая zoom-эндоскопия, когда качественное изображение передаётся на экран монитора в режиме 4К или High Definition. Применение дополнительных методик, таких как виртуальное окрашивание с использованием узкоспектрального освещения или витальное окрашивание с различными красителями, позволяет выявить определённые нюансы, изменения структуры слизистой оболочки на уровне нескольких клеток (доли миллиметра). А современная техника эндоскопии, такая как конфокальная микроскопия, вообще может определять патологию на уровне клетки. Такое качество оборудования позволило вывести диагностические процедуры на совершенно другой уровень. И так не только в России, то же самое мы можем видеть на примере Японии.
Не секрет, что многие болезни выявляются уже на поздних стадиях, когда идёт малигнизация всего организма и часто даже не представляется возможным определить локализацию первичной опухоли. К сожалению, грамотность населения с обязательной диспансеризацией на ранних стадиях в молодом возрасте пока не достигла желаемых результатов, однако в последнее время всё же предприятия стараются вводить специальные дни диспансеризации, оплачивают их сотрудникам, что также влияет на раннюю выявляемость злокачественных заболеваний, в том числе желудочно-кишечного тракта.
— Расскажите, пожалуйста, что означает скрининг и диагностика заболеваний и в чём между ними разница?
— Скрининг — это один из видов ранней диагностики. По эффективности скрининговые методы могут быть более чувствительны или менее, но это является одним из первых звеньев диагностики заболеваний. Скрининговая методика позволяет выявить только тех, кто в данном случае имеет какое-либо заболевание, и уже именно этим пациентам проводится углублённая диагностика с помощью специальных высокотехнологичных методов исследования.

— Когда необходимо задуматься о скрининге заболеваний верхних и нижних отделов ЖКТ?
— Наиболее опасные и часто встречающиеся злокачественные патологии верхних отделов ЖКТ — это рак желудка и рак пищевода, который возникает значительно реже. Считается, что рак желудка в определённом проценте случаев связан с инфекцией Helicobacter pylori. Если проследить патогенез и хронометраж развития злокачественного заболевания под воздействием этого микроорганизма, то заселение, инфицирование хеликобактериями происходит приблизительно у всех людей в раннем возрасте, в 8–10 лет, а далее уже развитие патологии зависит от агрессивности штаммов бактерии и чувствительности самого макроорганизма.
Злокачественный процесс возникает на месте развивающейся атрофии слизистой оболочки желудка, к которой и приводит воздействие Helicobacter pylori. Бактерии нарушают процесс естественной, запланированной гибели клетки (апоптоза), которые с ошибкой активно делятся и образуется опухоль, называемая MALT-лимфомой.
Приблизительно срок развития опухолевого процесса от момента инфицирования до атрофии слизистой оболочки желудка занимает около 20 лет. Поэтому 30–38 лет — это наиболее оптимальный возраст для того, чтобы проводить скрининговые исследования на предмет начальных признаков перерождения в слизистой оболочке желудка с дальнейшим её преобразованием в злокачественную опухоль.
По данным различных исследований, рак пищевода встречается в возрасте приблизительно 40 лет и старше, что зависит также от разных профессиональных аспектов, вредных привычек.
Что касается поражений и новообразований толстой кишки, долгое время по европейским и японским стандартам считалось, что необходимо обязательно проводить первую колоноскопию в возрасте хотя бы 45 лет и далее, если ничего не определяется у данного конкретного индивидуума, повторить эту процедуру через 5 лет. Если же был обнаружен какой-либо полип, то повторять колоноскопию необходимо ежегодно. При обнаружении перерождённых образований частота исследований, конечно, увеличивается.
— Какие заболевания кишечника опасны и наиболее распространены в молодом, среднем и пожилом возрасте?
— В молодом возрасте организм очень активен, у него много запасов и сил для включения компенсаторных механизмов в ответ на различные раздражающие факторы. Например, если в желудке появляется какой-либо раздражающий фактор, то в защитных целях начинает активно выделяться соляная кислота. Она попадает в двенадцатиперстную кишку, где среда обычно щелочная. В луковице двенадцатиперстной кишки среда закисляется, и там, где она не должна быть кислой, появляются участки перерождения слизистой оболочки кишки в эпителий желудочный. Однако он получается несовершенным и достаточно чувствительным и быстро повреждается. Именно поэтому для молодого возраста (20–25 лет) характерно язвообразование двенадцатиперстной кишки. Это болезнь молодых.
Опять же, избыточное количество кислоты, активная работа, неправильный режим питания и образ жизни вызывают нарушение перистальтики ЖКТ. Возникают антиперистальтические движения в желудке, кислота забрасывается в пищевод. Человек начинает жаловаться на изжогу, возникает гастроэзофагеальная рефлюксная болезнь, и слизистая оболочка перерождается. Появляется сначала воспаление, ожог соляной кислотой или ещё более серьёзный ожог совместно с желчными кислотами. Затем также происходит перерождение и образуются сначала эрозии, затем так называемый процесс развития пищевода Барретта и рака пищевода. Это механизм более характерный для молодого возраста.
У старшего возрастного поколения происходит процесс постепенной атрофии слизистой оболочки, в особенности под воздействием различных нестероидных противовоспалительных препаратов. Для этого возраста более характерны эрозивные и язвенные болезни желудка и различных его отделов.
С кишечником сложнее. Если есть определённая генетическая предрасположенность, то заболевания появляются и в более раннем возрасте. Например, образование полипов может произойти и в 30 лет. Но основной период, конечно, после 45–50 лет, когда количество этих полипов может увеличиваться.
— Как обычно диагностируются заболевания ЖКТ?
— Существуют, конечно, различные методы. Если у человека уже имеется болевой синдром и он приходит к врачу-гастроэнтерологу, тогда требуется широкая диагностика, включающая УЗИ, эндоскопические методы исследования, различные лучевые способы диагностики (компьютерная томография, МРТ), которые позволяют не только определить патологию внутри полого органа, но и состояние лимфатической системы вокруг него. Существует другая ситуация, когда человек ни на что не жалуется и поступает в клинику уже с желудочным кровотечением или же при случайном эндокопическом исследовании обнаруживается какая-либо патология.
Полипы толстой кишки, как правило, тоже до момента изъязвления или перерождения себя никак не проявляют и являются эндоскопической находкой. Именно поэтому нужно как можно раньше начинать делать регулярные эндоскопические исследования. Более того, если в семье есть родственники, у которых имеются новообразования желудочно-кишечного тракта, то таким пациентам нужно себе уделять особенно пристальное внимание и проводить контроль состояния слизистой оболочки в ещё более раннем возрасте.

— Каким образом проводится эндоскопическое исследование? О чём необходимо знать пациенту, который планирует такую процедуру?
— Существуют давно известные методы традиционного эндоскопического исследования, например диагностические эндоскопы с высококачественной видеокамерой различного диаметра: тоненькие (детские) диаметром 7 мм, взрослые — 9 мм и ультратонкие — до 6 мм. Последние не требуют медикаментозной седации или наркоза: исследование выполняется через носовые ходы и пациент не ощущает дискомфорта.
Колоноскопы также существуют различного диаметра, жёсткости, качества передачи информации. Но для проведения любого исследования в первую очередь нужен высококлассный специалист. Исследование должно проводиться тщательно, определённые зоны обязательно должны документироваться при помощи видеосъёмки или фотофиксации, из определённых мест должен браться биопсийный материал. При проведении колоноскопии необходимо осмотреть все стенки кишечника.
Такое пристальное и доскональное исследование, конечно же, для пациента является достаточно неприятным. Далеко не все лежат спокойно, когда им делают в течение десяти минут гастроскопию, поэтому рекомендуется экспертную оценку проводить в условиях седации — лёгкого сна при помощи специальных медикаментозных препаратов. Тогда и больной чувствует себя достаточно спокойно, и врач может осмотреть его тщательно, не пропуская слепых зон. Но в то же время организм подвергается дополнительной медикаментозной нагрузке седативных препаратов.
В настоящее время существует также неинвазивный метод визуальной оценки состояния слизистой оболочки кишечника, называемый капсульной или видеокапсульной эндоскопией. Больной проглатывает специальную видеокапсулу, и она, путешествуя с помощью естественной перистальтики по ЖКТ, на своём пути продвижения вдоль кишечника делает серию снимков, которые затем с помощью компьютерной программы сливаются в один видеоряд.
Капсульная эндоскопия существует уже в течение достаточно длительного времени. Впервые видеокапсула появилась на мировом рынке и в арсенале гастроэнтерологов-эндоскопистов в 2002 году. Технология одновременно появилась в России, Израиле, странах Европы и Америки. С этого момента капсула начала своё «путешествие» по кишечнику, а капсульная эндоскопия — своё продвижение среди диагностических методик определения патологий ЖКТ.
Современные капсулы существенно отличаются от капсул первого поколения: увеличилась разрешающая способность видеокамер, капсулы стали интеллектуально управляемыми. Это значит, что сообщаясь с записывающим устройством, они обмениваются сигналами. Если капсула останавливается при вялой перистальтике в каком-то отделе кишечника, подаётся сигнал и с целью экономии заряда аккумулятора она начинает фотографировать реже, например два кадра в секунду.
Сейчас в капсулах используется узкоспектральное освещение, как в современных эндоскопах. Заинтересовавший участок изменённой слизистой оболочки под манипуляцией мышки можно осветить или окрасить разными цветами, подчеркнув структуру сосудистого рисунка или контуры новообразования, тем самым провести более доскональную диагностику того или иного образования. Также капсулы «обучены» измерять размеры различных патологических очагов, язв, новообразований, и в протоколе уже можно указать, какого размера тот или иной полип.
Капсула может помогать распознавать места кровотечения по изменению окраски окружающей среды, указывая врачу-исследователю на участки возможного кровотечения. Окончательное заключение о том, кровотечение это или просто изменившийся оттенок окраски слизистой оболочки, принимает уже врач.
Сейчас капсульная эндоскопия стала, по результатам многих рандомизированных исследований, не менее чувствительна, чем традиционная колоноскопия. Существует даже капсула, снабжённая камерами с двух сторон, что позволяет видеть не только то, что происходит перед, но и как бы за ней.
С развитием технологий увеличивается и угол обзора каждой камеры: со 140° (при первых модификациях) до 170° и более. По данным некоторых исследований, видеокапсула может быть даже на 4-5 % более чувствительной, чем традиционная эндоскопия, при выявлении полипов до 6 мм.
Да, конечно, с помощью капсулы мы пока ещё не можем взять биопсию или ввести лекарственный препарат, однако такие разработки активно ведутся. Уже сейчас в арсенале врачей имеются записывающие устройства (рекордеры), которые на мониторе показывают реальное положение капсулы в текущий момент, т. е. в онлайн-режиме врач может чётко определить, где в данный момент капсула находится, что происходит в ЖКТ, а при желании можно проследить всё путешествие капсулы (ото рта до анального отверстия), постоянно контролируя продвижение по ЖКТ пациента. При этом нужно, конечно, всё время находиться рядом с ним. Хотя уже есть модели, которые удалённо передают информацию на монитор по системе, близко расположенной к Wi-Fi или Bluetooth.
Во время эндоскопического исследования, колоноскопии, в просвет кишки всегда подаётся воздух или углекислый газ, и контуры кишки несколько сглаживаются. Капсула же проходит по естественным путям и всегда показывает слизистую оболочку кишки такой, какая она есть. Конечно, когда имеется содержимое в просвете кишки, какой бы хорошей ни была капсула, она не сможет сквозь каловые массы сфотографировать просвет кишки. Поэтому для капсулы, как и для колоноскопии, очень важна правильная и адекватная подготовка.
— Расскажите, были ли в вашей практике случаи, когда пациент планировал пройти исследование с помощью видео капсулы, а у него находилась какая-либо патология, которая ранее себя никак не проявляла?
— Важно понимать, что при традиционной колоно- или гастроскопии вам не удастся достигнуть всех отделов тонкого кишечника. Есть эндоскопические методы, так называемая энтероскопия или баллонно-ассистированная энтероскопия, когда можно осмотреть практически весь ЖКТ. Но эта технология очень трудоёмкая, технически сложная, дорогостоящая. Не все клиники владеют такой аппаратурой. Она чаще нужна как терапевтическая методика уже для целенаправленного доступа: проведения лечения, удаления опухоли, остановки кровотечения глубоко в кишке. А капсульная эндоскопия позволяет осматривать и тонкую, и толстую кишку.
Да, были такие случаи, когда пациенты явно по клиническим признакам имели патологию ЖКТ, но ни при верхней, ни при нижней эндоскопии источника кровотечения или опухолевого процесса, воспалительных очагов обнаружено не было.
У одного из пациентов, который страдал анемией неясной этиологии, исключили все причины анемии, провели традиционную колоноскопию, гастроскопию — никаких изменений в кишечнике обнаружено не было. Решили выполнить исследование с помощью капсульной эндоскопии и нашли в глубоких отделах тощей кишки язвоподобные дефекты, а чуть ниже были выявлены токсокары (гельминты). Проведённые до этого иммунологические или бактериологические методы, к сожалению, этого паразита не выявили. Как только был установлен диагноз, было назначено и лечение
В другом случае, когда у пациента были клинические признаки воспалительного процесса в кишечнике, диагноз удалось установить только при капсульной эндоскопии. Буквально два-три сегмента воспаления тонкой кишки с изъязвлениями и кровотечением. Поставлен диагноз «болезнь Крона» с поражением именно тонкой кишки. Было назначено адекватное лечение, и сейчас молодой человек чувствует себя хорошо, активен, находится в состоянии длительной ремиссии.
Бывало такое, что капсула останавливалась и застревала при прохождении по тонкой кишке, но таким образом она становилась хорошим маркером для хирургов, поскольку просвет кишки был обтурирован опухолью. Камера передала изображение опухоли, а так же определила точное расположение с помощью локализатора, который имеется в программе. Врачи-хирурги целенаправленно с помощью лапароскопических методов подошли к повреждённому месту и с помощью малоинвазивных микротравмирующих манипуляций выполнили полноценное хирургическое вмешательство в необходимом объёме.
Другая ситуация, когда возникло кровотечение у ребёнка после пересадки печени. Капсуле тоже не удалось пройти до конца весь ЖКТ, она остановилась там, где образовался межпетлевой свищ (между петлями тонкой кишки). В данном случае капсула опять же показала саму патологию, нашла источник кровотечения и стала хорошим маркером.
Капсульная эндоскопия, даже в случае когда она оказывается относительно неудачной, всё-равно становится хорошим маркером и выполняет свои функции.
— В каких клиниках капсульная эндоскопия сейчас доступна?
— В Москве много мест, где проводится такое исследование. Впервые мы начали проводить капсульную эндоскопию в НИИ педиатрии РАМН и научном центре «Здоровье детей» в 2002 году. После этого технология распространилась достаточно широко. Сейчас существует несколько моделей и видов капсульной эндоскопии. В целом всё зависит от производителя, их в мире всего несколько.
Капсульная эндоскопия, к сожалению, не включена в стандарты оказания медицинской помощи обязательного медицинского страхования и не все страховые компании в свои услуги включают капсульную эндоскопию. Исследование является платным.
— Что бы вы хотели пожелать нашим читателям?
— Существует такая пословица «Здоровье не купишь — его разум дарит». Когда человек чувствует себя здоровым, то не обращается к врачам. Однако чаще бывает так, что когда появляются жалобы и симптомы, то патологический процесс уже является довольно далеко зашедшим, а изменения оказываются необратимыми. Поэтому, конечно, всех читателей журнала я призываю относиться к своему здоровью бережно, тем более что сейчас это поддерживается государством, имеются дни диспансеризации. Не поленитесь, проверьте лишний раз свой организм, даже если у вас ещё ничего не болит. Пройдите комплексное обследование, скрининговую диагностику состояния различных органов и систем и в первую очередь ЖКТ, как наиболее важной системы организма человека.