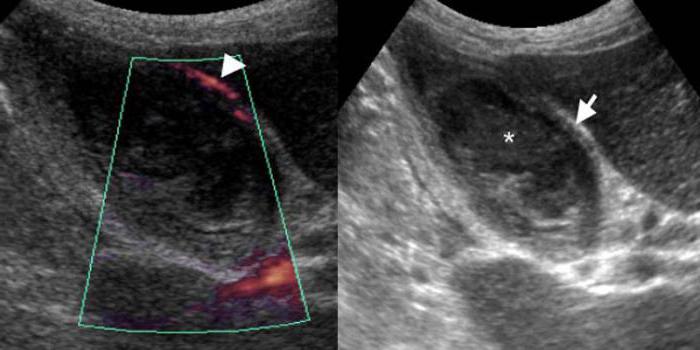
Эхинококковая киста желчного пузыря

На чтение 6 мин. Просмотров 602 Опубликовано 03.08.2018
Инвазия гельминтами одна из самых распространенных проблем человечества. Паразиты вызывают различные заболевания, значительно ухудшая качество жизни человека. Эхинококковая киста является следствием инвазии эхинококком – ленточным глистом.
Он проникает в организм при употреблении грязных, термически необработанных продуктов питания, во время контакта с животными. Данный червь паразитирует на разных внутренних органах, провоцирует различного рода негативные симптомы.
Понятие эхинококкоза
Это заболевание, спровоцированное хронической формой заражения эхинококками. Данный гельминт может паразитировать на разных внутренних органах, провоцируя формирование кистозных образований. Количество новообразований зависит от степени заражения.
Киста служит отличной защитой для паразита от агрессивных факторов. Ее размеры бывают разными – некоторые образования могут вмещать в себя по нескольку литров жидкости. Выраженность симптомов зависит от степени заражения, локализации паразита. Довольно часто инвазия не сопровождается какой-либо симптоматикой, а кисту обнаруживают случайно.
Причины
Способ заражения напрямую зависит от особенностей жизненного цикла гельминта. Взрослые особи обитают в организме животных, их личинки (кисты) появляются лишь в человеческом теле. Самой распространенной причиной инвазии является контакт с животным, на шерсти которого находились яйца паразита.
Для сохранения жизненных функций, яйцам паразита требуются благоприятные условия (температура в диапазоне от -30 до +38 градусов). Часто это почва, защищенная от прямых солнечных лучей. Под воздействием солнца, яйца погибают в течение суток. Довольно часто человек заражается при употреблении грязных, термически необработанных продуктов питания, воды. Игнорирование правил личной гигиены значительно повышает риск заражения.
Стадии развития
В момент проникновения эхинококка в организм, заболевание начинает постепенно развиваться. Желудочный сок способствует высвобождению личинок из яиц, их проникновению в кишечник. Личинки вместе с кровотоком распространяются по внутренним органам. Для развития кисты требуется около двух недель. Новообразование постоянно растет и может достигать невероятных размеров. Внутри образования находится желтоватая жидкость. По мере роста киста начинает сдавливать ближайшие органы, процесс жизнедеятельности гельминта сопровождается отравлением организма и развитием воспалений.
В медицине принято разделять развитие патологии на несколько основных стадий:
- скрытая – начинается в момент проникновения червя в организм, заканчивается при появлении первой симптоматики. Продолжительность стадии может длиться годами;
- появляются первые признаки заражения, поскольку киста увеличивается и оказывает давление на ближайшие органы;
- в этот период симптомы приобретают выраженный характер;
- развиваются осложнения из-за обширного поражения органов, интоксикации, разрыва опухоли. Человек жалуется на сильные боли.
Симптоматика
По мере развития кисты негативная симптоматика также нарастает. У человека появляются аллергии, повышается температура тела, ослабевает иммунная система. В зависимости от локализации и стадии развития, симптоматика может значительно отличаться.
Эхинококкоз печени
Самая распространенная форма – встречается у 70% зараженных. Паразиты размещаются в капиллярах печени, постепенно формируя пузырьки. Они медленно увеличиваются, захватывают желчные протоки, попадают в брюшную полость. Самым выраженным симптомом является боль в правом подреберье, затем развивается:
- нарушение стула;
- потеря аппетита с тошнотой;
- желтуха;
- абсцесс печени;
- возможен анафилактический шок.
Эхинококкоз почек
В большинстве случаев эхинококковая киста почки образуется в левом органе, из-за чего он деформируется и смещается. Патология сопровождается:
- потерей аппетита;
- общей слабостью;
- сильными болями, коликами;
- повышением температуры;
- количество эозиновилов в крови увеличивается.
Эхинококкоз легких
Не самая распространенная патология. Встречается только в 25% случаях заражения. Сопровождается:
- болью в груди;
- кашлем с выделением крови;
- отдышкой;
- значительно поднимается температура тела;
- деформируется грудная клетка;
- развивается воспаление легких;
- абсцесс легких;
- пневмония;
- возможен анафилактический шок с летальным исходом.
Эхинококкоз желчного пузыря
Является вторичным заболеванием. Развивается по причине разрыва кисты и попаданием ее содержимого в протоки желчи. Данное состояние отличается такой симптоматикой:
- печеночные колики;
- озноб;
- лихорадка;
- тошнота, рвота;
- холецистит, гепатит;
Для лечения походят исключительно хирургические методы. Риск летального исхода крайне высок.
Эхинококкоз головного мозга
Одна из самых редких форм заболевания. Данное кистозное образование часто становится причиной смерти. Обычно развивается в белом веществе затылочной, теменной, лобной доли. Может сопровождаться:
- повышенным внутричерепным давлением;
- кровоизлияниями;
- сильными головными болями;
- головокружениями;
- ухудшением зрения, чувствительности;
- судорогами;
- эпилепсией;
- нарушениями психического состояния – депрессией, слабоумием.
Эхинококкоз спинного мозга
Если киста развивается до небольших размеров, она давит на спинной мозг, провоцируя ухудшения чувствительности, движений. Если личинки локализуются в позвонках, признаки заболевания появляются лишь при значительном увеличении кист. Данное состояние сопровождается болями в груди, конечностях, становится причиной развития:
- кифоза;
- кифоскалиоза;
- спастического парапареза;
- синдрома Броун-Секара.
Сердечный эхинококкоз
Наверное, самая редкая форма протекания эхинококкоза. Встречается только у 2% зараженных старше 20 лет, иногда в детском возрасте. Попадая в сердце, гельминт на протяжении пяти лет растет и провоцирует образование кист. Часто сопровождается поражением миокарда левого желудочка. При разрыве новообразования, кистозная жидкость попадает в сердечную полость, перикард, становится причиной ишемии миокарда, эмболии артерий легких. Данная форма заболевания вызывает:
- боли в груди;
- сердечную недостаточность;
- тахикардию;
- блокаду сердца;
- инфаркт миокарда;
- летальный исход.
Эхинококкоз селезенки
Встречается довольно редко. Сопровождается увеличением органа, его утолщением, атрофией тканей, что становится причиной кровоизлияний, некрозов. По мере роста киста перемещается за пределы селезенки, поражает все ближайшие органы. Разрыв опухоли провоцирует излияние ее жидкости в органы брюшины, что сопровождается:
- внутренним кровотечением;
- рвотой;
- нарушением стула.
Костный эхинококкоз
Развитие кисты происходит внутри костей. Развивается образование медленно, без выраженной симптоматики. При достаточных размерах, новообразование провоцирует:
- травмы, эрозии, деформации костей;
- сильные боли;
- из-за частных травмирований развиваются инфекции;
- повышается температура тела;
- в месте образования появляется отечность, припухлость;
- на стадии обострения возможно приобретение злокачественного характера, развития серьезных патологических состояний.
Диагностика
Современные методы диагностирования не позволяют поставить точный диагноз. Для максимальной достоверности врач изучает клинические проявления, лабораторные анализы, анамнез. Обычно для постановки диагноза киста эхинококка, пациенту необходимо сдать анализ крови ИФА, РНГА, РНИФ. Также назначают:
- ультразвуковое исследование органа;
- рентгенографию;
- МРТ, КТ, ЯМРТ;
- ангиографию;
- бронхоскопию;
- лапароскопию.
Довольно часто для обнаружения заражения легких необходимо изучить мокроту. Данное новообразование могут неправильно дифференцировать, приняв за другой тип опухоли.
Методы лечения
Самым эффективным способом терапии является хирургическое вмешательство. Лечение сопровождается приемом антигельминтных препаратов, дозировка и курс определяется только лечением врачом исходя из индивидуальных особенностей.
Во время операции хирург удаляет кисту с ближайшими тканями, что снижает риск рецидива. Здесь важен опыт хирурга – малейшая ошибка становится причиной развития инфекций, которые серьезно сказываются на состоянии здоровья.
В курс лечения обязательно включают витаминные комплексы и иммуностимуляторы, которые позволяют ускорить процесс реабилитации, восстановить поврежденные органы.
Заниматься самолечением крайне не рекомендуется – это может не только усугубить проблему, но и нанести непоправимый ущерб, который скажется на дальнейшем лечении и выздоровлении.
Профилактика
Для предотвращения развития патологии важно соблюдать профилактические меры:
- проводить регулярную (1 раз в 3 месяца) дегельминтизацию животных, улучшить условия их содержания;
- придерживаться правил личной гигиены, особенно при регулярном контакте с животными;
- обязательно проходить профилактические осмотры у врача;
- перед употреблением обязательно мыть овощи и фрукты, воду кипятить, мясо и рыба должны проходить качественную термическую обработку.
Эхинококковая киста – это опасная для здоровья человека опухоль. Она сопровождается развитием множества негативных симптомов, может образовываться на разных внутренних органах, значительно ухудшая качество жизни. При подозрении на заражение гельминтами лучше обратиться в медицинское учреждение и не заниматься самолечением.
Эхинококкоз внепеченочных желчных путей, при котором паразитарные кисты локализуются в стенке или просвета гепатикохоледоха и желчного пузыря, встречается редко. В зависимости от характера поражения различают первичный и вторичный эхинококкоз внепеченочных желчных путей.
При первичном эхинококкозе, встречающемся всего в 0,13-0,48% случаев, кисты развиваются в стенке протоков или желчного пузыря из онкосфер, проникших туда с током крови. Возможен также лимфогенный путь проникновения онкосфер благодаря сообщению лимфатических сосудов печени и желчного пузыря.
При вторичном эхинококкозе паразит попадает в желчные пути из соседних органов, главным образом из печени, в результате вскрытия паразитарных кист в желчные протоки или желчный пузырь. В подобных случаях содержимое кисты, обычно дочерние кисты и обрывки оболочек, свободно плавают в просвете желчного пузыря или гепатикохоледоха в отличие от случаев первичного эхинококкоза, когда кисты интимно сращены со стенками последних. Перфорация эхинококковых кист печени в желчные ходы наблюдается в 8-10% случаев, причем эхинококкоз желчных протоков встречается в несколько раз чаще, чем эхинококкоз желчного пузыря.
Поступление содержимого кисты, нередко инфицированного, в желчные протоки может привести к закупорке последних, что в свою очередь сопровождается развитием обтурационной желтухи и септического холангита, являющихся крайне тяжелыми и опасными для жизни осложнениями.
Эхинококкоз желчного пузыря нередко протекает под видом хронического рецидивирующего, а иногда и острого холецистита. В более редких случаях он может быть принят за водянку пузыря, эмпиему или медленно растущую опухоль. В 10-12% случаев эхинококкоз желчного пузыря сочетается с желчнокаменной болезнью. Последняя может развиться и вторично на почве длительного хронического реактивного воспаления стенки желчного пузыря, соприкасающейся с паразитарной кистой. При прорыве инфицированной кисты в желчный пузырь может наблюдаться бурная клиническая картина с острыми болями в правом подреберье, ознобом, повышением температуры, тошнотой, рвотой, нередко крапивницей. Все это крайне затрудняет правильную диагностику. В большинстве случаев больных оперируют под другим диагнозом, что, правда, не является серьезной ошибкой, поскольку лечение эхинококкоза внепеченочных желчных путей может быть только хирургическим, причем во избежание осложнений по возможности более ранним.
Характер оперативного вмешательства может варьировать в каждом конкретном случае, но в целом зависит от локализации поражения, осложнений и общего состояния больного. Операция всегда должна быть направлена на удаление эхинококковой кисты и восстановление проходимости желчных протоков. При эхинококкозе желчного пузыря этим требованиям удовлетворяет холецистэктомия, а при поражении гепатикохоледоха — вскрытие и дренирование протоков. При вторичном поражении внепеченочных желчных путей необходимо вскрыть и опорожнить сообщающуюся с ними эхинококковую кисту. В ряде случаев этого бывает достаточно, чтобы осуществить дренирование всей желчной системы и таким образом добиться быстрого выздоровления. Необходимо помнить о возможности множественного поражения и особенно тщательно осмотреть печень, чтобы не оставить незамеченных кист.
Вторичный эхинококкоз желчных путей неблагоприятен с точки зрения прогноза, так как большинство таких больных оперируют уже при наличии тяжелых осложнений: септического ангиохолита, обтурационной желтухи, печеночной недостаточности, тяжелой интоксикации и пр. Это обусловливает высокую летальность после таких операций (25-47%) и частые послеоперационные осложнения — желчные и гнойные свищи, перитонит, сердечно-сосудистую недостаточность, пневмонию. Улучшение результатов операций возможно только при своевременных вмешательствах.
Эхинококкоз (лат. Echinococcosis) — гельминтоз из группы цестодозов[3], характеризующийся образованием в печени, лёгких или других органах и тканях паразитарных кист.
Однокамерный эхинококкоз, вызванный Echinococcus granulosus во многом напоминает и часто объединяется в литературе с альвеококкозом (многокамерный эхинококкоз), возбудителем которого является Alveococcus multilocularis.
Патология относится к группе забытых болезней.
Этиология[править | править код]
Возбудителем является личиночная стадия эхинококка Echinococcus granulosus. Половозрелая форма имеет длину 2—7 мм. Имеет головку с 4 присосками и двойную корону из 35—40 крючьев, шейку и 2—6 члеников. Личиночная стадия, растущая, развивающаяся и живущая в организме человека десятки лет, представлена кистой круглой или овальной формы, заполненной жидкостью. Окончательные хозяева — животные семейства псовых. Взрослые членики, выделяясь с калом, способны активно ползать, распространяясь по шерсти хозяина и в окружающей среде. Промежуточные хозяева — такие животные, как овцы, свиньи или коровы — заражаются, поедая траву, в которой могут оказаться яйца эхинококка. Окончательный хозяин заражается, поедая поражённые органы промежуточного.
Половозрелые формы паразитируют в тонкой кишке различных животных.
Эпидемиология[править | править код]
Основной источник инвазии — охотничьи собаки, а также сельскохозяйственные животные — свиньи, коровы, лошади и другие. Зрелые яйца выделяются с фекалиями животных, загрязняя их шерсть и окружающую среду. Заражение человека происходит при контакте с заражёнными животными, при сборе ягод и трав, питьё воды из загрязнённых яйцами гельминта источников.
Стадии эхинококкоза[править | править код]
- первая — латентная, с момента проникновения в организм до появления субъективных признаков;
- вторая — слабовыраженные, преимущественно субъективные расстройства;
- третья — резко выраженные объективные симптомы;
- четвёртая — осложнения.
Быстрота нарастания симптомов связана с локализацией эхинококка. Клинические проявления неспецифичны — признаки аллергической реакции, эозинофилия.
Патогенез и клиническая картина[править | править код]
Эхинококкоз чаще выявляется у лиц среднего возраста. Болезнь в неосложнённых случаях протекает годами и может быть выявлена случайно.
При эхинококкозе брюшины возможен перитонит.
Эхинококкоз головного мозга:
вокруг паразита формируется соединительнотканная капсула, окружённая валом из воспалительно-изменённой ткани мозга. Обнаруживаются очаги размягчения и кровоизлияний. Воспалительные изменения имеются и в оболочках в области пузыря.
Проявления паразитирования в мозге складываются из гипертензионного синдрома и очаговых симптомов. В первый входят головные боли, головокружение, рвота, застойные диски зрительных нервов, общие эпилептические припадки. Характер очаговых симптомов зависит от локализации эхинококка. Наиболее часто возникают корковые эпилептические припадки с последующим развитием пареза в тех конечностях, в которых были судороги. Возникают психические расстройства: бред, депрессия, слабоумие.
В крови обычно обнаруживается эозинофилия. В цереброспинальной жидкости обнаруживается небольшой плеоцитоз с наличием эозинофилов, небольшое повышение уровня белка, иногда — отдельные части пузыря, янтарная кислота, плеоцитоз в этой жидкости может и отсутствовать.
Течение болезни неуклонно прогрессирующее с нарастанием очаговых симптомов и повышением внутричерепного давления.
Дифференциальный диагноз проводят с опухолями мозга. Лечение: актуальным лечением по сей день считается удаление эхинококковых пузырей. Если операция невозможна, смерть наступает при нарастающих явлениях внутричерепной гипертензии или в эпилептическом статусе.
Эхинококкоз желчевыводящих путей: чаще всего встречается эхинококкоз желчного пузыря. Наружные желчные протоки вовлекаются в процесс вторично. Прорыв паразитарной кисты в желчные протоки сопровождается приступом печеночной колики, тошнотой, рвотой, желтухой, ахоличным стулом, обострением холангита с высокой лихорадкой и ознобом. Нередко наблюдается закупорка желчных протоков, протекающая с явлениями холангита и холецистита. Септический холангит, гепатит, часто множественного поражения печени делают прогноз очень серьёзным. Летальность при этой патологии высокая. Лечение оперативное, направлено на восстановление свободного оттока желчи, удаление эхинококка и дренирование гнойной полости, для чего вскрывают общий желчный проток, удаляют дочерние кисты, обрывки тканей паразита и затем дренируют его. Нередко производят и холецистэктомию, при поражении желчного пузыря удаление его становится неотъемлемой частью оперативного вмешательства. Если позволяет состояние больного, одновременно производят и дренирование кисты печени или её удаляют. Иногда ограничиваются дренированием кисты и через неё налаживают отток желчи
Эхинококкоз костей встречается очень редко. Паразитарная киста растёт в костномозговой полости, приводя к эрозиям кости и патологическим переломам в месте внедрения эхинококка.
Эхинококкоз лёгкого характеризуется развитием кисты. Лёгкие как мишень паразита встречаются в 20—30 % случаях эхиноккоза. По мере роста кисты и сдавлении ею окружающих тканей, возникает боль в груди, кашель (вначале сухой, затем с мокротой, иногда с кровью), одышка. При больших кистах возможна деформация грудной клетки, выбухание межреберных промежутков. Эхинококковая киста может осложняться перифокальным воспалением лёгочной ткани, сухим или экссудативным плевритом. Возможно нагноение кисты, прорыв её в бронх или в плевральную полость. Прорыв кисты в бронх сопровождается приступообразным кашлем с большим количеством светлой мокроты, содержащей примесь крови, чувством нехватки воздуха, цианозом. В случае прорыва кисты в плевральную полость появляются острая боль в груди, озноб, повышение температуры тела, иногда развивается анафилактический шок. В плевральной полости определяется жидкость. Лечение оперативное, на ранних этапах медикаментозное. Прогноз при своевременном вмешательстве обычно благоприятный.
Эхинококкоз печени встречается часто (50—70 % случаях эхиноккоза). Онкосферы из кишечной стенки с кровотоком портальной системы заносятся в печень, где большинство оседает в мелких капиллярах. Эхинококковые кисты медленно прогрессивно растут и прорываются в паренхиму печени, жёлчные протоки или свободную брюшную полость. Кисты располагаются в правой доле. Наиболее ранний симптом: чувство тяжести и боли в эпигастрии и области правого подреберья. Нагноение пузыря приводит к развитию клинической картины абсцесса печени. При вскрытии абсцесса возможны гнойный плеврит или перитонит. Прорыв абсцесса в жёлчные протоки — причина гнойного холангита. Разрыв неинфицированного пузыря сопровождает комплекс аллергических реакций, вплоть до развития анафилактического шока. Лечение: на ранних стадиях развития кист медикаментозное.
Эхинококкоз почки: личинка (гидатида) заносится в почку в основном током артериальной крови и развивается главным образом в корковом веществе, образуя эхинококковую кисту. Левая почка поражается чаще. Различают закрытую кисту с неповреждённой стенкой, псевдозакрытую кисту, пролабирующую в почечную чашечку и омываемую мочой, и открытую кисту, сообщающуюся с чашечно-лоханочной системой, следствием чего может быть эхинококкурия. Происходят смещение почки, деформация и расширение почечных чашечек и лоханки, атрофия почечной паренхимы. Паразит может погибнуть и подвергнуться обызвествлению. В результате паразитирования вначале появляются интоксикация, лёгкое недомогание, утомляемость, слабость, снижение аппетита, потеря в весе. Затем медленный рост опухолевидного образования в подреберье, тупая постоянная боль в подреберье или поясничной области, почечная колика, субфебрильная (иногда фебрильная) температура, в некоторых случаях кожный зуд, эозинофилия крови. Отхождение с мочой дочерних эхинококковых пузырей обычно сопровождается почечной коликой, гематурией, иногда обострением пиелонефрита, дизурией, задержкой мочи, при прорыве нагноившейся кисты — лейкоцитурией.
Кисты нижнего сегмента почки пальпируются в виде округлых опухолей в подреберье. Из-за воспаления и спаяния с окружающими тканями нарушается подвижность почки. Киста гладкая или бугристая на ощупь, плотной, реже эластичной консистенции. Симптом Пастернацкого может быть положительным при присоединении воспалительного процесса или нарушении оттока из ранее открытой кисты. Изменения мочи при закрытой форме эхинококкоза почки наблюдаются редко; возможны лейкоцитурия, гематурия, иногда вследствие токсического действия паразита на почку — протеинурия, цилиндрурия. При открытой форме пиурия встречается в 60 %, гематурия — в 20 % случаев; моча мутная, с хлопьями, обрывками некротизироваиной ткани. В крови у 20 % больных — эозинофилия, у примерно 1/3 — умеренный лейкоцитоз, у 65 % — повышение СОЭ. При цистоскопии определяются неспецифические изменения слизистой оболочки мочевого пузыря, иногда (при эхинококкурии) видны рождающиеся или свободно плавающие дочерние пузыри. При гибели и обызвествлении дочерних пузырей, киста выявляется в виде гомогенного или перистого округлого образования.
Лечение эхинококкоза почки оперативное: кисты удаляют, производят эхинококкэктомию, резекцию почки, иногда, нефрэктомию. Прогноз зависит от распространенности эхинококкоза и от степени интоксикации. При разрыве эхинококкового пузыря с обсеменением полостей и тканей прогноз ухудшается.
Эхинококкоз селезёнки характеризуется увлечением селезёнки за счёт роста кист, которые могут быть множественными и локализоваться в различных областях селезёнки. Поражённая часть селезёнки плотноэластической консистенции, темно-вишнёвого цвета. Капсула селезёнки утолщена. При множественных кистах селезёнка бугристая, ткань её атрофируется, и селезёнка представлена в виде мешка («эхинококковый мешок»), наполненного дочерними пузырёчками. Стенки кисты состоят из соединительной ткани с явлениями петрификации, гиалиноза. На границе с кистой паренхима селезёнки сдавлена, вены расширены, артерии склерозированы. Отмечается склероз пульпы с очагами кровоизлияния и некроза. Возможен разрыв пузыря эхинококка и обсеменение дочерними сколексами брюшной полости. При эхинококкозе селезёнки средних и больших размеров целесообразно органосохраняющие оперативное вмешательство. Диагностика: важную роль играют ультразвуковое исследование и компьютерная томография. Лечение хирургическое — спленэктомия. При больших сращениях с соседними органами и тяжелом состоянии больного показана эхинококкотомия или открытая эхинококкоэктомия. Лучшими из доступов являются верхний срединный или поперечный разрезы с переходом на девятое межреберье слева. Перед вскрытием или пункцией кисты брюшную полость изолируют влажными салфетками. После вскрытия кисты содержимое её удаляют, а полость обрабатывают формалином и дренируют марлевыми тампонами. Прогноз после спленэктомии благоприятный.
Эхинококкоз сердца выявляются в 0,2—2 % случаев эхинококкоза. Характерен у лиц старше 20 лет, хотя описаны случаи и у детей. Паразиты обычно достигают сердца через коронарный кровоток. Они растут медленно в тканях миокарда, и кисты образуются в сроки 1—5 лет. При эхинококкозе сердца наиболее часто поражается миокард левого желудочка. Кисты реже обнаруживаются в правом желудочке, а при такой локализации обычно располагаются в межжелудочковой перегородке и крайне редко — в свободной стенке правого желудочка. Очень редко кисты локализуются в перикарде, левом предсердии и правом предсердии.
Перикистозный рост живых кист может определять возникновение таких осложнений, как прорыв кист в полости сердца или перикарда, сдавление коронарных сосудов с развитием ишемии миокарда, нарушением проводимости сердца, обструкция выносящих трактов желудочков и эмболия легочных артерий. Возможно нагноение кисты.
Отмечаются боли в грудной клетке и признаки ишемии миокарда. Компрессия коронарных артерий кистами может стать причиной инфаркта миокарда. У трети больных основным клиническим проявлением является сердечная недостаточность. Болезнь может проявляться злокачественными нарушениями ритма сердца, включая желудочковую тахикардию. Нарушения ритма и проводимости особенно часто возникают при вовлечении межжелудочковой перегородки. Описано развитие полной и неполной блокады ножек пучка Гиса, полной поперечной блокады сердца. При обструкции выносящего тракта желудочков могут отмечаться синкопальные состояния. Разрыв кист нередко приводит к внезапной смерти.
Разрыв кист, расположенных в левом желудочке, может приводить к расслоению его свободной стенки, а также к острой артериальной эмболии. При разрыве кист, расположенных в правых отделах сердца, нередко развивается эмболия легочных артерий, которая может сопровождаться кашлем, плевральными болями, кровохарканьем и лихорадкой. Постэмболическая легочная гипертензия иногда настолько выражена, что оперативное лечение не предотвращает смерти.
Лечение хирургическое: производится прямая санация и иссечение кист. Назначают бензимидазолы (албендазол, мебендазол).
Эхинококкоз спинного мозга характеризуется непродолжительной скрытой стадией. Киста, достигнув незначительных размеров, вызывает сдавление спинного мозга, двигательные и чувствительные расстройства (парезы и параличи конечностей, расстройства функции тазовых органов и др.). Эхинококкоз спинного мозга может быть первичным (при гематогенной инвазии паразита в мелкие сосуды зубчатого вещества тел позвонков и спинного мозга) и вторичным (при внедрении из соседних образований или разрыве кисты с вторичным обсеменением структур позвоночного канала, эпидуральной клетчатки). При локализации паразита только в телах позвонков заболевание длительное время протекает бессимптомно. Клинические симптомы резко меняются с увеличением размеров поражённого паразитом тела позвонка, его дужки и сдавления оболочек и вещества спинного мозга. Появляются боли в руках, ногах, опоясывающие боли в груди. Резкие движения, кашель, натуживание усиливают боли. Прогресс процесса ведёт к ограничению подвижности позвоночника, формированию кифоза, кифосколиоза. Перкуссия остистых отростков позвоночника болезненна на уровне локализации эхинококка. Соответственно этому уровню утолщается в виде валика прямые мышцы спины. Нарастающее сдавление спинного мозга вызывает развитие спастического парапареза, синдрома Броун-Секара. Дифференциальный диагноз проводят с туберкулёзом и опухолью позвоночника. Лечение: хирургическое удаление эхинококка позвоночника. При своевременном выявлении заболевания, допускается медикаментозное лечение. Для выявления возможного рецидива заболевания необходимо регулярное наблюдение за больным.
Диагностика[править | править код]
Диагноз основывается на данных эпиданамнеза, клинико-рентгенологических признаках, данных КТ и МРТ, положительных результатах аллергологических (реакция Казони) и иммунологических проб, обнаружении сколексов эхинококка в мокроте (при прорыве кисты в бронх) или в плевральной жидкости (при прорыве кисты в плевральную полость). Используют серологические методы диагностики на обнаружение антител к эхинококку классов IgG. Клиническая диагностика весьма затруднительна.
Патологоанатомические изменения[править | править код]
Эхинококковые пузыри у животных и человека- тонкостенные образования округлой формы, заполненные светлой прозрачной жидкостью, содержащей дочерние и внучатые пузыри, формирующиеся из внутренней собственной оболочки пузыря, а отпочковываются снаружи его. Патогенное значение эхинококковых пузырей заключается в тяжёлой атрофии поражённых органов.[4]
При сильной инвазии лёгкие и печень животных обычно поражаются одновременно и имеют огромный вес: лёгкие 8-10, а иногда до 32 килограмм и печень 16-20 и даже до 50 килограмм.[5]
Лечение[править | править код]
Извлечение эхинококка возможно оперативным путём. Применяются:
- Открытые операции с помощью лапаротомии (удаление кисты из органа или удаление части органа вместе с кистой под общей анестезией).
- Закрытые лапароскопические операции (удаление кисты из органа или удаление части органа вместе с кистой под общей анестезией).
- Закрытые минимально инвазивные черезкожные операции под контролем ультразвука через проколы брюшной стенки (удаление кисты без повреждения и удаления органов под местной анестезией). Методика PAIR: Puncture, Aspiration, Injection, Re-Aspiration.
Литература[править | править код]
- Островский В. М. Эхинококковая болезнь // Энциклопедический словарь Брокгауза и Ефрона : в 86 т. (82 т. и 4 доп.). — СПб., 1890—1907.
- Дейнека И. Я. Эхинококкоз человека. — М.: Медицина, 1968. — 376 с.
- Геллер И. Ю. Эхинококкоз: Медико-экологическое аспекты и пути ликвидации инвазии. — М.: Медицина, 1989. — 208 с. — ISBN 5-225-00282-X.
- World Health Organization/WHO/CDS/CSR/APH/2001.6 — PAIR: Puncture, Aspiration, Injection, Re-Aspiration. An option for the treatment of Cystic Echinococcosis