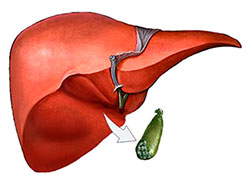
Избыток желчи после удаления желчного пузыря

Удаление желчного пузыря – самая распространенная операция после аппендэктомии. Орган играет важную роль в пищеварении, поэтому пациентов интересует, как можно жить без него и какими последствиями грозит вмешательство.
Самыми сложными будут первые месяцы восстановления после операции. Придется всю жизнь придерживаться диетического питания и небольших физических нагрузок. В остальном жизнь останется прежней.
Роль и функции желчного пузыря в жизни человека
Желчный пузырь (ЖП) вместе с протоками образует единую систему – билиарную. Ее функция – накопление желчи и заброс ее в двенадцатиперстную кишку (12ПК).
Желчь беспрерывно выделяется печенью. Но она нужна только, когда в желудок попадает еда. До этого секрет накапливается и концентрируется в желчном пузыре. В 12ПК он выделяется при поступлении в нее частично переваренной пищи.
Таким образом, у желчного пузыря 2 основные функции: депонирующая (накопительная) и эвакуаторная. Своевременное поступление желчи в 12ПК важно, так как она способствует:
- дальнейшей обработке пищи, расщеплению жиров и усвоению витаминов;
- перистальтике кишечника и выработке слизи;
- обеззараживанию и предотвращению заражения гельминтами за счет создания щелочной среды;
- выработке кишечных ферментов и гормонов.
Если желчь не поступает вовремя в 12-перстную кишку, она застаивается. В дальнейшем развиваются желчнокаменная болезнь, холецистит, закупориваются протоки. Эти состояния – показания к удалению органа.
Желчный пузырь важен, но когда он поражен, рецидивы случаются постоянно, а консервативная терапия малоэффективна. Поэтому его предпочитают удалить. Как будет жить пациент без желчного пузыря, во многом зависит от соблюдения послеоперационных и профилактических мер.
Как работает организм после удаления
Желчный пузырь участвует в пищеварении, и пациенты не понимают, можно ли и как жить без него. Но у человека хорошо развиты компенсаторные функции. В организме после удаления происходят три существенных изменения:
- Желчь не скапливается, а непрерывно поступает в 12ПК.
- Увеличивается давление на печеночные протоки.
- Меняется баланс микрофлоры кишечника, так как секрет не очищается в желчном пузыре от излишков воды, хлора и натрия.
Удаление желчного пузыря приводит к ряду последствий, и жизнь после экстракции меняется. Больным грозит:
- нарушение стула – из-за недостаточной концентрации желчи обработка пищи ухудшается, развиваются диарея, запор, метеоризм, тошнота, несварение;
- нехватка полезных элементов – проблемы с пищеварением приводят к недостатку жирорастворимых витаминов, жирных кислот, антиоксидантов, кишечных белков и гормонов;
- раннее старение – уменьшается абсорбция антиоксидантов, содержащихся в овощах: каротиноида, ликопена, лютеина.
В целом продолжительность жизни без желчного пузыря не уменьшается. Больной вынужден правильно питаться, распрощаться с алкоголем и никотином, избегать умственного, физического и психологического переутомления. Все это положительно сказывается на здоровье.
Жизнь без желчного накладывает некоторые ограничения и сопровождается дискомфортом, однако существенных проблем не доставляет.
Что делать сразу после операции
Есть 2 основных метода проведения экстирпации желчного пузыря – открытая (полостная) операция и лапароскопическая холецистэктомия. После первого типа восстановление сложное и занимает 6-8 недель, при втором реабилитация проходит быстрее – за 10-14 дней.
Вне зависимости от способа, если удаляется желчный пузырь, возникают стандартные последствия:
- временные боли в месте вмешательства;
- тошнота от введения анестезии;
- диарея и повышенное газообразование из-за нехватки желчи;
- усталость, сонливость, слабость.
Если желчный пузырь вырезали посредством лапароскопии, появляются временные последствия в виде сдавливании диафрагмы и иррадиирующих болей в животе из-за введения газа.
Первые сутки реабилитации тяжелые. Пациентам с удаленным желчным пузырем запрещается есть и пить (можно смачивать губы или полоскать рот травяным отваром), вставать и переворачиваться 5-7 часов, мыться из-за риска намочить швы.
Через несколько часов можно встать и пройти по палате. Нельзя резко двигаться, наклоняться, поднимать тяжести. На вторые сутки разрешают пить чистую негазированную воду или несладкий отвар шиповника – объем жидкости до 1 л. Запрет на купание снимают на третий день, однако швы нужно закрыть водонепроницаемым материалом.
Первые сутки после удаления желчного пузыря пациент проводит в палате интенсивной терапии. На вторые его переводят в общую палату. Находиться в стационаре нужно 3-14 дней.
Негативные последствия удаления желчного
Умеренные боли в области живота после удаления желчного пузыря – нормальные последствия, которые снимаются анальгетиками. Насторожиться стоит, если ощущения интенсивные, не купируются обезболивающими, присоединились тошнота и температура.
Помимо первичных последствий, существует риск послеоперационных осложнений второй очереди. Это состояние получило название синдрома ПХЭС (постхолецистэктомический). Он проявляется:
- нарушением пищеварения. Характерны тошнота, рвота, изжога, метеоризм;
- болями в правом подреберье, которые усиливаются после употребления жирной пищи;
- пожелтением кожи и склер, зудом;
- закупоркой камнями желчных протоков или их воспалением – холангитом;
- панкреатитом или гепатитом. Они развиваются из-за нарушения оттока желчи.
Вторичные осложненные состояния после холецистэктомии развиваются у 5-40% пациентов.
Осложнения после удаления желчного у мужчин ограничиваются этим списком. Но последствия у женщин еще бывают связаны с беременностью после удаления пузыря.
Операция по удалению желчного пузыря не влияет на способность зачать и выносить ребенка, но накладывает ряд ограничений. Так, из последствий возможен зуд во время беременности, высокий риск образования камней из-за смещения плодом органов брюшины, желтуха у женщины и ребенка. Чтобы избежать негативных явлений, будущей матери нужно принимать поливитамины, противоаллергические препараты и антиоксиданты. Медикаменты и дозировку назначает врач.
Перечисленные осложнения возникают при любом методе проведения холецистэктомии. Но у каждого типа операции – лапароскопического и полостного – есть свои последствия.
Осложнения лапароскопической холецистэктомии
Это малоинвазивный метод, его предпочитают из-за высокой точности, малой площади повреждения и быстрого восстановления. Однако не исключен риск осложнений после удаления лапароскопическим методом. Возможны:
- механические повреждения тканей, органов и сосудов;
- термические травмы, которые возникают из-за чрезмерной электрокоагуляции, приводят к нарушению кровообращения билиарной системы;
- истечение желчи в результате повреждений протоков или желчного пузыря – провоцирует перитонит;
- выпадение камней из желчного пузыря – происходит во время резекции ложа или извлечении органа из брюшной полости.
Последствия при удалении путем лапароскопии связаны с недостаточным обзором. Врач видит только определенный участок и не может оценить состояние в целом.
Осложнения открытой холецистэктомии
Осложнения после удаления желчного пузыря классическим полостным способом такие же, как и при лапароскопическом методе. Дополнительно встречаются кровоизлияние внутрь брюшной полости, нагноение швов, тромбоэмболия, инфицирование.
К последствиям относят формирование спаек. После лапароскопии раны быстро затягиваются, рубцы заживают или малозаметны. А при открытой операции остаются шрамы.
Реабилитация после холецистэктомии
Средние сроки полного восстановления после удаления желчного пузыря – полгода. Но жесткие ограничения накладывают в первые дни, когда состояние пациента наиболее тяжелое.
Есть разрешают на третьи сутки. Помимо травяного отвара и некрепкого чая вводят нежирный кефир и йогурт. На 4-й день добавляют соки, морсы, жидкое пюре из картофеля, легкий бульон. Употреблять пищу начинают порциями по 30-50 мл с увеличением до 200 мл. На 5-й день можно съесть ржаные сухари, подсушенный хлеб, галетное печенье.
С 6-го дня в меню добавляют перетертые каши, измельченное нежирное мясо и рыбу, овощные пюре, супы. Такую диету соблюдают 2 недели.
В восстановительный период после экстирпации желчного пузыря придерживаются следующих советов:
- не поднимают тяжести свыше 5-7 кг в течение 1-2 месяцев;
- исключают занятия спортом и тяжелую работу по дому;
- не посещают солярий, баню, бассейн, не принимают ванну, избегают солнцепека и переохлаждения;
- 1-2 месяца под запретом интимная близость;
- носят мягкое белье, пока швы не затянутся.
К работе, не связанной с физическим трудом, возвращаются через 1 неделю после лапароскопии и через 2 – при полостной операции.
Как быстро восстанавливаются после удаления желчного пузыря, зависит от метода операции, наличии или отсутствии осложнений, системных патологий, индивидуальных особенностей больного.
Послеоперационная реабилитация включает прием медикаментов. В первые 3 дня принимают антибиотики для предотвращения инфекции. Врач назначает анальгетики и спазмолитики, чтобы снять боль. Для восстановления выработки желчи показаны желчегонные препараты – Холосас, Аллохол. Для нормальной работы печени и пищеварения рекомендуют принимать гепатопротекторы (Карсил, Урсофальк) и ферменты (Мезим, Фестал).
Питание без желчного – диета, меню и отдельные рецепты
Когда удален желчный пузырь, во избежание последствий придерживаются диетического стола №5. Едят 5-7 раз в день небольшими порциями через равные промежутки времени. Температура пищи – 20-60°С, консистенция – мягкая или пюреобразная.
Рацион питания жестко ограничен. Список разрешенных и запрещенных продуктов изложен ниже.
| Можно | Нельзя |
| Диетическое мясо – курица, говядина, телятина, индейка, крольчатина, рыба | Жирное мясо и рыба, субпродукты, яйца |
| Супы на легком мясном или овощном бульоне без зажарки | Наваристые бульоны |
| Отварные, запеченные блюда, приготовленные в мультиварке | Жареное, копченое, острое, маринованное |
| Сладкие фрукты, печеные овощи | Кислые фрукты и ягоды, сырые овощи, грибы |
| Кисломолочные продукты без сахара | Сырое молоко, сладкие йогурты и творожные смеси |
| Мармелад, мед, зефир, повидло | Выпечка, кондитерские изделия, шоколад |
| Сухари, галетное печенье, вчерашний или подсушенный хлеб | Свежие хлебобулочные изделия, черный хлеб |
| Травяные отвары, некрепкий черный или зеленый чай, соки, морсы, компоты | Крепкий чай, кофе, какао |
| Каши | Манная крупа |
Ограниченно употребляют сахар (25 г/сутки), растительное масло (50 г/день), сливочное масло (20 г/сутки).
Примеры готовых блюд:
- Паста из творога. 80 г творога растирают, перемешивают с двумя ч.л. сметаны и меда, добавляют четверть яблока.
- Ленивые вареники. В 200 г творога добавляют яйцо, 15 г сахара, щепотку соли и 30 г муки. Замешивают тесто и формируют вареники.
- Крем-суп из курицы и овощей. Куриное филе и любые овощи отваривают на воде до готовности. Сваренные ингредиенты измельчают блендером, разбавляют бульоном, добавляют соль и сметану, доводят до кипения.
Диета строгая, но на ней возможно жить после экстирпации желчного пузыря. Спустя несколько месяцев или пару лет ее можно разнообразить. При заболеваниях пищеварительной системы режим питания соблюдают постоянно.
Важные советы
После холецистэктомии образ жизни меняется. Это касается режима питания, физических нагрузок и ежедневных привычек. Пациентам необходимо:
- ежедневно обращать внимание на консистенцию стула и регулярность дефекации;
- женщинам не планировать детей в первый год после операции;
- принимать поливитаминные комплексы.
Ферменты и гепатопротекторы – верные спутники. Их пьют курсами под контролем лечащего врача. По совету гастроэнтеролога включают растительные добавки: рыльца кукурузы, отвары бессмертника, шиповника.
Можно ли пить алкоголь
Спиртные напитки – табу для пациентов с удаленным желчным пузырем. В норме этиловый спирт перерабатывается печенью. Она выделяет его вместе с желчью в желчный пузырь, где он нейтрализуется.
Когда желчный пузырь удален, этиловый спирт вместе с желчью попадает сразу в 12ПК и провоцирует расстройство пищеварения. К тому же употребление алкоголя приводит к осложнениям: образованию камней, циррозу, панкреатиту, воспалению желчных протоков.
Медики рекомендуют в первый год полностью отказаться от спиртных напитков после после операции, а лучше – навсегда. Человек может жить без алкоголя, тем более у пациентов с удаленным желчным пузырем развивается непереносимость этилового спирта.
Гимнастика и физическая активность
Сколько живут люди без желчного пузыря, во многом зависит от ЛФК. Первые 1-2 месяца нагрузки запрещены. Затем рекомендованы прогулки пешком, увеличивая дистанцию каждый день. Спустя пару недель добавляют дыхательные упражнения и занятия на разминку суставов.
Больным назначают лечебную гимнастику. Ее проводят дома либо в реабилитационном центре. Комплекс нормализует отток желчи и перистальтику.
Занятия длятся 10-15 минут. Их выполняют утром до завтрака и вечером за час до сна. Гимнастика состоит из разминки, дыхательных упражнений, комплекса для укрепления брюшных мышц. ЛФК делают плавно, в первые дни выполняют 2-5 подходов, с каждой неделей увеличивая количество повторов. Через несколько месяцев добавляют утяжелители, спортивную ходьбу, лыжи. Ходьба по лестнице – отличное дополнение к ежедневным занятиям.
Очень важно следить за самочувствием. Если во время занятий появились боль, дискомфорт, тошнота, поднялась температура, упражнения прекращают и обращаются к врачу.
Пациенты без желчного пузыря, которые делают гимнастику, качественно проживают много лет. Главное – заниматься каждый день.
У жизни без желчного пузыря есть плюсы и минусы. Придется ограничить питание, отказаться от приятных, но вредных привычек, снизить физические нагрузки. Но правильная диета и здоровый образ жизни помогут похудеть, улучшат самочувствие и внешность.
Главное преимущество операции – исключение рецидивов заболеваний билиарной системы. Желчный пузырь не жизненно важен, поэтому его удаление не убавит годы жизни. Сколько живут люди без органа, зависит от наличия других хронических патологий, присутствия/отсутствия пагубных пристрастий, избыточного веса.
Видео
Желчь в желудке – это патологическое состояние, которое выявляется горечью во рту, изжогой и отрыжкой с неприятным запахом. Выброс желчи в пищеварительный орган может наблюдаться и у здоровых людей. Если состояние наблюдается не чаще одного раза в течение нескольких недель, то оно не является поводом для тревоги. При регулярном проявлении симптомов следует обратиться к врачу и пройти обследование. Запущенность состояния может привести к серьезным осложнениям, поскольку продолжительное воздействие желчи с высоким содержанием кислот на слизистую оболочку желудка может стать причиной развития язвенного заболевания, гастрита и даже онкологических болезней.
Что это значит
Желчь образуется в результате секреции клеток печени. В его состав входят желчные кислоты, пигменты, холестерин и разные фосфолипиды. Вещество активно участвует в процессе пищеварения. С участием желчи в просвете кишечника происходят реакции эмульгации жиров, гидролиз липидов и стимуляция их переваривания, а также синтез необходимых для жизнедеятельности триглицеридов, которые способствуют всасыванию жирорастворимых витаминов и кальция. Желчь активизирует перистальтику кишечника и функционирование поджелудочной железы, инактивирует пепсины, уничтожает определенные типы бактерий.
При нормальном состоянии желчь собирается в пузырь, затем поступает в 12 – перстную кишку, а из нее в кишечник. Заброс желчи в желудок происходит вследствие нарушения функции специального сфинктера, отделяющего пищеварительный орган от 12 – перстней кишки. Принятая еда и пищеварительные соки перемещаются вниз по кишечнику. Под влиянием негативных факторов происходит растягивание клапанов, они теряют тонус, перестают функционировать, в результате желчь попадает обратно в желудок, а в отдельных случаях и выше. Патологическое состояние может проявляться и в результате повышения давления в дк, в результате образования опухолей.
Причины
Принятая еда может проходить только сверху вниз, за исключением рвотных позывов, вызванных наличием токсических веществ. После попадания пищи в желудок начинается процесс переваривания с участием желудочного сока и других ферментов, после чего пищевой комок отправляется в 12 – перстную кишку, затем вниз по отделам кишечника. Вернуться вверх переваренная еда уже не может, поскольку этому мешает сфинктер (специальный клапан). Сфинктер способствует тому, чтобы пища двигалась лишь в одном направлении. Когда сфинктер переносит деформацию и теряет тонус, желчь появляется в желудке.
Причиной рефлюкса желчи в желудок могут стать заболевания печени или желчнокаменные болезни, а также механические травмы, доброкачественные или злокачественные опухоли, которые сдавливают на 12 – перстную кишку. В результате физиологическая жидкость, находящаяся под давлением, попадает в желудок.
Патологическое состояние проявляется по причине хирургической ошибки, когда повреждается мышечный слой сфинктера. Явление носит необратимый характер и проявляется в виде рефлюкса.
Появление желчи в желудке может быть связано со злоупотреблением алкоголя, с непроходимостью желчных протоков, продолжительным употреблением спазмолитиков или миорелаксантов.
К основным причинам относятся и хронический дуоденит, в результате — слизистая оболочка 12 – перстной кишки воспаляется, появляется отечность, состояние приводит к забросу дуоденального содержимого в желудок.
К причинам, провоцирующим патологию, относятся патологии пищеварительного канала, в частности, желчнокаменная болезнь, застой желчи, переедание, неправильно составленный рацион, частое употребление жареного, жирного, соленого, употребление чая, кофе, какао.
К причинам, вызывающим патологическое состояние, также относятся:
- Врожденный анатомический дефект в строении привратника или дистрофия его гладкой мускулатуры;
- Удаление желчного пузыря;
- Травмы живота, приводящие к нарушению работы мышц жкт;
- Привычка к запиванию еды большим количеством любой жидкости;
- Поздние ужины, после которых человек ложится спать на левом боку;
- Активные движения и нагрузки после еды.
Патологическое состояние часто регистрируется у беременных. В организме женщины в период беременности повышается процент прогестерона – гормона, оказывающего расслабляющее влияние на все группы мышц. Поскольку привратник (сфинктер) состоит из мышечных тканей, изменению подвергается и он, что приводит к его расслаблению и выбросу желчи в желудок.
На поздних сроках беременности спровоцировать попадание желчи в желудок может повышенное давление, развитое в результате подрастания плода и его надавливания на печень. Состояние поправляется после рождения ребенка.
Проблема может беспокоить и людей, у которых не имеются заболевания пищеварительной системы. Рефлюкс желчи в таком случае проявляется в результате регулярных перееданий, переизбытка нездоровой еды, приема еды сразу перед сном, избыточного веса.
Симптомы
Желчь состоит из 70% желчных кислот, которые попадая в кишечник, участвуют в процессе расщепления жиров и нейтрализуют действие желудочного сока. При попадании желчи в желудок вещество провоцирует воспаление слизистой, на фоне которого развиваются гастрит или эрозии. Когда количество желчи в желудке повышено, повреждается и пищевод, заброс желчи в пищевод часто приводит к переходу эпителия в атипичную форму.
Патологическое состояние выявляется:
- Появлением чувства жжения, режущих или острых болей в области желудка. Боли выражаются разной интенсивностью, не имеют четкой локализации;
- Постоянной жаждой;
- Горечью во рту. Состояние появляется и на голодный желудок;
- Тяжестью в животе и в зоне правого подреберья;
- Вздутием живота после приема еды;
- Отрыжкой воздухом с кислым привкусом и неприятным запахом. Состояние появляется в результате увеличения газов, в итоге реакции желчи с желудочным соком;
- Изжогой, возникающей после еды. Больного беспокоит чувство жжения в пищеводе. Состояние регистрируется на фоне раздраженного желудка при острой нехватке защитной слизи;
- Образованием налета на корне языка;
- Повторяющимися рвотными позывами. В рвотных массах фиксируются примеси желчи;
- Появлением ощущения жара во всем теле и потливость сразу после еды.
Появление такой симптоматики указывает на необходимость медицинского осмотра, что поможет быстро обнаружить и вылечить заболевание, предупреждая возможные осложнения.
Диагностика
Диагностирование рефлюкса желчи в желудок начинают с опроса больного, составления анамнеза.
Больному назначают необходимые инструментальные исследования:
- Узи. Обследование уделяет возможность выявить наличие доброкачественных или злокачественных новообразований в поджелудочной железе, а также исключить желчнокаменную болезнь.
- Фиброгастродуоденоскопию. Процедура позволяет обнаружить дефекты слизистой оболочки, выполнять биопсию пораженных тканевых структур, брать образец желудочного сока. При наличии гастродуодентального рефлюкса желчь бывает пенистой и мутной.
- Рентгенографию. Проводят исследование с использованием специального вещества (бариевый контраст), которое способствует правильности оценки состояния сфинктеров и органов жкт. При выявлении заболевания определяют участки локализации поражения и степень функционального нарушения.
- Ультрасонографию. Является эндоскопическим исследованием, позволяющим определить величину и точное расположение камней, фиксированных в просвете желчных протоков.
- Холесцинтиграфию. Обследование позволяет определить уровень тонуса желчного пузыря.
- Холедохосцинтиграфию. В процессе исследования определяют нарушения в работе выходного сфинктера.
- Дуоденальное зондирование. Позволяет обнаруживать рефлюкс, функциональное нарушение сфинктера, печени, желчного пузыря и протоков.
Назначают лабораторные анализы:
- Анализ функциональных проб печени (по венозной крови);
- Анализы мочи и крови;
- Копограмму (исследование кала).
Исследования направлены на подтверждение избытка физиологической жидкости в желудочном соке и выяснению причины патологического состояния.
Как убрать
При выборе курса терапии для лечения рефлюкса желчи основными задачами являются остановка процесса и предупреждение дальнейшего прогрессирования патологического состояния, устранение побочных явлений, вызванных в результате раздражения слизистой оболочки желудка, а также выведение избыточной желчи, что очень важно для предотвращения возможных осложнений.
Для устранения патологического состояния применяют медикаментозное лечение, больному назначают специально разработанную диету в индивидуальном порядке, рекомендуют корректировку образа жизни. Применяют антибиотики, желчегонные и противовоспалительные препараты. В отдельных случаях проблему решают операционным путем.
Лечение
Лечение организуется строго в индивидуальном порядке, на основании полученных показаний инструментального и лабораторного обследования.
Медикаментозное лечение
Лечение с использованием лекарственных препаратов применяют, если забросы в желудок носят кратковременный и непостоянный характер. Курс терапии направлен на уменьшение клинических признаков. Используют:
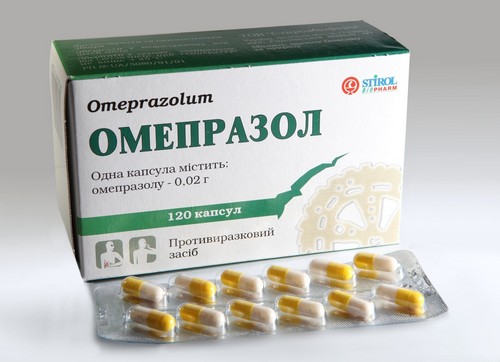
- Ингибиторы протонной помпы, с помощью которых нормализуют уровень соляной кислоты в желудке путем блокирования функциональности секретирующих желез. Назначают омепразол, нексиум;
- Антациды. Предназначены для нейтрализации желудочного сока путем химической реакции с соляной кислотой. Часто выбор останавливают на маалоксе или альмагеле;
- Прокинетики. Стабилизируют моторную функцию жкт. За счет усиления его сократительной способности циркуляция желчи намного ускоряется. К таким препаратам относится мотилиум, церукал, итомед;
- Спазмолитики. Лекарственная группа препаратов предназначена для устранения болевых ощущений и спазмов;
- Медикаменты, устраняющие застой желчи. Применение этих препаратов позволяет усилить моторику желчного пузыря. Назначают холецистокинин, сульфат магния;
- Гепатопротекторы. Чаще всего применяют урсофальк, активным компонентом которого является урсодезоксихолевая кислота. Главный составляющий способствует преобразованию консистенции желчи в водорастворимую форму, в результате чего устраняются основные симптомы патологии. Данные препараты используют при комбинированной терапии. Назначают ребамипид, вентер, де – нол;
- Энтеросорбенты. Используют для очищения кишечника. Применяют лактофильтрум, смекту, уголь белый актив;
- Витамины и седативные вещества. Используют для лечения сопутствующей симптоматики.
Хирургическое вмешательство
В большинстве случаев рефлюкс желчи, кроме дуоденита (хронического воспаления 12 – перстной кишки), лечат путем операции.
Лапороскопия.
Является малоинвазивным вмешательством. В ходе операции удаляют опухолевые новообразования посредством прокаливания в передней стенке живота, через которую вводят оптическую систему и хирургические инструменты.
Лапаротомическое вмешательство является операцией классического типа. Делают продольный или поперечный разрез (15 – 25 см), через который входят в брюшную полость. Изъяном данного вмешательства является высокий риск осложнений и продолжительный срок реабилитации после хирургического вмешательства.
Лечение после удаления желчного пузыря
Желчный пузырь представляет собой резервуар для скопления желчных масс. При нормальном состоянии с каждым приемом еды желчь поступает в 12 – перстную кишку, участвуя в процессе переваривания пищи и оказывая антибактериальное действие. После операции желчь становится более жидкой и начинает поступать в кишечник напрямую из печени, что осложняет работу жкт, если печень работает по-прежнему неправильно и диета не соблюдается. Именно поэтому после операции важно соблюдение диеты и всех указаний лечащего врача.
После удаления желчного пузыря важен уход за послеоперационными швами. В течение 6 часов после операции больному запрещают пить и вставать с кровати. В последующие часы разрешается употребление минеральной воды без газа. По истечении 6 часов после операции разрешается присесть, ходить (если головокружение и слабость отсутствуют).
Спустя 3 месяца в рацион разрешается добавить мед, цитрусовые, каши, хлеб, сыры твердых сортов. Ежедневная норма соли за день составляет 8г.
После операции применяют лекарственную терапию. При фиксировании болей в животе и правом подреберье применяют ненаркотические и наркотические обезболивающие, как промедол, фантанил.
Если спустя 3 дня боли продолжают беспокоить, пациенту назначают препараты с анальгезирующим влиянием, к примеру, ибупрофен, ибуфен. Для купирования боли назначают папаверин, но – шпу.
Для снижения риска осложнений после операции назначают антибиотики и препараты, нормализующие микрофлору кишечника (бифидумбактерин, линекс).
В отдельных случаях показаны препараты, стимулирующие процессы пищеварения, как креон, микразим. Урсодезоксихолевую кислоту (урсофальк, энтеросан, гепатосан) применяют для поддержания функции печени для предотвращения формирования новых камней. Для нормализации процесса выработки желчи назначают холензим, аллохол. Пациенту назначают поливитамины для укрепления иммунитета.
После холецистэктомии необходимо придерживаться определенных ограничений. Нельзя поднимать тяжесть более 5 кг в течение 6 месяцев, заниматься активными видами спорта и интимной жизнью. Необходимо регулярно проходить обследования в течение одного года.
Лечение народными средствами
Применение народных способов для лечения рефлюкса желчи более эффективно, когда оно сочетается с лечебной терапией. Использовать отвары, настойки из целебных трав и растений можно только после обследования и точного диагноза.
Лечебные сборы
- Требуется взять в равных порциях подорожник, корневища алтея, душицу, зверобой и плоды тмина. Сбор заливают водой и доводят до кипения на медленном огне. Принимают по 10 мл за 30 минут до еды.
- Нужно взять зверобой, мелиссу, подорожник, крапиву и душицу в пропорциях 1:4:3:2:2. Сбор нужно залить кипятком и ставить на медленный огонь 2 минуты, затем настаивать 2 часа. Принимать настойку нужно как предыдущее средство.
Прополис
10 г аптечного прополиса в измельченном виде заливают 200 мл кипятком. Настойку ставят в темное место 3 дня. После принимают его по 20 капель до приема еды. Продолжительность курса составляет 20 дней.
Картофельный сок
За 15 минут до приема еды рекомендуется пить свежевыжатый сок картофеля. Норма 50 мл, 4 раза за сутки.
Отвар из корня цикория и барбариса
Требуется взять по 20 г цикория, барбариса, одуванчика и залить сбор 1 л кипятка. Состав нужно настаивать в течение ночи. Принимать следует по 100 г до еды, в течение двух месяцев.
Семена льна
10 г семян льна варят в 200 мл горячей воды 5 минут, после оставляют настаиваться в течение 2 часов. Принимать настой нужно по 1 ст. Л. До еды.
Профилактика
Для правильной организации профилактических мероприятий важно знать, какие обстоятельства вызывают патологическое состояние. Сбалансированное питание позволяет предупредить развитие заболевания. Нужно каждое утро начинать с каши, не есть торопясь, перекусив бутербродом или другой нездоровой едой. Очень полезной считается овсяная каша. Последний ужин должен быть не позже 19:00 вечера. Не разрешается переедать, особенно перед сном. Нужно вставать со стола немного голодным, через несколько минут это чувство пройдет, заменяясь ощущением сытости и легкости в животе и желудке.
Нужно отказаться от вредных привычек, снизить количество употребляемого спиртного и табака, или лучше полностью бросить курение и употребление алкоголя.
Специалисты рекомендуют заменить чай и кофе на свежие соки из не кислых фруктов и на минеральную воду без газа.
Диета
В лечебный курс больного с рефлюксом желчи обязательно включают специально разработанную диету, соблюдение которой помогает предупредить появление нездорового состояния, а также развитие серьезных осложнений.
Требуется:
- Отказ от употребления жирной, жареной и соленой еды;
- Исключение из рациона продуктов животного происхождения (мясо, рыба, кисломолочные продукты);
- Употреблять продукты, стимулирующие выработку слизи (кисели, слизистые каши, супы);
- Включить в рацион много зелени и фруктов, а также отварные и тушеные овощи, приготовленные на пару. Полезны сладкий картофель, тыква, морковь, свекла, кабачки;
- Питаться дробно, маленькими порциями 5 – 6 раз в течение дня, в одни и те же часы, что будет способствовать стабилизации секреции желчи;
- Ограничить употребление в еде растительных и животных жиров, крепких бульонов как овощных, так и мясных;
- Исключение из меню продуктов, провоцирующих обильное желчеотделение (шоколад, соления, консервы):
- Включение в меню отрубей и протертых каш, для улучшения функции кишечника и предупреждения запоров.
Осложнения
Запущенность патологического состояния может вызвать рефлюкс – гастрит, когда наблюдается воспаление слизистой оболочки с обратным забросом содержимого. Осложнением может являться и гастроэзофагельная болезнь. Состояние выявляется поражением желудка и пищевода в результате повышенной секреции желудочного сока. Имеется риск появления пищевода баррета, который является предраковым состоянием. Характерным для недуга является замещение функционального эпителия цилиндрическим аналогом.
Рефлюкс желчи является не отдельным заболеванием, а патологическим состоянием, которое возникает в итоге определенного недуга. Соблюдение норм правильного питания, ведение активного образа жизни и своевременное лечение патологии органов пищеварительной системы позволят предупредить появление данной проблемы.
Отзывы, кто вылечился
Дорогие читатели, нам очень важно ваше мнение — поэтому мы будем рады отзыву о желчи в желудке в комментариях, это также будет полезно другим пользователям сайта.
Артур
Постоянно беспокоили вкус горечи во рту, не переваривание, боли в желудке. Решил пройти обследование. Выяснилось, что состояние вызвано забросом желчи в желудок в результате грыжи брюшной полости. Для устранения проблемы потребовалось сделать операцию, лечить грыжу. После хирургического вмешательства состояние полностью исправилось.
Зоя
Когда появились боли в грудной клетке, заподозрила стенокардию. Очень испугалась, особенно после появления тошноты, рвоты и распространения болей. Обследование показало, что с сердцем все в порядке. Вся симптоматика была вызвана рефлюксом желчи в желудок, то есть желчь появлялся в желудке, вместо того, чтобы участвовать в процессе расщепления еды в 12 – перстней кишке. Назначили лечение, специальную диету, рекомендовали употребление минеральной воды без газа. Курс лечения позволил избавиться от симптомов в течение 15 дней.