Хирургическое лечение стеноза пилорического отдела желудка
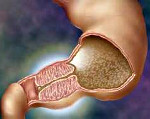
следует
понимать патологическое изменение в
пилорическом отделе желудка, которое
вызывает сужение его просвета и нарушает
нормальное опорожнение желудка от его
содержимого.
Причиной
пилородуоденального стеноза чаще
являются язвы двенадцатиперстной кишки,
реже препилорические язвы и язвы
пилорического канала.
Клиника:
три стадии:
1
компенсированную
—
не имеет сколько-нибудь выраженных
клинических признаков, так как желудок
сравнительно легко преодолевает
затруднение прохождения пищи через
суженный участок
—
Общее состояние больных удовлетворительное
—
больные отмечают чувство полноты и
тяжести в эпигастральной области,
преимущественно после обильного приема
пищи, несколько чаще, чем прежде, возникает
изжога, отрыжка кислым и эпизодически
рвота желудочным содержимым с выраженным
кислым привкусом. После рвоты исчезает
боль в эпигастральной области
—
При рентгенологическом исследовании
желудок нормальных размеров или несколько
расширен, перистальтика его усилена,
пилородуоденальный канал сужен. Эвакуация
из желудка своевременная или замедлена
на срок до 6—12 ч.
2
субкомпенсированную
—
усиливается чувство тяжести и полноты
в эпигастральной области,
—
появляется отрыжка с неприятным запахом
тухлых яиц вследствие длительной
задержки пищи в желудке
—
беспокоят резкие коликообразные боли,
связанные с усиленной перистальтикой
желудка
—
боли сопровождаются переливанием,
урчанием в животе
—
Почти ежедневно возникает обильная
рвота, приносящая облегчение, поэтому
нередко больные вызывают рвоту
искусственно. Рвотные массы содержат
примесь пищи, принятой задолго до рвоты
—
общая слабость, быстрая утомляемость,
похудание, нарушение водно-солевого
обмена и кислотно щелочного состояния
—
При физикальном исследовании обнаруживают
натощак «шум плеска» в желудке.
—
У худощавых больных видна волнообразная
перистальтика желудка, меняющая контуры
брюшной стенки
—
При рентгенологическом исследовании
желудок расширен, натощак содержит
жидкость, перистальтика его ослаблена.
—
Пилородуоденальный канал сужен.
Выраженное замедление эвакуации
контрастной массы, через 6—12 ч в желудке
имеются остатки контрастной массы,
через 24 ч желудок не содержит контрастную
массу.
3
декомпенсированную
—
характерны чувство распирания в
эпигастральной области,
—
обильная ежедневная рвота, иногда много
кратная. При отсутствии самостоятельной
рвоты больные вынуждены вызывать рвоту
искусственно или прибегать к промыванию
желудка через зонд.
—
Рвотные массы содержат зловонные
разлагающиеся многодневной давности
пищевые остатки. После опорожнения
желудка наступает облегчение на несколько
часов
—
Возникает жажда, снижается диурез в
результате обезвоживания.
—
Недостаточное поступление в кишечник
пищи и воды является причиной запоров.
У некоторых больных возникают поносы
вследствие поступления продуктов
брожения из желудка в кишечник.
—
резко истощены, обезвожены, адинамичны
—
Кожа сухая, легко собирается в
складки, тургор кожи снижен. Язык и
слизистые оболочки полости рта сухие.
—
Через брюшную стенку видны контуры
растянутого желудка, переполненного
содержимым, временами можно отметить
судорожную перистальтику желудка.
Толчкообразное сотрясение брюшной
стенки рукой вызывает «шум плеска»
в желудке.
—
При рентгенологическом исследовании
желудок значительно расширен, с большим
количеством содержимого натощак Принятая
водная взвесь сульфата (сернокислого)
бария скапливается в нижней части
желудка в виде чаши с широким верхним
горизонтальным уровнем, над которым
виден слой жидкого содержимого желудка.
Нижний полюс желудка расположен низко,
иногда на уровне лонного сочленения
Перистальтика желудка ослаблена. В
момент исследования поступления
контрастной массы в двенадцатиперстную
кишку нет. Эвакуация контрастной массы
из желудка задержана более чем на 24 ч.
При прогрессировании декомпенсации
дальнейшее расширение желудка приводит
к резкому истончению его стенки, к потере
возможности восстановления
моторно-эвакуаторной функции желудка.
Наряду с этим происходит микробное
заселение слизистой оболочки желудка
вследствие гнилостного брожения
застоявшейся пищи.
Дифференциальный
диагноз:
проводят
между пилородуоденальным стенозом
язвенного происхождения и стенозом,
обусловленным раком выходного отдела
желудка. Необходимо учи тывать различия
в динамике заболевания. У больных
язвенной болезнью имеется длительный
(в течение нескольких лет) анамнез
хронического рецидивирующего заболевания.
У больных раком желудка анамнез обычно
короткий, быстрее наступает истощение.
При пальпации живота иногда определяют
опухоль. В случае ракового стеноза при
рентгенологическом исследовании можно
выявить дефект наполнения в выходном
отделе желудка, отсутствие значительного
расширения желудка и выраженной
перистальтики. Наличие язвенного
анамнеза не исключает ракового поражения
слизистой желудка. Наиболее информативным
методом диагностики является гастроскопия
с биопсией. Однако не всегда удается
установить этиологию стеноза.
Нарушении
водно-электролитного баланса:
уменьшение
объема циркулирующей жидкости в
сосудистом русле, сгущения крови,
«централизация кровообращения»,
гипокалиемия, гипохлоремия, метаболический
алкалоз.
Признаки
волемических нарушений:
—
головокружение и обмороки при подъеме
в постели;
—
частый пульс, снижение артериального
давления, тенденция к коллапсу;
—
бледность и похолодание кожных покровов;
снижение диуреза.
Гипокалиемия
(концентрация К+ ниже 3,5 ммоль/л) клинически
проявляется мышечной слабостью, парезами
и параличами. Снижение уровня К+ в плазме
до 1,5 ммоль/л приводит к параличу
межреберных нервов, возможен паралич
диафрагмы и остановка дыхания.
Наблюдаются понижение артериального
давления (преимущественно диастолического),
нарушения ритма сердечных сокращений,
расширение сердца, систолический шум
на верхушке. Может произойти сердечный
блок, остановка сердца в систоле.
Изменения на электрокардиограмме при
гипокалиемии: удлинение интервала Q —
Т, уменьшение амплитуды и уплощение
зубца Т, появление зубца U. С гипокалиемией
связана динамическая кишечная
непроходимость, проявляющаяся метеоризмом.
В
результате нарушений водно-электролитного
баланса и возникающих волемических
расстройств >>снижается почечный
кровоток,>> уменьшается клубочковая
фильтрация, >>снижается диурез,>>
появляется азотемия.>>
В
связи с почечной недостаточностью из
крови не выводятся «кислые» продукты
обмена веществ,>> рН крови снижается,
>>алкалоз переходит в ацидоз. При
алкалозе в плазме уровень ионизированного
кальция снижается вследствие присоединения
Са+ к альбумину. В результате
дисэлектролитемии изменяется
нервно-мышечная возбудимость и в тяжелых
случаях развивается гастрогенная
тетания.
Признаки:
общие судороги, тризм, сведение кистей
рук («рука акушера» — симптом
Труссо), подергивание мышц лица при
поколачивании в области ствола лицевого
нерва (симптом Хвостека). Гипохлоремический
и гипокалиемический алкалоз, сочетающийся
с азотемией, при отсутствии правильного
лечения может стать несовместимым с
жизнью.
Лечение:
хирургическое.
Больным
с признаками активной язвы необходимо
провести курс противоязвенной терапии
(2—3 нед), в результате которого исчезнет
отек, периульцерозный инфильтрат и даже
может наступить заживление язвы.
При
компенсированном стенозе больные могут
быть оперированы после короткого (5—7
дней) периода подготовки (противоязвенного
лечения, систематической, 1—2 раза в
день, аспирации содержимого желудка).
Больным
с субкомпенсированным и декомпенсированным
стенозом, имеющим выраженные расстройства
водно-электролитного баланса и
кислотно-щелочного состояния, необходима
комплексная предоперационная подготовка,
в которую должно быть включено проведение
следующих мероприятий:
1Лечение
волемических нарушений (введение
растворов декстрана, альбумина, протеина,
изотонического раствора хлорида натрия).
Для
коррекции нарушений водно-электролитного
баланса и кислотно-щелочного состояния
необходимо введение растворов
кристаллоидов, содержащих К+, Na+, Сl+.
Внимание!
Препараты калия можно вводить только
после восстановления диуреза. Для
поддержания водного равновесия больной
должен получать изотонический раствор
глюкозы по 500 мл каждые 6—8 ч.
Контроль
за проводимым лечением: оценка общего
состояния больного, показатели
гемодинамики (пульс, артериальное
давление, шоковый индекс, почасовой
диурез), ОЦК и ее компонентов, показатели
кислотно-щелочного состояния, электролиты
плазмы, гемоглобин, гема-токрит, креатинин,
мочевина.
2.
Парентеральное питание, обеспечивающее
суточные потребности в калориях.
3.
Противоязвенное лечение.
4.
Систематическая декомпрессия желудка
(аспирация желудочного содержимого
через зонд 2—3 раза в день).
Операция:
Селективная
проксимальная ваготомия может быть
выполнена при компенсированном
стенозе
при достаточной проходимости
пило-робульбарной зоны. Если через
пилоробульбарный отдел не удается
провести толстый желудочный зонд во
время операции, селективная проксимальная
ваготомия должна быть дополнена
дренирующей желудок операцией.
Ваготомия
с дренирующими желудок операциями
показана при субкомпенсированном
стенозе.
Резекция
2/3 желудка или пилороантрумэктомия с
ваготомией показаны при: а) декомпенсированном
стенозе, б) сочетанной форме язвенной
болезни, когда наряду с пилородуоденальным
сте нозом имеется язва желудка, в) наличии
интраоперационных признаков дуоденостаза.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
20.05.20158.32 Mб11klin_farma_tom1.pdf

Пилоростеноз – рубцовый стеноз привратника преимущественно язвенного генеза, из-за которого нарушается продвижение химуса в кишечник, страдает нутритивный статус, водно-электролитный баланс и гомеостаз организма. Симптоматика характеризуется рвотой и выраженным обезвоживанием, исхуданием, болями и чувством переполнения в желудке, диспепсическими явлениями. Для постановки диагноза используются клинический и биохимический анализы крови, гастрография, ЭГДС, УЗИ, ЭКГ. Лечение включает консервативные (декомпрессия желудка, интестинальное и парентеральное питание, противоязвенная терапия) и хирургические мероприятия.
Общие сведения
Пилоростеноз – органическое сужение выходного отдела желудка, формирующееся при осложненном течении язвенной болезни желудка, реже – при новообразованиях желудка. Данное патологическое состояние развивается не более чем у 15% пациентов с язвенным поражением желудка и ДПК. Среди всех осложнений ЯБЖ пилоростеноз занимает около одной трети случаев. Не менее 20% пациентов с этой патологией – мужчины. Развивается заболевание в трудоспособном и пожилом возрасте. В последние годы уровень заболеваемости стенозом пилорического отдела желудка снижается, что связано с разработкой более эффективных методов противоязвенного лечения (ингибиторы протонной помпы, блокаторы Н2-гистаминовых рецепторов). Особенно актуальна данная клиническая проблема для специалистов в области гастроэнтерологии и хирургии. Врожденный пилоростеноз является предметом изучения педиатрии и рассмотрен в соответствующем разделе сайта.
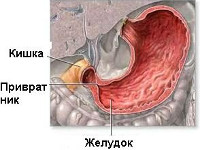
Пилоростеноз
Причины пилоростеноза
Наиболее частой причиной пилоростеноза является рецидивирующая язва желудка. Повторяющийся воспалительный процесс с изъязвлением, особенно не подвергающийся лечению, сначала приводит к отеку и спазму стенок желудка, а затем к формированию рубцовых стриктур и замедлению пассажа пищи из желудка в начальные отделы тонкой кишки. В результате этого желудок переполняется пищеварительными соками и пищевыми массами, что компенсируется усилением мышечных сокращений его стенок и гиперплазией миоцитов. Постепенно развивается гипертрофия и стеноз пилорического отдела – органическая патология, характеризующаяся сужением пилоруса и замедлением опорожнения желудка. Чаще всего к такому исходу приводит каллезная либо пенетрирующая язва желудка, реже – рубцующаяся язва.
Однако компенсаторные механизмы при пилоростенозе быстро истощаются, в связи с чем вскоре желудок значительно перерастягивается и увеличивается в размерах, его перистальтика ослабевает, застойные явления усугубляются. Возникает рвота съеденной накануне пищей, ведущая к потере большого количества жидкости и электролитов, питательных веществ. При декомпенсации пилоростеноза у пациента отмечается тяжелейший метаболический алкалоз (обусловленный потерей ионов хлора), водно-электролитный дисбаланс, нарушение обмена протеинов. Потери калия ведут к слабости всех мышц, однако основное значение имеет паралич диафрагмы и миокарда, что оканчивается остановкой дыхания и сердечной деятельности. Гипокальциемия знаменуется развитием судорог.
К более редким причинам формирования пилоростеноза относят кровоточащую и прободную язву желудка либо двенадцатиперстной кишки (для них характерен послеоперационный пилоростеноз), рак желудка и другие опухоли этой локализации.
Симптомы пилоростеноза
К характерным клиническим признакам пилоростеноза относят рвоту съеденной накануне (иногда за несколько суток до этого) пищей, шум плеска на голодный желудок (что говорит о застойных явлениях), видимую через переднюю брюшную стенку перистальтику в эпигастрии. Выраженность клинических признаков зависит от стадии заболевания (компенсированная, субкомпенсированная либо декомпенсированная).
На фоне компенсированного пилоростеноза отмечается незначительное сужение выходного отдела желудка, что сопровождается умеренным усилением его сократительной способности. К привычным симптомам язвенной болезни присоединяются чувство переполнения и тяжести в желудке, отрыжка кислотой и изжога, рвота съеденной пищей с примесью кислоты, приносящая больному облегчение. В рвотных массах визуализируется пища, принятая незадолго до приступа. Потери веса не наблюдается либо она незначительная.
При переходе пилоростеноза в стадию субкомпенсации состояние пациентов ухудшается, они отмечают быстрое исхудание и усиление выраженности симптомов. Появляются жалобы на сильные боли и чувство значительной тяжести в эпигастрии, отрыжку тухлым, рвоту практически после каждого приема еды (иногда пищей, принятой много часов назад). Так как после рвоты наступает выраженное улучшение общего состояния, некоторые пациенты вызывают ее искусственно. Сразу после приема пищи перистальтика желудка усиливается, что приводит к появлению желудочных колик, урчания в животе, поноса. Также больные жалуются на постоянную слабость, усталость, сонливость, которые связаны с нарушением нутритивного статуса.
В стадии декомпенсации на первое место выходят симптомы пилоростеноза, маскируя признаки язвенной болезни, которые превалировали до этого. Пациенты кахектичны, очень ослаблены. Боли в желудке становятся не такими интенсивными, однако практически постоянно беспокоит отрыжка тухлым, многократная обильная рвота пищей, съеденной несколько дней назад. Потеря жидкости с рвотными массами приводит к выраженному обезвоживанию, которое проявляется жаждой и снижением темпа диуреза, сухостью кожи и слизистых. Для этой стадии характерна неустойчивость стула – поносы сменяются запорами. Переполненный желудок виден через переднюю стенку живота, регистрируются его судорожные неэффективные сокращения, над эпигастральной областью постоянно выслушивается шум плеска. На этой стадии пилоростеноза обычно наступают необратимые дистрофические изменения в стенке желудка, поэтому восстановить его моторно-эвакуаторную функцию чаще всего уже невозможно.
Диагностика пилоростеноза
Всем пациентам, входящим в группу риска по формированию пилоростеноза (наличие язвы пилоро-дуоденальной локализации, ушивание перфорации желудка в анамнезе, частые рецидивы язвенных дефектов, мужской пол), следует незамедлительно обратиться к гастроэнтерологу при появлении первых признаков нарушения моторной и эвакуаторной функции желудка.
Одним из наиболее простых и доступных методов диагностики моторно-эвакуаторной дисфункции желудка является УЗИ. Ультразвуковое исследование органов брюшной полости позволит визуализировать переполненный желудок, иногда – гипертрофированный мышечный слой в пилорическом отделе. Однако для установления степени тяжести и стадии заболевания нужны более точные методики, такие как гастрография и ЭГДС.
В стадии компенсации пилоростеноза при рентгенографии желудка определяется незначительное увеличение размеров полости желудка, активация его перистальтики. Возможна визуализация рубцово-язвенного стеноза пилоруса. Выведение контраста в кишечник задерживается не более чем на 12 часов. При проведении ЭГДС стеноз привратниковой зоны четко виден, в этой области возможно сужение просвета желудка до 0,5 см. Перистальтика желудка усилена, слизистая оболочка гипертрофирована.
О субкомпенсированной стадии пилоростеноза говорят следующие рентгенологические признаки: значительное увеличение полости желудка, наличие в нем содержимого даже натощак, снижение сократительной способности. На снимках видны три слоя – контрастное вещество, воздух и слизь. Опорожнение желудка занимает от 12 часов до суток. При проведении фиброгастроскопии также отмечается расширение полости желудка в сочетании с сужением пилорического отдела до 0,3 см.
Декомпенсация пилоростеноза на гастрографии проявляется значительным перерастяжением желудка, очень вялой его перистальтикой, выраженным стенозом выходных отделов. Полной эвакуации контрастного вещества не происходит даже через сутки. Эндоскопическая картина дополняется признаками атрофии слизистой оболочки.
Электрогастрография выявляет снижение сократительной способности желудка различной степени выраженности (от редких пиков активности в стадии компенсации до практически полного отсутствия моторной функции при декомпенсации пилоростеноза).
Всем пациентам с пилоростенозом требуется проведение анализа крови на уровень гемоглобина и гематокрита, электролитов и ионов, азотистых шлаков. Обязательно оценивается кислотно-основное состояние крови. Если у больного выявлена гипокалиемия – необходимо проведение ЭКГ для своевременного обнаружения нарушений сердечного ритма.
Лечение пилоростеноза
Лечение пилоростеноза осуществляется в условиях стационара и требует обязательного проведения оперативного вмешательства (желательно на ранних этапах заболевания, когда возможно полное восстановление моторной функции желудка). Консервативные мероприятия используются исключительно в целях предоперационной подготовки.
Сразу после поступления пациента в отделение осуществляется постановка гастрального зонда и эвакуация застойного содержимого желудка (так называемая декомпрессия желудка). Рекомендуется проведение зонда за уровень стеноза с последующим дробным введением пищи в тонкую кишку. Если это сделать невозможно (обычно на стадии декомпенсации критический пилоростеноз на дает возможности провести зонд в кишечник), рекомендуется перевод на полное внутривенное питание.
Медикаментозное лечение включает в себя противоязвенную терапию (ингибиторы протонной помпы, блокаторы Н2-гистаминовых рецепторов и др.), коррекцию водного баланса и уровня электролитов, кислотно-основного состояния крови, нутритивного статуса пациента (парентеральное питание). Для нормализации перистальтики желудка используют прокинетики (их назначение оправдано на стадии компенсации пилоростеноза и в послеоперационном лечении).
Хирургическое лечение пилоростеноза направлено на устранение стенотической деформации желудка и восстановление его нормального функционирования. С этой целью проводят стволовую ваготомию с наложением гастроэнтероанастомоза; эндоскопическую ваготомию и пилоропластику; стволовую ваготомию с гастрэктомией антрального отдела желудка; гемигастрэктомию; гастроэнтеростомию. Выбор вида оперативного вмешательства зависит от стадии пилоростеноза и общего состояния пациента.
Прогноз при раннем начале лечения пилоростеноза обычно благоприятный. Возможность летального исхода ассоциируется с декомпенсированной стадией заболевания, общим истощением, пожилым возрастом. Единственным методом профилактики пилоростеноза у взрослых является раннее выявление и лечение язвенной болезни желудка и двенадцатиперстной кишки.

