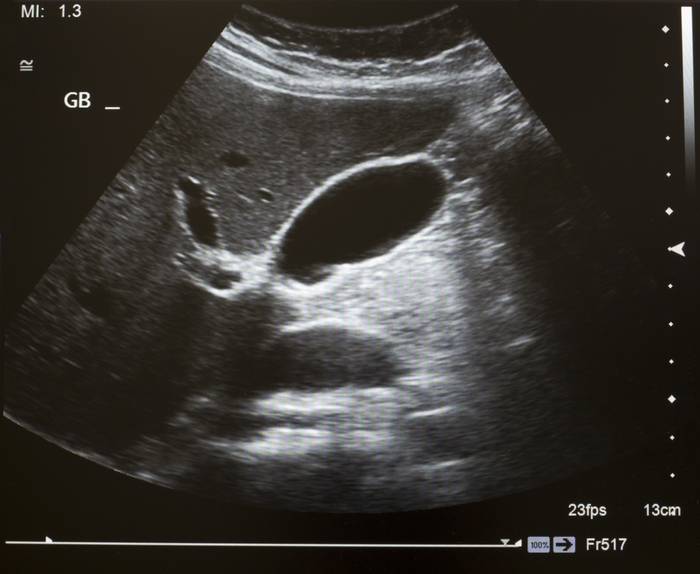
Гипоинтенсивные образования в желчном пузыре
Полипы в желчном пузыре небольших размеров не доставляют человеку серьезных проблем до тех пор, пока не закупорят просвет пузыря. В таком случае возникает препятствие на пути движения желчи из печени и желудочно-кишечный тракт.
Как следствие: нарушается процесс переваривания жиров, возникает тошнота, рвота и вздутие живота. В чем же причина данной патологии?
Причины образования полипов
Полип – доброкачественное разрастание слизистой оболочки полых органов (кишечника, желчного и мочевого пузыря). В большинстве случаев образование имеет шарообразную форму, и крепиться к стенке с помощью длинной ножки.
Многочисленные клинические эксперименты, проведенные учеными в стандартизированных лабораториях Европы, не привели к установлению истинной причины образования полипов. Основной причиной их формирования до настоящего времени считаются генетические изменения, приводящие к повышенному размножению клеток в виде пластов.
В практической деятельности врачей полипы на стенках желудка и желчного пузыря встречается в основном у женщин (80% от всех случаев). Такая распространенность патологии среди представительниц прекрасной половины человечества позволяет предполагать влияние на появление полипов эстрогенов (женских половых гормонов).
Впрочем, выявлять полипы врачи начали лишь с прошлого столетия после появления рентгенологической диагностики.
Классификация доброкачественных разрастаний в желчном пузыре
Выделяют 4 основных типа полипов:
Воспалительный – формируется на месте воспалительной реакции слизистой оболочки, при которой разрастается грануляционная ткань.
Холестериновый – разрастаются клетки с повышенным накоплением холестерина;
Аденоматозный – возникает из железистой ткани желчного пузыря.
Папиллома – имеет вид доброкачественной опухоли с сосочковидными разрастаниями на поверхности.
Наиболее распространенным видом полипов в желчном пузыре является холестериновые. При классическом формировании образования вначале возникает множество холестериновых включений в подслизистом слое пузыря с выпячиванием наружу не более 2 мм. Такие изменения редко обнаруживаются при выполнении рентгеновской холецистографии (контрастное исследование желчного пузыря), так как не сопровождаются уменьшением просвета пузыря.
Локальное утолщение оболочки органа в такой ситуации можно выявить с помощью ультразвукового обследования. При нем выявляется реверберация – гиперакустическая тень вдоль стенки желчного пузыря. Врачи называют данный симптом «хвостом кометы».
С течением времени холестериновые полипы увеличивают в размерах и напоминают собой выросты. В данном случае УЗИ картина патологии характеризуется гиперэхогенным образованием в полости желчного пузыря до 4 мм длиной.
Когда образование вырастает до 10 мм, полип становится гипоэхогенным при исследовании его с помощью ультразвука.
Симптомы полипов в желчном пузыре
Крупные полипы в желчном пузыре препятствуют оттоку желчи из печени. Она накапливаются в протоках, вызывая их расширение. Такое состояние с течением времени приводит к воспалительным изменениям в стенке органа.
Поскольку при поступлении жирной пищи в желудочно-кишечный тракт возникает блок для попадания желчи в кишечник, нарушается процесс переваривания пищи. Явление сопровождается следующими симптомами:
Тошнота и рвота,
Запоры и вздутие кишечника,
Похудение при повышенном аппетите,
Горький привкус во рту,
Отрыжка кислым,
Желтизна кожных покровов и склер глаз.
Желтушность в данном случае обусловлена повышенным накоплением в крови билирубина из-за механического препятствия его выведения в желчном пузыре. Правда, возникает желтизна при выраженном блоке выведения данного пигмента в кишечник.
Опасность накопления билирубина в крови заключается в том, что он является токсическим веществом для клеток головного мозга.
Еще более грозную опасность полипы желчного пузыря представляет в связи с возможностью их малигнизации (преобразования в рак). Согласно медицинской статистике происходит это у третьей части больных с этой патологией.
Как лечить полипы медицинскими методами
Лечить полипы обязательно следует медицинскими способами. Народные методы могут применяться лишь в комбинации с консервативной терапией. К хирургическому удалению образования приступают лишь тогда, когда его размеры превышают 10 мм или наблюдается быстрый рост в течение года.
В процессе лечения контролировать состояние доброкачественного образования можно с помощью ультразвука. Обычно контрольное исследование после обнаружения патологии назначается через каждые 6 месяцев.
После оперативного удаления контролировать состояние желчного пузыря необходимо 1 раз в год.
Быстрым ростом полипа считается его увеличение за год на 2 мм. Такие образования должны подвергаться оперативному удалению, так как высока вероятность их ракового преобразования.
Хирургическое вмешательство по удалению полипов проводится с помощью эндоскопа (специального тонкого зонда с видеокамерой в конечной части). При этом через небольшие размеры на кожных покровах в брюшную полость вводится эндоскоп. При помощи эндоскопических инструментов под видеоконтролем проводится удаление пузыря. Сшиваются конечные части желчных протоков, а затем дефекты кожных покровов. В некоторых случаях врачи оставляют на месте разрезов дренажную трубку для удаления воспалительной жидкости.
В реабилитационном периоде после операции необходимо соблюдать специальную диету. В ней ограничено количество белков (не более 90 грамм), жиров (до 50 грамм в сутки), углеводов (не больше 300 грамм). Общая калорийность диеты составляет около 2000 Кал. Очень важно в реабилитационном периоде холецистэктомии исключить продукты с содержанием холестерина, грубой клетчатки и эфирных масел.
Полипы желчного пузыря не совместимы с беременностью. Если женщина с данной патологией планирует зачатие, до него следует выполнить холецистэктомию. В ином случае с большой долей вероятностью увеличение концентрации половых гормонов спровоцирует быстрый рост полипа.
Показания
Если другие методы исследования дали сомнительные результаты (КТ, УЗИ, рентген и пр.) или их выполнение невозможно, то томография позволяет дифференцировать различные состояния и болезни:
- Диагностика заболеваний печени и желчевыводящих путей;
- Желтуха любой этиологии;
- Внутренние кровотечения;
- Необъяснимая боль в животе;
- Увеличение печени и селезенки неизвестного генеза;
- Ишемические изменения в тканях;
- Полипы в желчном;
- Желчнокаменная болезнь и ее осложнения (камни в желчном пузыре);
- Камни в почках, песок в почках;
- Заболеваний поджелудочной железы (острый и хронический панкреатит);
- Врожденные аномалии органов или сосудов;
- Подозрение на опухоли печени, рак поджелудочной железы, почек, надпочечников, внеорганные образования;
- Дифференциальная диагностика объемных образований во внутренних органах, выявленных другими методами исследования;
- Оценка состояния селезенки при заболеваниях крови;
- Травмы живота;
- Выявление поражение лимфоузлов забрюшинного пространства;
- Доброкачественные образования — кисты, аденомы, полипы;
- Предоперационная подготовка;
- Послеоперационный контроль или выявление осложнений;
- Контроль эффективности лечения.
Обзорная МРТ брюшной полости оценивает структуру, размеры, расположение, форму, кровоснабжение органов, расположенных в ней.
- Наличие кардиостимулятора и других электронных устройств, имплантированных в тело (инсулиновая помпа),
- Наличие в организме металлических предметов, способных к намагничиванию,
- Первый триместр беременности,
- Клаустрофобия,
- Масса тела более 120 кг,
- Заболевания, при которых больной не может длительно находится в неподвижном состоянии,
- Тяжелые соматические болезни, требующие постоянного контроля за жизненными функциями (ИВЛ).
Результаты
Что показывает МРТ брюшной полости и забрюшинного пространства? При обзорной томографии сканируются все внутренние органы, расположенные в брюшной полости и забрюшинно. Томография позволяет определить:
- строение органов, их размеры и расположение;
- аномалии развития;
- различные патологические изменения (воспаление, дистрофия, кистозное преобразование);
- доброкачественные новообразования
- первичные злокачественные опухоли и метастатическое поражение;
- нарушения кровообращения;
- поражение крупных сосудов (аорты, нижней полой вены);
- камни в желчного пузыре и почках.
Наиболее рационально использовать МРТ в качестве уточняющего метода исследования.
Кисты, гемангиомы, злокачественные опухоли на обычных МРТ снимках очень похожи между собой. Контрастирование применяется для отличия этих объемных образований. По особенностям заполнения их контрастом можно точно установить их природу.
Интенсивность сигнала
МР-снимки черно-белые, однако органы на них выглядят по-разному. Одни структуры на них — темно-серые или даже черные, другие — светлее, третьи — очень яркие – почти белые.
В норме каждый орган дает сигнал определенной интенсивности. Например, здоровая печень на снимках темнее селезенки, но светлее мышц. Здоровые и патологические ткани также отличаются интенсивностью сигнала.
Когда в заключении пишут, что сигнал от органа или его части гипоинтенсивный – значит на снимке это отображается более темным, чем в норме, цветом. Гиперинтенсивный сигнал – дает яркий светлый цвет на снимке. Когда цвет очага практически не отличается от нормального – говорят, что такой сигнал изоинтенсивный.
Как будут выглядеть органы на снимках зависит еще и от режима исследования.
Т1-ВИ, Т2-ВИ, SPIR – что обозначает?
МРТ внутренних органов брюшной полости проводится в нескольких режимах: оценивают Т1- взвешенные изображения (Т1-ВИ) и Т2 –взвешенные изображения (Т2-ВИ).
На Т1-взвешенных снимках лучше визуализируются старые кровоизлияния, жировая ткань. Пространства, заполненные жидкостью, в этом режиме выглядят темными.
На Т2- взвешенных снимках, наоборот, лучше видна вода. Ткани с большим содержанием воды выглядят более яркими по сравнению с остальными. В этом режиме хорошо видна свободная жидкости в брюшной полости, жидкость в желчном пузыре и желчных протоках, отек или любые другие жидкостные образования. Кровь, кости, воздух на Т2-ВИ выглядят темными.
Патологические изменения в большинстве случаев сопровождаются отеком тканей, т.е. увеличением содержания в них воды. Поэтому на снимках они выглядят яркими в T2 — режиме и темными в Т1-режиме.
Печень
В норме печень имеет гомогенную (однородную) структуру и на МР-изображениях проявляется сигналом средней интенсивности.
При многих заболеваниях ее структура нарушается и становится неоднородной. Эти изменения бывают диффузными и очаговыми.
Диффузные изменения
Диффузными называются изменения, которые захватывают весь орган (отек, воспаление, жировое перерождение, фиброзная трансформация). Диффузными изменениями сопровождаются гепатит, цирроз, гемохроматозы, стеатогепатоз.
Гепатит – воспаление печени, вызванное вирусами, воздействием токсических веществ и лекарственных препаратов, аутоиммунными процессами и др. МРТ признаки гепатита:
- диффузное повышение интенсивности сигнала на Т2-ВИ (из-за отека тканей),
- гепатомегалия (увеличение размеров).
Цирроз – хроническое прогрессирующее заболевания, возникающее в результате замещения печеночной паренхимы фиброзной тканью. Происходит структурная перестройка печени, нарушается ее дольчатое строение и образуются ложные дольки (узлы регенерации). МРТ признаки цирроза:
- Увеличение или уменьшение размеров,
- Неоднородность структуры,
- Спленомегалия (увеличение селезенки),
- Узлы регенерации на Т2-ВИ – гипоинтенсивные (темные), и гиперинтенсивные (светлые) на Т1-ВИ
- Расширение портальной вены,
- Свободная жидкость в брюшной полости (асцит).
Стеатогепатит – жировое перерождение печени. Развивается на фоне алкоголизма, при длительном приеме некоторых лекарств, при нарушениях обмена веществ, ожирении и т.д. МРТ признаки стеатогепатита:
- Гепатомегалия,
- Диффузное увеличение интенсивности сигнала на Т1-ВИ.
Очаговые изменения
Данное понятие подразумевает наличие одного или нескольких патологических участков. К очаговым изменениям относят кисты, гемангиомы, узловую форму печеночноклеточного рака, метастазы.
На МР-изображениях очаговые изменения схожи между собой. При сканировании они дают гипоинтенсивный сигнал на Т1-ВИ (в виде темных участков) и гиперинтенсивный признак на Т2-ВИ (в виде светлых очагов). Для дифференциальной диагностики требуется введение контраста.
| Гемангиомы |
|
| Аденокарцинома (печеночно-клеточный рак) |
|
| Метастазы |
|
| Кисты |
|
Желчный пузырь
В норме желчный пузырь имеет грушевидную форму с четкими контурами и однородным содержимым. Горизонтальный размер — менее 5см. Толщина стенки 1-3 мм. Ширина общего желчного протока менее 8 мм.
Наиболее полное представление о состоянии желчного пузыря дает бесконтрастная магнитно-резонансная холангиопанкреатография. МР-холангиография позволяет выявить камни в желчном пузыре и желчевыводящих путях, диагностировать стриктуры (сужения) желчных протоков, аномалии их развития.
На МР-изображениях свободная желчь имеет гиперинтенсивный признак, а камни отображаются в виде темных пятен (дефект заполнения).
Поджелудочная железа
В норме поджелудочная железа имеет четкие контуры, дольчатое строение. На МРТ в Т2 режиме она дает гипоинтенсивный сигнал и на снимках выглядит темнее, чем печень. Панкреатический и общий желчный протоки отображаются белым цветом (гиперинтенсивные).
МРТ поджелудочной железы позволяет диагностировать:
- Оценка поражения паренхиматозной ткани железы, которые были обнаружены на УЗИ;
- Острый и хронический панкреатит, если КТ не показал точную картину;
- Дифференциация хронического панкреатита и новообразований;
- Панкреонекроз;
- Обнаружение камней внутри панкреатического протока;
- Кисты поджелудочной железы, их характеристика;
- Обнаружение холедохолитиаза (скрытая причина острого панкреатита);
- Доброкачественные опухоли;
- Злокачественные новообразования, их стадии, характеристика;
- Обнаружение эндокринных опухолей.
Почки и надпочечники
МРТ почек позволяет диагностировать следующие заболевания:
- аномалии развития,
- абсцессы почек,
- поликистоз (кисты в почках)
- гидронефроз,
- камни в почках,
- воспалительные заболевания (пиелонефрит, гломерулонефрит, туберкулез),
- оценка опухоли (к примеру, карцинома или переходно-клеточный рак),
- оценка при ксантогранулематозном пиелонефрите,
- оценка доброкачественных опухолей (к примеру, онкоцитома и ангиомиолипома);
Однако наибольшую ценность МР-исследование представляет в дифференциальной диагностике опухолей и кистозных образований почек.
МРТ позволяет выявить новообразования менее 2 см в диаметре, обнаружить метастазы в лимфатические узлы и опухолевые тромбы в сосудах почки.
Патология надпочечников часто выявляется случайно при выполнении МРТ забрюшинного пространства. Чаще всего удается диагностировать:
- доброкачественные;
- злокачественные опухоли, метастазы;
- произвести оценку причин гормонального дисбаланса.
Признаки доброкачественного новообразования надпочечников:
- округлая форма,
- ровный, четкий контур,
- структура однородная.
Признаки злокачественной опухоли надпочечников:
- неправильная форма,
- контур неровный, размытый,
- гетерогенная структура (отмечаются участки с различной интенсивностью сигнала)
Селезенка
При исследовании селезенки можно выявить следующие изменения:
- Аспления – отсутствие органа,
- Эктопия селезенки – нетипичное расположение,
- Наличие добавочной дольки.
- Спленомегалия – увеличение размеров селезенки,
- Гепатоспленомегалия – одновременное увеличение печени и селезенки,
- Гемохроматоз – заболевание, обусловленное избыточным отложением в тканях железосодержащих пигментов,
- Кисты – образования округлой формы, контуры четкие, структура однородная.
- Гематомы – скопление крови под капсулой или в паренхиме, возникает обычно после закрытых травм живота. В первые двое суток гематома дает гиперинтенсивный признакна Т2-ВИ и изоинтенсивный – на Т1-ВИ. После вторых суток отмечается усиление сигнала на Т1-ВИ.
- Инфаркт селезенки – некроз участка селезеночной ткани из-за нарушения кровоснабжения в результате тромбоза или эмболии. На МР-снимках выглядит как гипоитенсивный участок.
- Опухоли селезенки.
Подготовка к исследованию
Перед выполнением МРТ органов живота требуется несложная предварительная подготовка.
В течение 2 дней накануне исследования необходимо придерживаться низкоуглеводной диеты, отказаться от продуктов, стимулирующих повышенное газообразование в кишечнике.
Томография проводится натощак. Если обследование назначено на вторую половину дня, разрешается легкий завтрак, однако после него должно пройти не менее 5 часов.
Несоблюдение этих рекомендаций снижает качество обследования из-за возникающих артефактов, которые дает кишечник с его содержимым.
Непосредственно перед сканированием необходимо снять с себя все металлические предметы, оставить в раздевалке телефон, часы и другую электронную технику.
Врачебное заключение после ультразвукового исследования «гиперэхогенное образование в желчном пузыре» еще не является диагнозом, а говорит о наличии объекта, отражающего ультразвуковые волны. Экран при этом будет показывать очень светлое пятно. Что это такое и о каком заболевании может идти речь?
Для выявления заболеваний, поражающих желчный пузырь, принято первоначально использовать УЗИ
Нахождение гиперэхогенного участка
Для выявления заболеваний, поражающих желчный пузырь, принято первоначально использовать ультразвуковые волны. УЗИ позволяет с высокой точностью выявить наличие в исследуемом органе конкрементов или других образований. Также, этот вид обследования обладает рядом преимуществ:
- позволяет оценить общую картину заболевания в режиме реального времени;
- по сравнению с другими видами обследований, данный метод отличается дешевизной;
- скорость диагностики, обработки результата и выдачи заключения специалиста;
- отсутствие вредного излучения.
Повышенной способностью отражать ультразвуковые волны обладают только очень плотные образования. За счет такой структуры удаётся различить объект при исследовании, он отчётливо выделяется, отличаясь от окружающих его тканей.
После такой «находки» врач внимательно изучает, присутствие за гиперэхогенным образованием тени. Интенсивность аккустической тени помогает определить плотность обнаруженного объекта. Очень твердые включения не пропускают через себя ультразвуковую волну, поэтому за обнаруженным объектом можно различить акустическую тень в виде темной полоски.
В норме желчный пузырь имеет такие параметры — это 4-14 см в длину, в ширину от 2 до 4 см, толщина стенок составляет около 4 мм
Чем может оказаться гиперэхогенное образование
Гиперэхогенное тело внутри желчного пузыря, что это может быть? Вариантов того, чем окажется выявленный объект несколько.
Гиперэхогенное тело внутри желчного пузыря может оказаться камнем или полипом
- Образовавшиеся камни внутри органа у людей страдающих холециститом или желчекаменной болезнью. Плотность конкрементов вполне позволяет отражать волны и оставлять за собой явную тень. Размеры камней очень различаются. Встречаются маленькие включения не превышающие 2 мм и такие, что заполняют полость органа целиком. Конкременты бывают единичными и множественными. Если образования занимают всю полость желчного пузыря, то УЗИ покажет лишь стенку органа и широкую акустическую тень за ней. Такая картина означает, что орган не может функционировать и требуется его хирургическое удаление.
- Некоторые полипы. Обычно гиперэхогенные тела этого вида пропитаны холестерином, что обеспечивает им плотную структуру. Обычный полип состоит из мягких тканей, и отражаются от него не все ультразвуковые волны, а только их незначительная часть. Такое образование на экране выглядит серым и не отбрасывает тени. Но в случаях с холестериновыми полипами все иначе. Замещая мягкие ткани, холестерин повышает плотность опухоли. Его акустическая тень будет такой же, как у камня, поэтому различить эти два образования бывает затруднительно. Отражать ультразвуковое излучение полип желчного пузыря будет до определённого размера, вырастая до 10 мм, он будет выглядеть как гипоэхогенное включение.
- Взвесь, образующаяся при нарушениях оттока желчи. Застоявшаяся жидкость меняет свою структуру, образуются хлопья и осадок, обладающие эхогенностью. Впоследствии, хлопья соединяются друг с другом, что становится причиной образования сгустков, определяемых по УЗИ гиперэхогенной взвесью. Формирование билиарного сладжа характерно для начальной стадии желчнокаменного заболевания. Желчный состав постепенно видоизменяется, густеет и заполняет полость органа. При этом гиперэхогенная взвесь не дает акустической тени и перемещается внутри органа.
Желчный секрет при сладж-синдроме может быть настолько густым, что его структура при ультразвуковой диагностике напоминает печень. К тому же, существует вероятность за вязкой жидкостью не увидеть пристеночную опухоль. Поэтому в некоторых случаях пациентам назначают повторное УЗИ после применения желчегонных препаратов.
Чем отличаются гиперэхогенные включения
Известковые пигментные конкременты имеют более высокую эхогенность и на экране выделяются яркими пятнами
Полип представляет собой доброкачественный нарост, образующийся из стенки. Обычно диаметр полипов бывает около 3 мм и редко они вырастают больше. Стенки пузыря с полипом крепко связаны. Такие гиперэхогенные образования остаются неподвижными при перемещении. Если врач будет просматривать объект при различных положениях тела пациента, полип останется на том же месте, где и был изначально. В отличие от камня пристеночные наросты могут находиться не только внизу органа, но также по бокам и сверху.
Камни же ни к чему не прикреплены, значит способны передвигаться в желчном пузыре, что позволяет им менять свое местоположение в зависимости от занимаемой человеком позы. Передвижение гиперэхогенного образования является основным признаком, позволяющим отличить камни от полипов.
Перепутать с полипами можно лишь конкременты, обладающие слабой эхогенностью. Как правило, такие холестериновые включения не представляют большой опасности и хорошо поддаются медикаментозному разрушению и выведению.
Известковые пигментные конкременты имеют более высокую эхогенность и на экране выделяются яркими пятнами. Поэтому их диагностика не так затруднительна, а высокочувствительный датчик поможет понять, что это акустическая тень.
Общеакустическая тень, которая характерна для больших камней или множества маленьких конкрементов, заполняющих полость органа полностью, может образоваться по другой причине. Подобный эффект дают скопившиеся в желчном пузыре газы. Если после употребления пары желтков повторное УЗИ не показывает белых пятен, значит, в процессе пищеварения газы удалились. Камни же после приема яиц останутся на прежнем месте.
Видео
Ультразвуковая анатомия желчного пузыря и желчевыводящих путей.
Оценка статьи:
(Пока оценок нет)
Загрузка…